Medisch expert van het artikel
Nieuwe publicaties
Focale alopecia
Laatst beoordeeld: 08.07.2025

Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
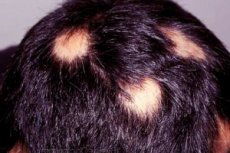
Alopecia areata is een vrij zeldzame ziekte, die desondanks de aandacht van veel wetenschappers trekt. Het is interessant omdat haaruitval, die begint terwijl je je goed voelt, plotseling stopt. Het kan lang aanhouden en leiden tot volledige kaalheid op bepaalde delen van het hoofd of zelfs het lichaam, maar het kan ook vrij snel stoppen.
Alopecia areata begint meestal met een kleine kale plek die kan uitgroeien tot volledig haarverlies op de hoofdhuid (alopecia totalis) of het hele lichaam (alopecia universalis). Uitgebreid haarverlies komt slechts bij een klein deel van de mensen met alopecia areata voor, ongeveer 7%, hoewel dit percentage in het recente verleden 30% was.
Er zijn drie soorten haar aan de rand van de kale plek: kegelvormig, knotsvormig en uitroeptekenvormig. Het haar dat regenereert is dun en ongepigmenteerd, en krijgt pas later zijn normale kleur en textuur. Haarregeneratie kan op één plek op de hoofdhuid plaatsvinden, terwijl haaruitval op een andere plek kan aanhouden.
Volgens verschillende schattingen heeft 7 tot 66% (gemiddeld 25%) van de mensen met focale alopecia ook afwijkingen in de nagelvorm. Nageldystrofie kan variëren van mild (ruwheid, afbrokkeling) tot ernstig.
De oorzaken van de verschillende manifestaties van de ziekte zijn nog niet goed genoeg onderzocht. Lange tijd werd betwijfeld of de verschillende vormen van haaruitval wel dezelfde ziekte waren. Blijkbaar zijn er verschillen in het ontstaan en verloop van de ziekte waar wetenschappers zich nog niet van bewust zijn. Er wordt intensief onderzoek gedaan naar dit onderwerp en er is al het een en ander opgehelderd.
Wie is vatbaar voor alopecia areata?
Demografische studies hebben aangetoond dat 0,05-0,1% van de bevolking minstens één keer aan alopecia lijdt. In Engeland zijn er 30-60 duizend mensen met focale alopecia, in Amerika 112-224 duizend en wereldwijd 2,25-4,5 miljoen mensen. De eerste tekenen van alopecia openbaren zich bij de meeste mensen tussen de 15 en 25 jaar.
Het is aangetoond dat de ziekte in 10-25% van de gevallen een familiale oorsprong heeft. De meeste mensen met focale alopecia zijn gezond, met uitzondering van gevallen van alopecia veroorzaakt door het syndroom van Down, de ziekte van Addison, schildklieraandoeningen, vitiligo en een aantal andere aandoeningen.
Er zijn twee theorieën over de incidentie van alopecia areata bij mannen en vrouwen: ofwel treft de ziekte mannen en vrouwen in gelijke mate (1:1) ofwel treft ze vrouwen sterker (2:1). Bij veel auto-immuunziekten worden vrouwen zelfs nog sterker getroffen (10:1 bij systemische lupus erythematodes).
Men vermoedt dat dit komt door de verschillen in hormoonspiegels tussen mannen en vrouwen.
De humorale en cellulaire immuniteit van vrouwen is gemiddeld actiever dan die van mannen en biedt betere weerstand tegen bacteriële en virale infecties. Maar een dergelijke zeer mobiele immuniteit is gevoeliger voor de ontwikkeling van auto-immuunprocessen. Het is bekend dat veel hormonen, waaronder geslachtshormonen, adrenaline, glucocorticoïden, thymushormonen en prolactine, de activiteit van lymfocyten beïnvloeden. Toch is oestrogeen – het vrouwelijke geslachtshormoon – het krachtigste hormoon dat het immuunsysteem beïnvloedt.
Behandelingsstrategie voor alopecia areata
Haar kan zich zelfs na jarenlange ziekte herstellen. Een aanzienlijk aantal patiënten, vooral patiënten met een milde vorm van de ziekte, kan spontaan haarherstel ervaren. Met de juiste behandeling kan zelfs in ernstige gevallen remissie optreden. Natuurlijk zijn er ongeneeslijke vormen en gevallen waarin de haargroei alleen met constante behandeling herstelt, en wanneer de behandeling stopt, valt het haar binnen een paar dagen weer uit.
Bij sommige patiënten komt de ziekte, ondanks behandeling, terug. Helaas zijn er geen universele remedies of methoden voor de behandeling van focale alopecia. Hier zijn enkele nuttige praktische tips:
- Om het cosmetische effect van de behandeling van ernstige, opvallende alopecia areata te maximaliseren, is het noodzakelijk om de hele hoofdhuid te behandelen en niet alleen de duidelijk aangetaste gebieden;
- U moet niet verwachten dat er binnen drie maanden positieve veranderingen optreden;
- Cosmetische haargroei kan een jaar of langer duren, waarbij voortdurende behandeling de kans op permanente haargroei vergroot, maar individuele kale plekken kunnen verschijnen en verdwijnen;
- Bij patiënten met periodieke haaruitval wordt het behandeleffect verbeterd door profylactische toediening van antihistaminica;
- Haargroei wordt ook bevorderd door preventieve inname van multivitaminen; bij ernstige gevallen van de ziekte worden injecties met vitamine B aanbevolen;
- De psychologische factor speelt een belangrijke rol in de effectiviteit van de behandeling. Er zijn een aantal behandelmethoden die enig succes kunnen boeken, maar wanneer ze worden stopgezet, komt de ziekte terug. Alle momenteel gebruikte methoden zijn het meest effectief bij milde vormen van de ziekte en minder effectief bij ernstige laesies. Verschillende behandelmethoden kunnen worden onderverdeeld in verschillende groepen:
- niet-specifieke irriterende stoffen: antraline, crotonolie, dithranol, enz.;
- middelen die contactdermatitis veroorzaken: dinitrochloorbenzeen, difenylcyclopropenon, dibutylester van vierkantzuur, enz.;
- niet-specifieke immunosuppressiva: corticosteroïden, 8-methoxypsoraleen in combinatie met UVA (PUVA-therapie);
- specifieke immunosuppressiva: ciclosporine;
- methoden voor directe werking op haarzakjes: minoxidil;
- alternatieve behandelmethoden;
- experimentele behandeling: neoral, tacrolimus (FK506), cytokines.
Geneesmiddelen tegen kaalheid
Tot voor kort stonden wetenschappers versteld van de goedgelovigheid van mensen die bereid waren om elk middel te proberen dat haarherstel beloofde. Maar zoals studies hebben aangetoond, zijn mensen zo gemakkelijk te beïnvloeden dat haargroei kan worden veroorzaakt door een inerte stof.
Verschillende emoties en mentale houdingen kunnen een sterke invloed hebben op haargroei, waardoor het kan groeien of juist uitvallen. Dit alles maakt het moeilijk om de effectiviteit van verschillende middelen tegen kaalheid objectief te beoordelen. Bijkomende moeilijkheden komen voort uit het feit dat kaalheid om verschillende redenen kan ontstaan. Een middel kan dus wel werken bij het ene type kaalheid, maar niet bij het andere.
De volgende stoffen, die verwant zijn aan medicijnen, worden gebruikt om alopecia te behandelen:
- minoxidil en zijn analogen;
- dihydrotestosteronblokkers en andere anti-androgenen;
- ontstekingsremmende middelen (corticosteroïden);
- irriterende stoffen met immunosuppressieve werking;
- stoffen die de proliferatieve processen in de opperhuid reguleren;
- Fotosensibilisatoren die gebruikt worden bij fotochemotherapie. Fysiotherapeutische methoden en zogenaamde alternatieve geneeswijzen – preparaten op basis van natuurlijke stoffen en plantenextracten die door verschillende volkeren worden gebruikt om haar te versterken en te laten groeien – zijn een goed hulpmiddel bij de complexe behandeling van alopecia.
Fotochemotherapie voor focale alopecia
UV-straling speelt een belangrijke rol bij de behandeling van alopecia. Het is bekend dat kortdurend verblijf van patiënten in zonnige streken een positief effect heeft op de haargroei.
Het komt echter ook voor dat sommige patiënten in de zomer een verergering van alopecia ervaren. PUVA-therapie (fotochemotherapie) is een verkorte naam voor een methode die gebruikmaakt van fotosensibilisatoren (psoralenen) en langgolvige UV-straling van het A-spectrum. De indeling van het ultraviolette deel van het spectrum in de bereiken A (320-400 nm), B (280-320 nm) en C (<280 nm) werd in de geneeskunde geïntroduceerd op basis van de verschillende gevoeligheid van de huid voor deze soorten straling.
De huid is het minst gevoelig voor UVA-straling.
Momenteel wordt lokale (voor milde en matige vormen van focale alopecia) en algemene (voor ernstige vormen van de ziekte) PUVA-therapie toegepast, waarbij psoralenen uitwendig worden toegediend in de vorm van oplossingen (voor milde vormen), oraal in de vorm van tabletten of in combinatie (voor ernstige vormen). De behandeling bestaat uit 20-25 bestralingen bij milde vormen of 25-30 behandelingen bij matige en ernstige vormen van de ziekte, 4-5 keer per week. De kuren worden na 1-3 maanden herhaald, afhankelijk van het klinische effect.
De volgende groepen psoraleen worden gebruikt:
- voor orale toediening - 8-methoxypsoraleen, 5-methoxypsoraleen;
- voor plaatselijk gebruik - 1% olie-emulsie van 8-methoxypsoraleen ("Oxoralen-Ultra") en het synthetische geneesmiddel 4,5,8-trimethylpsoraleen (gebruikt in de vorm van baden).
Het belangrijkste voordeel van plaatselijke toepassing van psoraleen is de eliminatie van misselijkheid en hoofdpijn (een bijwerking die wordt waargenomen bij een aanzienlijk deel van de patiënten die psoraleen oraal innemen).
Psoraleen werkt alleen op de huid bij blootstelling aan ultraviolet licht. Tijdens fotosensibilisatie wordt de cellulaire DNA-synthese in de opperhuid selectief onderdrukt door fotochemische binding van DNA aan psoraleen, wat een direct effect heeft op het immuunsysteem van de huid zonder de celfunctie van de opperhuid te remmen. PUVA-therapie zou de T-celfunctie en antigeenpresentatie beïnvloeden en de lokale immunologische aanval op de haarfollikel onderdrukken door Langerhanscellen uit te putten. PUVA-therapie zorgt voor algemene immunosuppressie door directe of indirecte (via interleukine 1) stimulatie van prostaglandinen E2, wat resulteert in een blokkade van de efferente lymfevaten.
PUVA-therapie wordt uitsluitend uitgevoerd in een medische instelling door een arts met speciale opleiding en ervaring. De patiënt neemt psoraleen in met magere voeding of melk 1,5 tot 2 uur vóór de bestraling. Tijdens de eerste sessie wordt een gemiddelde dosis van 0,5 tot 3,0 J/cm² (afhankelijk van het huidtype) of een minimale fototoxische dosis gegeven. De tijd die in de behandelcabine wordt doorgebracht, varieert per patiënt. De bestralingstijd wordt geregistreerd en met elke sessie verlengd. Lokaal gebruik van 8-methoxypsoraleenolie-emulsie (1 mg/l) bij 37 °C en UV-bestraling met eenmalige doses van 0,3 tot 8,0 J/cm² gedurende 20 minuten, 3 tot 4 keer per week, geeft goede resultaten. Na 24 weken, met een totale bestralingsdosis van 60,9 tot 178,2 J/cm², werd bij 8 van de 9 patiënten bijna volledige haargroei waargenomen.
Bij sommige patiënten kan de ziekte terugkeren na een geleidelijke afbouw van PUVA, gemiddeld 10 weken na het stoppen van de behandeling. De effectiviteit van PUVA-therapie is ook afhankelijk van de klinische vorm van alopecia, de duur van de ziekte, het stadium van het proces en de duur van de laatste terugval. PUVA-therapie wordt gecombineerd met lokale corticosteroïden, antraline, calcipotriol en aromatische retinoïden (acitretine, etretinaat). Deze combinatie maakt het mogelijk om een lagere totale dosis UV-straling te gebruiken.
Contra-indicaties voor PUVA-therapie zijn: individuele intolerantie voor geneesmiddelen, acute gastro-intestinale aandoeningen, diabetes mellitus, thyrotoxicose, hypertensie, tuberculose, zwangerschap, cachexie, cataract, tumoren, lever-, nier-, hart- en zenuwstelselaandoeningen, aandoeningen die gekenmerkt worden door een verhoogde lichtgevoeligheid. De behandeling is niet geschikt voor kinderen en personen jonger dan 18 jaar, evenals voor patiënten ouder dan 55 jaar.
Uit een vergelijkende analyse van wetenschappelijke publicaties van de afgelopen 10 jaar blijkt dat PUVA-therapie minder effectief is dan lokale immunosuppressieve therapie bij patiënten met focale alopecia.
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]

