Nieuwe publicaties
Onvruchtbaarheidsbehandeling verdubbelt risico op hartaandoeningen na de bevalling
Laatst beoordeeld: 02.07.2025

Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
Uit een onderzoek van onderzoekers van Rutgers Health is gebleken dat patiënten die een vruchtbaarheidsbehandeling ondergingen, twee keer zo vaak binnen een jaar na de bevalling in het ziekenhuis belandden vanwege hartkwalen dan patiënten die op natuurlijke wijze zwanger werden.
Patiënten die een vruchtbaarheidsbehandeling hadden ondergaan, liepen een bijzonder grote kans – 2,16 keer meer kans dan patiënten die op natuurlijke wijze zwanger waren geworden – om in het ziekenhuis te worden opgenomen met gevaarlijk hoge bloeddruk, oftewel hypertensie.
"Postpartumcontroles zijn noodzakelijk voor alle patiënten, maar uit dit onderzoek blijkt dat ze vooral belangrijk zijn voor patiënten die vruchtbaarheidsbehandelingen hebben ondergaan om zwanger te kunnen worden", aldus Ray Yamada, een arts-assistent in de verloskunde en gynaecologie aan de Robert Wood Johnson Medical School van de Rutgers University en hoofdauteur van het onderzoek.
De auteurs van het onderzoek stellen dat hun bevindingen de zorgstandaarden ondersteunen die nu een eerste postpartumcontrole drie weken na de bevalling vereisen, standaarden die sommige zorgstelsels nog niet hebben aangenomen. Het grootste deel van het verhoogde risico deed zich voor in de eerste maand na de bevalling, vooral bij patiënten die een gevaarlijk hoge bloeddruk ontwikkelden.
"En deze bevindingen zijn niet de enige die wijzen op de noodzaak van vroege nazorg", aldus Kande Anant, hoofd epidemiologie en biostatistiek van de afdeling verloskunde, gynaecologie en reproductieve wetenschappen aan de Robert Wood Johnson Medical School van Rutgers University en hoofdauteur van de studie. "De afgelopen jaren zijn we betrokken geweest bij een reeks onderzoeken die aanzienlijke risico's op hart- en vaatziekten en beroertes hebben aangetoond bij diverse hoogrisicogroepen patiënten in de eerste 30 dagen na de bevalling – risico's die mogelijk kunnen worden verminderd met vroege nazorg."
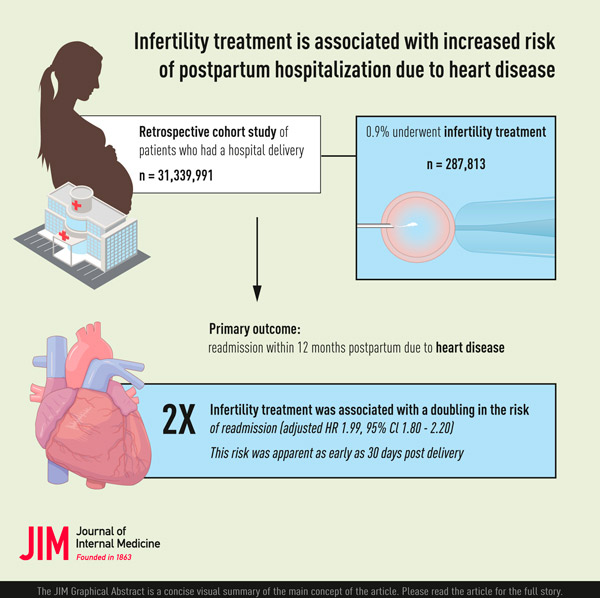
Grafische samenvatting. Bron: Journal of Internal Medicine (2024). DOI: 10.1111/joim.13773
De studie analyseerde de Nationwide Readmissions Database, die landelijk representatieve gegevens bevat over ongeveer 31 miljoen ziekenhuisontslagen en heropnames per jaar. De database bevat diagnosecodes waarmee onderzoekers specifieke populaties kunnen targeten en redenen voor heropnames kunnen identificeren.
De onderzoekers gebruikten gegevens van meer dan 31 miljoen patiënten die tussen 2010 en 2018 na een bevalling uit het ziekenhuis zijn ontslagen, waaronder 287.813 patiënten die een vruchtbaarheidsbehandeling ondergingen.
Hoewel vruchtbaarheidsbehandelingen een sterke toename van het risico op hart- en vaatziekten voorspelden, merkten de auteurs van het onderzoek op dat de relatief jonge leeftijd van de patiënten die een vruchtbaarheidsbehandeling ondergingen, hun algehele risico relatief laag hield. Slechts 550 van de 100.000 vrouwen die een vruchtbaarheidsbehandeling ondergingen en 355 van de 100.000 vrouwen die op natuurlijke wijze zwanger raakten, werden in het jaar na de bevalling opgenomen in het ziekenhuis vanwege hart- en vaatziekten.
De reden voor het verhoogde risico op hart- en vaatziekten in verband met vruchtbaarheidsbehandelingen blijft onduidelijk. Het verhoogde risico op hart- en vaatziekten kan verband houden met de vruchtbaarheidsbehandelingen zelf, met de onderliggende medische problemen waardoor patiënten onvruchtbaar zijn geworden, of met een andere oorzaak.
"In de toekomst wil ik graag onderzoeken of verschillende soorten vruchtbaarheidsbehandelingen en, belangrijker nog, medicijnen verband houden met verschillende risiconiveaus", aldus Yamada. "Onze gegevens gaven geen informatie over welke patiënten welke behandelingen kregen. Meer gedetailleerde informatie kan mogelijk ook inzicht geven in hoe vruchtbaarheidsbehandelingen cardiovasculaire uitkomsten beïnvloeden."
Het werk werd gepubliceerd in het Journal of Internal Medicine.
