Nieuwe publicaties
Nieuwe horizonten in de vroege opsporing van kanker: multikankertests (MCED) en hun vooruitzichten
Laatst beoordeeld: 02.07.2025

Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
Kanker blijft een van de ernstigste problemen voor de volksgezondheid en veroorzaakt wereldwijd een aanzienlijke sterfte. Alleen al in 2022 waren er wereldwijd naar schatting 19,3 miljoen nieuwe gevallen van kanker en 10 miljoen sterfgevallen door kanker. Het hoge sterftecijfer is voornamelijk te wijten aan late opsporing van de ziekte, vaak nadat deze al is uitgezaaid, wanneer de behandelingsmogelijkheden beperkt zijn. Vroege opsporing is cruciaal, omdat het ten minste 15% van de sterfgevallen door kanker binnen vijf jaar kan voorkomen door precancereuze laesies te verwijderen en lokale vormen van de ziekte te behandelen.
Kanker wordt gekenmerkt door de ongecontroleerde proliferatie en verspreiding van abnormale cellen in het lichaam. Terwijl normale cellen een gereguleerd proces van groei en deling ondergaan, sterven oude of beschadigde cellen op natuurlijke wijze af en worden vervangen door nieuwe. Wanneer dit proces echter verstoord raakt, kan dit leiden tot de vorming van tumoren, die zowel goedaardig als kwaadaardig kunnen zijn. Kwaadaardige tumoren dringen, in tegenstelling tot goedaardige tumoren, nabijgelegen weefsels binnen en verspreiden zich via metastasen naar andere delen van het lichaam. Dit is de oorzaak van de meeste sterfgevallen door kanker.
Recente ontwikkelingen in kankeronderzoek hebben geleid tot de ontwikkeling van MCED-tests (Multi-Cancer Early Detection). Deze tests vormen een veelbelovende aanpak om kanker in een vroeg stadium op te sporen door tumorgerelateerde markers in lichaamsvloeistoffen zoals bloed te analyseren en kunstmatige intelligentie te gebruiken om verschillende soorten kanker te detecteren en te differentiëren. MCED-tests behoren tot een bredere categorie vloeibare biopten, die niet-invasieve en kosteneffectieve alternatieven zijn voor traditionele weefselbiopten. Ze geven een uitgebreid genomisch beeld van een tumor door specifieke biologische signalen te detecteren in het DNA, RNA of de eiwitten die door kankercellen worden afgescheiden.
Een onderzoek over dit onderwerp werd gepubliceerd in het Journal of Exploratory Research in Pharmacology.
MCED-tests bieden verschillende voordelen, waaronder niet-invasiviteit, kosteneffectiviteit en de mogelijkheid om seriële bemonstering uit te voeren om resistentie tegen geneesmiddelen en tumorprogressie te monitoren. Deze tests detecteren DNA- of RNA-fragmenten die door tumorcellen in de bloedbaan worden vrijgegeven, wat helpt bij het identificeren van de meest waarschijnlijke oorsprong van de kanker. Deze mogelijkheid is essentieel voor het vroegtijdig opsporen van kanker, wanneer deze het best behandelbaar is.
Vloeibare biopsieën, de basis van MCED-tests, hebben een revolutie teweeggebracht in de aanpak van kankerdetectie. Traditionele biopsieën, waarbij weefsel chirurgisch wordt verwijderd, kunnen invasief en pijnlijk zijn en risico's op complicaties met zich meebrengen. Vloeibare biopsieën daarentegen vereisen alleen een bloedmonster, waardoor het proces aanzienlijk minder invasief en acceptabeler is voor patiënten. Deze methode verbetert niet alleen het comfort van de patiënt, maar maakt ook herhaalde bloedafname in de loop van de tijd mogelijk, waardoor continue monitoring van de kankerprogressie of de respons op behandeling mogelijk is.
Bovendien kunnen vloeibare biopsieën de heterogeniteit van tumoren beter in kaart brengen dan biopsieën van enkel weefsel, omdat ze genetische informatie verzamelen van kankercellen die vanuit verschillende plekken in het lichaam in de bloedbaan terechtkomen.
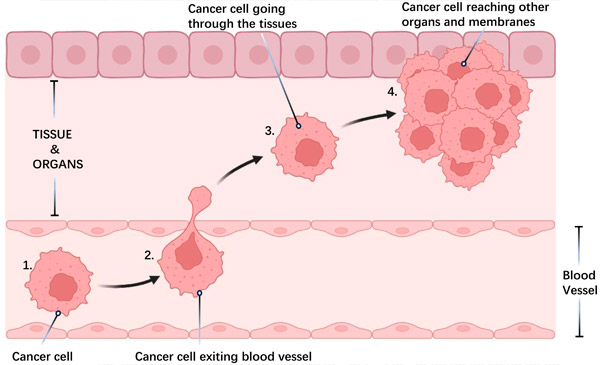
Metastase van kankercellen:
1) Celloslating: Kankercellen verlaten de primaire tumor en dringen nabijgelegen weefsels binnen.
2) Binnendringen en verplaatsen van bloedvaten: Cellen dringen bloed- of lymfevaten binnen en verspreiden zich door het hele lichaam.
3) Weefselhechting: Cellen hechten zich aan nieuw weefsel.
4) Tumorvorming op afstand: Nieuwe tumoren ontwikkelen zich op afgelegen plaatsen.
Metastase, de verspreiding van kankercellen van de primaire tumor naar andere organen, is de belangrijkste doodsoorzaak door kanker. Dit proces omvat verschillende cellulaire mechanismen, zoals infiltratie in nabijgelegen weefsels, ontwijking van detectie en onderdrukking door het immuunsysteem, invloed op de lokale weefselomgeving en ontwikkeling van resistentie tegen behandeling. Bron
: Journal of Exploratory Research in Pharmacology (2024). DOI: 10.14218/JERP.2023.00007
Ondanks hun potentieel, staan MCED-tests voor aanzienlijke uitdagingen bij de klinische implementatie, waaronder de behoefte aan een gestandaardiseerd systeem om hun werkzaamheid en veiligheid te evalueren. Momenteel zijn er slechts enkele MCED-tests beschikbaar voor artsen en geen enkele is goedgekeurd voor marketing door de Food and Drug Administration (FDA). De specificiteit van deze tests is over het algemeen hoog, maar hun gevoeligheid kan variëren afhankelijk van het type en stadium van de kanker.
Het ontbreken van gestandaardiseerde protocollen voor de evaluatie van MCED-tests vormt een belemmering voor de brede acceptatie ervan. Elke test gebruikt verschillende methodologieën, biomarkers en analysetechnieken, waardoor het moeilijk is om resultaten tussen studies te vergelijken of universele prestatiemaatstaven vast te stellen. Om dit probleem aan te pakken, zouden regelgevende instanties en onderzoeksinstellingen moeten samenwerken om uitgebreide richtlijnen te ontwikkelen die de betrouwbaarheid en nauwkeurigheid van MCED-tests garanderen. Deze standaardisatie is cruciaal voor het verkrijgen van wettelijke goedkeuring en de integratie van deze tests in de dagelijkse klinische praktijk.
MCED-tests kunnen zowel worden gebruikt bij symptomatische patiënten om diagnostische vertragingen te minimaliseren als bij het screenen van ogenschijnlijk gezonde personen om asymptomatische kankers op te sporen. Vloeibare biopsieën, de basis van MCED-tests, hebben veelbelovende resultaten opgeleverd in klinische studies en bieden een niet-invasieve manier om kanker te detecteren en te monitoren. Het Amerikaanse Surveillance, Epidemiology and End Results-programma heeft state transition-modellen gebruikt om de potentiële voordelen van MCED-tests te voorspellen, waaronder diagnostische opbrengst, stadiëring en sterftereductie.
Verschillende klinische studies evalueren de effectiviteit van MCED-testen. Deze studies zijn cruciaal om de klinische bruikbaarheid van de tests aan te tonen, hun vermogen om kanker vroegtijdig op te sporen te bevestigen en de patiëntresultaten te verbeteren. Voorlopige resultaten van deze studies tonen aan dat MCED-testen verschillende soorten kanker met een hoge specificiteit kunnen opsporen, hoewel de gevoeligheid varieert. Studies hebben bijvoorbeeld aangetoond dat deze tests bijzonder effectief zijn in het opsporen van kankers die momenteel moeilijk op te sporen zijn met traditionele screeningsmethoden, zoals alvleesklier- en eierstokkanker.
De ontwikkeling en implementatie van MCED-testen betekent een aanzienlijke vooruitgang in de detectie en diagnose van kanker. Deze testen hebben de potentie om kankerscreening te revolutioneren door meerdere soorten kanker tegelijk in een vroeg stadium te detecteren. Verder onderzoek en standaardisatie zijn echter nodig om hun effectiviteit en veiligheid te garanderen voordat ze een standaard onderdeel van de klinische praktijk worden. Voortdurende innovatie en investeringen op dit gebied zijn essentieel om de overlevingskansen van kankerpatiënten te verbeteren en de wereldwijde last van deze ziekte te verminderen.
