Medisch expert van het artikel
Nieuwe publicaties
Neurosyfilis
Laatst beoordeeld: 29.06.2025

Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
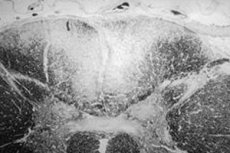
Neurosyfilis is een vorm van syfilis, een infectieziekte die wordt veroorzaakt door de bacterie Treponema pallidum. Deze vorm wordt gekenmerkt door schade aan het zenuwstelsel door de bacterie en kan zich in elk stadium van de ziekte ontwikkelen. Neurosyfilis kan zich op verschillende manieren manifesteren, waaronder meningitis, schade aan het ruggenmerg en de hersenen, en zenuwbeschadiging.
De infectie verloopt in verschillende stadia, beginnend met primaire syfilis, die wordt gekenmerkt door het verschijnen van een harde, pijnloze zweer op de plaats waar de bacterie binnendringt. Secundaire syfilis kan zich manifesteren door huiduitslag, slijmvlieslaesies en andere symptomen. Indien onbehandeld, kan syfilis zich ontwikkelen tot een latente fase die uiteindelijk kan leiden tot tertiaire syfilis met schade aan het hart, de bloedvaten, de ogen, de botten en het zenuwstelsel, inclusief de ontwikkeling van neurosyfilis. [ 1 ]
Symptomen van neurosyfilis kunnen variëren van mild tot ernstig en omvatten hoofdpijn, duizeligheid, gedragsveranderingen, verlamming, zwakte in de ledematen, visuele stoornissen, geheugen- en coördinatieproblemen en mentale veranderingen. De diagnose van neurosyfilis omvat analyse van hersenvocht, serologisch onderzoek op syfilis en neurologisch onderzoek.
De behandeling van neurosyfilis bestaat meestal uit antibiotica, voornamelijk intraveneuze penicilline, gedurende enkele weken. Vroege opsporing en behandeling van syfilis kan de ontwikkeling van neurosyfilis en andere ernstige gevolgen van de ziekte voorkomen.
Epidemiologie
Vóór de komst van antibiotica kwam neurosyfilis veel voor en kwam het voor bij 25-35 procent van de syfilispatiënten. Het komt nu vaker voor bij patiënten met een infectie met het humaan immunodeficiëntievirus (hiv), vooral bij patiënten die niet behandeld zijn, een laag CD4+-aantal hebben of detecteerbare niveaus van hiv-RNA. Desondanks komen vroege vormen van neurosyfilis vaker voor dan latere vormen. Riskant seksueel gedrag maakt mensen kwetsbaar voor zowel syfilis als hiv. Neurosyfilis komt dus vaker voor bij mensen die ook een hoog risico lopen op hiv. [ 2 ], [ 3 ]
Het risico op neurosyfilis is 2 tot 3 keer hoger bij blanke mensen dan bij zwarte mensen en het komt 2 keer vaker voor bij mannen dan bij vrouwen.
In sommige delen van Afrika kan de incidentie ongeveer 2.300 gevallen per 100.000 inwoners bedragen. [ 4 ]
Pathogenese
De pathogenese van neurosyfilis omvat verschillende belangrijke stappen, van de invasie van de Treponema pallidum-bacterie in het lichaam tot de ontwikkeling van neurologische laesies. Hieronder volgen de belangrijkste aspecten van de pathogenese van neurosyfilis:
Treponema pallidum invasie
- Binnendringing via slijmvliezen of huid: Het eerste contact met de bacterie vindt meestal plaats via microtrauma aan slijmvliezen of de huid tijdens seksueel contact.
- Verspreiding door het lichaam: Eenmaal binnengedrongen verspreidt T. Pallidum zich snel door de bloedbaan en het lymfestelsel, waardoor het het centrale zenuwstelsel (CZS) kan bereiken. [ 5 ]
Penetratie in het centrale zenuwstelsel
- Vroege penetratie: T. Pallidum kan vroeg in de infectie het centrale zenuwstelsel binnendringen, wat kan leiden tot asymptomatische neurosyfilis of vroege vormen van symptomatische neurosyfilis. [ 6 ]
- Omzeilen van het immuunsysteem: De bacterie beschikt over unieke mechanismen waarmee hij de immuunreactie van de gastheer kan omzeilen, wat zijn overleving en vermenigvuldiging in het centrale zenuwstelsel bevordert.
Ontstekingsreactie
- Immuunreactie: Infiltratie van het CZS door T. Pallidum induceert een immuunreactie die wordt gekenmerkt door ontsteking van de hersenvliezen, hersenvaten en hersenparenchym.
- Vorming van tandvlees: In de latere stadia van neurosyfilis kan er sprake zijn van vorming van tandvlees; dit zijn granulomateuze knobbeltjes die weefselvernietiging en disfunctie van het centrale zenuwstelsel kunnen veroorzaken.
Schade aan het centrale zenuwstelsel
- Meningovasculaire neurosyfilis: Ontsteking van de bloedvaten in de hersenen kan leiden tot ischemie en beroertes.
- Parenchymateuze neurosyfilis (progressieve verlamming en tabes dorsalis): Directe schade aan zenuwweefsel door bacteriën en een ontstekingsreactie leiden tot degeneratie van zenuwcellen, veranderingen in het hersenparenchym en het ruggenmerg.
- Neurodegeneratie: Chronische ontstekingen en schade aan zenuwweefsel kunnen leiden tot neurodegeneratieve veranderingen die lijken op die bij neurodegeneratieve ziekten.
De impact van HIV
- Versnelde pathogenese: Neurosyfilis kan sneller verergeren bij patiënten met een HIV-infectie vanwege een verminderde immuunafweer. Hierdoor is er een groter risico op het ontwikkelen van een ernstige ziekte.
De pathogenese van neurosyfilis is complex en omvat een wisselwerking tussen de ziekteverwekker, het immuunsysteem van de gastheer en het neurologische systeem. Een effectieve behandeling vereist tijdige detectie en adequate antibiotische therapie om verdere schade aan het centrale zenuwstelsel te voorkomen.
Symptomen neurosyfilis
Neurosyfilis wordt onderverdeeld in vroege en late syfilis. In de vroege stadia van neurosyfilis worden het hersenvocht (liquor cerebrospinalis), de hersenvliezen en de vaatstructuren aangetast, en in de late stadia ook het hersenweefsel en het ruggenmergparenchym. Neurosyfilis kan zich dus met veel verschillende symptomen presenteren.
Neurosyfilis kan zich presenteren met verschillende symptomen, afhankelijk van het stadium van de ziekte. Hier zijn enkele typische symptomen gebaseerd op recent onderzoek:
Neurologische symptomen:
- Hoofdpijn.
- Tinnitus (oorsuizen).
- Visuele beperking.
- Ataxie (verminderde coördinatie van bewegingen).
- Zwakte in de benen.
- Anale incontinentie (Chang et al., 2011).
Psychiatrische en cognitieve symptomen:
- Veranderingen in de persoonlijkheid.
- Paranoïde waanideeën.
- Auditieve en visuele hallucinaties.
- Geheugenstoornissen en abstract denkvermogen (Crozatti et al., 2015; Kambe et al., 2013).
Symptomen van late neurosyfilis kunnen zijn: dementie, tabes dorsalis (letsels aan de achterste kolommen van het ruggenmerg), algemene verlamming, sensorische ataxie en disfunctie van darmen en blaas (Marra, 2009).
Specifieke diagnostische methoden omvatten serologische tests (RPR- en TPPA-tests) en analyse van cerebrospinaalvocht (CSF) om de diagnose neurosyfilis te bevestigen. De behandeling bestaat meestal uit antibiotica zoals benzylpenicilline, wat in ongeveer 75% van de gevallen succesvol kan zijn (Chang et al., 2011).
Het is belangrijk om op te merken dat neurosyfilis veel psychiatrische stoornissen kan imiteren en overwogen moet worden als een mogelijke diagnose bij patiënten met onverwachte psychiatrische symptomen, vooral bij patiënten met een snel progressieve cognitieve achteruitgang (Sobhan et al., 2004).
Lenin had neurosyfilis
Informatie over de gezondheid van historische figuren, waaronder Vladimir Lenin, is vaak gebaseerd op anekdotisch bewijs, vermoedens en speculatie. Of Lenin aan neurosyfilis leed, is onderwerp van discussie onder historici en medici. Sommige bronnen beweren dat Lenin symptomen had die zouden kunnen wijzen op neurosyfilis, waaronder zijn ernstige gezondheidsproblemen in de laatste jaren van zijn leven, zoals verschillende beroertes en gedeeltelijke verlamming.
Er is echter weinig bewijs hiervoor, en veel onderzoekers betwisten deze theorie en suggereren andere oorzaken voor zijn medische problemen, waaronder mogelijke vergiftiging, genetische aandoeningen of andere neurologische aandoeningen. Er zijn geen officiële medische documenten of overtuigend bewijs die Lenins diagnose van neurosyfilis ondersteunen, en veel van wat beschikbaar is, is gebaseerd op beperkte medische informatie en postmortale analyses van zijn gezondheid.
Het is belangrijk op te merken dat medische diagnoses van historische figuren met de nodige voorzichtigheid moeten worden bekeken, vooral wanneer ze gebaseerd zijn op beperkte gegevens en niet worden ondersteund door betrouwbare medische dossiers. Daarom moeten beweringen over Lenins ziekten, waaronder neurosyfilis, als hypothetisch worden beschouwd en niet definitief worden bevestigd.
Stages
Onbehandelde syfilis ontwikkelt zich in vier stadia: primair, secundair, latent en tertiair. Primaire syfilis wordt gekenmerkt door een typisch pijnloos syfilitisch ulcus, een zogenaamde chancre, dat verschijnt in het gebied van inoculatie na een incubatieperiode van 2-3 weken. Secundaire syfilis verschijnt weken of maanden later bij bijna 25% van de onbehandelde patiënten, en lymfadenopathie, gastro-intestinale stoornissen en veranderingen in het centrale zenuwstelsel worden waargenomen. Aan het einde van de latente periode ontwikkelt zich tertiaire syfilis bij 25% van de onbehandelde patiënten. Tertiaire syfilis wordt 1-30 jaar na primaire infectie gezien. Deze ontstekingsziekte ontwikkelt zich langzaam als neurosyfilis of gummosissyfilis. [ 7 ], [ 8 ]
De stadia van neurosyfilis zijn nauw verwant aan de algemene stadia van syfilis, omdat neurosyfilis zich in elk van deze stadia kan ontwikkelen als een infectie met Treponema pallidum het centrale zenuwstelsel binnendringt. Hier volgt een korte beschrijving van de stadia van syfilis en de mogelijke neurologische verschijnselen die daarmee gepaard gaan:
Primaire syfilis
In dit stadium vormt zich een harde, pijnloze zweer (sjanker) op de plaats waar de bacterie binnendringt. In zeldzame gevallen kan primaire syfilis gepaard gaan met meningitis, een vroege vorm van neurosyfilis. [ 9 ]
Secundaire syfilis
Dit stadium wordt gekenmerkt door een uitgebreide huiduitslag, slijmvlieslaesies en lymfeklierzwelling. Neurosyfilis in dit stadium kan zich manifesteren als meningitis, meningovasculaire neurosyfilis en vroege tekenen van parenchymateuze neurosyfilis, zoals milde cognitieve stoornissen of gedragsveranderingen.
Latente syfilis
In dit stadium manifesteert de infectie zich nog niet klinisch, maar de bacterie blijft wel in het lichaam aanwezig. Neurosyfilis kan zich in dit stadium nog steeds ontwikkelen, vaak zonder duidelijke symptomen, waardoor de diagnose moeilijk te stellen is zonder specifieke tests.
Tertiaire syfilis
Dit is een laat stadium van de ziekte dat zich vele jaren na de eerste infectie kan ontwikkelen. Neurosyfilis in dit stadium kan zich manifesteren als gummateuze neurosyfilis, progressieve verlamming (algemene parese) en tabes dorsalis.
Het is belangrijk om te weten dat neurosyfilis zich in elk stadium van de ziekte kan ontwikkelen en niet altijd de progressievolgorde van de stadia van de algehele ziekte volgt. Vroege diagnose en behandeling van syfilis zijn cruciaal om de ontwikkeling van neurosyfilis en andere ernstige complicaties te voorkomen.
Vormen
Neurosyfilis kan zich in verschillende vormen manifesteren, afhankelijk van de aangetaste delen van het zenuwstelsel en de ernst van de ziekte. Dit zijn de belangrijkste vormen van neurosyfilis:
1. Asymptomatische neurosyfilis.
- Dit is de meest voorkomende vorm en ontstaat voordat symptomatische syfilis zich ontwikkelt.
- Patiënten weten niet dat ze de ziekte hebben en vertonen geen tekenen van een neurologische aandoening.
- Het wordt gedefinieerd door de aanwezigheid van afwijkingen in het hersenvocht bij een patiënt met serologische tekenen van syfilis, maar zonder neurologische symptomen.
- Vóór de komst van penicilline was de diagnose van VNS belangrijk voor het voorspellen van de prognose en patiëntuitkomsten met betrekking tot de neurologische gevolgen van syfilis.
2. Meningovasculaire neurosyfilis
Meningovasculaire neurosyfilis is een zeldzame vorm van vroege neurosyfilis die infectieuze arteriitis en ischemisch infarct veroorzaakt. Deze aandoening kan zich manifesteren bij jonge patiënten met weinig gevallen van hersenbloeding, met name bij patiënten die besmet zijn met hiv (Sekikawa & Hongo, 2023). Meningovasculaire neurosyfilis kan worden gediagnosticeerd op basis van klinische symptomen en analyse van bloed en hersenvocht. Magnetische resonantieangiografie (MRI) kan onregelmatigheden van de arteria basilaris aantonen, wat kenmerkend is voor deze aandoening (Gállego et al., 1994).
Interessant is dat de incidentie van meningovasculaire syfilis is toegenomen (38,5% van alle gevallen van neurosyfilis), en ischemische beroerte met een bijzondere klinische presentatie is een bekende complicatie van meningovasculaire syfilis (Pezzini et al., 2001). Hoge-resolutie vaatwandbeeldvorming (HR-VWI) is een van de technieken die wordt gebruikt om de vaatwand direct te visualiseren. In een zeldzaam geval van meningovasculaire neurosyfilis, waarbij vasculitis van de intracraniële arteriën werd geëvalueerd met HR-VWI, verbeterden de symptomen van de patiënt geleidelijk na behandeling met intraveneuze penicilline G en orale plaatjesaggregatieremmers (Inui et al., 2021).
Meningovasculaire neurosyfilis is een differentiële diagnose bij jonge patiënten met een herseninfarct, met name bij patiënten met hiv. Een correcte en tijdige behandeling kan de progressie stoppen en mogelijk de symptomatologie verbeteren. De diagnose en de monitoring van verbetering kunnen worden gevolgd met behulp van intracraniële arteriewandbeeldvorming met contrastversterkte MRI (Pérez Barragán et al., 2017).
3. Parenchymateuze neurosyfilis
Parenchymateuze neurosyfilis is een vorm van neurosyfilis waarbij het parenchym van de hersenen en het ruggenmerg is aangetast. Deze vorm van de ziekte kan zich enkele jaren of zelfs decennia na de primaire syfilisinfectie manifesteren. Parenchymateuze neurosyfilis valt in twee hoofdcategorieën uiteen: progressieve verlamming (algemene parese) en tabes dorsalis.
Progressieve verlamming (algemene verlamming).
Progressieve verlamming is de ernstigste vorm van parenchymateuze neurosyfilis. Het tast de hersenen aan en wordt gekenmerkt door een geleidelijke achteruitgang van de cognitieve functie, wat leidt tot dementie. Symptomen van progressieve verlamming zijn onder andere:
- Mentale veranderingen, zoals persoonlijkheidsveranderingen, verlies van kritisch denken, apathie of manie.
- Spraakstoornissen zoals stotteren, moeite met het formuleren van gedachten.
- Trillen van de handen en het gezicht, met name de karakteristieke "verlammingstremor".
- Bewegingsstoornissen, zwakte.
- Veranderingen in het gezichtsvermogen, mogelijk de ontwikkeling van het Argyll-Robertson-syndroom, waarbij de pupil niet reageert op licht, maar de reactie op nabijheid wel behouden blijft.
Tabes dorsalis
Tabes dorsalis tast de achterste kolommen van het ruggenmerg en de wortels van de achterste zenuwen aan, wat resulteert in degeneratie van het zenuwstelsel. Symptomen van tabes dorsalis zijn onder andere:
- Ernstige pijn in de benen, onderrug en buik, die aanvalsachtig kan zijn.
- Sensorische stoornissen, vooral in de onderste ledematen, die leiden tot verlies van pijn- en temperatuurgevoel.
- Ataxie - verminderde coördinatie van bewegingen, vooral in het donker.
- Afwezigheid van knie- en achillespeesreflexen.
- Disfunctie van de bekkenorganen.
- Ontwikkeling van arthropathie (gewrichtsschade) als gevolg van verlies van gevoel.
De diagnose van parenchymateuze neurosyfilis omvat serologisch onderzoek naar syfilis, analyse van cerebrospinaalvocht en neurologisch onderzoek. De behandeling bestaat meestal uit langdurige antibioticakuren, voornamelijk intraveneuze penicilline. Vroege diagnose en behandeling kunnen de progressie van de ziekte vertragen, maar reeds opgetreden schade aan het zenuwstelsel is vaak onomkeerbaar.
4. Focale neurosyfilis.
- Schade aan specifieke delen van het zenuwstelsel, wat kan leiden tot focale neurologische symptomen zoals verlamming, slechtziendheid, slechthorendheid, enzovoort.
5. Vroege neurosyfilis
Vroege neurosyfilis is een infectie van het centrale zenuwstelsel door Treponema pallidum die in elk stadium van syfilis kan voorkomen, inclusief de vroegste stadia. De vroege vorm van neurosyfilis tast voornamelijk de hersenvliezen, het hersenvocht en de bloedvaten van de hersenen of het ruggenmerg aan. Klinische verschijnselen kunnen asymptomatische neurosyfilis, acute syfilitische meningitis, meningovasculaire syfilis en syfilis-geassocieerde uveïtis omvatten, die ook met vroege neurosyfilis gepaard kunnen gaan (Marra, 2009). De incidentie van neurosyfilis is verhoogd bij patiënten met hiv, met name bij mannen die seks hebben met mannen (MSM), waardoor deze groep bijzonder kwetsbaar is voor het ontwikkelen van vroege neurosyfilis (Flood et al., 1998).
De diagnose van neurosyfilis vereist klinische, serologische en cerebrospinale analyse, terwijl de behandeling bestaat uit antibiotica, meestal intraveneuze penicilline. Het is belangrijk om te weten dat zelfs met adequate therapie in de vroege stadia van syfilis, neurosyfilis zich bij sommige patiënten kan ontwikkelen, met name bij patiënten met hiv (Johns, Tierney & Felsenstein, 1987).
Gezien de toename van syfilisgevallen in de afgelopen jaren, met name onder hiv-geïnfecteerde MSM, zijn syfilisprofylaxe en vroege diagnose van neurosyfilis cruciaal om de ontwikkeling en progressie van deze ziekte te voorkomen. Het is belangrijk om patiënten met syfilis grondig te evalueren op neurologische, oftalmologische en audiologische symptomen en verschijnselen, evenals een lage drempel voor diagnostische lumbaalpunctie om de diagnose neurosyfilis uit te sluiten en adequate en tijdige behandeling te garanderen.
6. Laat optredende neurosyfilis
Late neurosyfilis is een vorm van neurosyfilis die in elk stadium van de syfilisziekte kan voorkomen, inclusief de vroegste stadia. Vroege vormen van neurosyfilis tasten voornamelijk de hersenvliezen, het hersenvocht en de bloedvaten van de hersenen of het ruggenmerg aan. Late vormen van neurosyfilis tasten voornamelijk het parenchym van de hersenen en het ruggenmerg aan. Uveïtis en gehoorverlies geassocieerd met syfilis komen het meest voor in de vroege stadia van de ziekte en kunnen gepaard gaan met vroege neurosyfilis. De behandeling van oogziekten en gehoorverlies geassocieerd met syfilis is dezelfde als die van neurosyfilis. Neurosyfilis komt vaker voor bij patiënten die besmet zijn met hiv, en veel van de recente literatuur betreft deze risicogroep. Dit artikel biedt een kritisch overzicht van de recente literatuur over de diagnose, klinische bevindingen, risicofactoren en behandeling van neurosyfilis (Marra, 2009).
Er worden gevallen van neurosyfilis beschreven in een populatie met een hoge co-infectiegraad met syfilis en hiv in San Francisco van 1985 tot 1992. Neurosyfilis werd gedefinieerd met de nieuwe VDRL (Reactivity Reactivity Reaction) voor cerebrospinale vloeistof; er werden 117 patiënten met neurosyfilis geïdentificeerd. De gemiddelde leeftijd was 39 jaar, 91% was man, 74 (63%) was blank en 75 (64%) was hiv-geïnfecteerd. Achtendertig (33%) vertoonden vroege symptomatische neurosyfilissyndromen. Zes (5%) hadden late neurosyfilis (Flood et al., 1998).
Er worden gevallen van neurosyfilis met ernstige neuropsychiatrische symptomen bij niet-gecompromitteerde patiënten beschreven. Hieruit blijkt dat zelfs bij een vroege antibioticabehandeling late vormen van de ziekte kunnen ontstaan. In een laat stadium is een zorgvuldige keuze van de behandeling en diagnose vereist (Jantzen et al., 2012).
Deze onderzoeken benadrukken de noodzaak van bewustzijn van laat optredende neurosyfilis als mogelijke diagnose bij patiënten met een passend klinisch beeld, met name bij personen die besmet zijn met HIV. Ook benadrukken ze het belang van vroege diagnose en behandeling om ernstige gevolgen te voorkomen.
7. Latente neurosyfilis
Latente neurosyfilis is een vorm van syfilis die het centrale zenuwstelsel (CZS) aantast zonder duidelijke klinische symptomen. Deze aandoening kan zich ontwikkelen bij mensen met latente syfilis, waaronder mensen die besmet zijn met hiv. Het is belangrijk om te weten dat neurosyfilis zich in elk stadium van de ziekte kan ontwikkelen, zelfs in de vroege stadia. Diagnose en behandeling van latente neurosyfilis vereisen zorgvuldige aandacht, inclusief analyse van hersenvocht (liquor cerebrospinalis) om de diagnose te bevestigen. Hier zijn enkele belangrijke punten uit actueel onderzoek over dit onderwerp:
- Uit een onderzoek bleek dat bij hiv-geïnfecteerde patiënten met latente syfilis de prevalentie van bevestigde neurosyfilis (reactieve test van het Venereal Disease Research Laboratory (VDRL) in cerebrospinaalvocht) 9,1% bedroeg. Dit onderstreept de noodzaak van zorgvuldige screening en diagnose van neurosyfilis bij deze groep patiënten (Holtom et al., 1992).
- Er zijn gevallen van neurosyfilis beschreven na behandeling van latente syfilis met benzathinepenicilline. Dit ondersteunt de gegevens dat standaarddoses van noch benzathinepenicilline noch procaïnepenicilline treponemicide concentraties penicilline in het hersenvocht opleveren. Een effectieve behandeling van neurosyfilis kan worden bereikt door intraveneuze toediening van benzylpenicilline (Jørgensen et al., 1986).
- Het huidige klinische spectrum van neurosyfilis bij patiënten zonder immunodeficiëntie omvat meningovasculaire, meningeale en algemene paralytische vormen. Vergeleken met het preantibioticatijdperk is er een afname in de incidentie van late vormen van neurosyfilis, met name tabes dorsalis. De niet-specifieke bevindingen van neuroimaging en de betere uitkomst voor vroege vormen benadrukken het belang van vroege diagnose en behandeling (Conde-Sendín et al., 2004).
Deze studies benadrukken het belang van zorgvuldige monitoring en diagnose van neurosyfilis, met name bij patiënten met latente syfilis en hiv-geïnfecteerden. Vroege opsporing en adequate behandeling kunnen de ontwikkeling van ernstige en onomkeerbare neurologische gevolgen voorkomen.
8. Gumeuze neurosyfilis.
Gummose neurosyfilis is een vorm van tertiaire syfilis die wordt gekenmerkt door langzaam progressieve ontsteking en granuloomvorming, variërend van microscopisch kleine laesies tot grote tumorachtige massa's. Hoewel cutane, mucosale en benige gummoselaesies niet ongewoon zijn, is neurosyfilis in de vorm van gummas zeldzaam. Het gebruik van F18-2-fluoro-2-deoxy-D-glucose (FDG) positronemissietomografie (PET) is effectief bij het beoordelen van de metabole activiteit van hersenmassa's, met name voor het begeleiden van biopsieën en het graderen van gliomen. De inflammatoire aard van laesies zoals neurosyfilitische gummas vormt echter een uitdaging voor diagnostische modaliteiten zoals CT, MRI en PET. Omdat FDG geen specifieke marker is voor maligniteit, kan neurosyfilitische gumma een hooggradig glioom nabootsen door intense FDG-opname te vertonen, wat een potentiële diagnostische fout is (Lin et al., 2009).
Een geval van gummateuze neurosyfilislaesie van de derde hersenzenuw, bevestigd door MRI-onderzoek, is ook beschreven. Een 44-jarige vrouw presenteerde zich met dubbelzien en hoofdpijn aan de rechterkant. MRI toonde contrastversterkte laesies van de bovenste hersenstam en de derde hersenzenuw. Serologisch onderzoek en een lumbaalpunctie toonden de aanwezigheid van actieve syfilis. Na intraveneuze penicilline G-behandeling lieten controle-MRI's een afname van de laesiegrootte zien met volledige remissie binnen 3 maanden (Vogl et al., 1993).
Diagnose en behandeling van neurosyfilis in de vorm van gummas vereisen een uitgebreide aanpak, inclusief serologisch onderzoek, MRI en, in sommige gevallen, PET om de metabole activiteit van de laesies te beoordelen. De noodzaak van vroege opsporing en adequate behandeling wordt in deze studies benadrukt, aangezien neurosyfilis andere ziekten kan imiteren en ernstige neurologische complicaties kan veroorzaken.
Diagnostics neurosyfilis
De diagnose van neurosyfilis is een uitdaging, vooral bij patiënten met hiv. Detectie van Treponema pallidum-DNA in cerebrospinaalvocht (CSF) met behulp van polymerasekettingreactie (PCR) is een belangrijk aspect, hoewel PCR neurosyfilis niet altijd betrouwbaar detecteert, zelfs niet met de Venereal Disease Research Laboratory Reactive (VDRL)-test voor CSF (Marra et al., 1996). Bovendien omvat de diagnose van neurosyfilis bij hiv-geïnfecteerde patiënten met vroege syfilis de evaluatie van verschillende laboratoriumtests, waaronder deeltjesagglutinatie van Treponema pallidum (TPPA), fluorescentie-treponemale antilichaamabsorptie (FTA-ABS) en de INNO-LIA Syphilis lineaire immunoassay voor analyse van CSF-monsters. Belangrijke voorspellers van neurosyfilis zijn hoofdpijn, visuele symptomen, een CD4-aantal van minder dan 500 cellen/μL en viremie, gedefinieerd als een HIV-1 RNA-aantal ≥50 kopieën/ml (Dumaresq et al., 2013).
Ondanks de moeilijkheden blijft het bepalen van serologische en CSF-criteria cruciaal bij de diagnose van neurosyfilis. Het is belangrijk om te benadrukken dat de diagnose van symptomatische neurosyfilis vereist dat wordt voldaan aan klinische, serologische en SMW-criteria, terwijl serologische en SMW-criteria voldoende zijn om asymptomatische neurosyfilis te diagnosticeren (Gonzalez et al., 2019). Neurosyfilis komt vaker voor bij patiënten met hiv en veel van de huidige literatuur richt zich op deze risicogroep.
Bij patiënten met neurosyfilis is het hersenvocht (CSF) vaak abnormaal met zowel pleiocytose als verhoogde eiwitconcentraties. De cerebrospinale vloeistoftest van het Venereal Disease Research Laboratory (VDRL) wordt over het algemeen beschouwd als de gouden standaard voor specificiteit, maar staat bekend om zijn beperkte gevoeligheid. [ 10 ], [ 11 ]
Andere testen van cerebrospinaalvocht, waaronder serologische testen zoals snelle plasma-reaginatie (RPR) [ 12 ], fluorescerende treponemale antilichaamadsorptie (FTA-ABS) [ 13 ] en Treponema pallidum hemagglutinatietest [ 14 ] en moleculaire testen waaronder PCR [ 15 ] zijn allemaal geëvalueerd voor cerebrospinaalvocht en hebben een wisselende specificiteit en gevoeligheid voor de diagnose van neurosyfilis.
In de context van antibiotica en hiv-co-infectie kunnen de klinische manifestaties van neurosyfilis variëren, wat de diagnose bijzonder lastig maakt. Het gevorderde stadium van de ziekte kan onomkeerbaar zijn, dus vroege opsporing en behandeling zijn ideaal. Het is ook belangrijk om rekening te houden met de noodzaak van neuropenetratieve antibiotica bij de behandeling (Hobbs et al., 2018).
Deze gegevens benadrukken de noodzaak van een sterk vermoeden van neurosyfilis en routinematige serologische screening bij patiënten met neurologische en psychiatrische symptomen, vooral bij individuen [ 16 ] die besmet zijn met HIV.
Punctie voor neurosyfilis
Lumbaalpunctie (LP) speelt een sleutelrol bij de diagnose van neurosyfilis, met name bij patiënten met een hiv-infectie en syfilis zonder neurologische symptomen. Een studie van Ghanem et al. (2009) toonde aan dat criteria gebaseerd op de snelle plasmaregeneratie (RPR)-titer en het aantal CD4-cellen, in plaats van criteria gebaseerd op het ziektestadium, de mogelijkheid om asymptomatische neurosyfilis te identificeren, verbeterden. Bepaalde criteria, zoals LP bij patiënten met late latente syfilis of syfilis van onbekende duur, ongeacht het aantal CD4-cellen of de RPR-titer, kunnen de diagnose van asymptomatische neurosyfilis verbeteren (Ghanem et al., 2009).
Libois et al. (2007) ontdekten dat neurologische manifestaties en serum-RPR geassocieerd waren met neurosyfilis. In multivariate analyse bleef log2RPR geassocieerd met neurosyfilis. Bij patiënten zonder neurologische manifestaties nam het risico op neurosyfilis progressief toe met toenemende log2RPR. Een serum-RPR van 1/32 werd geïdentificeerd als het beste afkappunt voor de beslissing om LP uit te voeren (sensitiviteit 100%, specificiteit 40%) (Libois et al., 2007).
Deze studies benadrukken de noodzaak van LP om neurosyfilis te diagnosticeren, vooral bij patiënten met een hiv-infectie en syfilis, zelfs als ze geen neurologische symptomen hebben. Het definiëren van nauwkeurige criteria voor het uitvoeren van LP kan helpen bij het identificeren van asymptomatische neurosyfilis en het voorkomen van daaropvolgende neurologische complicaties. [ 17 ]
Patiënten dienen na de behandeling na 3, 6, 9, 12 en 24 maanden te worden gevolgd met seriële niet-treponemale tests. Een viervoudige afname van deze parameters duidt op een succesvolle behandeling. [ 18 ]
Differentiële diagnose
De differentiële diagnose van neurosyfilis omvat het overwegen van een aantal ziekten waarvan de symptomen en manifestaties kunnen overlappen met die van neurosyfilis. Dit is noodzakelijk om een nauwkeurige diagnose te stellen en een adequate behandeling voor te schrijven. Hieronder volgen enkele aandoeningen en ziekten die in aanmerking moeten worden genomen bij de differentiële diagnose van neurosyfilis:
1. Virale encefalitis en meningitis
Deze aandoeningen kunnen een vergelijkbaar klinisch beeld hebben als meningovasculaire neurosyfilis, met onder meer hoofdpijn, koorts, verminderd bewustzijn en meningeale verschijnselen.
2. Multiple sclerose (MS)
MS kan lijken op neurosyfilis door neurologische symptomen zoals visuele stoornissen, ataxie, paresthesieën en zwakte in de ledematen.
3. Neurologische manifestaties van een HIV-infectie
Vooral in de latere stadia van de HIV-infectie kan HIV-geassocieerde dementie of HIV-encefalopathie ontstaan, waarvan de symptomen kunnen lijken op die van neurosyfilis.
4. Ziekte van Lyme (neuroborreliose)
Deze ziekte wordt veroorzaakt door de Borrelia-infectie die door teken wordt overgebracht. Ook meningitis, radiculoneuritis en andere neurologische symptomen kunnen optreden.
5. Neurosyfilis bij patiënten met latente syfilis
Neurosyfilis moet worden onderscheiden van latente syfilis, waarbij in het bloed van de patiënt antistoffen tegen de ziekteverwekker worden aangetroffen, maar er geen neurologische symptomen zijn.
6. Tuberculeuze meningitis
De ziekte wordt gekenmerkt door chronische meningitis met laesies van de hersenvliezen en kan lijken op meningovasculaire neurosyfilis.
7. Primaire en gemetastaseerde hersentumoren
Tumoren kunnen plaatselijke neurologische symptomen en gedragsveranderingen veroorzaken, die lijken op sommige vormen van neurosyfilis.
Methoden voor differentiële diagnose:
Serologische tests voor syfilis (zoals RPR en TPHA), analyse van hersenvocht, MRI van de hersenen en specifieke tests om andere ziekten uit te sluiten (bijvoorbeeld HIV-testen, testen op borreliose) worden gebruikt voor de differentiële diagnose.
Door een grondige anamnese, klinisch onderzoek en uitgebreid lichamelijk onderzoek kunnen we een nauwkeurige diagnose stellen en een passende behandelstrategie kiezen.
Behandeling neurosyfilis
De behandeling van neurosyfilis bestaat meestal uit antibiotica, voornamelijk intraveneuze penicilline, het antibioticum van eerste keus voor deze ziekte. Aanbevelingen kunnen variëren afhankelijk van regionale protocollen en individuele patiëntkenmerken, maar de algemene behandelrichtlijnen omvatten het volgende:
- Intraveneuze penicilline G: Het standaardbehandelingsregime omvat intraveneuze penicilline G in hoge doses. Een veelgebruikt regime omvat bijvoorbeeld het toedienen van 18-24 miljoen eenheden penicilline G per dag, verdeeld over 3-4 miljoen eenheden om de 4 uur gedurende 10-14 dagen. De exacte dosering en behandelingsduur kunnen variëren.
- Andere antibiotica: Voor patiënten die allergisch zijn voor penicilline, kunnen alternatieve behandelschema's, waaronder doxycycline of ceftriaxon, worden overwogen, hoewel penicilline de voorkeursoptie blijft vanwege de hoge werkzaamheid.
- Surveillance en follow-up evaluatie: Serologisch onderzoek dient na de behandeling regelmatig te worden uitgevoerd om de respons op de therapie te monitoren. Dit kan herhaalde bloed- en cerebrospinale vloeistoftests omvatten met tussenpozen nadat de behandeling is afgerond.
- Behandeling van sekspartners: Het is ook belangrijk om ervoor te zorgen dat de sekspartners van de patiënt worden onderzocht en, indien nodig, behandeld om de verspreiding van de infectie te voorkomen.
- Patiënten met een HIV-infectie: Patiënten met een co-infectie van HIV en syfilis hebben mogelijk speciale behandeladviezen en een langere follow-up nodig, omdat HIV de progressie en behandeling van syfilis kan beïnvloeden.
Vroege opsporing en adequate behandeling van neurosyfilis zijn cruciaal om neurologische schade op lange termijn te voorkomen en de patiëntresultaten te verbeteren. Overleg met een specialist infectieziekten of soa's is altijd aan te raden om het beste behandelplan te bepalen.
Klinische richtlijnen
Belangrijkste punten uit de Duitse richtlijnen voor de diagnose en behandeling van neurosyfilis, gepubliceerd door de Duitse Vereniging voor Neurologie (DGN), die nuttig kunnen zijn om de benaderingen voor de behandeling van deze ziekte te begrijpen:
- Diagnostische criteria: Waarschijnlijke neurosyfilis kan worden gediagnosticeerd op basis van de aanwezigheid van:
- Subacute of chronische neuropsychiatrische symptomen.
- Verhoogde celtellingen in het hersenvocht (CSF) of aanwijzingen voor verstoring van de bloed-CSF-barrière.
- Positief effect van antibiotische therapie tegen neurosyfilis op het klinisch beloop en CSF-bevindingen.
- Een positieve serum TPHA/TPPA of FTA test.
- Behandelingsaanbevelingen: Intraveneuze penicilline of ceftriaxon gedurende 14 dagen wordt aanbevolen voor de behandeling van neurosyfilis. Klinische gegevens, serum-VDRL-titer en CSF-celtellingen dienen te worden gebruikt als indicatoren voor het therapeutische effect.
- Beoordeling van het therapeutisch effect: Normalisatie van de serum rapid plasma reagin (RPR) titer kan in de meeste gevallen een nauwkeurige voorspelling van het behandelsucces opleveren, waardoor in bepaalde gevallen een volgende lumbaalpunctie mogelijk niet nodig is. Het kan echter minder nauwkeurig zijn in het voorspellen van het behandelsucces bij hiv-geïnfecteerde patiënten die geen antiretrovirale therapie krijgen dan bij patiënten die dat wel krijgen.
Voor meer gedetailleerde aanbevelingen en klinische behandelstrategieën dient u de volledige tekst van de richtlijnen te raadplegen. Rusland heeft mogelijk ook eigen nationale richtlijnen voor de behandeling van neurosyfilis, beschikbaar via medische beroepsverenigingen of op websites van zorginstellingen.
Prognose
De prognose van neurosyfilis hangt af van verschillende factoren, waaronder het stadium van de ziekte ten tijde van de start van de behandeling, de aanwezigheid van co-infecties (bijv. hiv) en de tijdigheid en effectiviteit van de behandeling. Over het algemeen kunnen een vroege diagnose en adequate behandeling de prognose aanzienlijk verbeteren.
Met vroege behandeling.
- Vroegtijdige detectie en behandeling van neurosyfilis, vooral in het asymptomatische of vroegsymptomatische stadium, resulteert meestal in volledige genezing of een aanzienlijke verbetering van de klinische symptomen.
- Het herstel na de behandeling kan volledig zijn, maar bij sommige patiënten kunnen er restverschijnselen optreden. Dit geldt vooral als de behandeling laat in het ziekteproces wordt gestart.
Met late behandeling.
- Een late start van de behandeling kan leiden tot onomkeerbare neurologische schade, waaronder dementie, persoonlijkheidsveranderingen, visuele en auditieve beperkingen, coördinatie- en bewegingsstoornissen. In dergelijke gevallen wordt de prognose minder gunstig.
- Tabes dorsalis en progressieve verlamming zijn vormen van late neurosyfilis die moeilijk te behandelen zijn en waarbij de patiënt vaak met aanzienlijke beperkingen achterblijft.
HIV-infectie en neurosyfilis
- Patiënten met hiv en neurosyfilis kunnen een ernstiger ziekteverloop en een slechtere prognose hebben als gevolg van immunosuppressie. In dergelijke gevallen zijn zorgvuldige medische controle en agressieve antibioticatherapie belangrijk.
Belang van monitoring
- Regelmatige controle van patiënten na de behandeling is noodzakelijk om de effectiviteit van de therapie te beoordelen en mogelijke terugvallen vroegtijdig te detecteren.
Over het algemeen verbetert de prognose van neurosyfilis bij vroege diagnose en start van de behandeling. Echter, zelfs met tijdige behandeling kunnen sommige vormen van neurosyfilis blijvende of permanente neurologische gevolgen hebben.
Lijst van onderzoeken gerelateerd aan de studie van neurosyfilis
- "Neurosyfilis" - Auteurs: Hemil Gonzalez, I. Koralnik, C. Marra (2019). Dit artikel bespreekt de klinische presentatie, diagnose en behandeling van neurosyfilis en de rol van een lumbaalpunctie in de vroege stadia van de infectie.
- "Update over neurosyfilis" - Door C. Marra (2009). Dit artikel biedt een kritisch overzicht van recent onderzoek naar de diagnose, klinische manifestaties, risicofactoren en behandeling van neurosyfilis.
- "Neurosyfilis en de impact van hiv-infectie." - Auteurs: E Ho, S Spudich (2015). Een overzicht van de klinische presentatie, diagnostische laboratoriumbevindingen, behandeling en management van neurosyfilis, met een focus op de impact van hiv-infectie.
- "Neurosyfilis bij patiënten met hiv" - Door E. Hobbs, J. Vera, M. Marks, A. Barritt, B. Ridha, David S. Lawrence (2018). Een overzicht van complicaties van syfilis, met name neurosyfilis, bij patiënten met hiv.
- "Een bijgewerkt overzicht van recente ontwikkelingen in neurosyfilis" - Auteurs: Jia Zhou, Hanlin Zhang, K. Tang, Runzhu Liu, Jun Yu Li (2022). Een actueel overzicht van neurosyfilis, inclusief epidemiologie, klinische manifestaties, laboratoriumbevindingen, comorbiditeiten, diagnose, behandeling, prognose en belangrijke studies.
Literatuur
- Butov, YS Dermatovenerologie. Nationale gids. Korte editie / bewerkt door YS Butov, YK Skripkin, OL Ivanov. - Moskou: GEOTAR-Media, 2020.

