Medisch expert van het artikel
Nieuwe publicaties
Fibrineuze pericarditis
Laatst beoordeeld: 04.07.2025

Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
Verschillende pathologieën van het cardiovasculaire systeem kunnen gecompliceerd worden door een aandoening zoals fibrineuze pericarditis. Een dergelijke complicatie vereist onmiddellijk onderzoek en behandeling, wat noodzakelijk is om verdere ontwikkeling van andere ernstige gevolgen te voorkomen. Als een dergelijke behandeling tijdig en adequaat is, ervaren de meeste patiënten een gunstige prognose van de ziekte. [ 1 ]
Pericarditis is een ontstekingsreactie die het hartzakje aantast. Ontsteking wordt meestal veroorzaakt door primaire systemische pathologie of structurele veranderingen in het hartzakje: schade, infectieuze en niet-infectieuze laesies.
Fibrineuze pericarditis wordt gedefinieerd als pericarditis met afzetting van fibrineuze filamenten in de pericardiale bursa als gevolg van een ontstekingsreactie. De aandoening wordt gekenmerkt door pijn op de borst, die verergert bij diep ademhalen of hoesten, evenals ernstige zwakte, koorts en auscultatoire pericardiale wrijving. [ 2 ]
Epidemiologie
In de klinische praktijk wordt fibreuze pericarditis relatief zelden gediagnosticeerd – bij ongeveer 0,1% van de patiënten. Postmortale gegevens over de frequentie variëren van 3 tot 6%. Bij mannen ontwikkelt de pathologie zich anderhalf keer vaker dan bij vrouwen in de leeftijd van 20 tot 50 jaar. [ 3 ]
De meest voorkomende oorzaken van fibreuze pericarditis zijn:
- virussen (tot 50% van de gevallen);
- bacteriën (tot 10% van de gevallen);
- acuut myocardinfarct (tot 20% van de gevallen);
- stofwisselingsstoornissen (nierfalen, uremie, myxoedeem – tot 30% van de gevallen), evenals auto-immuunziekten.
In 3-50% van de gevallen is het onmogelijk om de oorzaak van fibreuze pericarditis vast te stellen. De pathologie wordt zelden tijdens het leven van de patiënt vastgesteld en meestal pas tijdens autopsie.
Oorzaken fibrineuze pericarditis
De meest voorkomende oorzaak van fibrineuze pericarditis zijn virale aandoeningen: een dergelijke verbinding is bij bijna één op de twee patiënten aanwezig. Meestal gaat het om enterovirussen, cytomegalovirussen, het coxsackievirus, en de verwekker van bof en hiv.
Fibrineuze pericarditis kan worden veroorzaakt door:
- acuut myocardinfarct;
- traumatisch letsel (inclusief operatie);
- infectieziekte;
- auto-intoxicatie (uremie);
- systemische pathologieën;
- neoplastische processen.
Als we de oncologische oorzaken van fibrineuze pericarditis beschouwen, gaat het meestal om kwaadaardige longtumoren en neoplasmata van de borstklieren. Leukemie en lymfoom worden iets minder vaak opgemerkt, evenals infiltratieve laesies van het pericard door niet-lymfatische leukemie.
In sommige gevallen kan de exacte oorsprong van de ziekte niet worden vastgesteld: noch tumorstructuren, noch bacteriële micro-organismen, noch virussen kunnen histologisch worden vastgesteld. Dergelijke gevallen worden idiopathische fibrineuze pericarditis genoemd.
Risicofactoren
Etiologische risicofactoren kunnen zijn:
- auto-immuunprocessen – in het bijzonder systemische lupus erythematodes, reumatoïde artritis, enz.;
- systemische infectieuze-allergische ontsteking van het bindweefsel (reuma);
- tuberculose;
- bacteriële infectieuze en ontstekingsprocessen;
- chronisch nierfalen (terminale fase);
- longontsteking;
- hartinfarct;
- kwaadaardige tumoren;
- septische omstandigheden;
- traumatische borstletsels, chirurgische ingrepen in de hartstreek.
Risicogroepen zijn onder meer:
- ouderen (na 55 jaar);
- patiënten met verhoogde bloedlipidenwaarden (triglyceriden en cholesterol);
- patiënten die lijden aan hypertensie;
- zware rokers;
- mensen met beperkte of geen fysieke activiteit;
- personen die lijden aan obesitas en/of diabetes.
Bepaalde eetgewoonten (het vermijden van zoute, vette, bewerkte voedingsmiddelen en fastfood), alcoholconsumptie en regelmatige stress worden ook als ongunstige factoren beschouwd.
Pathogenese
Bij fibrineuze pericarditis worden geen hemodynamische stoornissen waargenomen, aangezien de geleidelijke toename van het vloeistofvolume gepaard gaat met een langzame uitrekking van de buitenste pericardklep. Indien de exsudatie snel is, wordt het ondersteunende vermogen van het pericard geactiveerd, dat bestaat uit het beperken van de grenzen van de diastolische expansie van de hartkamers. [ 4 ]
Pericardweefsel kenmerkt zich door een goede elasticiteit, maar deze eigenschap gaat relatief snel verloren bij sterke uitrekking van het pericard.
Hemodynamische stoornissen in de vorm van verlaagde arteriële druk en venostase treden op wanneer de druk in de bursa 50-60 mm Hg bereikt. Veneuze drukindicatoren stijgen en beginnen de intrapericardiale indicatoren met 20-30 mm Hg te overschrijden. Wanneer een kritisch exsudatief volume is bereikt, wat ernstige compressie van het hart veroorzaakt, ontwikkelt zich een harttamponade. De snelheid waarmee deze zich ontwikkelt, hangt af van de intensiteit van de vochtophoping. [ 5 ]
De etiologie is vaak infectieus, allergisch of auto-immuun, wat te wijten is aan het triggermechanisme dat de ontwikkeling van de pathologie veroorzaakt. Directe schade aan de hartspiermembranen door virussen en andere agentia is niet uitgesloten.
Het pathogenetische patroon van de ontwikkeling van de ziekte kan als volgt worden beschreven: het pericardium raakt ontstoken → de vasculaire permeabiliteit neemt toe → vloeibare fracties van bloed en fibrinogeen, die als fibrine worden afgezet, lekken in het pericardium → er ontwikkelt zich catarrale pericarditis → er ontwikkelt zich fibrineuze pericarditis. [ 6 ]
Pathologische anatomie
Het optreden van fibreuze pericarditis gaat gepaard met een verhoogde exsudatie van bloedcomponenten in de pericardzak. De vochtophoping wordt geabsorbeerd door niet-ontstoken pericardiale zones. Bij een verminderde vasculaire permeabiliteit zweten grof verdeelde plasma-eiwitten, slaat fibrinogeen neer, vormt zich een ontstekingsinfiltraat en ontwikkelt zich beperkte of wijdverspreide fibreuze pericarditis.
Overvloedige vochtophopingen in het zakje duiden op een abnormaal absorptieproces en de uitbreiding van de ontstekingsreactie naar het hartzakje. Als de pericarditis compressief is, leiden de processen van vezelachtige littekenvorming en verkleving van de klepbladen tot de vorming van een dicht pericardmembraan. Bij een langdurig beloop van de ziekte verkalkt het hartzakje en vormt zich een solide kapsel, dat een "gepantserd" hart wordt genoemd. In gevorderde gevallen raakt de spierlaag van de ventrikels beschadigd en worden lokale pathologische aandoeningen opgemerkt tegen de achtergrond van myocardiale fibrose. Het myocard wordt dunner, degenereert tot vetweefsel en atrofieert als gevolg van een afname van de functionele belasting van de ventrikels. [ 7 ]
Symptomen fibrineuze pericarditis
Symptomatisch kan fibreuze pericarditis zich manifesteren met de volgende tekenen:
- Hartpijn: [ 8 ]
- toenemend over meerdere uren;
- van wisselende intensiteit (van mild tot ernstig);
- pijnlijk, brandend, stekend, krassend of knijpend;
- met lokalisatie in de projectiezone van het hart, in het epigastrium (meestal niet uitstralend naar de ledematen of de schouder, zoals bij ischemische hartziekten, maar met mogelijke uitstraling naar de nek en het levergebied);
- verergering tijdens het slikken, diep ademhalen, hoesten, buigen en keren, zonder dat er sprake is van een duidelijk verband met fysieke activiteit;
- verdwijnen naarmate het exsudaat zich ophoopt;
- met verlichting in een positie aan de rechterzijde met de knieën opgetrokken tot aan de borst;
- verdwijnen na het innemen van pijnstillers, niet-steroïdale anti-inflammatoire geneesmiddelen, maar reageren niet op het innemen van nitroglycerine.
- Algemene zwakte, toegenomen zweten, hoge temperatuur, hoofdpijn en tekenen van een algemeen intoxicatiesyndroom.
- Aanhoudende hik, misselijkheid (soms met overgeven, zonder directe verlichting), snelle ademhaling, verhoogde hartslag, hartritmestoornissen.
Eerste tekenen
De eerste symptomen van fibreuze pericarditis manifesteren zich meestal als een infectieus proces, wat de diagnose van de ziekte compliceert. Patiënten ervaren algemene zwakte, overmatig zweten, verlies van eetlust en een lage koorts.
De symptomen nemen toe en verergeren, en er ontstaat een karakteristiek pericardiaal pijnsyndroom:
- pijn wordt gevoeld in de bovenbuik of achter het borstbeen;
- heeft een wisselende intensiteit – van licht ongemak tot scherpe pijn die lijkt op een hartaanval;
- Volgens de beschrijvingen van de patiënten is de pijn brandend, tintelend, krassend, snijdend of trekkend;
- neemt toe bij hoestbewegingen, ligging aan de linkerzijde;
- verzwakt in de positie aan de rechterkant, met een voorwaartse buiging, in de knie-elleboogpositie;
- wordt niet verwijderd door het innemen van nitroglycerine.
Naast de pijn kunnen er pijnlijke hoestbuien optreden die geen verlichting brengen, evenals misselijkheid en slikproblemen. De ademhaling is oppervlakkig en de patiënt klaagt over een gebrek aan lucht. [ 9 ]
Stages
Er wordt onderscheid gemaakt in de volgende stadia van pericarditis:
- Acuut stadium – als de ziekte tot 1-2 maanden na het begin van de pathologie aanhoudt. Dit is het acute beloop dat kenmerkend is voor exsudatieve en fibrineuze pericarditis.
- Subacute fase – wanneer de ziekte twee tot zes maanden na het begin van de pathologie aanhoudt. Kenmerkend voor exsudatieve, adhesieve en constrictieve pericarditis.
- Chronisch stadium – als de ziekte langer dan zes maanden na het begin van de pathologie aanhoudt. Kenmerkend voor exsudatieve, adhesieve, constrictieve pericarditis, evenals voor verkalking (gepantserd hart).
Vormen
Acute fibrineuze pericarditis wordt, afhankelijk van de etiologische factor, onderverdeeld in infectieuze en infectieuze-allergische vormen. De subtypen van de ziekte zijn:
- tuberculeus;
- specifieke bacteriën (syfilitisch, gonorroe, dysenterisch, enz.);
- niet-specifieke bacteriën (streptokokken, pneumokokken, meningokokken, stafylokokken, enz.);
- viraal (adenovirus, influenza, Coxsackie, enz.);
- rickettsia (bij patiënten met Q-koorts, tyfus);
- chlamydia (urogenitale infecties, ornithose);
- mycoplasma (pneumonische, acute luchtwegaandoening);
- mycotisch (candida, actinomycose, histoplasmose, enz.);
- veroorzaakt door protozoa (amoebisch, malaria-achtig);
- allergisch;
- reumatisch;
- kwaadaardig;
- traumatisch, enz.
Droge fibrineuze pericarditis kan idiopathisch zijn, dat wil zeggen dat er geen specifieke oorzaak voor de pathologie is.
Acute pericarditis kan droog (fibrineus), exsudatief (serofibrineus, fibrineus-purulent), met of zonder harttamponade zijn.
Naarmate fibrineuze pericarditis vordert, kan exsudatieve pericarditis ontstaan. Sereus-fibrineuze pericarditis wordt bijvoorbeeld gediagnosticeerd wanneer zich een aanzienlijke hoeveelheid sereus-fibrineuze effusie in de pericardholte ophoopt. Als er purulente effusie in de pericardzak ontstaat, is de diagnose fibrineuze-purulente pericarditis.
Complicaties en gevolgen
Fibrineuze pericarditis wordt, indien onbehandeld, vaak gecompliceerd door verkleving van de pericardiale klepbladen en door myocardiale geleidingsstoornissen. Bij gevorderde pathologische processen zijn de symptomen aanwezig en verergeren ze over een lange periode. Pericardiale ruis blijft bij veel patiënten aanwezig, zelfs na behandeling.
Een harttamponade treedt op wanneer de druk in het hartzakje zo hoog is dat de rechterkant van het hart niet meer gevuld kan worden.[ 10 ]
Patiënten kunnen klagen over pijn op de borst en ademhalingsproblemen na fysieke activiteit, veroorzaakt door de toename van het volume van de hartspier en het contact van de dichte pericardiale kleppen. Meestal wordt deze aandoening niet behandeld, maar wel dynamisch waargenomen.
Zelfs na een gunstige afloop van fibreuze pericarditis kunnen patiënten aritmieaanvallen ervaren. De ontstekingsreactie verandert de impulsgevoeligheid van de hartspier, wat kan leiden tot paroxysmale tachycardie, atrium- en ventrikelfibrilleren en blokkades. Bij regelmatige hartritmestoornissen kan hartfalen ontstaan.
Diagnostics fibrineuze pericarditis
De diagnose acute fibrineuze pericarditis kan worden gesteld als de patiënt de typische triade vertoont: [ 11 ], [ 12 ]
- hartpijn;
- pericardiale wrijvingswrijving;
- karakteristiek ECG-beeld.
Instrumentele diagnostiek bestaat doorgaans uit ECG, echocardiografie en een röntgenfoto van de borstkas om de aanwezigheid van exsudaat uit te sluiten.
Het ECG toont een concordante ST-golf die convex naar beneden loopt, niet meer dan 7 mm, met een overgang naar een hoge T zonder bijbehorende reciproke depressie van ST in andere afleidingen. Fibrineuze pericarditis gedurende 1-2 dagen gaat gepaard met een elevatie van het segment, waarbij alle standaardafleidingen worden bedekt met een limiet in de tweede standaardafleiding. [ 13 ]
Het belangrijkste auscultatoire teken van fibrineuze droge pericarditis is het wrijvende geluid van de pericardklepjes. Dit wordt gevoeld in het gebied van de linkeronderrand van het borstbeen, in het gebied waar de hartslag absoluut dof is. Het geluid wordt synchroon met de samentrekkingen van het hart gehoord, heeft geen verband met ademhalingsbewegingen, maar is variabel en neigt toe te nemen bij druk met een fonendoscoop. Het verdwijnt wanneer er exsudaat verschijnt. Het geluid is soms zacht, vaker ruw, schrapend en kan worden gevoeld bij palpatie.
Pericardiale wrijving bij fibrineuze pericarditis kan continu zijn (systolisch-diastolisch), tweecomponenten (ventriculaire systole en snelle vulling van de linker hartkamer) of driecomponenten (het zogenaamde “locomotiefritme”).
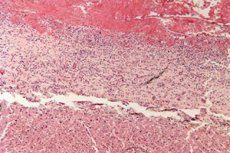
Voor de diagnose van fibrineuze pericarditis is het noodzakelijk om micro- en macropreparaten te verkrijgen. Dit is alleen mogelijk door histologisch onderzoek uit te voeren op een deel van het biomateriaal dat tijdens een pericardiale biopsie is verwijderd.
Microslide van fibrineuze pericarditis:
- bij lage microscopische vergroting worden op het epicardiale oppervlak uitgesproken fibrine-afzettingen met een karakteristieke lila-roze kleur zichtbaar;
- tussen de fibrineuze vezels worden leukocyten waargenomen;
- De epicardiale vaten zijn verwijd en volbloed.
Macrodrug bij fibrineuze pericarditis:
- verdikking van het epicard (viscerale pericardiale laag);
- witachtig-grijze kleur, grove vezelachtige film;
- "harig" hart;
- afhankelijk van de uitkomst van de ziekte: afbraak van fibrine en beëindiging van het ontstekingsproces, of de vorming van verklevingen ('gepantserd' hart).
De term fibrineuze pericarditis wordt vaak geassocieerd met het concept van een "harig hart". Dit wordt veroorzaakt door de afzetting van grote hoeveelheden eiwitten en fibrineuze draden op de pericardiale lagen, waardoor het hart een eigenaardige "harigheid" krijgt.
Laboratoriumtests (met name een volledig bloedbeeld) zijn algemeen van aard en kunnen helpen bij het vaststellen van de oorsprong van de ziekte en het beoordelen van de intensiteit van de ontsteking.
Differentiële diagnose
Differentiële diagnose van fibrineuze pericarditis wordt uitgevoerd:
- met een hartinfarct;
- met dissectie van een aorta-aneurysma;
- met longembolie;
- met spontane pneumothorax;
- met angina pectoris;
- met myopericarditis;
- met pleuritis;
- met gordelroos;
- met oesofagitis, oesofageale spasmen;
- met acute gastritis, maagzweer.
Differentiële ECG-signalen:
Met fibrineuze pericarditis |
Bij een acuut myocardinfarct |
|
ST-segment |
De veranderingen zijn diffuus, gecombineerd met een positieve T-golf. Een terugkeer naar de isolijn wordt gedurende meerdere dagen waargenomen. |
De veranderingen zijn lokaal, discordant, in combinatie met een negatieve T-golf. Bij patiënten met een ongecompliceerd beloop keert het ST-segment binnen enkele uren terug naar de isolijn. |
PQ- of PR-interval |
Er wordt een daling van het interval opgemerkt. |
Geen wijzigingen. |
Q-golf, QS-complex |
Atypische pathologische Q-golf. |
Pathologische Q-golf ontwikkelt zich snel. |
Atriale en ventriculaire aritmieën |
Niet typisch. |
Typisch. |
Het verschil tussen fibrineuze pericarditis en acuut coronair syndroom:
- Bij de ontwikkeling van fibrineuze pericarditis treedt de pijn vaak plotseling op, retrosternaal of in de bovenbuik. De pijn is acuut, aanhoudend, dof, zeurend, soms drukkend en constant (toenemend-afnemend). Nitroglycerine is niet effectief.
- Bij acuut coronair syndroom neemt de pijn toe en straalt uit naar de schouder, onderarm, bovenste ledematen en rug. De pijn is paroxysmaal: de aanvallen duren ongeveer een half uur. De lichaamshouding van de patiënt heeft geen invloed op de ernst van het pijnsyndroom. Na inname van nitroglycerine nemen de symptomen af.
Met wie kun je contact opnemen?
Behandeling fibrineuze pericarditis
Aan de patiënt wordt strikte bedrust voorgeschreven voor een periode van maximaal 7-14 dagen (daarna - afhankelijk van het verloop van de ziekte), dieettabel nr. 10 (10A).
Als het mogelijk is om de oorzaak van de ontwikkeling van fibrineuze pericarditis te bepalen, worden, afhankelijk van de indicaties, antibiotica, antiparasitaire, antischimmelmiddelen en andere medicijnen voorgeschreven.
Antibiotica worden gebruikt wanneer er sprake is van een duidelijke infectieuze factor, bijvoorbeeld bij sepsis, longontsteking, tuberculose, etterende haarden, etc.
Antivirale middelen worden voorgeschreven wanneer de virale oorsprong van de ziekte bewezen is:
- cytomegalovirus vereist het gebruik van immunoglobuline eenmaal daags 2-4 ml/kilogram volgens het schema;
- Voor het coxsackievirus is toediening van interferon-A nodig;
- Voor adenovirus en parvovirus B19 wordt 10 g immunoglobuline intraveneus gebruikt.
Pathogenetische behandeling omvat het gebruik van de volgende medicijnen:
- Niet-steroïde anti-inflammatoire geneesmiddelen – hebben een pijnstillende, ontstekingsremmende en milde immunosuppressieve werking. Het is raadzaam om acetylsalicylzuur, Voltaren (0,05 g driemaal daags), ibuprofen (0,4 g driemaal daags) en meloxicam (0,015 g tweemaal daags) te gebruiken. [ 14 ]
- Glucocorticosteroïden – hebben een sterk ontstekingsremmend, anti-shock en immunosuppressief effect. Ze worden voorgeschreven wanneer niet-steroïde anti-inflammatoire geneesmiddelen niet effectief zijn.
Bij de idiopathische variant van fibrineuze pericarditis en de afwezigheid van actieve ontstekingshaarden zijn antibiotica niet de eerste keus. Het behandelingsregime omvat niet-steroïde anti-inflammatoire geneesmiddelen (diclofenac 150 mg/dag, meloxicam 15 mg/dag, ibuprofen driemaal daags 200 mg), evenals colchicine (1 mg/dag) en corticosteroïden (1 mg/kg). [ 15 ], [ 16 ]
Chirurgische behandeling is aangewezen als de patiënt constrictieve pericarditis ontwikkelt, als sereus-fibrineuze pericarditis terugkeert, of als medicamenteuze therapie niet effectief is. Pericardiocentese is de behandeling van keuze bij harttamponade. Indien dit terugkeert, kan een pericardiaal venster worden uitgevoerd. Pericardiectomie is de behandeling van keuze bij constrictieve pericarditis. [ 17 ]
Het voorkomen
Er is geen specifieke preventie tegen het ontstaan van fibrineuze pericarditis. Artsen raden aan de volgende aanbevelingen te volgen om het risico op dergelijke complicaties te verminderen:
- Stop met roken en vermijd rookruimtes (passief roken). Het is bewezen dat zelfs het roken van vijf sigaretten per dag het risico op hart- en vaatziekten met bijna 50% verhoogt.
- Houd u aan een cholesterolarm dieet, beperk de consumptie van verzadigde vetten (vervang vet vlees en reuzel door wit vlees en zeevruchten) en neem granen, groente, bladgroenten, fruit en plantaardige oliën op in uw dieet.
- Verminder de zoutinname tot 3-5 gram per dag. Daarmee verlaagt u het risico op hart- en vaatziekten met 25%.
- Voeg voedingsmiddelen toe aan uw dieet die rijk zijn aan magnesium en kalium (zeewier, gedroogd fruit, abrikozen, pompoen, boekweit, bananen).
- Let op uw lichaamsgewicht en eet gevarieerd.
- Zorg voor voldoende lichaamsbeweging (wandelen, zwemmen, fietsen – minstens een half uur per dag of vijf keer per week).
- Controleer regelmatig de indicatoren van het vetmetabolisme en bezoek een arts voor preventieve diagnostiek.
- Beperk of stop met alcoholgebruik.
- Vermijd diepe en langdurige stress.
Zelfs kleine veranderingen in uw levensstijl kunnen de ontwikkeling van hart- en vaatziekten aanzienlijk vertragen. Het is belangrijk om te begrijpen dat het nooit te laat is om een gezonde levensstijl te gaan leiden. Als er tekenen van een hartaandoening optreden, moet u onmiddellijk een arts raadplegen om te voorkomen dat de ziekte verergert en de symptomen verergeren.
Prognose
De prognose van de ziekte is moeilijk te beoordelen, omdat deze relatief zelden tijdens het leven van de patiënt wordt ontdekt. Over het algemeen worden de volgende criteria beschouwd als criteria voor een ongunstige prognose:
- een aanzienlijke temperatuurstijging (boven 38 graden);
- subacute aanvang van de symptomen;
- intense exsudatie in de hartzak;
- ontwikkeling van harttamponade;
- geen positieve respons op acetylsalicylzuur of andere niet-steroïde ontstekingsremmende geneesmiddelen na ten minste 7 dagen behandeling.
Als fibrineuze pericarditis niet wordt behandeld, neemt het risico op overlijden aanzienlijk toe, vooral als gevolg van de ontwikkeling van complicaties en intoxicatie. [ 18 ] Patiënten die deze ziekte hebben gehad, moeten onder regelmatige controle van een cardioloog staan.

