Medisch expert van het artikel
Nieuwe publicaties
Het syndroom van Pierre Robin
Laatst beoordeeld: 04.07.2025

Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.

Het Pierre-Robinsyndroom, in de geneeskunde ook bekend als Robin-anomalie, is een aangeboren afwijking van de kaaklijn. De ziekte dankt haar naam aan de Franse tandarts P. Robin, die als eerste alle symptomen beschreef. Lannelongue en Menard beschreven het Pierre-Robinsyndroom voor het eerst in 1891 in hun verslag over twee patiënten met micrognathie, een gespleten gehemelte en retroglossoptosis. In 1926 publiceerde Pierre-Robin een geval van de ziekte bij een baby met symptomen van het klassieke syndroom. Tot 1974 stond de triade van symptomen bekend als het Robin-Pierresyndroom. Dit syndroom wordt nu echter gebruikt om misvormingen te beschrijven die gelijktijdig meerdere afwijkingen vertonen.
Epidemiologie
Het is een heterogene aangeboren afwijking met een prevalentie van 1 op de 8500 levendgeborenen. De man-vrouwverhouding is 1:1, met uitzondering van de X-gebonden vorm.
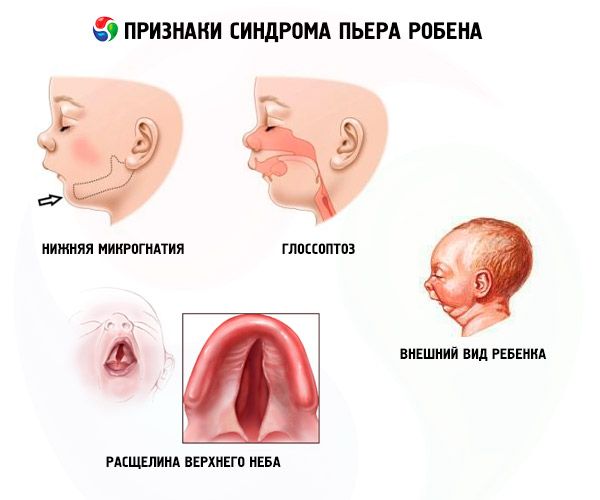
Bij 50% van de patiënten is het zachte gehemelte niet volledig gespleten, de rest wordt geboren met een gebogen en ongewoon hoog gehemelte, maar zonder gespleten gehemelte.
Oorzaken Het syndroom van Pierre Robin
Er wordt rekening gehouden met de mogelijkheid van autosomaal recessieve overerving van de ziekte. Er zijn twee soorten syndromen, afhankelijk van de etiologie: geïsoleerd en genetisch bepaald. Het geïsoleerde type ontwikkelt zich door compressie van het onderste deel van de kaak tijdens de embryonale ontwikkeling. Compressie kan ontstaan door:
- De aanwezigheid van plaatselijke afsluitingen in de baarmoeder (cysten, littekens, tumoren).
- Meerlingzwangerschap.
Ook kan de ontwikkeling van de kaak bij de foetus verstoord worden door:
- Virale infecties die de aanstaande moeder tijdens de zwangerschap heeft opgelopen.
- Neurotrofe stoornissen.
- Onvoldoende foliumzuur in het lichaam van een zwangere vrouw.
Pathogenese
Het Pierre Robin-syndroom wordt veroorzaakt door embryonale aandoeningen die het gevolg zijn van een breed scala aan pathologieën in de prenatale periode.
Er zijn drie pathologische theorieën die het ontstaan van het Pierre Robin-syndroom kunnen verklaren.
Mechanische theorie: Deze theorie is het meest waarschijnlijk. Onderontwikkeling van het mandibulaire apparaat treedt op tussen de 7e en 11e week van de zwangerschap. De hoge positie van de tong in de mondholte leidt tot de vorming van spleten in het gehemelte, waardoor de vena cava niet sluit. Deze theorie verklaart de klassieke omgekeerde U-vormige spleet en het ontbreken van de bijbehorende hazenlip. Oligohydramnion kan een rol spelen bij de etiologie, aangezien de afwezigheid van vruchtwater kan leiden tot misvorming van de kin en daaropvolgende compressie van de tong tussen de vena cava.
Neurologische theorie: Vertraging in neurologische ontwikkeling is opgemerkt met behulp van elektromyografie van de spieren van de huig en de faryngeale kolommen, en smaak als gevolg van geleidingsvertraging in de nervus hypoglossus.
Theorie van dysneuroregulatie van het rhombencephalon: Deze theorie is gebaseerd op de verstoring van de ontwikkeling van het rhombencephalon tijdens de ontogenese.
Onvoldoende ontwikkeling van de onderste kaak van het kind leidt tot een aanzienlijke verkleining van de mondholte. Dit leidt tot de zogenaamde pseudomacroglossie, d.w.z. de tong wordt naar achteren in de keelholte verplaatst. Deze pathologie leidt tot de ontwikkeling van een luchtwegobstructie.
Zolang de baby huilt of beweegt, blijven de luchtwegen vrij. Maar zodra de baby in slaap valt, treedt er opnieuw een obstructie op.
Door ademhalingsstoornissen is het voeden van de baby erg moeilijk. In deze fase treedt bijna altijd een luchtwegobstructie op. Zonder medische behandeling kan een dergelijke aandoening leiden tot ernstige uitputting van het hele lichaam en zelfs de dood.
Symptomen Het syndroom van Pierre Robin
De ziekte wordt gekenmerkt door drie hoofdsymptomen:
- Onderste micrognathie (onderontwikkeling van de onderkaak) komt voor in 91,7% van de gevallen van de ziekte. Het wordt gekenmerkt door een terugtrekking van de onderste tandboog met 10-12 mm achter de bovenkaak. De onderkaak heeft een klein lichaam, een stompe hoek. Het kind ontwikkelt zich normaal rond de leeftijd van 5-6 jaar.
- Glossoptosis (terugtrekking van de tong als gevolg van onvoldoende ontwikkeling, waargenomen bij 70-85% van de gevallen).
- Macroglossie en ankyloglossie zijn relatief zeldzame symptomen, waargenomen bij 10-15% van de gevallen.
- Er verschijnt een barst in de lucht.
- Bradypneu en dyspneu.
- Lichte cyanose.
- Verstikking, wat meestal optreedt tijdens pogingen om de baby te voeden.
- Slikken is onmogelijk of zeer moeilijk.
- Gevoel hebben dat ik moet overgeven.
- Oorafwijkingen bij 75% van de gevallen.
- Geleidingsverlies treedt op bij 60% van de patiënten, terwijl atresie van de uitwendige gehoorgang slechts bij 5% van de patiënten voorkomt, en onvoldoende pneumatisatie van de mastoïdholte van het slaapbeen.
- Afwijkingen van het binnenoor (aplasie van de laterale halfcirkelvormige kanalen, grote vestibulaire aquaduct, verlies van haarcellen in de cochlea).
- Neusmisvormingen komen zelden voor en bestaan hoofdzakelijk uit afwijkingen van de neuswortel.
- Tandmisvormingen komen voor in 30% van de gevallen. Laryngomalacie en velofaryngeale insufficiëntie komen voor bij ongeveer 10-15% van de patiënten met het Pierre-Robin-syndroom.
Systemische kenmerken van het Pierre Robin-syndroom
Bij 10-85% van de geregistreerde gevallen worden systemische ontwikkelingsafwijkingen beschreven.
Oogafwijkingen komen voor bij 10-30% van de patiënten. Deze kunnen bestaan uit: hypermetropie, myopie, astigmatisme, cornea-sclerose en stenose van de traanbuis.
Cardiovasculaire aandoeningen: goedaardige hartruis, pulmonalisstenose, open ductus arteriosus, ovaal venster, atriumseptumdefect en pulmonale hypertensie. De prevalentie varieert van 5-58%.
Afwijkingen gerelateerd aan het bewegingsapparaat (70-80% van de gevallen): syndactylie, dysplastische vingerkootjes, polydactylie, clinodactylie, hypermobiliteit van de gewrichten en oligodactylie van de bovenste ledematen. Afwijkingen van de onderste ledematen: voetafwijkingen (klompvoet, metatarsale adductie), femorale malformaties (valgus- of varusbekken, korte femurs), heupafwijkingen (aangeboren luxatie, contracturen), kniegewrichtsafwijkingen (GENU VALGUS, synchondrose). Afwijkingen van de wervelkolom: scoliose, kyfose, lordose, werveldysplasie, agenesie van het heiligbeen en de sinus coccygeus.
Pathologie van het centrale zenuwstelsel: epilepsie, ontwikkelingsachterstanden van het zenuwstelsel, hydrocefalie. De frequentie van defecten aan het centrale zenuwstelsel bedraagt ongeveer 50%.
Afwijkingen van de geslachtsorganen: niet-ingedaalde testikels (25%), hydronefrose (15%) en hydrocèle (10%).
Geassocieerde syndromen en aandoeningen: Stickler-syndroom, trisomie 11q-syndroom, trisomie 18, 4q-deletiesyndroom, reumatoïde artropathie, hypochondroplasie, Möbius-syndroom.
Stages
Er zijn drie stadia van ziekte-ernst, die afhankelijk zijn van de toestand van de luchtwegen van het kind:
- Licht - er zijn lichte problemen met de voeding, maar de ademhaling is vrijwel niet moeilijk. De behandeling vindt poliklinisch plaats.
- Matig – de ademhaling is matig moeilijk, het voeden van het kind is matig moeilijk. De behandeling vindt plaats in het ziekenhuis.
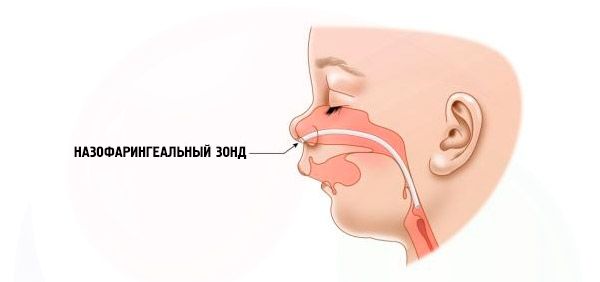
- Ernstig – de ademhaling is zeer moeilijk, het kind kan niet normaal eten. Er zijn speciale hulpmiddelen nodig (intranasale sonde).
Complicaties en gevolgen
De combinatie van micrognathie en glossoptosis kan leiden tot ernstige ademhalingscomplicaties en problemen tijdens het voeden van het kind.
Het Pierre Robin-syndroom veroorzaakt de volgende complicaties:
- Stridose-ademhaling als gevolg van een luchtwegobstructie. Laryngomalacie of zelfs slaapasfyxie.
- De psychomotorische ontwikkeling van het kind blijft ver achter bij die van leeftijdsgenoten.
- Ook de lichamelijke ontwikkeling blijft achter.
- De patiënten hebben een spraakstoornis.
- Regelmatig terugkerende oorontstekingen die chronisch worden en tot gehoorverlies leiden.
- Obstructief slaapapneusyndroom, waarbij de kans op overlijden tijdens de slaap varieert in 14-91% van de gevallen.
- Problemen met het gebit.
Diagnostics Het syndroom van Pierre Robin
De diagnose van het Pierre-Robinsyndroom is niet moeilijk. Deze is gebaseerd op klinische verschijnselen. Om andere aandoeningen uit te sluiten, is het zeer belangrijk om een geneticus te raadplegen.
Kinderen met de aangeboren afwijking van Robin hebben vanaf de geboorte ademhalingsproblemen doordat de tong constant naar achteren zakt. De baby is onrustig, zijn huid is blauwachtig en er komt een piepende ademhaling uit de borstkas bij het inademen. Verstikking kan optreden tijdens het voeden. De diagnose kan ook worden gesteld aan de hand van het ongewone uiterlijk van het kind - "vogelgezicht". Vaak ontwikkelen patiënten andere afwijkingen: bijziendheid, staar, aandoeningen van het urogenitale stelsel, hartafwijkingen en afwijkingen in de ontwikkeling van de wervelkolom.
Op basis van deze klinische verschijnselen zal het voor een specialist niet moeilijk zijn om een juiste diagnose te stellen.
Met wie kun je contact opnemen?
Behandeling Het syndroom van Pierre Robin
De behandeling wordt direct na de geboorte van een kind met het Pierre-Robin-syndroom uitgevoerd. Als de ziekte mild is, is het, om de toestand van de patiënt te verbeteren, noodzakelijk om het kind constant rechtop of op de buik te houden. Het hoofdje van de baby moet naar de borst gekanteld zijn. Tijdens het voeden is het af te raden om het kind horizontaal te houden om te voorkomen dat er voedsel in de luchtwegen terechtkomt.
Als de onderontwikkeling van de onderkaak ernstig is, wordt een chirurgische ingreep toegepast om de ingetrokken tong in een normale fysiologische positie te brengen. In ernstige gevallen wordt de tong omhoog getrokken en op de onderlip gefixeerd. In zeer ernstige gevallen moeten tracheostomie, glossopexie en distractie-osteogenese van de onderkaak worden uitgevoerd.
Er wordt ook gebruik gemaakt van conservatieve behandeling.
Geneesmiddelen
Fenobarbital. Een slaap- en kalmeringsmiddel met een anticonvulsieve werking. Elke tablet bevat 100 ml fenobarbital. De dosering is individueel, afhankelijk van de ernst van de ziekte en de toestand van het kind. Het geneesmiddel is verboden voor patiënten met leverfalen, hyperkinesie, bloedarmoede, myasthenie, porfyrie, diabetes mellitus, depressie en intolerantie voor de bestanddelen. De volgende symptomen zijn mogelijk bij gebruik: duizeligheid, asthenie, hallucinaties, agranulocytose, misselijkheid, lage bloeddruk en allergieën.
Clonazepam. Een geneesmiddel dat wordt voorgeschreven voor de behandeling van epilepsie. Het geneesmiddel bevat de werkzame stof clonazepam, een derivaat van benzodiazepine. Het heeft een anticonvulsieve, angstremmende en spierontspannende werking. De dosering wordt bepaald door de behandelend arts, maar mag niet hoger zijn dan de maximale dosis van 250 mcg per dag. Niet gebruiken bij slapeloosheid, spierhypertonie, psychomotorische agitatie of paniekstoornissen. De volgende symptomen zijn mogelijk bij gebruik: lethargie, misselijkheid, dysmenorroe, hoofdpijn, leukopenie, urineretentie of -incontinentie, alopecia en allergie.
Sibazon. Verkrijgbaar in de vorm van een oplossing en rectale tabletten. De werkzame stof is een benzodiazepinederivaat (sibazon). Het heeft een sedatieve, angstremmende en anticonvulsieve werking. De dosering is individueel. Patiënten met chronische hypercapnie, myasthenie of benzodiazepine-intolerantie mogen dit geneesmiddel niet gebruiken. Bij gebruik van dit geneesmiddel kunnen de volgende symptomen optreden: misselijkheid, constipatie, hoofdpijn, duizeligheid, hik, urine-incontinentie en allergieën.
Cortexin lyofilisaat. Een geneesmiddel met een nootrop effect. Het geneesmiddel bevat een complex van in water oplosbare polypeptidefracties en glycine. De dosering is individueel en wordt door de behandelend arts voorgeschreven in overeenstemming met de toestand van de patiënt. Patiënten met een intolerantie voor cortexin mogen dit geneesmiddel niet gebruiken. Het geneesmiddel kan allergische reacties veroorzaken.
Fysiotherapiebehandeling
Bij milde vormen van het syndroom wordt doorgaans gebruik gemaakt van positietherapie. Daarbij wordt het kind op de buik gelegd, rechtop, totdat de zwaartekracht de onderkaak dwingt om correct te groeien.
Chirurgische behandeling
Chirurgische behandeling wordt voornamelijk gebruikt om glossoptosis te corrigeren. Er zijn verschillende methoden:
- Ondersteuning van de tong met een zilverdraad. De draad wordt door het onderste deel van het tandvlees en de onderlip geleid. Deze methode heet Douglas.
- Duhamels methode: een dikke zilverdraad wordt door de tongbasis en beide wangen van de patiënt geleid. Niet langer dan dertig dagen gebruiken.
- Orthopedische hulpmiddelen voor tongstrekking en -fixatie.
- Op éénjarige leeftijd kan een operatie worden uitgevoerd om een gespleten gehemelte te corrigeren.
Prognose
De prognose en het verloop van de ziekte zijn ernstig. Meestal treedt de dood in de eerste levensdagen op, zowel in het matige als in het ernstige stadium van de ziekte (verstikking is de oorzaak). Bovendien is het risico op overlijden in het eerste jaar vrij hoog vanwege de vele infecties.
Voor patiënten ouder dan twee jaar is de prognose gunstig.
 [ 36 ]
[ 36 ]

