Medisch expert van het artikel
Nieuwe publicaties
Streptokokken in uitstrijkje bij vrouwen, zwangerschap, mannen en kinderen
Laatst beoordeeld: 05.07.2025

Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
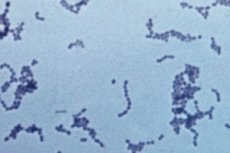
Streptokokken zijn gramnegatieve micro-organismen die de veroorzakers zijn van veel purulente, infectieuze en inflammatoire ziekten. Streptokokken worden bijna altijd in een uitstrijkje aangetroffen, maar dit betekent niet dat iemand ziek is. Alles hangt af van de concentratie. Als de hoeveelheid van dit micro-organisme de voorwaardelijk aanvaardbare normen overschrijdt, ontwikkelt de ziekte zich. Een ziekte die wordt veroorzaakt door een streptokokkeninfectie, behoort volgens de ICD-10 tot de groep van purulente en necrotische ziekten.
Redenen voor het verschijnen van streptokokken in een uitstrijkje
Streptococcus verschijnt in het uitstrijkje omdat het een vertegenwoordiger is van opportunistische microflora. Dit betekent dat het een vertegenwoordiger is van de normale microflora van het lichaam, die de beschermende eigenschappen van het lichaam biedt en kolonisatieweerstand van de slijmvliezen biedt, dat wil zeggen dat het de kolonisatie door pathogene micro-organismen voorkomt. Maar onder bepaalde omstandigheden, bijvoorbeeld bij een verminderde immuniteit, een verstoring van de normale toestand van de slijmvliezen, een verstoring van de normale verhouding van micro-organismen, treedt er een stoornis op. In dit geval neemt de concentratie streptokokken sterk toe, waardoor het de slijmvliezen van zijn biotoop koloniseert en zich zelfs naar andere biotopen kan verspreiden. Als gevolg hiervan ontwikkelt en verergert de ziekte. Dit is een endogene infectieontwikkeling.
Maar er is ook een exogene ziekteontwikkeling, waarbij streptokokken vanuit de externe omgeving binnendringen en zich vervolgens vermenigvuldigen in de biotopen van het menselijk lichaam. Hoe ver de ziekte zich ontwikkelt, hangt af van de toestand van het lichaam. Hierbij speelt de kolonisatieweerstand van de microflora, dat wil zeggen de normale samenstelling van de microflora, waarin "geen ruimte is" voor vreemde micro-organismen, een belangrijke rol.
In een normale microflora voorkomt het de penetratie van pathogene micro-organismen en voorkomt het de ontwikkeling van de ziekte. Wanneer het vanuit de externe omgeving binnendringt, gebeurt dit meestal via dragers, dat wil zeggen mensen die ziek zijn of hersteld zijn van een streptokokkeninfectie.
Streptokokken, die in de externe omgeving overleven, kunnen ook een bron zijn. Ziekenhuisstammen van resistente streptokokken, die zich in de ziekenhuisomgeving ontwikkelen, vormen in dit opzicht een bijzonder gevaar. Deze bacterie heeft herhaaldelijk mutaties ondergaan onder invloed van desinfectiemiddelen en antiseptica. Daarom veroorzaakt hij de meest gevaarlijke ziekten die niet met standaard antibiotica kunnen worden behandeld.
Norm van streptokokken in uitstrijkje
Een uitstrijkje bevat normaal gesproken maximaal 10 3 CFU/ml. Dit betekent dat 1 milliliter vocht maximaal 10 tot de derde macht, oftewel maximaal 1000 kolonies micro-organismen bevat. Als het aantal streptokokken deze waarden overschrijdt, ontwikkelt de ziekte zich.
Streptokokken 10 tot de 3e - 10 tot de 6e macht in een uitstrijkje
Dit is een graad die een kwantitatieve meting aangeeft van het gehalte van een bepaald aantal kolonies micro-organismen in 1 ml van het te bestuderen materiaal. In dit geval wordt de indicator 103 als norm beschouwd , wat betekent dat 1 ml suspensie 1000 kolonies streptokokken bevat. Onder deze indicator is de norm, de indicator zelf, 10 tot de macht 3 wordt beschouwd als een grenstoestand, van waaruit de ontwikkeling van de ziekte begint. Boven deze indicator ontwikkelt zich zeker een ziekte met een streptokokkenetiologie.
Risicofactoren
Mensen met een verminderde immuniteit en een verstoorde microflora lopen risico op een streptokokkeninfectie. Een belangrijke risicofactor is de indringing van diverse giftige stoffen en radioactieve componenten in het lichaam, die de afweermechanismen van het lichaam ondermijnen.
Mensen die onlangs een operatie, orgaan- of weefseltransplantatie hebben ondergaan, mensen met chronische ziekten, immuundeficiëntie, bloedarmoede, stofwisselingsstoornissen en vitaminetekorten lopen risico. Zelfs slechte voeding, een zittende levensstijl, frequente stress, uitputting en honger kunnen infecties veroorzaken.
Tot de risicogroep behoren ook mensen die vaak verkouden zijn en andere ziekten hebben, mensen met een ingebouwde pacemaker, katheters (waarbij een kathetergerelateerde infectie ontstaat), protheses, tijdelijke en permanente transplantaties. Mensen die gedwongen worden langdurig in een ziekenhuis of klinische setting te verblijven, behoren ook tot de risicogroep. Zij worden blootgesteld aan in het ziekenhuis opgelopen (ziekenhuisstammen). Medewerkers van medische instellingen die vanwege hun werk in contact komen met besmettelijke patiënten, lopen ook risico en worden blootgesteld aan ziekenhuisstammen.
Symptomen
De belangrijkste symptomen van een streptokokkeninfectie zijn de ontwikkeling van een ontstekingsproces in het getroffen gebied, evenals de progressie van de infectie. Vervolgens hangt alles af van welke stam de ontwikkeling van de pathologie heeft veroorzaakt, wat de concentratie ervan is en ook van het biotoop waar de infectie is binnengedrongen. Meestal zijn de bovenste luchtwegen en de huid de primaire infectiebron waardoor de infectie het lichaam binnendringt. Bij penetratie door de huid ontwikkelt zich een reeks van gebeurtenissen: eerst verschijnt er een oppervlakkige huiduitslag, roodheid en irritatie van de huid. Naarmate de infectie vordert en zich verspreidt, ontwikkelt zich dermatitis (infectieuze ontsteking van de huid - dermis), waarna fasciitis kan ontstaan, waarbij de huid, fascia en ligamenten betrokken zijn bij het ontstekingsproces.
Myositis is een ontstekingsproces dat zich ontwikkelt met betrokkenheid van de spierlaag bij het ontstekingsproces. Bij diepe penetratie van de infectie in het lichaam kan erysipelas ontstaan (erysipelas van de huid, spierlagen en botten, wat gepaard gaat met ettervorming, anaërobe processen, constante progressie, betrokkenheid van nieuwe ontstekingshaarden).
Wondroos gaat vaak gepaard met weefselnecrose (afsterven). Om verdere verspreiding van de infectie te voorkomen, is amputatie van het orgaan (ledemaat) vaak nodig. Dit voorkomt verdere progressie van de ziekte en voorkomt sepsis. Het laatste stadium is sepsis (bloedvergiftiging), wat kan leiden tot de dood.
Wanneer de infectie de luchtwegen binnendringt, ontwikkelt zich voornamelijk roodvonk, folliculaire of lacunaire tonsillitis, longontsteking, bronchitis, meningitis, osteomyelitis, septische artritis,
De voortekenen van de ontwikkeling van een infectieziekte zijn een gevoel van zwakte, verhoogde vermoeidheid, overmatig zweten, een snelle hartslag tijdens het lopen en lichte fysieke en emotionele stress. Vervolgens is er een branderig gevoel op de borst, druk op het borstbeen, kortademigheid. Op dit moment kunt u preventieve maatregelen nemen om de ontwikkeling van de ziekte te voorkomen. Als dergelijke maatregelen niet worden genomen, blijft de ziekte zich ontwikkelen, stijgt de temperatuur, verschijnen koorts, koude rillingen, hoofdpijn en neemt de eetlust af. In sommige gevallen treden misselijkheid en diarree op. Verdere symptomen zijn afhankelijk van de vorm en ernst van de ziekte.
Streptokokken in een uitstrijkje bij mannen en vrouwen
Streptokokken in een urethra-uitstrijkje kunnen wijzen op de ontwikkeling van een purulente, inflammatoire of infectieuze aandoening in het urogenitale kanaal. Het kan dus wijzen op de ontwikkeling van cystitis, pyelonefritis, urethritis, dysbacteriose en andere vormen van de ziekte.
De infectie kan het lichaam endogeen binnendringen (bijvoorbeeld als er een chronische infectiebron in het lichaam aanwezig is) of exogeen (vanuit de externe omgeving, via contact met een infectiedrager). Ziekenhuisinfecties, die in een ziekenhuisomgeving kunnen worden opgelopen, zijn bijzonder gevaarlijk. Catheter-geassocieerde infecties, die optreden bij langdurig gebruik van een katheter, zijn eveneens gevaarlijk.
Als de hoeveelheid streptokokken in een uitstrijkje bij vrouwen de toegestane norm overschrijdt, is behandeling noodzakelijk. Als de hoeveelheid van dit micro-organisme gelijk is aan of lager is dan de norm, hoeft u zich geen zorgen te maken. Alleen een arts kan een behandeling voorschrijven. Zelfmedicatie kan immers gevaarlijk zijn voor de gezondheid, en zelfs voor het leven. Onjuiste behandeling kan de normale microbiocenose verstoren, waardoor andere biotopen verstoord kunnen raken.
Streptokokken in een uitstrijkje tijdens de zwangerschap zijn een slecht teken, omdat ze een negatieve invloed kunnen hebben op het verloop van de zwangerschap. Ze veroorzaken vaak spontane abortussen, miskramen en vroeggeboortes. Ze brengen risico's met zich mee voor zowel de vrouw als het kind. Het gevaar schuilt in het risico op het ontwikkelen van gestosis, infectieziekten en ernstige schade aan de nieren en lever, wat kan leiden tot een miskraam. Tijdige behandeling van streptokokken helpt infectie van het kind tijdens de bevalling te voorkomen.
De gevaarlijkste infectie is een intra-uteriene infectie bij het kind, die kan leiden tot ernstige complicaties, onderontwikkeling van inwendige organen, diverse lichamelijke afwijkingen en misvormingen. Als er een uitstrijkje wordt gemaakt, selecteert de arts een behandeling uit de goedgekeurde geneesmiddelen voor gebruik tijdens de zwangerschap. Behandeling vindt plaats als het risico voor moeder en kind groter is dan de schadelijke effecten van de geneesmiddelen. Zelfmedicatie is strikt gecontra-indiceerd.
Streptokokken in een uitstrijkje van een kind
De aanwezigheid van streptokokken in uitstrijkjes van pasgeborenen en prematuren is een alarmerend teken dat de immuniteit van het kind niet goed functioneert (en pasgeborenen behouden de immuniteit van hun moeder). Antibiotica kunnen nodig zijn om ernstige aandoeningen zoals postpartum- en neonatale sepsis, die tot de dood leiden, te voorkomen. De belangrijkste ziekteverwekker bij neonatale infecties is bèta-streptokokken, die de huid en het urogenitale stelsel aantasten. Meestal komt de bacterie het lichaam van de pasgeborene binnen tijdens de bevalling. In 70% van de gevallen is de moeder de bron van de infectie.
Streptokokken zijn vooral gevaarlijk voor pasgeborenen en jonge kinderen, omdat hun immuunsysteem verzwakt is en de microflora zich nog in de fase van vorming en ontwikkeling bevindt. Het sterftecijfer is zeer hoog: van 25 tot 75%.
Bij oudere kinderen (ouder dan 3 jaar) veroorzaakt streptokokken meestal ernstige aandoeningen van de luchtwegen, het urogenitale stelsel en het maag-darmkanaal. Wanneer de streptokokken in het bloed terechtkomen, kan zich een secundaire infectiebron ontwikkelen. In 40% van de gevallen treedt een huidinfectie op, in 30% een longontsteking. Er moet rekening mee worden gehouden dat het klinische beeld vaak aanwezig is, maar de ziekteverwekker niet kan worden geïsoleerd. Mogelijke complicaties zijn persistentie, een abnormale reactie en acute glomerulonefritis. De gevaarlijkste zijn bacteriëmie, sepsis en infectieuze toxische shock.
Streptokokken in een uitstrijkje uit de keel, keelholte, neus
Het wordt aangetroffen bij diverse luchtwegaandoeningen. De mate van kolonisatie door micro-organismen hangt af van de ernst van de ziekte. Het kan wijzen op de ontwikkeling van infectie- en ontstekingsziekten zoals longontsteking, bronchitis, tracheïtis en tracheobronchitis. Antibiotica zijn vereist. In dit geval kan alleen een arts het optimale behandelregime bepalen. Streptokokkeninfecties moeten worden behandeld, omdat ze gevaarlijk zijn vanwege de complicaties. De gevaarlijkste gevolgen van een streptokokkeninfectie zijn infectieuze toxische shock en sepsis. Het kan ook osteomyelitis, meningitis en andere levensbedreigende ziekten veroorzaken.
Streptokokken worden vaak aangetroffen in een neusuitstrijkje. Het wordt veroorzaakt door de ontwikkeling van een purulent-infectieus ontstekingsproces in de keel, neuskeelholte en keelholte. Het veroorzaakt verschillende invasieve ziekten. Het is een van de meest voorkomende oorzaken van sinusitis.
De behandeling bestaat uit medicamenteuze behandeling met antibiotica. Bij gebrek aan adequate behandeling verspreidt de infectie zich naar andere biotopen, waaronder de gehele neus-keelholte en keelholte, de bovenste en onderste luchtwegen. Gevaarlijke complicaties zijn onder andere penetratie van de infectie via de opstijgende luchtwegen, penetratie in de hersenen, wat gepaard gaat met ontsteking van de myelinemembranen in de hersenen en de ontwikkeling van meningitis. Complicaties zoals acute reumatoïde koorts, glomerulonefritis, complicaties in de nieren en het cardiovasculaire systeem zijn ook gevaarlijk.
Als een hoge concentratie streptokokken in een uitstrijkje wordt aangetroffen, is het noodzakelijk om zo snel mogelijk een arts te raadplegen en een behandeling te ondergaan om te voorkomen dat de ziekte chronisch wordt of om verdere verspreiding en progressie te voorkomen. Antibiotica worden het vaakst gebruikt. Het is noodzakelijk om de aanbevelingen van de arts strikt op te volgen, want een onjuiste behandeling kan niet alleen ineffectief zijn, maar ook de micro-organismen resistent maken.
Streptokokken in een gynaecologisch uitstrijkje
Wijst op de ontwikkeling van dysbacteriose, waarbij de normale toestand van de microflora verstoord is. Meestal neemt het aantal vertegenwoordigers van de normale microflora sterk af, terwijl het aantal pathogene en opportunistische microflora toeneemt. Dit leidt tot de ontwikkeling van ontstekingsprocessen.
In de vrouwelijke voortplantingsorganen veroorzaakt streptokokken vaginitis, colpitis en vulvovaginitis. Het kan de menstruatiecyclus negatief beïnvloeden, de regelmaat en duur ervan verstoren. Het vermindert de vruchtbaarheid en het vermogen om zwanger te worden en een kind te baren. Het kan ook van moeder op kind worden overgedragen tijdens de bevalling.
- Streptokokken in vaginaal uitstrijkje
Normaal gesproken bevat de vaginale microflora een zekere hoeveelheid opportunistische microflora, waarvan het aantal de norm niet mag overschrijden. Tegelijkertijd, als de hoeveelheid normale microflora afneemt, begint pathogene microflora te groeien, waaronder streptokokken. Deze kunnen ook vanuit de externe omgeving het lichaam binnendringen. Er wordt een hoge mate van adaptatie van micro-organismen aan de vaginale microbiocenose opgemerkt, aangezien stafylokokken gemakkelijk het slijmvlies binnendringen, met behulp van pathogene factoren en invasiefactoren.
De belangrijkste invasieve factoren van streptokokken zijn capsules, antigeen M en T, en teichoïnezuren, die deel uitmaken van de celwand en adhesiefactoren leveren. Met behulp van M-proteïne vindt intracellulaire invasie van de ziekteverwekker plaats. Verplichte behandeling is vereist, omdat streptokokken zonder behandeling kunnen uitgroeien tot een chronische infectie, die veel moeilijker te behandelen is met antibiotica en andere beschikbare middelen. Ongeveer 30% van de gevallen van chronische streptokokkeninfectie is niet effectief vanwege het feit dat de chronische infectie resistent is.
- Streptococcus galactiae in een uitstrijkje van het baarmoederhalskanaal
Leidt tot de ontwikkeling van een ontstekingsproces in de vagina en eierstokken, verstoort de normale werking van de eileiders en leidt vaak tot onvruchtbaarheid en een miskraam. Tijdens de bevalling kan het leiden tot een infectie bij het kind.
Hemolytische en niet-hemolytische streptokokken in uitstrijkje
Hemolytische streptokokken zijn een vorm van streptokokken die lysis van bloedcomponenten (hemolyse) veroorzaakt. Meestal treedt hemolyse van erytrocyten op, wat leidt tot een verstoring van de verhouding tussen het aantal erytrocyten en hemoglobine, wat de afgifte van vrije hemoglobine aan het bloed bevordert. Leidt tot de ontwikkeling van bloedarmoede. Vaak geïsoleerd bij meningitis, endocarditis en sepsis. Isolatie wordt uitgevoerd op bloedagar, waardoor de agar wordt vernietigd. De bron is een ziek persoon, een drager. De overdrachtsroute is aerogeen, contact.
Niet-hemolytische streptokokken zijn een type dat geen hemolyse van het bloed veroorzaakt. Deze vorm vormt de basis voor infectieziekten, waaronder aandoeningen van de luchtwegen en het urogenitale stelsel. Ze worden behandeld met antibiotica.
Streptococcus faecalis in uitstrijkje
Het wordt oraal en fecaal overgedragen. Het wordt uitgescheiden via de darmen van een geïnfecteerd persoon en komt het lichaam binnen via de mondholte met voedsel en vuile handen. Het veroorzaakt voornamelijk aandoeningen van het spijsverteringskanaal, vergiftiging, nier-, lever- en urogenitale stelsel. Het veroorzaakt vaak vergiftiging (interne intoxicatie, auto-intoxicatie). Dit leidt ertoe dat de infectie en bacteriële toxines zich snel door het bloed verspreiden en nieuwe infectiehaarden vormen. Een ander gevaar is dat er snelle kolonisatie optreedt, de infectie zich snel door het lichaam verspreidt en leidt tot de ontwikkeling van bacteriëmie en sepsis. Het kan ernstige vergiftiging veroorzaken, gepaard gaande met intoxicatie, de ontwikkeling van uitdroging en verstoringen van de water-zoutbalans.
Streptococcus anginosus in een uitstrijkje
Het is een cluster van vertegenwoordigers van het geslacht Streptococcus, die de veroorzaker zijn van tonsillitis. Meestal veroorzaken ze de ontwikkeling van lacunaire en lipofolliculaire tonsillitis, waarbij zich een ophoping van purulente massa in de haarzakjes of lacunae voordoet. Dit gaat gepaard met een intens ontstekings- en infectieproces.
Eerst hecht het micro-organisme zich aan de wanden en slijmvliezen van de keel en luchtwegen. Vervolgens vermenigvuldigt het zich en koloniseert het de luchtwegen en keel. Dit gaat gepaard met een ontstekingsproces, waarvan het hoogtepunt zich ongeveer na 2-3 dagen voordoet. Bij folliculaire tonsillitis ontwikkelen zich haarzakjes.
Ongeveer op de derde of vierde dag wordt de integriteit van de follikels aangetast en vult hun inhoud de lacunes op, waardoor een plaque ontstaat. Lacunaire tonsillitis ontwikkelt zich. Bovendien kan streptokokken tijdens hun vitale activiteit erytrocytentoxine produceren, wat leidt tot vergiftiging van het lichaam en spasmen van de luchtwegen.
Behandeling met antibiotica is vereist. Alleen een arts kan een behandelregime kiezen, aangezien dit gebaseerd is op de resultaten van laboratoriumtests. Voordat de therapie wordt gestart, is het raadzaam om een antibioticagevoeligheidstest uit te voeren, waarmee u de optimale dosering van het medicijn kunt bepalen en het meest effectieve medicijn kunt selecteren. Dit komt doordat streptokokken resistent kunnen zijn tegen veel antibiotica. Bovendien hebben veel van hen meervoudige resistentie.
Epidermale streptokokken in uitstrijkje
Wijst op de ontwikkeling van huidziekten. Kan bacteriële huiduitslag, huiddermatitis en andere huid- en geslachtsziekten veroorzaken. Leidt ook vaak tot de ontwikkeling van ontsteking van het onderhuidse vet (cellulitis). Kan diepere huidlagen en zelfs de spierlaag aantasten, wat kan leiden tot de ontwikkeling van bursitis, fasciitis en myositis. Bij diepe penetratie kan het toxine in het bloed terechtkomen, wat kan leiden tot bacteriëmie en sepsis. Het kan toxines produceren die vergiftiging van het lichaam veroorzaken. Indien onbehandeld, kunnen ze een infectieuze toxische shock en sepsis (bloedvergiftiging) veroorzaken.
Een van de gevaarlijkste complicaties is erysipelas, een chronische, terugkerende ziekte die gepaard gaat met de ontwikkeling van koorts en vergiftiging.
In dit geval zijn de ontstekingshaard en het gebied van de huidinfectie duidelijk beperkt. Dit gaat vooraf aan huidsensibilisatie, schade aan de integriteit van de huid. Het ontwikkelt zich meestal bij ouderen, bij mensen met een verminderde bloed- en lymfestroom, bij mensen met een verminderde immuniteit.
Het is ernstig, met ernstige intoxicatie en progressie van het ontstekingsproces. Erosies en ulcera ontstaan. Het geërodeerde gebied wordt bevolkt door andere microflora, met name anaërobe, wat leidt tot progressie van de infectie. Het eindigt vaak met amputatie van het getroffen gebied of ledemaat om progressie van de ziekte te voorkomen.
Streptokokken viridans in uitstrijkje
Een vertegenwoordiger van de normale microflora van het urogenitale stelsel. Koloniseert het vrouwelijke genitale stelsel en wordt in kleinere hoeveelheden aangetroffen in het mannelijke urogenitale stelsel. Een opportunistisch micro-organisme dat, bij verminderde immuniteit en dysbacteriose, voornamelijk vaginitis, vulvovaginitis, colpitis en andere aandoeningen van het vrouwelijke urogenitale stelsel veroorzaakt. Naarmate de ziekte vordert, verspreidt de infectie zich langs het opstijgende urogenitale stelsel, wat kan leiden tot cystitis, pyelonefritis, nefritis en andere aandoeningen van de nieren en de blaas. Vaak ontwikkelen zich, als gevolg van de progressie van het infectieuze proces en de overmatige proliferatie van streptokokken, nieuwe infectiehaarden. De gevaarlijkste complicatie is sepsis.
Stafylokokken en streptokokken in een uitstrijkje
Beide micro-organismen zijn representatief voor de normale menselijke microflora en worden gekenmerkt door het vermogen om ziekten te veroorzaken wanneer hun aantal de maximaal toegestane normen overschrijdt. Het is belangrijk om op te merken dat ze van nature in veel menselijke biotopen voorkomen en kolonisatieresistente factoren zijn, dat wil zeggen dat ze resistentie bieden tegen pathogene micro-organismen.
Ze kunnen ziekten van de bovenste luchtwegen, het urogenitale stelsel en darmaandoeningen veroorzaken. De gevaarlijkste complicatie van beide vormen is sepsis en bacteriëmie. Beide produceren pathogene factoren, verschillende soorten bacteriële toxines die een infectieuze toxische shock kunnen veroorzaken. Antibiotica worden gebruikt voor de behandeling.
Leptotrix en streptokokken in uitstrijkje
Ze vormen een biofilmcomplex dat leptospira en streptokokken omvat. Beide vertegenwoordigers zijn gramnegatieve micro-organismen (ze kleuren niet paars volgens de Gram-methode in laboratoriumdiagnostiek). Ze vormen een biofilm, die fungeert als een extra virulentiefactor. Het biedt betrouwbare bescherming voor micro-organismen en de matrix die het bevat tegen de effecten van de externe omgeving voor de cel en andere schadelijke factoren zoals antibiotica en antibacteriële geneesmiddelen. Een biofilm maakt antibiotica minder effectief of zelfs volledig ineffectief omdat ze in de biofilm worden vernietigd of er niet in kunnen doordringen. Het micro-organismecomplex is ook in staat om verschillende stoffen te synthetiseren die de weerstand van micro-organismen verhogen. Ze veroorzaken diverse huidontstekingen. Ze veroorzaken vergiftiging.
Gevolgen en complicaties
De ontwikkeling van een bacteriële infectie, waaronder een streptokokkeninfectie, kan leiden tot diverse complicaties. Ten eerste is persistentie gevaarlijk, waarbij actieve en sluimerende vormen van micro-organismen, of hun toxines en afvalstoffen, in het bloed achterblijven. In deze toestand kunnen ze de ontwikkeling van een nieuwe infectiebron veroorzaken en ook een infectie van een ander persoon veroorzaken (dat wil zeggen, iemand die een infectieziekte heeft gehad, wordt drager van bacteriën). Veel van deze infecties veroorzaken keelpijn, amandelontsteking, faryngitis, sinusitis en zelfs aandoeningen van de onderste luchtwegen - longontsteking, bronchitis en soms zelfs pleuritis. Bij een ernstige ziekte, die gepaard gaat met tekenen van intoxicatie, is het noodzakelijk om een bacteriologische bloedkweek te doen.
Als er meer dan 8-14% bacteriëmie in het bloed wordt aangetroffen, is er sprake van een waarschijnlijkheid van toxische shock. Bij toxische shock is er sprake van een acuut complex van symptomen en intoxicatie, wat vaak leidt tot de dood.
Wanneer het in het bloed terechtkomt, kan het een secundaire bron van infectie worden. In 40% van de gevallen veroorzaakt het ernstige bloedinfecties, waaronder sepsis. In 30% van de gevallen treedt secundaire longontsteking op, die moeilijk te behandelen is en vaak eindigt in longoedeem of longfalen. Een veelvoorkomende complicatie is nefritis, glomerulonefritis en andere ernstige nierschade, die kan leiden tot nierfalen. Dit alles kan leiden tot een verstoring van de homeostase, oedeem, een verstoring van de uitscheidingsfunctie en uiteindelijk tot nierfalen. Ook kunnen overgevoeligheid, verhoogde gevoeligheid van het lichaam, auto-immuun- en allergische reacties en andere abnormale reacties van het immuunsysteem het gevolg zijn.
Viridans en epidermale stafylokokken veroorzaken vaak ontstekingsziekten van het spijsverteringskanaal en de luchtwegen, en kunnen endocarditis, meningitis en sepsis veroorzaken. Het gevaar voor vrouwen is dat micro-organismen het geboortekanaal en de voortplantingsorganen kunnen koloniseren en zo een bron van infectie kunnen vormen voor een seksuele partner.
Het grootste gevaar is het onvermogen om zwanger te worden, onvruchtbaarheid en het ontstaan van ernstige gynaecologische aandoeningen. Tijdens de zwangerschap veroorzaken ze miskramen, abortussen en vroeggeboortes en kunnen ze ook een intra-uteriene infectie van de foetus veroorzaken, wat leidt tot doodgeboorte en de dood van het kind. Kinderen worden vaak geboren met aangeboren afwijkingen, misvormingen en anomalieën. De dood kan optreden door een infectieuze toxische shock, hoge bacteriëmie en sepsis.
Behandeling
De belangrijkste behandeling voor bacteriële infecties is antibiotica. Antibiotica worden voorgeschreven die gericht zijn tegen gramnegatieve micro-organismen. Breedspectrumantibiotica die actief zijn tegen verschillende soorten micro-organismen, waaronder grampositieve, gramnegatieve, aerobe en anaerobe vormen, en zelfs sommige soorten schimmelinfecties, kunnen ook geschikt zijn. Lees dit artikel voor meer informatie over de behandeling van streptokokken als deze in een uitstrijkje worden aangetroffen.
Preventie
Het is belangrijk om de bronnen van infectie te beperken: reinig de mondholte tijdig, behandel infectieziekten snel en voorkom dat ze chronisch worden. Indien mogelijk moeten alle bronnen van infectie worden geëlimineerd en de chronische vorm worden genezen. Preventie is ook gebaseerd op tijdige diagnose van bestaande ziekten en het tijdig nemen van maatregelen voor de behandeling ervan. Het is belangrijk om pathologie in een vroeg stadium van het ontstaan ervan te identificeren en de nodige maatregelen te nemen. Dit voorkomt de progressie van de ziekte.
Goede preventie omvat massage, goede voeding, het nemen van de nodige vitamines en preventieve vaccinaties. Vermijd tijdens epidemieën drukke plaatsen, neem individuele preventieve maatregelen, beweeg en versterk het lichaam.
Het is noodzakelijk om te bewegen, gezond te eten en een dagelijkse routine te volgen. Om de ontwikkeling van epidermale infecties te voorkomen, moet kleding natuurlijk zijn, de huid niet irriteren en geen overmatige druk en druk op de huid veroorzaken. Het is noodzakelijk om voldoende vitaminen en vloeistoffen te consumeren.
Voorspelling
Als de streptokokken in het uitstrijkje de normaalwaarden significant overschrijden, is het noodzakelijk om maatregelen te nemen om deze indicator te normaliseren. Met een juiste en tijdige behandeling is de prognose gunstig: een streptokokkeninfectie kan succesvol worden genezen. Zonder behandeling kunnen verschillende complicaties optreden, van langdurige en ernstige ontstekings- en infectieprocessen tot bacteriëmie en sepsis.


 [
[