Medisch expert van het artikel
Nieuwe publicaties
Transvaginale echografie: voorbereiding, hoe het wordt gedaan
Laatst beoordeeld: 03.07.2025

Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
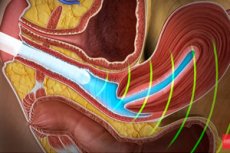
Echografie wordt beschouwd als een van de meest informatieve en veilige methoden om de toestand van menselijke inwendige organen te bestuderen. Deze relatief goedkope diagnostische methode is vooral populair geworden bij pathologieën van de bekkenorganen, vooral omdat deze op verschillende manieren kan worden uitgevoerd om dichter bij het te onderzoeken orgaan te komen. Bij vrouwen heeft transvaginale echografie bijvoorbeeld de grootste informatiewaarde voor het bestuderen van de inwendige geslachtsorganen van het zwakkere geslacht. Bij vaginaal onderzoek zijn er immers de minste barrières tussen de sensor en de vrouwelijke organen.
Soorten echografie: hun relevantie en veiligheid
Echografie is de laatste tijd steeds populairder geworden in de praktijk van huisartsen en specialisten met een smalle medische achtergrond. Dat is niet verwonderlijk, want onderzoek met echografie, dat over het algemeen veilig is voor het menselijk lichaam, helpt niet alleen om de toestand van inwendige organen te beoordelen als de diagnose voor artsen problemen oplevert, maar ook om de belangrijkste therapeutische richtingen te bepalen en de effectiviteit van de behandeling te evalueren.
Echografie wordt beschouwd als een veiligere procedure dan het gebruikelijke röntgenonderzoek. Als er geen behoefte is aan zo'n diepe penetratie van de stralen, zoals bij onderzoek van het skelet, geven artsen de voorkeur aan echografie.
Er zijn drie veelvoorkomende manieren om echografie te diagnosticeren:
- via de buikholte (transabdominale of abdominale echografie) is voor ons de populairste en meest bekende diagnostische methode, die zowel aan vrouwen als aan mannen wordt voorgeschreven in verband met ziekten van verschillende organen, waaronder de hersenen),
- via de vagina (transvaginale of vaginale echografie) - een onderzoek dat alleen aan vrouwen wordt voorgeschreven om organen te onderzoeken die diep in het lichaam liggen, ver van de buikwand,
- via het rectum (transrectale echografie) - het zeldzaamste type onderzoek dat bij patiënten van beide geslachten kan worden uitgevoerd, maar het gaat gepaard met enig ongemak en vereist zorgvuldige voorbereiding.
Het eerste type echografie, dat steeds populairder wordt onder zwangere vrouwen en patiënten met nier- of leveraandoeningen, lijkt voor velen een veiligere methode omdat het apparaat niet in het lichaam hoeft te worden ingebracht. De onderzoeksprocedure veroorzaakt geen enkel ongemak, vooral niet wanneer het niet met een volle blaas hoeft te worden uitgevoerd, en de schade door echografie is minimaal.
Bij transvaginale en transrectale onderzoeken wordt de sensor van het apparaat via een overeenkomstige opening in het lichaam ingebracht, en dit feit alleen al geeft aanleiding tot bezorgdheid. Is transvaginale (of transrectale) echografie gevaarlijk? Hoe groot is de kans op inwendige schade tijdens de procedure? Zal het onderzoek pijn doen?
Dergelijke vragen zijn volkomen begrijpelijk en logisch, hoewel er geen reden is om u zorgen te maken over de transvaginale echografie. Ondanks het schijnbare gevaar van schade aan inwendige organen, is het risico op schade bij zorgvuldig en professioneel onderzoek minimaal. Bovendien wordt het onderzoek niet blindelings uitgevoerd: de arts controleert de beweging van de sensor op de monitor en stuurt deze aan om de patiënt geen schade toe te brengen en tegelijkertijd maximale informatie over het betreffende orgaan te verkrijgen.
De lezer zou zich kunnen afvragen waarom dit soort echografie, die penetratie in het lichaam vereist, überhaupt nodig is, als het voorheen heel goed mogelijk was om te volstaan met de gebruikelijke, veilige transabdominale echografie? De behoefte aan transvaginale echografie is niet toevallig ontstaan. De opkomst van dit type diagnostiek hangt samen met de toename van diverse vrouwelijke aandoeningen en de verborgen ligging van de inwendige geslachtsorganen van het zwakkere geslacht, die via de vagina nauwkeuriger informatie opleveren over hun grootte en de toestand van het slijmvlies.
Een andere reden voor de populariteit van transvaginale en transrectale echografie is het toegenomen percentage mensen met overgewicht. Een dikke vetlaag op de buik kan de resultaten van transabdominale echografie enigszins vertekenen, vooral bij diepliggende organen.
In dergelijke situaties, bij het onderzoeken van vrouwen, twijfelt de arts zelden over welk onderzoek beter is: een abdominale of transvaginale echografie? Het is duidelijk dat de keuze zal vallen op de procedure die de meest complete en nauwkeurige resultaten oplevert. Zo kan dezelfde veelvoorkomende erosie van kleine omvang alleen worden opgespoord met behulp van transvaginale echografie.
Transabdominale echografie wordt vooral uitgevoerd als het ziekenhuis niet over de apparatuur beschikt voor gespecialiseerd vaginaal of rectaal onderzoek, en in gevallen waarin vaginaal onderzoek onmogelijk is.
Indicaties voor de procedure
Transvaginale echografie is een procedure die aan een vrouw kan worden voorgeschreven voor zowel therapeutische en diagnostische doeleinden als preventieve doeleinden. Feit is dat echografische diagnostiek het mogelijk maakt om pathologische veranderingen in inwendige organen in een vroeg stadium op te sporen, wanneer andere onderzoeksmethoden niet erg effectief zijn.
Preventief wordt deze procedure aanbevolen voor volwassen vrouwen, minstens eens in de twee jaar. En na de leeftijd van 40 jaar (en op volwassen leeftijd neemt het risico op oncologische en gynaecologische aandoeningen aanzienlijk toe), raden artsen aan om zich jaarlijks met een echo te laten onderzoeken.
Wat betreft behandeling en diagnostiek wordt transvaginale echografie meestal voorgeschreven bij aandoeningen van het urogenitale stelsel, inflammatoire en dysplastische gynaecologische aandoeningen, verdenking op oncologie in de bekkenorganen en bij de diagnose van zwangerschap in de eerste 10-12 weken. Transvaginale echografie kan ook worden voorgeschreven in noodsituaties, bijvoorbeeld wanneer de bron van bloedingen uit de vrouwelijke geslachtsorganen niet kan worden vastgesteld.
Laten we eens kijken in welke situaties transvaginale echografie van de bekkenorganen het meeste voordeel biedt:
- als u om onbekende reden pijn in de onderbuik ervaart,
- als er klachten zijn over pijn tijdens de geslachtsgemeenschap,
- bij stoornissen in de menstruatiecyclus (een vrouw kan klagen over vertraagde menstruaties, langdurige afwezigheid van menstruaties, bloederige afscheiding tussen de menstruaties, te lange of juist te korte duur van de menstruatiebloedingen),
- indien er verdachte afscheiding uit de vrouwelijke geslachtsorganen optreedt (bloedstrepen, vlekken, etterige afscheiding met een geur, enz.),
- als er een vermoeden bestaat dat er een ontsteking ontstaat in de inwendige geslachtsorganen,
- indien er een vermoeden bestaat van goedaardige en kwaadaardige gezwellen in de baarmoeder en de eierstokken, waarvan de meest voorkomende zijn myoom, endometriose en baarmoederdysplasie, ovariumcysten en -kanker, enz.,
- indien er een vermoeden bestaat van onvruchtbaarheid bij de vrouw, indien een vrouw ondanks regelmatige seksuele activiteit zes maanden of langer niet moeder kan worden (bepaling van de vorm en de kenmerken van de werking van de eierstokken, de doorgankelijkheid van de eileiders met behulp van contrastmiddelen),
- als er een vermoeden bestaat van een buitenbaarmoederlijke zwangerschap,
- bij bloedingen uit het geslachtskanaal van onbekende oorzaak (helpt bij het bepalen van de oorzaak van het bloedverlies),
- indien er verdenking bestaat op spataderen in het bekken (de pathologie beïnvloedt de werking van de vrouwelijke voortplantingsorganen, aangezien stoornissen in de bloedsomloop in de baarmoeder en de eierstokken menstruatieonregelmatigheden, regelmatige pijn in de onderbuik en zelfs problemen met het zwanger worden veroorzaken),
- indien er een vermoeden bestaat van pathologieën van het urinestelsel (bijvoorbeeld bij urinewegstoornissen: pijn, urineretentie of -incontinentie, het verschijnen van slijm in de urine), wordt in dit geval een transvaginale echografie van de blaas voorgeschreven.
Transvaginale echografie van de darm wordt minder vaak uitgevoerd vanwege stoelgangstoornissen. Transrectale echografie biedt hierover meer informatie. Maar als het gecompliceerd is, bijvoorbeeld door een darmobstructie of bij de aanwezigheid van neoplasmata (poliepen, hemorroïdale kegels) die beschadigd kunnen raken door de echobuis die in het rectum is ingebracht, biedt transvaginale echografie uitkomst. In dat geval is transvaginale echografie effectiever dan abdominaal onderzoek, omdat de dikke darm zich dicht bij de dunne wanden van de vagina bevindt. Onderzoek van de darm door de buikwand heen levert niet zulke nauwkeurige resultaten op als onderzoek vanuit de vagina.
Transvaginale echografie wordt ook gebruikt om de in-vitrofertilisatie (IVF)-procedure te monitoren. Nadat de bevruchte eicel in het vrouwelijk lichaam is geplaatst, vinden alle processen plaats die voor het menselijk oog onzichtbaar zijn en alleen veilig met behulp van echografie kunnen worden gevolgd.
Transvaginale echografie in de gynaecologie
Transvaginale echografie wordt voorgeschreven om de vermoedelijke diagnose te verduidelijken en om informatie te verschaffen over de grenzen, grootte en conditie van specifieke organen. Het kan bijvoorbeeld worden gebruikt om informatie te verkrijgen over de structuur en gezondheid van het belangrijkste voortplantingsorgaan van een vrouw: de baarmoeder. Vaginale echografie kan worden gebruikt om de lengte van de baarmoederhals, de grootte en vorm van de baarmoeder en de dikte van de slijmlaag (endometrium) te meten, die voortdurend verandert afhankelijk van de fase van de menstruatiecyclus.
De kleinste dikte van het baarmoederslijmvlies (ongeveer 1 mm) wordt waargenomen op de eerste en tweede dag van de menstruatiecyclus. Op de derde en vierde dag neemt de dikte toe tot 3-4 mm. Onderzoek naar deze dagen levert weinig informatie op. Van de vijfde tot de zevende dag kan de dikte van het baarmoederslijmvlies 6 mm bereiken, en vóór de menstruatie 10-20 mm. In dit geval moet het baarmoederslijmvlies een uniforme structuur hebben, zonder verdichtingen of uitstulpingen, die kunnen wijzen op een ontsteking (endometritis) of tumor.
Endometritis (ontsteking van de baarmoeder) is op het scherm zichtbaar als een vergroting van de orgaanholte, een afname van de dikte van het slijmvlies met een uitgesproken heterogeniteit in de samenstelling ervan, en gasophoping in de baarmoeder. Vergelijkende kenmerken van de dikte van de baarmoederwand worden uitgevoerd afhankelijk van de fase van de menstruatiecyclus, anders zullen de resultaten onnauwkeurig zijn.
Het meten van de lengte van de baarmoederhals is relevant bij een risico op een miskraam. Normaal gesproken is de lengte van de baarmoederhals ongeveer 3,5 tot 4 cm.
De diameter van het cervixkanaal is tussen de 2 en 3 mm. Het cervixkanaal bevat een uniforme slijmafscheiding. Veranderingen in de grootte van de cervix en heterogeniteit van de slijmafscheiding kunnen ook wijzen op ontstekingsprocessen of kwaadaardige processen, of pathologische proliferatie van het endometrium in de baarmoeder (endometriose).
Bij een uterusmyoom worden een vergroting van het orgaan, een verandering in de contouren en de detectie van een neoplasma (nodulus) in de spierlaag waargenomen. De echogeniciteit van de myoomnodulus varieert: geluidsgolven worden gereflecteerd vanaf de nabije contour, en de verre contour is mogelijk zelfs niet zichtbaar, afhankelijk van wat erin verborgen zit (dit kunnen cysten zijn of afsluitingen gevormd door calciumverbindingen). Bij endometriose worden blaasjesvormingen waargenomen in zowel de eileiders als in verschillende delen van de baarmoeder.
Poliepen van de baarmoeder (en ook van de darm) worden gekenmerkt door volumetrische formaties in het orgaan, veroorzaakt door een virusinfectie. Afhankelijk van de grootte en locatie kunnen deze formaties de contouren enigszins beïnvloeden. In de meeste gevallen worden ze echter gekenmerkt als ronde, relatief kleine formaties in de baarmoeder, die met contrast duidelijk zichtbaar zijn.
Bij onderzoek met een echografiesensor lijken kankertumoren enigszins op poliepen, maar er is ontstekingsoedeem zichtbaar in de omliggende weefsels. Een biopsie kan de diagnose bevestigen of weerleggen. In dit geval wordt er direct tijdens de diagnostische procedure een stukje weefsel afgenomen voor onderzoek naar maligniteit, omdat er aan het uiteinde van het apparaat een speciaal kanaal met een naald zit voor het nemen van een biopsie.
Volgens de echografie wordt een kankergezwel in de baarmoederhals gedefinieerd als een sterk echogene neoplasie met onregelmatige contouren. Artsen zien ook een vernauwing van de baarmoederhals en een toename van regionale lymfeklieren. Naast de exacte locatie van de tumor is het ook mogelijk om de penetratiediepte van het kankergezwel in de weefsels van de baarmoeder en nabijgelegen organen te bepalen.
Er is sprake van baarmoederkanker als de volgende symptomen aanwezig zijn: bloederige afscheiding buiten de menstruatie, pijn in de onderbuik, bloed bij het vrijen, overvloedige waterige afscheiding, zwelling van de onderste ledematen bij afwezigheid van hart- en nieraandoeningen, moeite met urineren.
De mogelijkheden voor vaginale echografie tijdens de zwangerschap zijn enigszins beperkt. Transvaginale echografie wordt alleen uitgevoerd in de vroege stadia van de zwangerschap, totdat de procedure samentrekkingen van de baarmoeder en een miskraam kan veroorzaken. De echoscopist (de arts die de echodiagnostiek uitvoert) ziet een verhoogde tonus van de baarmoeder als een lokale toename van de dikte van de wand van het voortplantingsorgaan. Een dergelijk onderzoek maakt echter een zeer nauwkeurige diagnose van de zwangerschap mogelijk, al in de eerste weken na de conceptie, en het volgen van de ontwikkeling van het kind in het zeer belangrijke eerste trimester van de zwangerschap.
Het bepalen van de grootte van de baarmoeder speelt een rol bij het diagnosticeren van een zwangerschap na 3 weken of langer. Normaal gesproken meet de baarmoeder 4,5-6,7 cm (lengte) bij 4,6-6,4 cm (breedte) en heeft een diameter van ongeveer 3-4 cm. Als bij transvaginale echografie afwijkingen worden vastgesteld ten opzichte van algemeen aanvaarde indicatoren, is dit al reden tot nadenken.
Een kleine baarmoeder kan problemen opleveren bij het dragen van een foetus, terwijl een vergrote baarmoeder kan wijzen op een beginnende zwangerschap. Een grondiger onderzoek in het laatste geval helpt om andere mogelijke, maar minder prettige diagnoses, zoals baarmoederfibromen of kwaadaardige gezwellen in de baarmoeder, te bevestigen of te weerleggen.
Vanaf de vijfde week van de zwangerschap kan met behulp van transvaginale echografie de hartslag van de baby worden bepaald, wat een belangrijke indicator is voor de ontwikkeling van de foetus.
Transvaginale echografie van de baarmoeder en de aanhangsels speelt een belangrijke rol bij de diagnose van onvruchtbaarheid. Het kan worden gebruikt om zowel de werking van de eierstokken als het vermogen van de eicel om via de eileiders de baarmoeder binnen te dringen, te beoordelen.
De grootte van de eierstokken ligt tussen (3-4) x (2-3) x (1,5-2,2) cm (lengte, breedte, dikte). Halverwege de menstruatiecyclus zouden de eierstokken meerdere kleine follikels (eicelembryo's) tot 6 mm groot en één grote follikels tot 2 cm groot moeten bevatten. De aanwezigheid van grotere follikels kan wijzen op een folliculaire cyste.
Als de eierstokken groter zijn dan normaal, kan dit duiden op een ontstekingsproces in de eierstokken of op de aanwezigheid van tumoren in het orgaan.
Wat de eileiders betreft, die zijn idealiter vrijwel onzichtbaar. Dit orgaan is alleen zichtbaar met contrastvloeistof. Als de eileiders zichtbaar zijn zonder contrastvloeistof, wijst dit op een ontstekingsproces. Dit gaat altijd gepaard met een vergroting van de organen. Transvaginale echografie kan de aanwezigheid van vochtafscheiding in de eileiders aantonen (dit kan ontstekingsvocht, pus of bloed zijn).
Een andere reden voor de "groei" van de eileiders kan een buitenbaarmoederlijke zwangerschap zijn, die gepaard gaat met een obstructie van het orgaan door de aanwezigheid van verklevingen, ontstekingen of aangeboren afwijkingen (knikken, kleine diameter van sommige delen van de eileider, enz.). Een dergelijk onderzoek wordt uitgevoerd met behulp van contrastmiddelen.
Een belangrijke factor bij het diagnosticeren van onvruchtbaarheid is de ligging van de baarmoeder. Normaal gesproken staat deze licht naar voren gekanteld. Als er sprake is van een dergelijke kanteling, maar dan in de tegenovergestelde richting (aangeboren afwijking), neemt de kans op een normale zwangerschap af, maar bestaat er wel een risico op een buitenbaarmoederlijke zwangerschap.
Met behulp van transvaginale echografie is het mogelijk om vochtophopingen in de onderbuikholte op te sporen, die verband houden met ontstekingsprocessen van inwendige organen (afgifte van exsudaat in de bekkenholte) of met het scheuren van met vocht gevulde cysten.
Binnen 2-3 dagen na de ovulatie (van 13 tot 15 dagen) kan er een kleine hoeveelheid vocht in de holte achter de baarmoeder worden waargenomen, wat als normaal wordt beschouwd. In andere perioden wijst de aanwezigheid van vocht in de buurt van de baarmoeder op infectieuze processen in het orgaan.
Transvaginale echografie van de eierstokken wordt voorgeschreven bij ontstekingsziekten van het orgaan waarin toekomstige eicellen rijpen, en bij hevige pijn in de onderbuik (indien deze niet gepaard gaat met menstruatie). Hetzelfde onderzoek is relevant bij een vermoeden van een cyste of eierstokkanker. In deze gevallen constateert de arts die de echografie uitvoert een toename van de eierstokgrootte, weefseloedeem, vervorming van de orgaancontouren (bij neoplasmata) en de aanwezigheid van vocht in de neoplasmata (bij een ovariumcyste).
Vaginale echografie maakt het mogelijk om pathologische veranderingen in de baarmoeder op te sporen die gepaard gaan met kwaadaardige neoplasmata in het orgaan dat met de zwangerschap samenhangt. Zo kan zich, zowel tijdens als na de zwangerschap, een tumor bestaande uit epitheelcellen vormen in het embryonale deel van de placenta (chorion) in de baarmoeder. Zo'n neoplasma wordt chorionepithelioom genoemd. Minder vaak wordt de tumor niet in de baarmoeder gevonden, maar in de baarmoederhals of op de eierstokken. De tumor kan bloedvaten vernietigen en snel uitzaaien naar verschillende vitale organen.
De echo laat in dit geval een vergroting van de baarmoeder (de cervix of eierstok) zien, omdat de tumor snel groeit, de tonus van de orgaanspieren afneemt, ze zacht worden en een onregelmatige consistentie krijgen. De vorm van het orgaan verandert, er verschijnen knobbeltjes, die niet kenmerkend zijn voor een gezonde toestand.
Een andere gevaarlijke pathologie van de vroege zwangerschap is een hydatidiforme mola. Deze pathologie wordt gekenmerkt door pathologische proliferatie van chorionvilli met de vorming van blaasjes aan de uiteinden, tumorpenetratie in de diepe lagen van het myometrium en vernietiging van baarmoederweefsel. In dit geval wordt foetale dood waargenomen in een vroeg stadium van de ontwikkeling, zowel bij een complete als een partiële hydatidiforme mola. De baarmoeder blijft echter groeien, zij het niet het orgaan zelf, maar de kwaadaardige tumor die het heeft aangetast.
Transvaginale echografie toont onregelmatigheden in het baarmoederweefsel (een dichte massa met insluitsels van ongewoon zachte delen), de aanwezigheid van kleine cysten en grote cysten op de eierstokken. De grootte van de baarmoeder komt niet overeen met de zwangerschapsduur en de foetus is mogelijk niet meer zichtbaar.
Het is erg belangrijk om de tumor zo vroeg mogelijk op te sporen bij een vermoeden van intra-uteriene foetale sterfte. Een miskraam betekent in dit geval immers niet dat de tumor verdwijnt en de vrouw loopt ernstig gevaar.
Voorbereiding
Transvaginale echografie is een zeer informatieve methode voor het diagnosticeren van verschillende aandoeningen van de bekkenorganen bij vrouwen, waardoor afwijkingen van de normale waarden al in een vroeg stadium van de ziekte kunnen worden vastgesteld. De procedure zelf is niet moeilijk, noch voor de arts noch voor de patiënt. De procedure is snel en in de meeste gevallen pijnloos.
Een ander voordeel van dit type diagnostisch onderzoek is het ontbreken van een speciale voorbereiding op de procedure. Zo vereist onderzoek van de blaas en andere organen in het bekken met behulp van de abdominale methode voorafgaandelijk een grote hoeveelheid vloeistof. De diagnostiek wordt uitgevoerd met een zo vol mogelijke blaas (gebaseerd op het principe van echolocatie bij navigatie), wat niet erg praktisch is. Tijdens de procedure ervaart een persoon bepaalde ongemakken door een onweerstaanbare drang om de blaas te legen wanneer de sensor erlangs beweegt en wanneer er op de buik wordt gedrukt.
Bij de transvaginale methode voor onderzoek van de bekkenorganen is het niet nodig de blaas te vullen, omdat de sensor direct contact maakt met de te onderzoeken organen en de ultrageluidsgolven door de lucht heen gaan en door de inwendige organen worden gereflecteerd, waardoor het gewenste beeld op het scherm ontstaat. De patiënt kan zelfs worden gevraagd om vóór de procedure naar het toilet te gaan, zodat de blaas leeg is.
Een andere voorwaarde voor een hoogwaardige transvaginale echo is de afwezigheid van gassen in de darmen, wat de informatie over de grootte van de organen verstoort. Als een vrouw last heeft van verhoogde gasvorming, wat vaak voorkomt bij gastro-intestinale aandoeningen, is het de dag vóór de ingreep (en zelfs een paar dagen ervoor) af te raden om voedsel te eten dat winderigheid kan veroorzaken (rauwe groenten en fruit, gebak, gefermenteerde melkproducten). Sommige medicijnen, zoals "Actieve kool", "Smecta", "Espumisan", enz., helpen ook om overtollige gassen in de darmen te bestrijden.
Wat het vullen van de darmen betreft, is het raadzaam om deze op een natuurlijke manier vooraf te legen, zonder gebruik te maken van klysma's.
Alleen zwangere vrouwen die een echo hebben met een gedeeltelijk gevulde blaas, wordt aangeraden om de dag voor het onderzoek te drinken. Om dit te doen, is het voldoende om een paar glazen water een uur voor de ingreep te drinken.
In noodsituaties vindt er geen enkele voorbereiding op de procedure plaats, ook al heeft dit een negatieve invloed op de nauwkeurigheid van het onderzoek. Het onderzoek moet later worden herhaald wanneer de toestand van de patiënt is gestabiliseerd.
Wat moet je meenemen naar de transvaginale echo? Niets behalve schoenovertrekken en een luier of handdoek, die je onder jezelf op de bank moet leggen.
Wanneer is het beste moment om een transvaginaal onderzoek uit te voeren? Als u alleen de inwendige geslachtsorganen van een vrouw wilt onderzoeken, raden artsen aan de procedure uit te voeren op de 5e, 6e of 7e dag van de menstruatiecyclus (direct na het einde van de menstruatie op dag 2 of 3). De dikte van het baarmoederslijmvlies is dan gemiddeld en de afscheiding is minimaal en beïnvloedt de resultaten van het onderzoek niet. Routinematige diagnostiek is in principe toegestaan tot en met dag 10 van de cyclus.
Ergens tussen de 12e en 14e dag vindt de eisprong plaats, waarna het lichaam van de vrouw zich actief voorbereidt op de bevruchting. Dit leidt vanzelfsprekend tot verschillende fysiologische veranderingen in de gynaecologie.
Overigens, als er een vermoeden is van baarmoeder-endometriose, is het raadzaam om de onderzoeken in deze periode uit te voeren, d.w.z. in de tweede helft van de menstruatiecyclus. Artsen geven er ook de voorkeur aan om het onderzoek naar de doorgankelijkheid van de eileiders uit te voeren op dag 24-28 van de cyclus (in feite vóór de menstruatie).
Als een vrouw met een bloeding in het ziekenhuis wordt opgenomen, wordt het onderzoek met spoed uitgevoerd, ongeacht in welke fase van de menstruatiecyclus ze zich bevindt.
Het antwoord op de vraag of transvaginale echografie tijdens de menstruatie kan worden uitgevoerd, is bevestigend. Een dergelijk onderzoek kan zelfs nuttig zijn, omdat het helpt bij het identificeren van cysten in de eierstokken. Hoewel de menstruatie geen contra-indicatie is voor transvaginale echografie, geven artsen er echter de voorkeur aan een ander tijdstip voor de diagnose voor te schrijven, namelijk wanneer er geen menstruatiebloeding is. Bloed in de baarmoeder en eileiders kan immers ook een pathologisch symptoom zijn.
Bij het plannen van een zwangerschap en de behandeling van ontstekingsziekten van de bekkenorganen kan het onderzoek meerdere keren per menstruatiecyclus worden voorgeschreven. Dit maakt het mogelijk om het proces van de vorming en groei van de follikels te volgen (diagnostiek kan worden voorgeschreven met tussenpozen van 3-4 dagen, bijvoorbeeld op de 5e, 9e, 12e en 15e dag). Bij ontstekingsziekten helpt een dergelijk serieel onderzoek om de effectiviteit van de behandeling te evalueren.
Techniek transvaginale echografie
Diagnostische procedures voor echografisch onderzoek van de bekkenorganen met behulp van de transvaginale methode worden in twee fasen uitgevoerd. In de eerste fase wordt de patiënte de essentie van het onderzoek en de uitvoeringsmethode uitgelegd. Vervolgens wordt haar gevraagd alle kleding onder haar middel uit te trekken, een luier om te doen en op haar rug op de bank te gaan liggen (het gebruik van een gynaecologische stoel is toegestaan voor de procedure). De benen moeten gespreid en gebogen zijn, waarbij de voeten dichter bij de billen worden geplaatst.
Het transvaginale echoapparaat, een sensor die is aangesloten op een computermonitor, wordt direct in de vagina ingebracht tot een geringe diepte (tot aan de baarmoederhals). Alles wat verder wordt onderzocht, wordt onderzocht met behulp van gereflecteerde ultrageluidsgolven.
De transvaginale sonde, ook wel transducer genoemd, is geen wegwerpinstrument. Hij wordt gebruikt voor veel onderzoeken van vrouwen, maar kan niet effectief worden gedesinfecteerd. Om de vrouw en het instrument zelf te beschermen, wordt er vóór gebruik een nieuw condoom om de sonde gedaan.
Op het condoom wordt een kleine hoeveelheid speciale gel aangebracht, waardoor het hulpmiddel gemakkelijker in de vagina kan glijden en de ultrageluidsgolven beter worden doorgelaten.
Wat is een transducer? Het is een plastic staafje van 12 cm lang en maximaal 3 cm in diameter. Aan de buitenkant van het staafje zit een gleufje voor een naald, waarmee een biopsie kan worden uitgevoerd bij verdenking op kanker.
In de vagina kan de sensor in verschillende richtingen bewegen, afhankelijk van het orgaan dat onderzocht wordt. Omdat de transducer ondiep wordt ingebracht, voelen patiënten geen pijn, behalve bij ernstige ontstekingen of pijnlijke tumoren. Als een vrouw ongemak ervaart tijdens de procedure, is het noodzakelijk om de arts die de echo uitvoert hiervan op de hoogte te stellen.
De duur van een vaginale echo kan in verschillende situaties variëren van 5 tot 20 minuten, zodat patiënten in de meeste gevallen niet eens de tijd hebben om echt bang te worden.
Transvaginale echografie maakt een nauwkeurigere beoordeling mogelijk van de grootte van het baarmoederlichaam en de baarmoederhals, de eierstokken, de follikels in de eierstokken, de ligging en structuur van organen, de uitgangsplaatsen van de eileiders en hun vulling, de kwantitatieve verhouding tussen rijpe follikels en follikels in het embryonale stadium, en de aanwezigheid van vrij vocht in het bekken. In dit geval geeft een buikonderzoek minder duidelijke resultaten, waardoor de ziekte niet in een vroeg stadium kan worden opgespoord. Het is echter juist voor dit doel dat preventieve diagnostiek van gynaecologische aandoeningen wordt uitgevoerd.
Contra-indicaties voor de procedure
Transvaginale echografie kan een procedure worden genoemd die vrijwel geen speciale voorbereiding vereist. En dat allemaal omdat het extreem eenvoudig en veilig is. Wellicht om die reden kent dit type diagnostisch onderzoek van inwendige organen vrijwel geen contra-indicaties.
En toch, ondanks het feit dat de transducer ondiep wordt ingebracht, vormt het maagdenvlies een extra barrière en kan het tijdens de procedure beschadigd raken. Transvaginale echografie wordt niet uitgevoerd bij maagden. Een transrectaal onderzoek of zelfs abdominale diagnostiek kan ook worden voorgeschreven als er geen duidelijkheid nodig is over de grootte en structuur van de organen.
Bij obesitasgraad 2 en 3 kan transvaginale echografie ook vervangen worden door diagnostiek via het rectum, afhankelijk van het orgaan dat onderzocht wordt.
Tijdens de zwangerschap wordt transvaginale echografie meestal voorgeschreven tot en met de 14e week. Dit is een veilig onderzoek voor zowel de aanstaande moeder als de foetus in haar baarmoeder. Geluidsgolven kunnen immers, in tegenstelling tot röntgenstraling, geen genmutaties en diverse ontwikkelingsstoornissen bij het kind veroorzaken.
In het tweede en derde trimester van de zwangerschap wordt een dergelijk onderzoek niet uitgevoerd om vroegtijdige weeën bij de patiënte te voorkomen als gevolg van manipulaties in de buurt van de baarmoeder, die de weeën kunnen stimuleren, en niet vanwege de negatieve effecten van echografie. Transperitoneale of abdominale echografie bij zwangere vrouwen kan zonder gevolgen worden uitgevoerd tot aan de bevalling.
Nog één ding. Als een vrouw allergisch is voor latex, is het belangrijk om de arts hiervan vóór de behandeling op de hoogte te stellen, zodat u later geen last hoeft te hebben van verschillende allergische reacties.
 [ 6 ]
[ 6 ]
Complicaties na de procedure
Transvaginale echografie wordt niet voor niets als een relatief veilige procedure beschouwd, aangezien complicaties erna slechts in zeldzame gevallen mogelijk zijn, mits er geen rekening wordt gehouden met contra-indicaties. Zo kan een vrouw bij een latexallergie jeuk in de vagina ervaren, waarvoor het gebruik van jeukstillers en antihistaminica nodig is.
Tijdens het onderzoek wordt de patiënt gevraagd te ontspannen. Zo krijgt de arts vrije toegang tot de inwendige organen via de vagina en kan hij het apparaat vrij in het lichaam van de patiënt bewegen. Niet alle vrouwen kunnen zich echter ontspannen, wat leidt tot microbeschadiging van het slijmvlies van de vrouwelijke geslachtsorganen, zowel aan de binnen- als buitenkant. Bloedingen na transvaginale echografie zijn meestal om deze reden te wijten.
Dit symptoom komt vaker voor bij zwangere vrouwen. Als de aanstaande moeder na een transvaginale echo roze of bruine afscheiding in haar ondergoed opmerkt zonder noemenswaardige pijn of ongemak, hoeft ze zich geen zorgen te maken. Dit is een veelvoorkomende situatie bij zwangere vrouwen die de neiging hebben het gevaar te overdrijven. Raadpleeg alleen een arts als deze afscheiding langdurig aanhoudt, heviger wordt en gepaard gaat met pijn in de onderbuik, bloedvlekken in het ondergoed, pijn in de rug, enz.
Wat pijn betreft, zou er idealiter geen pijn meer moeten zijn na de ingreep. Licht ongemak in de onderbuik bij zwangere vrouwen kan gepaard gaan met een verhoogde baarmoedertonus, die snel weer normaal zou moeten worden. Als dit niet gebeurt, en er zeurende pijn in de onderbuik en onderrug optreedt, die wijst op het begin van weeën, bloederige afscheiding en andere ongunstige symptomen, moet u onmiddellijk een ambulance bellen en naar het ziekenhuis gaan om de bevalling te stoppen.
In principe is de beschreven situatie na transvaginale echografie eerder een uitzondering, wat erop wijst dat het onderzoek is uitgevoerd na een periode van meer dan 12-14 weken, of dat er andere afwijkingen in het verloop van de zwangerschap zijn die geen verband houden met de procedure. Theoretisch gezien kan een dergelijke situatie ook wijzen op incompetentie van de arts die de diagnose heeft gesteld, wat in deze situatie onwaarschijnlijk is.
Pijn na transvaginale echografie treedt meestal op tegen de achtergrond van bestaande ontstekingspathologieën. In dit geval kan een vrouw zowel tijdens als na de procedure ongemak ervaren. De bewegingen van de sensor kunnen echter het zieke orgaan verstoren, wat vervolgens pijn of pulsaties in de onderbuik tot gevolg kan hebben.
Door hoge bloeddruk en angst voor de procedure ervaren sommige vrouwen niet alleen buikpijn, maar ook hoofdpijn. In dat geval is het nodig om de druk zowel vóór als na de behandeling te stabiliseren.
Bloedverlies na transvaginale echo bij vrouwen die geen moeder willen worden, komt zeer zelden voor en wordt eveneens in verband gebracht met microschade aan het slijmvlies of het nemen van een biopsie in een gebied met veel bloedvaten. Overigens wordt na een dergelijke ingreep vaak een eerder begin van de menstruatie waargenomen. Dit is op zich niet erg, maar het is toch de moeite waard om een arts te raadplegen, in ieder geval om menstruatieafscheiding van bloedverlies te onderscheiden (vooral als de bloedafscheiding gepaard gaat met pijn, wat voorheen niet werd waargenomen).
Een vrouw (zwanger of niet) moet oppassen als ze naast pijn en bruine (rode, roze) afscheiding ook koorts heeft. Dit wijst hoogstwaarschijnlijk op een infectie. Maar dan hebben we het niet zozeer over seksueel overdraagbare aandoeningen, maar over de bekende stafylokokken, streptokokken, E. coli en andere vertegenwoordigers van de opportunistische microflora. Een condoom zou moeten beschermen tegen ernstigere infecties. Maar in ieder geval is een bezoek aan de dokter verplicht.
Overigens is het erg belangrijk dat de arts vóór het onderzoek een nieuw condoom op de sensor aanbrengt en deze niet zomaar afveegt met een desinfecterende oplossing. Dit wordt beschouwd als een schending van de vastgestelde normen voor transvaginale echografie. Bovendien kunnen er, naast opportunistische microflora, ernstigere infecties op de sensor achterblijven, zoals hiv- of hepatitisvirussen, vooral als er bij eerdere patiënten geen voorbereiding op het onderzoek heeft plaatsgevonden. Transvaginale echografie zonder condoom stelt vrouwen bovendien bloot aan het risico op infectie met gevaarlijke, moeilijk te behandelen aandoeningen. Dit is de mening van specialisten op het gebied van epidemiologie, en niet van gewone patiënten die paniek zaaien.
Idealiter wordt vóór een vaginaal onderzoek een uitstrijkje van de microflora afgenomen, zodat de arts weet waar hij mee te maken heeft. Dit kan in de toekomst helpen en de diagnose verduidelijken, die wordt gesteld op basis van de resultaten van transvaginale echografie, die op een speciaal formulier worden afgedrukt.
Zorg na de procedure
Veel vrouwen kiezen na een gynaecologisch onderzoek of transvaginale echo, uit angst voor een infectie, voor een ingrijpende hygiënische ingreep, ook wel vaginale douches genoemd. De effectiviteit van dergelijke ingrepen in deze situaties is niet bewezen. Bovendien kan vaginale douches in sommige gevallen zelfs schadelijk zijn, vooral omdat ze niet onder steriele omstandigheden worden uitgevoerd.
De inwendige vrouwelijke geslachtsorganen zijn zo ontworpen dat ze zichzelf kunnen reinigen van infecties en vuil. Dit wordt ook mogelijk gemaakt door de gunstige microflora van de vagina, die ruwweg wordt weggespoeld door vaginale douches. Dit geeft pathogene micro-organismen en pathogene schimmels die zich in een inactieve toestand bevonden de kans om zich te ontwikkelen. Uiteindelijk kan blijken dat de oorzaak van de infectie van de inwendige vrouwelijke geslachtsorganen niet de transvaginale echo zelf was, maar de preventieve maatregelen die de patiënte zonder doktersvoorschrift heeft genomen.
De behandelend arts moet voorschrijven welke hygiënische en medische handelingen na echografie moeten worden uitgevoerd. Hetzelfde geldt voor het innemen van medicijnen.
Beoordelingen
Patiënten die een transvaginale echo hebben ondergaan, zijn het erover eens dat dit onderzoek naar gynaecologische aandoeningen meer informatief is dan de gebruikelijke abdominale diagnostiek. Het is het vaginale onderzoek dat de pathologie van binnenuit in beeld brengt en de mate van orgaanschade beoordeelt, wat de diagnose nauwkeuriger maakt.
Het is duidelijk dat veel afhangt van de professionaliteit van de arts en zijn vaardigheden in het werken met speciale apparatuur. Alleen een onbevoegde arts kan een fout maken in omstandigheden met volledig zicht en zonder tijdslimieten. Toegegeven, een verkeerd gekozen tijdstip van het onderzoek kan ook een rol spelen. Niet voor niets worden bepaalde fasen van de menstruatiecyclus aangewezen wanneer het nodig is om specifiek voor elke pathologie een onderzoek uit te voeren.
Vrouwen beschouwen de pijnloosheid als een voordeel van de procedure. Natuurlijk kan er nog steeds enig ongemak zijn, maar hier speelt de psychologische factor een nog grotere rol dan objectieve sensaties.
Wie al ervaring heeft met abdominale echografie met een volle blaas, zal de afwezigheid van een kleine behoefte tijdens een transvaginaal onderzoek kunnen waarderen. Een gladde, koude gel op het lichaam kan nauwelijks iemand aantrekken, en bij een vaginale echo is het niet nodig om deze aan te brengen.
Over de veiligheid van echografie met een vaginale sensor lopen de meningen uiteen. Een dergelijk onderzoek baart vooral zwangere vrouwen zorgen, die bang zijn voor een miskraam. De praktijk leert echter dat transvaginale echografie in de beginfase geen gevaar oplevert, mits deze zeer zorgvuldig en professioneel wordt uitgevoerd.
Wat betreft het risico op infectie via een vaginale sensor, dit is volledig uitgesloten bij het gebruik van wegwerpcondooms. Het is een ander verhaal als artsen zich niet houden aan de eisen voor de procedure en besparen op beschermende uitrusting en zich richten op desinfectie met antiseptica. Vrouwen maken zich terecht zorgen, want het risico op een gevaarlijke infectie bij het weigeren van condooms blijft bestaan.
In principe zijn er niet zoveel beoordelingen over het ontbreken van een condoom op de sensor en het optreden van verdachte symptomen (trekkende pijn in de onderbuik, vaginale jeuk) en afscheiding na de procedure. Het is belangrijk om voorzichtig te zijn, want u kunt het onderzoek altijd weigeren vanwege het ontbreken van de benodigde materialen (in dit geval een condoom) en naar een andere kliniek gaan waar de patiëntenzorg optimaal is.
Wat de kosten van de procedure betreft, kan worden gesteld dat de meeste patiënten deze als goedkoop en zelfs betaalbaar beschouwen. Bovendien stellen de resultaten van transvaginale echografie u in staat om direct met een effectieve behandeling te beginnen zonder te twijfelen aan de diagnose. En als u bedenkt dat iemand ook tevreden kan zijn met dergelijke diagnostiek met het goede nieuws van een langverwachte zwangerschap in een vroeg stadium, dan verdubbelt de waarde ervan.

