Medisch expert van het artikel
Nieuwe publicaties
Acute postoperatieve endophthalmitis
Laatst beoordeeld: 04.07.2025

Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
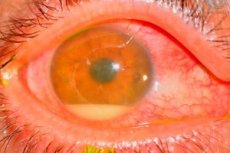
Oorzaken postoperatieve endophthalmitis
De verwekkers zijn meestal coagulase-negatieve stafylokokken (bijv. Staph. epidemidis), gram-positieve (bijv. Staph. aureus) en gram-negatieve (bijv. Pseudomonas sp., Proteus sp.) micro-organismen.
De bron van de infectie is moeilijk te identificeren. De meest voorkomende boosdoener is de eigen bacteriële flora van de oogleden, het bindvlies en de traankanalen van de patiënt. Andere mogelijke infectiebronnen zijn besmette oplossingen, instrumenten, de omgeving en het operatiekamerpersoneel.
Symptomen postoperatieve endophthalmitis
De ernst van endoftalmitis hangt af van de virulentie van de ziekteverwekker.
- Extreem ernstig is de aandoening die wordt gekenmerkt door pijn, aanzienlijke visuele beperkingen, oedeem van het ooglid, chemosis, injectie van het bindvlies, afscheiding uit het tongbeen, hoornvliesinfiltraten en een groot hypopyon.
- De matige ernst wordt gekenmerkt door het verlies van fibrineus exsudaat in de voorste oogkamer, hypopyon minor, vitreitis, afwezigheid van fundusreflex en de onmogelijkheid van oftalmoscopie, zelfs bij indirect licht.
- Bij de milde vorm kan er sprake zijn van slechts lichte pijn, afwezigheid of lichte hypopyon en behoud van enige fundusreflex. Een gedeeltelijke oftalmoscopie met indirecte oftalmoscoop is mogelijk.
Het bepalen van het tijdsinterval tussen de operatie en het optreden van symptomen van endoftalmitis kan nuttig zijn om de verwekker te bepalen. Zo zijn Staphylococcus aureus en grampositieve bacteriën meestal 2-4 dagen na de operatie aanwezig bij ernstige endoftalmitis. Staphylococcus epidermidis en coagulase-negatieve kokken verschijnen meestal 5-7 dagen na de operatie met minder ernstige symptomen.
Diagnostics postoperatieve endophthalmitis
- Aantonen van de ziekteverwekker in het kamerwater of glasvocht bevestigt de diagnose. Een negatieve reactie sluit echter geen infectie uit. De bemonstering op de operatiekamer bestaat uit het volgende:
- een monster van 0,1 ml kamerwater wordt via aspiratie met een naald op een tuberculinespuit uit de bestaande tweede insnijding genomen;
- Het glasvochtmonster kan het beste worden afgenomen met een mini-vitrector via de pars plana op 3,5 mm van de limbus. Indien een mini-vitrector niet beschikbaar is, is een partiële sclerotomie op 3,5 mm van de limbus een alternatief, met aspiratie van het vloeibare glasvocht uit de middenglasvochtholte met behulp van een naald op een tuberculinespuit. Glasvocht in een volume van 0,1-0,3 ml wordt toegevoegd aan bloedagar, vloeibaar thioglucolaat en sbourandagar. Indien kant-en-klare media niet beschikbaar zijn, is een goed alternatief om het monster in speciale, kant-en-klare bloedplaatjes te plaatsen. Een paar druppels worden ook op glas aangebracht met Gram- of Giemsa-kleuring.
- Vitrectomie is alleen geïndiceerd bij een acuut infectieus proces en een afname van de lichtwaarneming. Bij een hogere gezichtsscherpte (van handbewegingen en hoger) is vitrectomie niet nodig.
- De antibiotica van keuze zijn amikacine en ceftazidine, die gevoelig zijn voor de meeste grampositieve en gramnegatieve bacteriën, en vancomycine, dat gevoelig is voor coagulase-negatieve en coagulase-positieve kokken. Amikacine werkt synergetisch met vancomycine, maar is mogelijk retinotoxischer dan ceftazidine en werkt niet synergetisch met vancomycine.
- De intravitreale toediening van antibiotica begint onmiddellijk nadat het type pathogeen is geïdentificeerd en de dichtheid van de oogbol is afgenomen. Amikacine (0,4 mg in 0,1 ml) of ceftazidine (2,0 mg in 0,1 ml) en vancomycine (1 mg in 1,0 ml) worden langzaam met een naald in de midvitreale holte geïnjecteerd. De schuine kant van de naald moet naar voren gericht zijn om minimaal contact van het geneesmiddel met de macula te garanderen. Na de eerste injectie moet de spuit worden losgekoppeld en de naald in de holte worden gelaten om de tweede injectie toe te dienen. Als de kans op neerslagvorming groot is, moeten twee verschillende naalden met verschillende antibiotica worden gebruikt. Nadat de naald is teruggetrokken, wordt een parabulbaire injectie met het antibioticum toegediend;
- Parabulbaire injecties met 25 mg vancomycine en 100 mg ceftazidine of 20 mg gentamicine en 125 mg cefuroxim maken het mogelijk therapeutische concentraties te bereiken. Deze worden dagelijks voorgeschreven gedurende 5-7 dagen, afhankelijk van de aandoening;
- Lokale therapie wordt spaarzaam toegepast, behalve in gevallen die gepaard gaan met infectieuze keratitis;
- Systemische therapie is twijfelachtig. De Endophthalmitis Vitrectomy Study Group heeft aangetoond dat algemene toediening van ceftazidine en amikacine niet effectief is. Deze antibiotica, die in water oplosbaar zijn, hebben een zwakke werking tegen grampositieve bacteriën en een lage permeabiliteit voor het gezichtsorgaan. Mogelijk zijn andere antibiotica, zoals vetoplosbare chinolonen (bijv. ciprofloxacine, ofloxacine) en imepenem, die een betere permeabiliteit en een breed antimicrobieel spectrum hebben, effectiever. Het antwoord op deze vraag moet nog in toekomstig onderzoek worden gevonden.
- Steroïdentherapie wordt na antibiotica gegeven om ontstekingen te verminderen. Steroïden zijn alleen minder gevaarlijk als de bacteriën gevoelig zijn voor het antibioticum.
- parabulbar betamethason 4 mg of dexamethason 4 mg (1 ml) per dag gedurende 5-7 dagen, afhankelijk van de aandoening;
- oraal prednisolon 20 mg 4 maal daags gedurende 10-14 dagen bij ernstige gevallen;
- lokaal dexamethason 0,1%, aanvankelijk elke 30 minuten, daarna minder vaak.
- De verdere behandeling en de omvang ervan worden bepaald afhankelijk van de geïsoleerde bacteriecultuur en het klinische beeld.
- Tekenen van verbetering zijn onder meer een verzwakking van de cellulaire reactie en een afname van hypopyon en fibrineus exsudaat in de voorste oogkamer. In deze situatie verandert de behandeling niet, ongeacht de testresultaten.
- Indien resistente bacterieculturen worden geïsoleerd en het klinische beeld verslechtert, dient de antibiotische behandeling te worden aangepast.
- De behandelresultaten zijn slecht, ondanks een krachtige en correcte therapie (in 55% van de gevallen is de bereikte gezichtsscherpte 6/60 of lager).
In sommige gevallen kan verminderd zicht gepaard gaan met retinotoxiciteit van antibiotica, met name aminoglycosiden. FAG vertoont hypofluorescentie als gevolg van ischemie.
Wat moeten we onderzoeken?
Differentiële diagnose
- Resterend lensmateriaal in de voorste oogkamer of het glasachtig lichaam kan acute anterieure uveïtis veroorzaken.
- Er kan een toxische reactie optreden op de irrigatievloeistof of vreemde materialen die tijdens de operatie worden gebruikt. Minder vaak ontstaat er een uitgesproken fibrinefilm op het voorste oppervlak van de intraoculaire lens. In dit geval zijn hoge doses steroïden (lokaal of parabulbair) in combinatie met cycloplastiek effectief, maar er kunnen synechiae met de intraoculaire lens ontstaan.
- Bij een complexe of langdurige operatie ontstaan hoornvliesoedeem en uveïtis, die direct na de operatie worden vastgesteld.
Met wie kun je contact opnemen?
Het voorkomen
De optimale preventie is nog niet vastgesteld. De volgende maatregelen kunnen echter nuttig zijn.
- Preoperatieve behandeling van bestaande infecties zoals stafylokokkenblefaritis, conjunctivitis, dacryocystitis en bij personen met prothesen, reiniging van de contralaterale holte.
- Instillatie van povidonjodium vóór de operatie:
- Een commercieel verkrijgbare 10% betadine-oplossing die wordt gebruikt voor de voorbereiding van de huid, wordt verdund met zoutoplossing om een concentratie van 5% te verkrijgen;
- Twee druppels van de verdunde oplossing worden enkele minuten voor de operatie in de conjunctivazak geïnjecteerd en zachte bewegingen helpen de oplossing over het oogoppervlak te verdelen. Deze oplossing kan worden gebruikt om de oogleden te behandelen vóór het plaatsen van het ooglidspeculum;
- Vóór de operatie wordt de oogbol gespoeld met een zoutoplossing.
- Zorgvuldige plaatsing van het ooglidspeculum, waarbij de wimpers en ooglidranden worden geïsoleerd.
- Profylactische toediening van antibiotica
- Postoperatieve toediening van antibiotica in de sub-Tenon-ruimte wordt veelvuldig toegepast, maar er is onvoldoende bewijs voor de effectiviteit van deze methode;
- Intraoperatieve irrigatie van de voorste oogkamer met toevoeging van antibiotica (vancomycine) aan de infuusoplossing kan een effectieve maatregel zijn, maar kan tegelijkertijd bijdragen aan het ontstaan van resistente bacteriestammen.


 [
[