Medisch expert van het artikel
Nieuwe publicaties
Aortocoronaire bypassoperatie
Laatst beoordeeld: 29.06.2025

Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
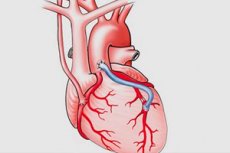
Een aortocoronaire bypass, coronaire bypass of hartbypass (CABG) is een chirurgische ingreep waarbij shunts (bypasses) worden geplaatst rond vernauwde of geblokkeerde delen van de kransslagaders om de normale bloedtoevoer naar het hart te herstellen. De ingreep is vernoemd naar het gebruik van de aorta en kransslagaders als shunts.
Coronaire bypass en stentplaatsing: wat is het verschil?
Coronaire bypassoperaties en stenting zijn twee verschillende behandelingen voor coronaire hartziekte (CAD) die worden gebruikt om de normale bloedtoevoer naar de hartspier te herstellen. Dit zijn de belangrijkste verschillen tussen deze procedures:
Coronaire bypassoperatie (aortocoronaire bypass, CABG):
- De essentie van de procedure: Tijdens ACS creëert de chirurg bypasses (shunts) rond vernauwde of geblokkeerde delen van de kransslagaders met behulp van de bloedvaten van de patiënt, meestal de inwendige borstslagader (arteria mammaria) of de onderste ledematenslagader (arteria saphena). Deze shunts creëren bypasses om delen van de slagaders die door atherosclerose zijn aangetast te omzeilen en zo een normale bloedtoevoer naar het hart te garanderen.
- Invasiviteit: ACS is een invasieve chirurgische ingreep waarbij algehele anesthesie en incisies in de borstkas nodig zijn om bij het hart en de bloedvaten te komen.
- Indicaties: ACS wordt meestal overwogen bij ernstig vernauwde of geblokkeerde kransslagaders, vooral als de patiënt meerdere zieke vaten heeft of als andere behandelingen, zoals stentplaatsing, niet effectief zijn.
Stenting (coronaire stent):
- Essentie van de procedure: Bij stenting, ook wel coronaire angioplastiek met een stent genoemd, brengt een specialist met behulp van een dunne katheter een flexibele gaasbuis (stent) in een vernauwd deel van de kransslagader. De stent wordt vervolgens opgeblazen en verwijdt het bloedvat, waardoor de normale bloedtoevoer naar het hart wordt hersteld.
- Invasiviteit: Stenting is een minder invasieve procedure dan ACS. Het wordt meestal uitgevoerd via een kleine incisie in een slagader, meestal in de lies of pols, en kan onder plaatselijke verdoving worden uitgevoerd.
- Indicaties: Stenting wordt vaak gebruikt voor de behandeling van matig tot matig vernauwde kransslagaders of één vernauwde slagader. Het kan ook worden uitgevoerd als onderdeel van een uitgebreide behandeling voor meerdere vernauwde slagaders.
Afhankelijk van de kenmerken en de ernst van CAB, en de algehele conditie van de patiënt, kan de arts beslissen welke behandelmethode het meest geschikt is. Soms wordt in één geval een combinatie van beide methoden gebruikt. Het is belangrijk dat de beslissing wordt genomen na zorgvuldige evaluatie van de patiënt en rekening houdend met diens individuele risicofactoren en gezondheidstoestand.
Indicaties voor de procedure
Indicaties voor een aortocoronaire bypassoperatie zijn onder meer:
- Ernstige angina pectoris (stabiele of instabiele angina): Als een patiënt ernstige pijn op de borst heeft die wordt veroorzaakt door een vernauwing of blokkade van de kransslagaders en die niet kan worden verholpen met medicijnen of andere therapeutische methoden, kan een aortocoronaire bypassoperatie als behandelingsoptie worden overwogen.
- Acuut myocardinfarct: Bij een acuut myocardinfarct, waarbij een deel van de hartspier onvoldoende bloedtoevoer krijgt vanwege een geblokkeerde kransslagader, kan een aortocoronaire bypassoperatie een spoedinterventie zijn om de bloedtoevoer te herstellen.
- Angina-symptomen die niet op behandeling reageren: Als angina-symptomen (zoals pijn op de borst) niet met medicijnen of andere methoden kunnen worden behandeld, kan een operatie worden overwogen.
- Meerdere vernauwingen in de kransslagaders: Als een patiënt meerdere vernauwingen in de kransslagaders heeft, kan een aortocoronaire bypassoperatie worden aanbevolen om de normale bloedstroom te herstellen.
- Ineffectiviteit van andere behandelingen: Als andere behandelingen, zoals angioplastiek (placebo-afsluiting van een bloedvat) of stent (plaatsen van een stent), niet effectief zijn of niet toepasbaar zijn, kan een aortocoronaire bypassoperatie als alternatief worden overwogen.
- Een aandoening waarbij een coronaire bypass nodig is als onderdeel van een andere chirurgische ingreep: Soms kan een aortocoronaire bypass worden uitgevoerd als onderdeel van een andere chirurgische ingreep, zoals een hartklepvervanging of een aorta-aneurysma, wanneer het ook nodig is om de bloedstroom naar het hart te herstellen.
De indicatie voor een aortocoronaire bypassoperatie moet altijd individueel voor elke patiënt worden bepaald op basis van zijn of haar medische voorgeschiedenis en hartaandoening. De beslissing om de operatie uit te voeren, moet worden genomen door een arts die gespecialiseerd is in de behandeling van hartaandoeningen.
Risico's van een coronaire bypassoperatie
Een coronaire bypassoperatie (CABG) is een chirurgische ingreep die, net als elke andere medische ingreep, bepaalde risico's met zich meebrengt. Het is echter belangrijk om te onthouden dat de beslissing om een CABG te ondergaan gebaseerd is op een afweging van de voor- en nadelen. In de meeste gevallen kan de ingreep voor patiënten met ernstige coronaire hartziekten hun kwaliteit van leven en hun levensduur aanzienlijk verbeteren. Hieronder volgen enkele risico's die aan een CABG verbonden zijn:
- Algemene chirurgische risico's: Zoals bij elke operatie bestaat het risico op infectie, bloedingen, allergische reacties op anesthesie, etc.
- Risico op hartcomplicaties: Hoewel CABG wordt uitgevoerd om hartproblemen te behandelen, kan de operatie zelf een risico op hartcomplicaties met zich meebrengen, zoals een hartinfarct (myocardinfarct), hartritmestoornissen (aritmieën), enz.
- Risico op beroerte: CSH vergroot het risico dat er bloedstolsels ontstaan die naar de hersenen migreren, wat een beroerte kan veroorzaken.
- Risico op vaat- of orgaanschade: Bloedvaten of omliggende organen kunnen beschadigd raken bij het aanleggen van een shunt. Zo kan bijvoorbeeld de arteria thoracalis interna beschadigd raken wanneer deze wordt verwijderd voor gebruik als shunt.
- Risico op infectie: Bij elke operatie bestaat het risico op infectie op de incisieplek of in het lichaam.
- Risico op allergische reacties: Sommige patiënten kunnen allergische reacties ervaren op de medicijnen of materialen die tijdens de operatie worden gebruikt.
- Risico op psychische stress: Het operatieproces en het herstel ervan kunnen stress en angst bij de patiënt veroorzaken.
Voorbereiding
De voorbereiding op een aortocoronaire bypassoperatie (ACB) is een belangrijke stap vóór een hartoperatie die uit verschillende stappen bestaat. Deze stappen zijn bedoeld om de veiligheid van de patiënt en het succes van de operatie te waarborgen. Hier is een algemeen overzicht van de voorbereiding op een CABG:
- Consultatie en evaluatie: De eerste stap is een consult met een hartchirurg en een cardioloog. De artsen beoordelen het hart en bepalen de noodzaak van een ACS. In deze fase kunnen aanvullende onderzoeken, zoals een elektrocardiografie (ECG), echocardiografie en coronarografie, worden uitgevoerd om de toestand van de hartvaten nauwkeuriger te diagnosticeren.
- Laboratoriumtests: Er kunnen laboratoriumbloedonderzoeken bij de patiënt worden uitgevoerd, waaronder een algemeen bloedbeeld, biochemie en coagulogram om de algemene conditie van het lichaam te beoordelen en te controleren op infecties of stollingsstoornissen.
- Stoppen met medicijnen: Artsen kunnen aanbevelen om bepaalde medicijnen tijdelijk te stoppen vóór een operatie. Dit kunnen anticoagulantia, antiklontermiddelen (zoals aspirine) en bepaalde andere medicijnen zijn. Het is belangrijk om de aanbevelingen van uw arts op te volgen en geen medicijnen te gebruiken zonder toestemming van uw arts.
- Voorbereiding op anesthesie: Op de dag van de operatie wordt u voorbereid op de anesthesie. Dit houdt in dat u uw voedsel- en vochtinname vóór de operatie beperkt en uw medische voorgeschiedenis en gezondheidstoestand met de anesthesioloog bespreekt.
- Voorbereiding op de operatiekamer: U wordt voorbereid op de operatie, inclusief hygiëneprocedures en het klaarmaken van de operatiekamer.
- Toestemming voor de operatie: Voordat u wordt geopereerd, moet u een toestemmingsformulier voor ACS ondertekenen. Dit nadat u alle benodigde informatie hebt gekregen over de risico's en voordelen van de operatie.
- Morele steun: Het is belangrijk om het emotionele welzijn van de patiënt vóór de operatie te ondersteunen. Familie en naasten kunnen een belangrijke rol spelen bij de ondersteuning van de patiënt.
- Het organiseren van uw postoperatieve zorg: Na uw ACS heeft u revalidatie en postoperatieve zorg nodig. Bereid u hierop voor door de nodige ondersteuning en zorg te regelen na uw ontslag uit het ziekenhuis.
Het is belangrijk om te begrijpen dat de voorbereiding op ACS individueel kan zijn, afhankelijk van de toestand van de patiënt en de aanbevelingen van uw arts. Volg altijd de instructies van het medisch personeel op en bespreek al uw vragen en zorgen met uw arts.
Hoe lang duurt een coronaire bypassoperatie?
De duur van een coronaire bypassoperatie (CABG) kan variëren afhankelijk van verschillende factoren, waaronder de complexiteit van de operatie, het aantal shunts dat moet worden aangelegd en de algehele conditie van de patiënt. Gemiddeld duurt een coronaire bypassoperatie 3 tot 6 uur.
Hier zijn enkele factoren die de duur van een keizersnede kunnen beïnvloeden:
- Complexiteit van de vaatanatomie: Als een patiënt een complexe anatomie van de kransslagaders heeft of meerdere bypasses moeten worden aangelegd, kan de operatie langer duren.
- Aantal shunts: Een operatie met één shunt kan korter duren dan een operatie met meerdere shunts. Een bypassoperatie met meerdere vaten kan bijvoorbeeld langer duren.
- Gerelateerde medische problemen: Als een patiënt andere medische aandoeningen heeft, zoals diabetes, hypertensie of longziekte, kan dit van invloed zijn op de duur van de operatie.
- Ervaring van de chirurg: Een ervaren chirurg met jarenlange ervaring in het uitvoeren van reanimatie kan de operatie efficiënter en sneller uitvoeren.
- Conditie van de patiënt: Als de patiënt een complexere medische aandoening heeft of tijdens de operatie ernstige complicaties ondervindt, kan dit de duur van de procedure verlengen.
- Technische uitrusting en team: De beschikbaarheid van moderne chirurgische apparatuur en een bekwaam medisch team kunnen ook van invloed zijn op de duur van de operatie.
Techniek aortocoronaire bypassoperatie
Hier zijn de stappen en technieken voor het uitvoeren van een ACS:
Patiëntvoorbereiding:
- De patiënt ondergaat een preoperatief onderzoek, bestaande uit lichamelijk onderzoek, elektrocardiografie (ECG), coronaire angiografie en laboratoriumtests.
- Er wordt besloten welke vaten als shunt gebruikt zullen worden (bijvoorbeeld de vena saphena vanuit het been of de thoracale arterie vanuit de borstkas).
Anesthesie:
- De patiënt krijgt een algehele narcose om bewusteloosheid tijdens de operatie te garanderen.
Toegang:
- De chirurg maakt een verticale snee in de borstkas, waardoor het borstbeen (sternum) zichtbaar wordt.
- Vervolgens wordt het borstbeen gescheiden om toegang te krijgen tot het hart en de aorta.
Vasculaire extractie:
- De chirurg selecteert de vaten die als shunt gebruikt moeten worden (bijvoorbeeld de vena saphena of de thoracale arteria).
- Vaten kunnen worden voorbereid, bewerkt en op maat worden gemaakt.
Shunts maken:
- De chirurg verbindt de geselecteerde vaten met de aorta en de kransslagaders met behulp van fijne hechtingen of andere verbindingstechnieken.
- Bypasses zijn bedoeld voor de bloedstroom, waarbij smalle of geblokkeerde gedeelten van de kransslagaders worden omzeild.
Toegang sluiten:
- Zodra de operatie is voltooid, wordt het borstbeen gesloten en met metalen draden verbonden. Ook de snee in de borstkas wordt gehecht en gesloten.
- Het kan zijn dat de patiënt hechtingen of lijm krijgt om de snee in de huid te sluiten.
Restauratie:
- De patiënt wordt overgebracht naar een herstelafdeling, waar zijn/haar toestand na de operatie wordt bewaakt en onder controle gehouden.
- Het medisch personeel controleert de hartactiviteit, de ademhaling en andere belangrijke parameters van de patiënt.
Soorten coronaire bypassoperaties
Coronaire bypassoperaties (CABG) kunnen met verschillende methoden worden uitgevoerd, afhankelijk van de keuze van de bloedvaten die als shunts worden gebruikt en het aantal shunts dat wordt aangelegd om de bloedtoevoer naar het hart te herstellen. Hieronder volgen enkele van de belangrijkste soorten CABG:
- Aortocoronaire bypass (ACB): Dit is de meest voorkomende vorm van bypassoperatie. Bij ACH worden de aorta en een of meer andere bloedvaten (meestal de arteria thoracalis interna en/of de vena saphena) als shunts gebruikt om bypasses rond nauwe of geblokkeerde kransslagaders te creëren.
- Mammary-coronary bypass (MCCB): Bij dit type CABG wordt de arteria thoracica interna (borstslagader, arteria thoracica interna) als shunt gebruikt. De arteria thoracica interna is sterk en kan de hartspier langdurig van bloed voorzien.
- Twee-vaten-bypass en drie-vaten-bypass: Afhankelijk van het aantal bypasses dat tijdens CSH wordt aangelegd, kan dit een twee-vaten-bypass zijn (twee slagaders of één slagader en één ader) of een drie-vaten-bypass (drie slagaders of twee slagaders en één ader).
- CABG met behulp van bloedvaten in de onderste ledematen: In sommige gevallen kan een vena saphena uit het been als shunt worden gebruikt voor een CABG. Dit geldt vooral als er geen andere geschikte bloedvaten beschikbaar zijn.
- Gecombineerde bypass: Soms kunnen verschillende soorten shunts, waaronder aortocoronaire, mammaire-coronaire en onderste extremiteitsvaten, worden gebruikt, afhankelijk van de specifieke anatomie van de patiënt en de behoefte aan meerdere bypasses.
De keuze voor de SCC-methode hangt af van de medische indicaties, de vasculaire anatomie van de patiënt en de aanbevelingen van de chirurg. Elk type CABG heeft zijn voor- en nadelen, en de keuze voor een bepaalde CABG-methode hangt af van de individuele situatie en behoeften van de patiënt.
Aortocoronaire bypassoperatie (bypassoperatie)
Dit is een ingrijpende chirurgische ingreep met bepaalde contra-indicaties. Patiënten met bepaalde medische aandoeningen of risicofactoren komen mogelijk niet in aanmerking voor deze operatie. Contra-indicaties voor een aortocoronaire bypassoperatie kunnen onder andere de volgende zijn:
- Algemene verslechtering van de toestand van de patiënt: Als de toestand van de patiënt kritiek is en een operatie niet kan verdragen, kan een aortocoronaire bypassoperatie worden uitgesteld of niet worden overwogen.
- Te zwak hart: Als het hart van een patiënt te zwak is om een operatie te doorstaan, kan dit een contra-indicatie zijn.
- Ernstige comorbiditeiten: Sommige ernstige comorbiditeiten, zoals ernstige long- of nierziekten, kunnen het risico op complicaties als gevolg van een operatie vergroten en kunnen een contra-indicatie vormen.
- Onvoldoende functioneren van andere organen: Onvoldoende functioneren van andere organen, zoals de lever of de nieren, kan een operatie onwenselijk of onmogelijk maken.
- Actieve ontsteking in de borstholte: Actieve ontsteking in de borstholte kan een contra-indicatie zijn voor een operatie.
- Tromboflebitis en uitwendige beenzweren: Als een patiënt tromboflebitis of uitwendige beenzweren heeft, kan de operatie worden uitgesteld totdat de problemen zijn verdwenen.
- Hoge leeftijd: Leeftijdsgebonden factoren kunnen het risico op complicaties na een operatie vergroten. Uw arts kan hier rekening mee houden bij de beslissing of u een aortocoronaire bypassoperatie moet uitvoeren.
- Weigering van een operatie door de patiënt: Als de patiënt weigert een operatie te ondergaan of er niet mee instemt, kan dit ook een contra-indicatie zijn.
Hieronder volgen de basisstappen die worden uitgevoerd tijdens een aortocoronaire bypassoperatie:
- Voorbereiding van de patiënt: De patiënt krijgt een algemene voorbereiding op de operatie, inclusief voorbereiding van de huid en anesthesie.
- Toegang tot het hart: De chirurg maakt een kleine snee in de borstkas (meestal in het midden of links op het borstbeen) en spreidt de borstkas om toegang te krijgen tot het hart en de kransslagaders.
- Shuntextractie: Soms worden de eigen bloedvaten van de patiënt, zoals de aderen van het been (meestal de hamstringsader), of kunstmatige prothesen gebruikt om shunts te creëren. Deze shunts worden gebruikt om vernauwde delen van de kransslagaders te omzeilen.
- Aansluiting van shunts: De gecreëerde shunts worden aangesloten op de kransslagaders en de aorta. Hierdoor kan het bloed rond vernauwde delen van de slagaders stromen.
- Controle van de werking van de shunts: De chirurg controleert hoe goed het bloed door de nieuwe kanalen circuleert en zorgt ervoor dat ze effectief zijn.
- Borstkas sluiting: Nadat de operatie is voltooid, wordt de borstkas gesloten met speciale hechtingen of metalen draden.
- Herstel: De patiënt wordt na de operatie overgebracht naar de intensive care voor observatie en herstel.
- Revalidatie: Na ontslag kan het nodig zijn dat de patiënt revalidatieactiviteiten ondergaat, waaronder fysiotherapie en veranderingen in levensstijl, om het herstelproces te versnellen.
Het is belangrijk om te weten dat de beslissing om een aortocoronaire bypassoperatie te ondergaan altijd individueel moet worden genomen door een arts, rekening houdend met de medische geschiedenis van de patiënt, zijn huidige toestand, risicofactoren en de voordelen van de operatie.
Borst-coronaire bypassoperatie (MCCB)
Dit is een chirurgische ingreep waarbij de arteria thoracalis interna (borstslagader) als shunt (bypass) wordt gebruikt om de bloedtoevoer naar de hartspier te herstellen. Deze ingreep wordt gebruikt voor de behandeling van coronaire hartziekten (CHD), inclusief kransslagaders met vernauwde of geblokkeerde gedeelten.
Dit zijn de belangrijkste stappen en kenmerken van de mammaire-coronaire bypassprocedure:
- Voorbereiding van de patiënt: De patiënt ondergaat een preoperatieve evaluatie, inclusief lichamelijk onderzoek, elektrocardiografie (ECG) en laboratoriumonderzoek. Het is belangrijk om de algemene toestand van de patiënt te bepalen en te beslissen welke bloedvaten gebruikt zullen worden voor de bypassoperatie.
- Keuze van shunt: De arteria thoracalis interna wordt meestal gekozen als shunt vanwege de goede duurzaamheid en resultaten op lange termijn. Andere bloedvaten, zoals de vena saphena van het been, kunnen ook worden gebruikt.
- Toegang en voorbereiding van het vat: De chirurg creëert toegang tot de arteria thoracalis interna en bereidt deze voor op de bypassoperatie.
- Aanleggen van een shunt: De chirurg verbindt een geselecteerde slagader (de inwendige thoracale slagader) met een kransslagader. Hierdoor ontstaat een bypassroute voor de bloedstroom rond nauwe of geblokkeerde gedeelten van de kransslagaders.
- Controle en toezicht op de resultaten: De chirurg en het medisch personeel houden toezicht op de shunt en de resultaten van de procedure, waarbij onder meer de bloedstroom en de perfusie van de hartspier worden gecontroleerd.
- Het sluiten van de toegang: Nadat de operatie is voltooid, sluit de chirurg de toegang en sluit de incisies met hechtingen.
- Herstel: De patiënt wordt overgebracht naar de recovery-afdeling, waar zijn/haar toestand na de operatie wordt bewaakt en onder controle gehouden.
Een mammaire-coronaire bypass biedt goede vooruitzichten op lange termijn voor het herstellen van een normale bloedtoevoer naar de hartspier en kan symptomen van coronaire hartziekte, zoals angina pectoris, verminderen en het risico op hartcomplicaties zoals een hartinfarct verkleinen. Deze procedure kan een- of meervatsbypass zijn, afhankelijk van het aantal bypasses dat moet worden aangelegd.
Contra-indicaties voor de procedure
Een aortocoronaire bypass (bypassoperatie) is een ingrijpende chirurgische ingreep met bepaalde contra-indicaties. Patiënten met bepaalde medische aandoeningen of risicofactoren komen mogelijk niet in aanmerking voor deze operatie. Contra-indicaties voor een aortocoronaire bypassoperatie kunnen onder andere de volgende zijn:
- Algemene verslechtering van de toestand van de patiënt: Als de patiënt zich in een kritieke toestand bevindt en een operatie niet kan verdragen, kan een aortocoronaire bypassoperatie worden uitgesteld of niet worden overwogen.
- Te zwak hart: Als het hart van een patiënt te zwak is om een operatie te doorstaan, kan dit een contra-indicatie zijn.
- Ernstige comorbiditeiten: Sommige ernstige comorbiditeiten, zoals ernstige long- of nierziekten, kunnen het risico op complicaties als gevolg van een operatie vergroten en kunnen een contra-indicatie vormen.
- Onvoldoende functioneren van andere organen: Onvoldoende functioneren van andere organen, zoals de lever of de nieren, kan een operatie onwenselijk of onmogelijk maken.
- Actieve ontsteking in de borstholte: Actieve ontsteking in de borstholte kan een contra-indicatie zijn voor een operatie.
- Tromboflebitis en uitwendige beenzweren: Als een patiënt tromboflebitis of uitwendige beenzweren heeft, kan de operatie worden uitgesteld totdat de problemen zijn verdwenen.
- Hoge leeftijd: Leeftijdsgebonden factoren kunnen het risico op complicaties na een operatie vergroten. Uw arts kan hier rekening mee houden bij de beslissing of u een aortocoronaire bypassoperatie moet uitvoeren.
- Weigering van een operatie door de patiënt: Als de patiënt weigert een operatie te ondergaan of er niet mee instemt, kan dit ook een contra-indicatie zijn.
Gevolgen na de procedure
Na een coronaire bypassoperatie (of aortocoronaire bypassoperatie) kunnen verschillende uitkomsten en complicaties optreden. Het is belangrijk om te beseffen dat niet alle patiënten deze complicaties ervaren en dat veel ervan kunnen worden voorkomen of behandeld. Hier zijn enkele van de mogelijke uitkomsten en complicaties:
Vroege complicaties:
- Infecties: Er kunnen zich wondinfecties of systemische infecties ontwikkelen. Steriliteit en antiseptische maatregelen spelen een belangrijke rol bij het voorkomen van infecties.
- Bloeding: Direct na de operatie kan er een lichte bloeding in het operatiegebied optreden. Deze is meestal beheersbaar, maar in zeldzame gevallen kan een heroperatie nodig zijn.
- Schade aan aangrenzende organen: Tijdens de operatie kan schade ontstaan aan aangrenzende structuren zoals de longen, het borstvlies of de grote bloedvaten. Deze verwondingen vereisen onmiddellijk chirurgisch ingrijpen.
Late complicaties en gevolgen:
- Littekenhypertrofie: Het is mogelijk dat er op de operatieplek littekenhypertrofie ontstaat, wat pijn en ongemak kan veroorzaken.
- Postgastritissyndroom: Sommige patiënten kunnen na een operatie postgastritissyndroom ontwikkelen, inclusief dyspepsie (maagpijn, brandend maagzuur, enz.).
- Vasculaire complicaties: Er kunnen vasculaire complicaties optreden, zoals bloedstolsels in shunts of restenosis (vernauwing) van anastomosen.
- Coronaire hartziekte: In zeldzame gevallen kunnen er nieuwe coronaire problemen ontstaan of kunnen bestaande problemen verergeren.
- Infecties of abcessen: Infecties in het operatiegebied zijn mogelijk, ook in de verre periode erna.
- Aorta-aneurysma's: In sommige gevallen kan een aorta-aneurysma ontstaan op de plaats waar de bloedvaten voor de bypass zijn weggenomen.
- Psychologische gevolgen: Sommige patiënten kunnen na de operatie psychische problemen en depressie ervaren.
Het risico op complicaties kan worden verminderd door de patiënt na de operatie de aanbevelingen van de arts nauwgezet op te volgen, waaronder het innemen van medicijnen, regelmatige medische controle en het aanpassen van de levensstijl. Een gezonde levensstijl, inclusief een evenwichtig dieet, lichaamsbeweging en stoppen met roken, helpt ook het risico op cardiovasculaire complicaties te verminderen.
Complicaties na de procedure
Na een aortocoronaire bypass (ACB) kunnen diverse complicaties optreden. Hieronder vindt u een lijst met mogelijke complicaties:
- Infecties: Wond- of borstinfecties kunnen na een operatie optreden. Dit kan antibiotica en medische interventie vereisen.
- Bloeding: Bloedingen uit de operatiewond of het aorta-aneurysma kunnen een aanvullende chirurgische correctie vereisen.
- Vasculaire complicaties: Deze omvatten arteriële spasmen, trombose of shuntobstructie. Deze complicaties kunnen de bloedtoevoer naar het hart in gevaar brengen en vereisen correctie.
- Hartcomplicaties: omvatten myocardinfarct, hartritmestoornissen (aritmieën), hartfalen en myocarddecompensatie.
- Ademhalingscomplicaties: Kan longontsteking (longontsteking) of een verminderde ademhalingsfunctie omvatten. Fysieke revalidatie en ademhalingsoefeningen kunnen deze complicaties helpen voorkomen.
- Zenuwbeschadiging: In zeldzame gevallen kunnen zenuwen tijdens een operatie beschadigd raken. Dit kan leiden tot gevoelsverlies of bewegingsstoornissen.
- Problemen met het borstbeen: Er kan pijn of ongemak optreden in het gebied van het borstbeen, vooral bij een klassieke sternotomie (incisie van het borstbeen). Deze symptomen verbeteren meestal na verloop van tijd.
- SHALI-syndroom: Postoperatieve cognitieve stoornissen (SHALI-syndroom) kunnen zich na een operatie uiten in een verminderd geheugen en verminderd cognitief vermogen. Dit syndroom kan tijdelijk of langdurig zijn.
- Psychische complicaties: Sommige patiënten kunnen na de operatie stress, angst of depressie ervaren.
- Littekens en cosmetische complicaties: Na ACS kunnen er littekens achterblijven die er ontsierend en ongemakkelijk uit kunnen zien.
- Allergische reacties: Er kunnen allergische reacties optreden op anesthesie of medicijnen.
- Andere complicaties: Hierbij kan het gaan om nierproblemen, leverproblemen, maag-darmproblemen, etc.
Het is belangrijk om te beseffen dat niet alle patiënten complicaties zullen ervaren en dat veel complicaties beheersbaar of tijdelijk kunnen zijn. Kwalitatieve medische zorg en naleving van richtlijnen voor postoperatieve zorg kunnen het risico op complicaties helpen verminderen en een succesvol herstel van ACS bevorderen.
Zorg na de procedure
De zorg na een aortocoronaire bypassoperatie (ACBG) speelt een belangrijke rol in de succesvolle revalidatie van de patiënt. Hier zijn enkele aanbevelingen voor de zorg na ACS:
- Monitoring op de intensive care: Na de operatie wordt de patiënt overgebracht naar een gespecialiseerde afdeling waar zijn/haar toestand wordt bewaakt door artsen en medisch personeel. Van daaruit wordt de patiënt overgeplaatst naar een reguliere afdeling naarmate zijn/haar toestand verbetert.
- Monitoring van de hartactiviteit: Monitoring van de hartactiviteit, inclusief ECG en bloeddrukmetingen, wordt routinematig uitgevoerd om de hartfunctie na ACS te beoordelen.
- Wondverzorging: Terwijl de borstwand of beenwond (waar de shuntvaten zijn verwijderd) geneest, is het belangrijk om het gebied schoon en droog te houden. Uw arts of verpleegkundig specialist kan u indien nodig helpen met wondverzorging en verbanden.
- Pijn en ongemak: De patiënt kan pijn of ongemak ervaren rond de borst of het been waar de bloedvaten zijn verwijderd. De arts zal pijnstillers voorschrijven en de pijn in de gaten houden om het comfort van de patiënt te garanderen.
- Lichamelijke activiteit: Lichamelijke activiteit zal de eerste tijd na ACS beperkt zijn. De patiënt wordt geadviseerd de instructies van de arts met betrekking tot tillen en verplaatsen op te volgen om wondsupinatie en onnodige belasting van het hart te voorkomen.
- Dieet: Uw arts kan een speciaal dieet voorschrijven om uw cholesterolgehalte onder controle te houden en een gezond dieet te behouden na de operatie.
- Medicatie: De patiënt kan medicijnen voorgeschreven krijgen om de bloeddruk te reguleren, het risico op trombose te verminderen en het cholesterol en de bloedsuikerspiegel onder controle te houden. Het is belangrijk om de medicatie strikt in te nemen zoals voorgeschreven door de arts.
- Revalidatie: Na ontslag uit het ziekenhuis kan revalidatie nodig zijn. Dit kan fysiotherapie en overleg met een cardioloog omvatten om de fysieke activiteit en hartbewaking te verbeteren.
- Psychologische ondersteuning:
- ACS kan emotioneel stressvol zijn. Patiënten kunnen psychologische ondersteuning en begeleiding nodig hebben om met angst en stress om te gaan.
Revalidatie na een coronaire bypassoperatie
Revalidatie na een coronaire bypassoperatie (CABG) is belangrijk voor het herstel en behoud van de gezondheid van het hart. Dit proces biedt de patiënt fysieke, psychologische en sociale ondersteuning. Hieronder volgen de belangrijkste aspecten van revalidatie na een CABG:
Lichamelijke activiteit:
- Verhoog geleidelijk uw fysieke activiteit onder begeleiding van een specialist. Begin met korte wandelingen en verhoog geleidelijk de intensiteit en duur van de training.
- Fysiotherapie kan worden voorgeschreven om de spierkracht en het uithoudingsvermogen te herstellen.
Levensstijl:
- Patiënten wordt geadviseerd te stoppen met roken en hun alcoholconsumptie te beperken.
- Volg een gezond dieet met weinig verzadigd vet, zout en suiker.
Psychologische ondersteuning:
- Een hartoperatie kan emotioneel belastend zijn. De patiënt kan stress en angst ervaren. Psychologische ondersteuning en begeleiding kunnen helpen om met deze emotionele aspecten om te gaan en het psychologisch welzijn te verbeteren.
Medicatie:
- U moet de voorgeschreven medicijnen blijven gebruiken, zoals antitrombotische middelen, antiaggreganten, bètablokkers en andere medicijnen die uw arts u voorschrijft om uw hartconditie in de gaten te houden en het risico op complicaties te verkleinen.
Regelmatige bezoeken aan de dokter:
- De patiënt moet regelmatig een cardioloog bezoeken om de gezondheid van het hart te laten controleren, het cholesterol- en bloedsuikergehalte te laten controleren en de effectiviteit van de behandeling te evalueren.
Stress vermijden:
- Patiënten wordt aangeraden om stress en angst onder controle te houden, omdat dit een positief effect heeft op de gezondheid van het hart.
Naleving van voedingsaanbevelingen:
- De patiënt moet de voedingsadviezen van de arts opvolgen om een gezond dieet te behouden en de risicofactoren voor hartziekten onder controle te houden.
Bloeddruk- en polsmeting: Patiënten wordt geadviseerd om regelmatig hun bloeddruk en pols te controleren en de resultaten vast te leggen.
Steun van familie en vrienden: Steun van familie en vrienden speelt een belangrijke rol bij het herstel na een CABG. Familie en vrienden kunnen u helpen de aanbevelingen van uw arts op te volgen en u ondersteunen tijdens het herstel.
Het revalidatieplan na een CABG wordt voor elke patiënt individueel opgesteld, rekening houdend met zijn of haar gezondheidstoestand en behoeften. Het doel van revalidatie is het verbeteren van de kwaliteit van leven en het verminderen van het risico op hartcomplicaties.
Voeding en dieet na een coronaire bypassoperatie
Goede voeding na een coronaire bypassoperatie (of aortocoronaire bypassoperatie, CABG) is essentieel voor het herstel en behoud van een gezond hart. Hier zijn algemene richtlijnen voor voeding na deze operatie:
- Verminder verzadigde vetten: Beperk je inname van verzadigde vetten uit vet vlees (rundvlees, varkensvlees), volle zuivelproducten en dierlijke vetten. Vervang ze door meervoudig onverzadigde en enkelvoudig onverzadigde vetten uit olijfolie, avocado's, noten en vis.
- Eet meer vis: Vis, vooral tonijn, zalm en sardines, bevat omega-3-vetzuren, die goed zijn voor het hart. Probeer minstens twee keer per week vis te eten.
- Eet meer groenten en fruit: Groenten en fruit zijn rijk aan antioxidanten, vitaminen en mineralen die de gezondheid van het hart ondersteunen. Ze bevatten ook vezels, die helpen bij het reguleren van het cholesterol- en bloedsuikergehalte.
- Beperk zout: Verminder de zoutinname, aangezien een teveel aan zout de bloeddruk kan verhogen. Vermijd zoute snacks en beperk de toevoeging van zout tijdens het koken.
- Koolhydraatbeheer: Let op de hoeveelheid koolhydraten in je voeding, met name enkelvoudige koolhydraten zoals suiker en wit meel. Geef de voorkeur aan complexe koolhydraten zoals volkorenproducten, groenten en bonen.
- Houd uw bloedsuikerspiegel in de gaten: Als u diabetes hebt of er aanleg voor hebt, houd dan uw bloedsuikerspiegel in de gaten en onderneem indien nodig stappen om deze te reguleren.
- Matige vleesconsumptie: Als je vlees eet, kies dan voor mager vlees zoals kip en kalkoen zonder vel. Beperk je inname van rood vlees.
- Portiecontrole: Houd porties binnen de perken en vermijd overeten. Onthoud dat goede voeding niet alleen draait om wat je eet, maar ook om hoeveel je eet.
- Lichamelijke activiteit: Volg de aanbevelingen van uw arts voor lichamelijke activiteit en fysieke revalidatie. Regelmatige, matige lichaamsbeweging helpt uw hart gezond te houden.
- Drinken: Drink voldoende water en vermijd overmatig alcoholgebruik.
- Medicijnen: Neem medicijnen die uw arts u aanraadt om uw bloeddruk, cholesterol en andere risicofactoren voor uw hart onder controle te houden.
- Regelmatige maaltijden: Verdeel uw voeding in meerdere kleine maaltijden gedurende de dag.
Individuele voedingsadviezen kunnen variëren, afhankelijk van uw conditie en medische omstandigheden. Daarom is het belangrijk om voeding en dieet te bespreken met uw arts of diëtist om het beste voedingsplan voor uw herstel na ACS te ontwikkelen.
Klinische richtlijnen
Na een ACS is het belangrijk om bepaalde klinische richtlijnen te volgen om een succesvol herstel te garanderen en complicaties te voorkomen. Hier zijn enkele algemene richtlijnen:
- Rust: U heeft tijd nodig om te herstellen na een ACLT. Rust uit en vermijd fysieke activiteit gedurende een periode die door uw chirurg en cardioloog wordt bepaald.
- Naleving van medicatievoorschriften: Mogelijk krijgt u medicijnen voorgeschreven om bloedstolsels te voorkomen, de bloeddruk onder controle te houden, het cholesterol te verlagen en de hartfunctie te behouden. Het is belangrijk om de medicatievoorschriften van uw arts op te volgen en niet zonder zijn of haar toestemming te stoppen met het innemen van uw medicijnen.
- Dieet: Volg een gezond dieet dat helpt om je cholesterol en bloeddruk onder controle te houden. Dit omvat meestal het beperken van je inname van verzadigd vet, zout en toegevoegde suiker. Je kunt ook het advies krijgen om je inname van fruit, groenten en gezonde eiwitten te verhogen.
- Lichamelijke activiteit: Na uw ACS krijgt u een revalidatieprogramma toegewezen. Volg dit programma nauwgezet op en volg de aanbevelingen van uw arts voor lichamelijke activiteit nauwgezet op.
- Wondverzorging: Als u een wond op de borst hebt gehad, houd de wond dan goed in de gaten, volg de verzorgingsadviezen en neem indien nodig contact op met uw arts bij tekenen van infectie of complicaties.
- Houd uw gezondheid in de gaten: Het is belangrijk om uw gezondheid regelmatig in de gaten te houden. Ga hiervoor naar uw arts voor routinecontroles en volg de aanbevelingen voor onderzoeken en tests op.
- Vermijd stress: Stress kan een negatieve invloed hebben op het hart. Leer technieken voor stressmanagement en raadpleeg zo nodig een psycholoog of psychiater.
- Stop met roken en vermijd alcohol: Roken en alcoholgebruik kunnen uw risico op hartproblemen verhogen. Als u rookt, overweeg dan om te stoppen en vermijd alcohol of drink met mate in overleg met uw arts.
- Let op uw gewicht: behoud een gezond gewicht door gezonde voeding en beweging.
- Informeer uw arts: Als u nieuwe symptomen of zorgen ontwikkelt, vertel dit dan onmiddellijk aan uw arts.
Dit zijn algemene richtlijnen; uw individuele aanbevelingen kunnen variëren, afhankelijk van uw aandoening en medische voorgeschiedenis. Bespreek uw vragen en zorgen altijd met uw arts en volg zijn of haar aanbevelingen voor een zo goed mogelijk herstel na ACS.
Hoe lang leven mensen na een coronaire bypassoperatie?
De levensverwachting na een aortocoronaire bypassoperatie (bypassoperatie) hangt af van vele factoren, waaronder de preoperatieve conditie van de patiënt, de aanwezigheid van comorbiditeiten, de kwaliteit van de ingreep, de postoperatieve behandeling en de naleving van leefstijladviezen. Over het algemeen merken veel patiënten een duidelijke verbetering in hun gezondheid en blijven ze een actief leven leiden na een aortocoronaire bypassoperatie.
Het is belangrijk om te weten dat een aortocoronaire bypassoperatie geen garantie biedt voor een lang leven en dat de levensverwachting sterk kan variëren, afhankelijk van de individuele situatie. De volgende factoren kunnen echter een positieve invloed hebben op de prognose na de operatie:
- Vroegtijdige behandeling: Hoe eerder een aortocoronaire bypassoperatie wordt uitgevoerd nadat de symptomen van coronaire hartziekte optreden, hoe beter de prognose.
- Naleving van leefstijladviezen: Patiënten die hun gezondheid na de operatie actief in de gaten houden, met inbegrip van goede voeding, lichaamsbeweging en stressmanagement, kunnen hun prognose verbeteren.
- Behandeling van comorbiditeiten: Door andere medische aandoeningen, zoals diabetes, hoge bloeddruk en hyperlipidemie (hoog cholesterolgehalte in het bloed), onder controle te houden, kan het risico op hartcomplicaties worden verminderd.
- Volg de voorschriften van uw arts op: Als u de aanbevolen medicijnen blijft innemen en regelmatig op controle gaat bij uw arts, kan dit uw prognose verbeteren.
- Ondersteuning en behoud van psychologisch comfort: emotioneel welzijn en ondersteuning via het sociale netwerk kunnen ook een positieve invloed hebben op de gezondheid van het hart.
De prognose na een aortocoronaire bypassoperatie is individueel en kan het beste met uw huisarts besproken worden. Hij of zij kan een nauwkeurigere en specifiekere prognose geven op basis van de medische voorgeschiedenis en conditie van de patiënt.
Ziekteverlof na coronaire bypassoperatie
Na een coronaire bypassoperatie (CABG) blijft de patiënt meestal een bepaalde tijd in het ziekenhuis voor observatie en herstel. De duur van het ziekenhuisverblijf kan variëren, afhankelijk van verschillende factoren, waaronder de complexiteit van de operatie, de toestand van de patiënt en het beleid van het betreffende ziekenhuis. Hieronder volgen algemene richtlijnen voor de postoperatieve periode in het ziekenhuis:
- Postoperatieve follow-up: Na de operatie verblijft de patiënt op de intensive care (indien nodig) of op de recovery. Hier houdt het medisch personeel zijn toestand nauwlettend in de gaten, inclusief hartactiviteit, ademhaling en andere belangrijke parameters.
- Duur van het ziekenhuisverblijf: Meestal duurt een ziekenhuisverblijf na een CABG 3 tot 7 dagen. Dit kan variëren afhankelijk van de toestand van de patiënt en andere factoren.
- Pijn en ongemak: Na de operatie kan de patiënt pijn en ongemak ervaren rond de incisie in de borstkas of het been, afhankelijk van waar de bloedvaten voor de shunts zijn verwijderd. Artsen zullen pijnstillers voorschrijven om de pijn te verlichten.
- Lichamelijke activiteit: De patiënt zal geleidelijk weer aan zijn lichamelijke activiteit hervatten onder begeleiding van medisch personeel. Het is belangrijk om de instructies van de arts met betrekking tot tillen, bewegen en lichamelijke activiteit op te volgen.
- Dieet: De patiënt krijgt een speciaal dieet dat gericht is op het behouden van een gezond dieet en het onder controle houden van het cholesterol- en bloedsuikergehalte.
- Medicatie: Aan de patiënt kunnen medicijnen voorgeschreven worden om de bloeddruk te reguleren, het risico op trombose te verkleinen, het cholesterol- en bloedsuikergehalte te reguleren en de belasting van het hart te verlichten.
- Psychologische ondersteuning: Na de operatie kunnen patiënten emotionele stress en angst ervaren. Psychologische ondersteuning en counseling kunnen nuttig zijn.
- Herstelplan: Na ontslag uit het ziekenhuis krijgt de patiënt een herstelplan mee, met onder andere fysiotherapie en regelmatige vervolgafspraken met een cardioloog.
Coronaire bypassoperatie en invaliditeit
De procedure voor het vaststellen van invaliditeit na een coronaire bypassoperatie (bypassoperatie) kan per land verschillen en hangt af van vele factoren, waaronder medische aandoeningen, de mate van invaliditeit en sociale factoren. De beslissing om invaliditeit toe te kennen, wordt meestal genomen door de nationale of regionale autoriteiten die verantwoordelijk zijn voor sociale bescherming.
Het is belangrijk om te beseffen dat niet alle patiënten die een coronaire bypassoperatie ondergaan, arbeidsongeschikt raken. Veel patiënten herstellen succesvol van de operatie en keren terug naar hun normale leven en werk. In sommige gevallen kan echter, als de patiënt ernstige complicaties, een arbeidsongeschiktheid of ernstige beperkingen in fysieke activiteit heeft, een arbeidsongeschiktheid worden overwogen.
Het besluit om een arbeidsongeschiktheidsuitkering toe te kennen, is doorgaans gebaseerd op de volgende criteria:
- Medische aandoeningen: Artsen beoordelen de gezondheid van de patiënt na de operatie en bepalen of de patiënt beperkingen heeft op het gebied van fysieke activiteit of prestaties.
- Functionele beperkingen: beoordeelt welke activiteiten de patiënt niet meer kan uitvoeren of met beperkingen uitvoert.
- Duur van de beperkingen: De beslissing om een handicap te verlenen kan tijdelijk of permanent zijn, afhankelijk van hoe lang de patiënt beperkt is in zijn/haar vermogen om te werken.
- Sociale factoren: Er wordt rekening gehouden met factoren zoals leeftijd, beroepsstatus, sociale steun en andere factoren die van invloed kunnen zijn op de mogelijkheid van een patiënt om terug te keren naar een normaal leven en werk.
Als u vragen hebt over arbeidsongeschiktheid na een bypassoperatie, kunt u het beste contact opnemen met een arts of de sociale dienst in uw land of regio. U krijgt dan informatie over de specifieke vereisten en procedures voor arbeidsongeschiktheid en ondersteuning.
Leven na een coronaire bypassoperatie
Het leven na een coronaire bypassoperatie (bypassoperatie) van de hartvaten kan actief en bevredigend zijn, en veel patiënten merken een aanzienlijke verbetering in hun gezondheid en kwaliteit van leven. Dit is wat u na deze operatie kunt verwachten:
- Symptoomreductie: Het belangrijkste doel van een coronaire bypassoperatie is het herstellen van de normale bloedtoevoer naar de hartspier. Veel patiënten melden een significante vermindering of verdwijning van symptomen van angina pectoris (pijn op de borst) en kortademigheid na de operatie.
- Herstel van fysieke activiteit: Na de operatie is het belangrijk om de fysieke activiteit geleidelijk te herstellen onder begeleiding van een arts en fysiotherapeut. Patiënten kunnen doorgaans hun dagelijkse activiteiten hervatten en zelfs beginnen met trainen om de hartspier te versterken.
- Leefstijladviezen opvolgen: Uw arts kan u adviseren over veranderingen in uw levensstijl, zoals dieet, stoppen met roken en stressmanagement. Het opvolgen van deze aanbevelingen kan het risico op verdere hartcomplicaties helpen verminderen.
- Medicamenteuze therapie: Veel patiënten krijgen medicijnen voorgeschreven om hun bloeddruk, cholesterol en andere risicofactoren voor hart- en vaatziekten onder controle te houden. Therapietrouw is erg belangrijk.
- Regelmatige bezoeken aan uw arts: Regelmatige vervolgbezoeken aan uw arts kunnen u helpen de gezondheid van uw hart in de gaten te houden en indien nodig de behandeling aan te passen.
- Voedingsinname: Een gezond dieet rijk aan groenten, fruit, volkorenproducten en magere eiwitten wordt aanbevolen. Dit helpt om gewicht, cholesterol en bloeddruk onder controle te houden.
- Stressbeheersing: Het beoefenen van ontspannings- en stressbeheersingstechnieken, zoals yoga of meditatie, kan helpen om een gezond hart te behouden.
- Naleving van de medicatievoorschriften: Het is belangrijk dat u de medicijnen inneemt zoals voorgeschreven door uw arts, ook als de angina pectorisklachten verdwenen zijn.
Een coronaire bypassoperatie kan ervoor zorgen dat u een actieve levensstijl kunt blijven leiden en van het leven kunt genieten. Elke patiënt is echter uniek en de resultaten kunnen variëren. Uw arts kan specifiekere aanbevelingen doen en uw individuele situatie beoordelen.
Alcohol
Na een coronaire bypassoperatie (CABG) is het raadzaam zeer voorzichtig te zijn met alcoholgebruik. Het is belangrijk om rekening te houden met de volgende aspecten:
- Effecten op het hart: Alcohol kan het hart en de bloedvaten aantasten. Alcoholgebruik kan leiden tot veranderingen in het hartritme, een verhoogde bloeddruk en andere effecten die mogelijk ongewenst zijn voor mensen met hartproblemen.
- Geneesmiddelinteracties: Als u na een CABG medicijnen krijgt voorgeschreven, kan alcohol hiermee interacteren en de werking ervan versterken of verzwakken. Alcohol kan bijvoorbeeld de werking van anticoagulantia (medicijnen die de bloedstolling remmen) versterken, wat het risico op bloedingen kan verhogen.
- Risico op alcoholverslaving: Alcoholgebruik kan leiden tot alcoholverslaving, wat een negatief effect kan hebben op de algehele gezondheid en de gezondheid van het hart.
- Dieet en gewichtsbeheersing: Alcohol bevat calorieën en alcoholgebruik kan het gewicht beïnvloeden. Na KS is het belangrijk om het gewicht onder controle te houden en een gezond dieet te volgen. Alcoholgebruik kan het bereiken van dit doel bemoeilijken.
- Individuele reactie: De reactie op alcohol kan van persoon tot persoon sterk verschillen. Sommige mensen verdragen alcohol mogelijk slechter, vooral na een operatie, en dit kan ongewenste symptomen veroorzaken.
Uiteindelijk moet de beslissing om alcohol te drinken na een CABG worden besproken met uw cardioloog of huisarts. Hij of zij kan u waarschuwen voor alcoholgebruik of u adviseren over de acceptabele dosis. Als u besluit alcohol te drinken, is het belangrijk om dit met mate te doen en rekening te houden met uw persoonlijke kenmerken en reacties erop.
Lichamelijke activiteit na een coronaire bypassoperatie
Moet individueel worden gekozen en gecontroleerd door een arts. Het belangrijkste doel van postoperatieve training is het herstellen van de fysieke activiteit en het versterken van het cardiovasculaire systeem, terwijl het risico op complicaties wordt geminimaliseerd. Dit zijn de mogelijke aanbevelingen:
- Wandelen: Begin met een eenvoudige wandeling. Verhoog geleidelijk de lengte en intensiteit van uw wandelingen. Het is belangrijk om de instructies van uw arts op te volgen over hoeveel beweging u zich kunt veroorloven.
- Fysiotherapie: Uw arts kan fysiotherapie of revalidatie onder leiding van een professional aanbevelen. Dit kan gespecialiseerde oefeningen omvatten om de spierkracht en het uithoudingsvermogen te herstellen.
- Matige activiteit: Naarmate uw conditie verbetert, kunt u meer matige activiteiten ondernemen, zoals zwemmen, fietsen, lichte oefeningen of yoga. Ook hier is het belangrijk om dit met uw arts te bespreken.
- Observeer uw gewaarwordingen: Let tijdens lichamelijke activiteit op hoe u zich voelt. Als u ernstige pijn op de borst, kortademigheid, duizeligheid of ongewone symptomen ervaart, stop dan met sporten en raadpleeg onmiddellijk uw arts.
- Geleidelijke toename van lichaamsbeweging: Overhaast de intensiteit van uw training niet. Een geleidelijke toename van fysieke activiteit helpt uw hart zich aan te passen aan de nieuwe eisen.
- Regelmaat: Probeer een regelmatig schema van lichaamsbeweging aan te houden. Dit is belangrijk om fit te blijven en je hart gezond te houden.
- Luister naar uw arts: volg de aanbevelingen van uw cardioloog of fysiotherapeut met betrekking tot fysieke activiteit en beweging. Hij of zij zal uw conditie in de gaten houden en de aanbevelingen indien nodig aanpassen.
Het is belangrijk om te onthouden dat elk geval anders is en dat fysieke activiteit moet worden afgestemd op uw medische toestand en reactie daarop. Voordat u na een CABG met een fysiek activiteitsprogramma begint, dient u uw arts of cardioloog te raadplegen om het beste herstelplan te ontwikkelen.
Seks na een coronaire bypassoperatie.
Seksuele activiteit wordt na een coronaire bypassoperatie doorgaans hervat, maar er zijn wel richtlijnen waar u rekening mee moet houden:
- Overleg met uw arts: Voordat u weer seksueel actief wordt, is het belangrijk om dit met uw cardioloog of huisarts te bespreken. Uw arts kan uw huidige gezondheidstoestand en risiconiveau beoordelen en aanbevelingen doen.
- Hersteltijd: Na de operatie heeft u mogelijk enige tijd nodig om te herstellen. Artsen adviseren doorgaans om gedurende enkele weken of maanden na de operatie geen zware lichamelijke inspanning en seksuele activiteit te verrichten. Deze tijd kan variëren, afhankelijk van de complexiteit van de operatie en uw individuele conditie.
- Luister naar je lichaam: het is belangrijk om goed op te letten hoe je je voelt tijdens seksuele activiteit. Als je pijn op de borst, kortademigheid, duizeligheid of ongewone symptomen ervaart, stop dan met de activiteit en zoek onmiddellijk medische hulp.
- Ontspan en beheers stress: seks moet plezierig en comfortabel zijn. Stressbeheersing en ontspanning kunnen je ervaring verbeteren.
- Medicatie: Als u na de operatie medicijnen krijgt voorgeschreven, blijf deze dan innemen volgens de instructies van uw arts. Bespreek eventuele vragen over de effecten van medicijnen op uw seksuele functie met uw arts.
- Communiceren met je partner: Het is belangrijk om je verwachtingen en zorgen met je partner te bespreken. Een open dialoog helpt begrip en steun te creëren.
Seksuele activiteit kan veilig zijn na een coronaire bypassoperatie, maar volg altijd de aanbevelingen van uw arts en let op uw gevoel. Een gezonde levensstijl, de juiste behandeling en regelmatige bezoeken aan uw arts dragen ook bij aan een betere levenskwaliteit na de operatie.
Alternatieven voor coronaire bypassoperatie
Coronaire bypassoperatie (CABG) is een effectieve behandeling voor coronaire hartziekte, maar er zijn alternatieve benaderingen die kunnen worden overwogen, afhankelijk van de specifieke omstandigheden en conditie van de patiënt. Hier zijn enkele alternatieve behandelingen voor coronaire hartziekte:
- Angioplastiek en stenting: Deze procedures, ook wel coronaire angioplastiek en stenting genoemd, worden gebruikt om verstopte of vernauwde kransslagaders te verwijden en te repareren. Bij een angioplastiek wordt de slagader verwijd met een opblaasbare ballon en vervolgens wordt een stent (een klein metalen buisje) geplaatst om het bloedvat open te houden.
- Laserangioplastiek: Bij deze methode wordt met een laser atherosclerotische plaques (afzettingen) in de kransslagaders verwijderd en de doorgankelijkheid van de bloedvaten hersteld.
- Celtransplantatie en gentherapie: Het onderzoek naar celtransplantatie en gentherapie boekt vooruitgang en in de toekomst komen mogelijk nieuwe technieken beschikbaar voor de behandeling van coronaire hartziekte.
- Medicamenteuze behandeling: De behandeling van coronaire hartziekte bestaat uit medicamenteuze behandeling, waaronder anticoagulantia, antiaggregantia, bètablokkers, ACE-remmers (angiotensine-converterende enzymremmers), statines en andere medicijnen. Deze medicijnen kunnen de symptomen en het risico op complicaties helpen verminderen.
- Veranderingen in levensstijl: Basisveranderingen in uw levensstijl, zoals gezonder eten, meer bewegen, stoppen met roken en gewichtsbeheersing, kunnen de gezondheid van uw hart aanzienlijk verbeteren en het risico op coronaire complicaties verminderen.
- Alternatieve therapieën: Sommige patiënten kiezen voor alternatieve therapieën zoals accupunctuur, yoga of kruidenremedies. De effectiviteit van deze methoden kan echter subjectief zijn en moet met een arts worden besproken.
De keuze voor de behandelmethode hangt af van de individuele kenmerken van elke patiënt en de aard van de coronaire hartziekte. De arts beslist welke methode hij kiest na een gedetailleerde beoordeling van de toestand van de patiënt en na bespreking van de voor- en nadelen van elke optie.
Boeken en studies over coronaire bypasschirurgie
Boeken:
- "Cardiothoracale chirurgie" (2018) - door Joanna Chikwe, David Cooke en Aaron Weiss.
- "De complete gids voor CT-scans van het hart" (2013) - door Suhny Abbara.
- "Coronaire hartziekte: nieuwe inzichten, nieuwe benaderingen" (2012) - door Wilbert S. Aronow.
Onderzoek:
- "Vijfjaarsresultaten na on-pump en off-pump coronaire bypass" (2013) - door Andre Lamy et al. Een studie die de resultaten van coronaire bypassoperaties met en zonder kunstmatige circulatie (CPB) vergelijkt.
- "Langetermijnresultaten van off-pump versus on-pump coronaire bypassoperatie" (2018) - door Andreas Kofler et al. Een onderzoek naar de langetermijnresultaten van coronaire bypassoperaties met en zonder CPB.
- "Arteria radialis versus vena saphena transplantaten bij coronaire bypassoperaties: een meta-analyse" (2019) - door Sankalp Sehgal et al. Een meta-analyse van de vergelijking van aortocoronaire bypassoperaties met behulp van de arteria radialis versus de vena saphena.
Gebruikte literatuur
Borzov EA, Latypov RS, Vasiliev VP, Galyautdinov DM, Shiryaev AA, Akchurin RS Coronaire bypass met cardioplegie en op het werkende hart bij patiënten met diffuse coronaire hartziekte. Cardiologicheskiy vestnik. 2022;17(1):5-13.
Grinstein YI, Kosinova AA, Mongush TS, Goncharov MD Coronaire bypassoperatie: resultaten en effectiviteit van antitrombocytentherapie. Creative Cardiology. 2020

