Medisch expert van het artikel
Nieuwe publicaties
Behandeling van reumatoïde artritis en vermindering van pijn in de benen
Laatst beoordeeld: 04.07.2025

Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
Tegenwoordig is het doel van de behandeling van reumatoïde artritis, dat ernstige beenpijn veroorzaakt, het verminderen van gewrichtsontsteking en -pijn. Een ander doel is het maximaliseren van de gewrichtsfunctie en het voorkomen van gewrichtsverslechtering en -misvorming. Hoe eerder iemand met de behandeling van artritis begint, hoe meer succes hij of zij zal hebben. Agressieve pijnbehandeling kan de gewrichtsfunctie verbeteren, gewrichtsschade voorkomen en beenpijn verminderen. Hoe kan dit worden bereikt?
De uitdaging van een optimale behandeling van artritis
Een optimale behandeling van de gewrichten van de benen bij deze ziekte omvat een combinatie van medicatie, rust, oefeningen om de spieren, gewrichten en banden te versterken, hun bescherming en informatie over deze ziekte aan de patiënt. De behandeling hangt af van de algemene gezondheidstoestand, de leeftijd van de patiënt en zijn of haar fysieke activiteit. De behandeling is het meest succesvol als patiënt en arts samenwerken.
Er worden ten minste twee soorten geneesmiddelen gebruikt bij de behandeling van reumatoïde artritis: eerstelijnsmedicijnen die snel werken, en tweedelijnsmedicijnen die langzaam werken. Deze staan beter bekend als pijnverlagende antireumatische middelen.
De zogenaamde eerstelijnsmedicijnen zijn cortison en aspirine (corticosteroïden), die artsen gebruiken om ontstekingen en pijn in de benen te verminderen. De zogenaamde tweedelijnsmedicijnen zijn ontworpen om remissie van artritis te bevorderen en agressieve beschadiging van gewrichten te voorkomen.
De mate van gewrichtsschade in de benen bij reumatoïde artritis varieert afhankelijk van de algehele conditie van de getroffen persoon. Mensen met minder destructieve vormen van de ziekte kunnen beenpijn beheersen. Met een vroege behandeling verbetert de beenfunctie en wordt het risico op invaliditeit en gewrichtsschade in de benen geminimaliseerd. Dit is echter alleen mogelijk als de persoon eerder behandeld is met tweedelijnsmedicijnen (pijnstillende antireumatische middelen).
De meeste mensen hebben agressievere tweedelijnsmedicijnen nodig, zoals methotrexaat, en ook ontstekingsremmende medicijnen in combinatie. Soms worden deze tweedelijnsmedicijnen in combinatie gebruikt. In sommige gevallen werken ze tegen ernstige misvorming van de beengewrichten, waarna een operatie noodzakelijk kan zijn.
"Eerstelijns" medicijnen voor reumatoïde artritis
Acetylsalicylaat (aspirine), naproxen (paracetamol), etodolac (jodine) en ibuprofen zijn voorbeelden van niet-steroïde anti-inflammatoire geneesmiddelen (NSAID's). Het zijn geneesmiddelen die weefselontsteking, pijn en zwelling in de benen bij reumatoïde artritis kunnen verminderen. Aspirine in hogere doses dan die welke mensen gebruiken tegen hoofdpijn en koorts, zijn effectieve ontstekingsremmers voor de behandeling van beengewrichten bij reumatoïde artritis.
Aspirine wordt al sinds de tijd van de oude Egyptenaren gebruikt voor de behandeling en verbetering van de gezondheid van gewrichten. Nieuwere NSAID's zijn even effectief als aspirine in het verminderen van ontstekingen en pijn, en vereisen veel lagere dagelijkse doses. De reacties van patiënten op verschillende NSAID's variëren. Het is dan ook niet ongebruikelijk dat een arts verschillende NSAID's probeert om de meest effectieve middelen met de minste bijwerkingen te vinden.
Omgaan met bijwerkingen van medicijnen
De meest voorkomende bijwerkingen van aspirine en andere NSAID's zijn maag-darmklachten, buikpijn, opvlammende maagzweren en zelfs gastro-intestinale bloedingen. Om gastro-intestinale bijwerkingen te verminderen, worden NSAID's meestal met voedsel ingenomen.
Vaak worden aanvullende medicijnen aanbevolen om de maag te beschermen tegen maagzweren. Deze orale medicijnen omvatten antacida, sucralfaat (Carafate), remmers (Prevacid, enz.) en imisoprostol (Cytotec). Nieuwere middelen - selectieve NSAID's - kunnen remmers bevatten, zoals celecoxib (Celebrex), die ontstekingen bestrijden, maar met een lager risico op irritatie van de maagwand en bloedingen.
Corticosteroïde medicijnen
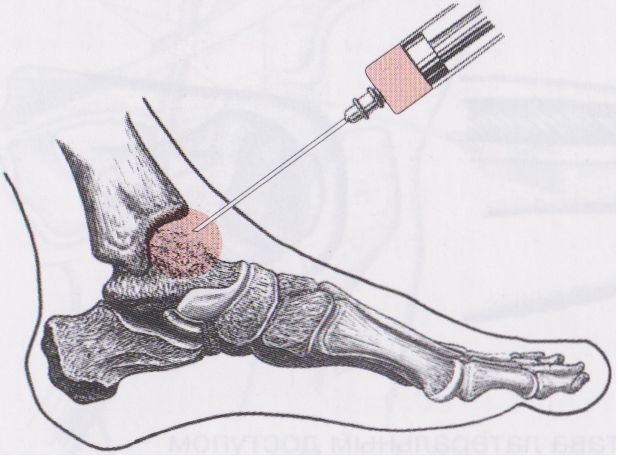
Corticosteroïden kunnen oraal worden ingenomen of rechtstreeks in de weefsels en gewrichten worden geïnjecteerd. Ze zijn krachtiger dan NSAID's bij het verminderen van ontstekingen en het herstellen van de gewrichtsmobiliteit en -functie in de benen. Corticosteroïden zijn effectief voor korte periodes tijdens ernstige opflakkeringen van ziekteactiviteit of wanneer het lichaam niet reageert op NSAID's. Corticosteroïden kunnen echter aanzienlijke bijwerkingen hebben, vooral bij langdurig gebruik in hoge doses.
Deze bijwerkingen van artritis zijn onder andere gewichtstoename, zwelling van het gezicht, dunner worden van de huid en botten, blauwe plekken, zelfs bij kleine verwondingen, staar, infectierisico, spieratrofie in de benen en vernietiging van grote gewrichten zoals de heupen. Corticosteroïden (niet allemaal!) kunnen ook het risico op infectie verhogen. Deze bijwerkingen kunnen gedeeltelijk worden vermeden door de dosis corticosteroïden geleidelijk te verlagen.
Abrupt stoppen met corticosteroïden bij reumatoïde artritis kan leiden tot opvlammingen of andere symptomen. Abrupt stoppen met corticosteroïden wordt daarom afgeraden. Botontkalking door osteoporose kan worden voorkomen door calcium- en vitamine D-supplementen te nemen.
 [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ]
[ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ]
Tweedelijns medicijnen
"Tweedelijns" medicijnen of medicijnen met langzame afgifte bij reumatoïde artritis (pijnveranderende antireumatische middelen) "Eerstelijns" medicijnen (NSAID's en corticosteroïden) kunnen gewrichtsontstekingen en pijn verminderen, maar ze kunnen niet per se gewrichtsvernietiging en -veranderingen (misvorming) voorkomen.
Reumatoïde artritis vereist andere medicijnen dan de NSAID's en corticosteroïden die uw arts voorschrijft om de actieve schade aan bot, kraakbeen en omliggende weke delen te stoppen. De medicijnen die nodig zijn om deze ziekte en de daarmee gepaard gaande beenpijn effectief te behandelen, zijn er in vele vormen. Dit zijn de eerder genoemde "tweedelijns" of "langzaam werkende" medicijnen die maanden of weken nodig kunnen hebben om effectief te werken bij een complexe behandeling. Ze worden gedurende een vrij lange periode, zelfs jaren, gebruikt, en in wisselende doseringen.
De meest effectieve medicijnen kunnen remissie bevorderen en zo de progressieve afbraak en vervorming van gewrichten vertragen. Soms worden alle tweedelijnsmedicijnen tegelijk gebruikt, wat een goede combinatietherapie is voor artritische gewrichten in de benen. Net als bij de eerstelijnsmedicijnen kan de arts verschillende tweedelijnsmedicijnen proberen, waarna de behandeling optimaal is.
Bijzonderheden
Uit recente onderzoeken is gebleken dat patiënten die reageren op medicijnen met langzame afgifte om reumatoïde artritis onder controle te houden, het kleine maar reële risico op het ontwikkelen van lymfoom (kanker van de lymfeklieren) waar patiënten met reumatoïde artritis soms mee te maken krijgen, daadwerkelijk kunnen verkleinen.
Hydroxychloroquine (Plaquenil) wordt gebruikt voor de behandeling van malaria. Het wordt al geruime tijd gebruikt voor de behandeling van reumatoïde artritis. Mogelijke bijwerkingen van dit medicijn zijn spierzwakte in de benen en armen, maagklachten, huiduitslag en veranderingen in de gewrichtsstructuur van de benen.
Veranderingen in het gezichtsvermogen komen zelden voor. Mensen die dit medicijn gebruiken, moeten een oogarts raadplegen voor controle.
Sulfasalazine (Azulfidine)
Het is een oraal medicijn dat traditioneel wordt gebruikt voor de behandeling van lichte tot matige inflammatoire darmaandoeningen, zoals colitis ulcerosa en colitis bij de ziekte van Crohn. Sulfasalazine wordt ook gebruikt om de symptomen van reumatoïde artritis te verlichten, maar het moet worden gecombineerd met ontstekingsremmende medicijnen. Sulfasalazine wordt over het algemeen goed verdragen. Bijwerkingen zijn echter onder andere huiduitslag en maagklachten.
Omdat sulfasalazine bestaat uit zwavelverbindingen en salicylzuur, moet het worden vermeden door mensen met een allergie voor zwavelhoudende geneesmiddelen. Methotrexaat is erg populair onder artsen als tweedelijnsmedicijn omdat het effectief is en weinig bijwerkingen heeft. Het heeft ook het voordeel van een flexibele dosering (deze kan worden aangepast aan de individuele behoeften). Methotrexaat is een immunosuppressivum. Het kan het beenmerg en de lever aantasten en veroorzaakt zelden levercirrose. Iedereen die methotrexaat gebruikt, moet regelmatig bloedonderzoek laten doen om de bloed- en leverfunctie te controleren.
 [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ]
[ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ]
Goudzouten voor de behandeling van artritis en beenpijn
Goudzouten worden al tientallen jaren in de vorige eeuw gebruikt voor de behandeling van de symptomen van reumatoïde artritis. Natriumaurothiomalaat (in water oplosbaar) en aurothioglucose, een goudsuspensie, worden gedurende enkele maanden tot zelfs jaren wekelijks via injectie toegediend. Auranofin, een oraal geneesmiddel voor de behandeling van reumatoïde artritis en pijn in de benen, werd in 1980 geïntroduceerd. Het wordt veel beter verdragen dan eerdere geneesmiddelen, maar werkt iets langzamer in het lichaam.
Bijwerkingen van goudpreparaten (oraal en oraal ingenomen) zijn onder andere huiduitslag, aften, nierschade door eiwit in de urine en mogelijke beenmergschade bij bloedarmoede en een laag aantal witte bloedcellen. Mensen die met goudzouten worden behandeld, dienen regelmatig hun bloed en urine te laten controleren. Oraal goud kan diarree veroorzaken. Deze goudpreparaten zijn minder populair geworden bij artritispatiënten vanwege de beschikbaarheid van effectievere behandelingen.
Immunosuppressieve medicijnen
D-penicillamine kan nuttig zijn bij sommige progressieve vormen van reumatoïde artritis. De bijwerkingen zijn vergelijkbaar met die van patiënten die goudmedicijnen gebruiken. Deze bijwerkingen zijn onder andere koude rillingen, koorts, aften, huiduitslag, een metaalachtige smaak in de mond, nier- en beenmergproblemen, maagklachten en gewrichtspijn, met name in de benen. Mensen die dit medicijn gebruiken, moeten hun urine en bloed laten controleren. D-penicillamine kan in zeldzame gevallen symptomen van andere auto-immuunziekten veroorzaken en wordt niet vaak aanbevolen voor reumatoïde artritis.
Immunosuppressiva zijn krachtige medicijnen die het immuunsysteem onderdrukken. Immunosuppressiva worden met succes gebruikt om de symptomen van reumatoïde artritis, met name beenpijn, te verlichten. Hieronder vallen onder andere methotrexaat, azathioprine (Imuran), cyclofosfamide (Cytoxan), ciclosporine (Sandimmune) en chloorambucil (Leukeran). Vanwege hun ernstige bijwerkingen worden immunosuppressiva (behalve methotrexaat) over het algemeen aanbevolen voor mensen met een zeer agressieve vorm van reumatoïde artritis of met ernstige complicaties, zoals vasculitis (ontsteking van de bloedvaten).
Een uitzondering hierop is een medicijn zoals methotrexaat, dat vaak gepaard gaat met complexe bijwerkingen en waarvan de concentratie in het bloed moet worden gecontroleerd. Methotrexaat heeft de voorkeur als tweedelijnsmedicijn voor een kwalitatief goed resultaat.
Immunosuppressieve medicijnen
Immunosuppressiva kunnen de beenmergfunctie onderdrukken en bloedarmoede en een laag aantal witte bloedcellen veroorzaken. Deze aandoening gaat ook gepaard met een laag aantal bloedplaatjes. Een laag aantal witte bloedcellen kan het risico op infecties in het lichaam verhogen, terwijl een laag aantal bloedplaatjes het risico op bloedingen kan verhogen.
Het medicijn methotrexaat kan soms levercirrose veroorzaken, zoals hierboven beschreven, en allergische reacties in de longen veroorzaken. Ciclosporine kan nierschade en hoge bloeddruk veroorzaken. Vanwege de potentieel ernstige bijwerkingen worden immunosuppressiva in lage doses gebruikt, meestal in combinatie met effectieve ontstekingsremmers.
Nieuwe behandelingen voor reumatoïde artritis
Nieuwe tweedelijnsmedicijnen voor het verminderen van de symptomen van reumatoïde artritis zijn onder andere leflunomide (Arava) en tocilizumab. Elk van deze geneesmiddelen kan het risico op infecties en het ontstaan ervan verhogen. Patiënten dienen hierover geïnformeerd te worden wanneer ze deze nieuwe tweedelijnsmedicijnen gebruiken. Leflunomide is beschikbaar om de symptomen van beenpijn te verlichten en de progressie van artritis te stoppen.
Dit is vergelijkbaar met het blokkeren van de werking van een zeer belangrijk enzym dat een rol speelt bij de activering van het immuunsysteem. Arava kan bij sommige mensen haaruitval, nier- en leveraandoeningen, diarree en/of huiduitslag veroorzaken. Dit geneesmiddel mag niet direct tijdens of vóór de zwangerschap worden ingenomen vanwege mogelijke geboorteafwijkingen en moet worden vermeden door vrouwen die van plan zijn zwanger te worden.
Geneesmiddelen die een nieuwe benadering van de behandeling van reumatoïde artritis vertegenwoordigen, zijn producten van de moderne wetenschap - biotechnologie. Ze worden in de literatuur biologische middelen of krachtige biologische responsmodificatoren genoemd. Vergeleken met traditionele artritismedicijnen werken krachtige biologische middelen veel sneller in op het lichaam en kunnen ze een sterk effect hebben in het stadium van progressieve gewrichtsschade. Over het algemeen zijn de werkingsmechanismen van biologische middelen gerichter en hebben ze een duidelijker beeld van de mate van impact dan bij traditionele artritismedicijnen.
Biologische geneesmiddelen
Etanercept, infliximab en adalimumab zijn biologische geneesmiddelen die in staat zijn om proteïne-agentia in ontstoken gewrichten (tumornecrosefactor) te onderscheppen, wat bijdraagt aan het ontstaan van gewrichtsontsteking bij ontwikkelde reumatoïde artritis. Deze TNF-blokkers kunnen het proteïne onderscheppen voordat ze de natuurlijke receptor beïnvloeden, die het ontstekingsproces kan "aanzetten". Dit blokkeert effectief ontstekingsbevorderaars van ontstekingscellen.
Symptomen – pijn, zwelling en andere symptomen die wijzen op ongezonde benen – kunnen snel worden verminderd bij mensen die deze medicijnen gebruiken. Etanercept wordt 1-2 keer per week subcutaan geïnjecteerd. Infliximab is een injectie die rechtstreeks in een ader wordt toegediend (het medicijn wordt intraveneus geïnjecteerd).
Adalimumab wordt subcutaan toegediend, eens in de twee weken of eens per week. Golimumab wordt maandelijks subcutaan toegediend. Certolizumab pegol wordt elke 2-4 weken met een naald onder de huid toegediend. Elk van deze geneesmiddelen wordt momenteel alleen in de praktijk door artsen geëvalueerd, zodat artsen kunnen bepalen welke rol deze geneesmiddelen kunnen spelen bij de behandeling van patiënten in verschillende stadia en bij verschillende vormen van reumatoïde artritis. Onderzoek van de afgelopen jaren heeft aangetoond dat biologische responsmodifiers progressieve gewrichtsdestructie bij reumatoïde artritis voorkomen.
 [ 16 ]
[ 16 ]
Biologische responsmodificatoren
Ze worden momenteel aanbevolen voor gebruik nadat tweedelijnsmedicijnen niet hebben gewerkt. Biologische responsmodifiers (TNF-remmers) zijn duur. Ze worden vaak gebruikt in combinatie met methotrexaat en andere DMARD's. Ook moet worden opgemerkt dat TNF-blokkerende biologische geneesmiddelen steeds vaker in combinatie met methotrexaat worden gebruikt.
Deze medicijnen moeten worden vermeden door mensen met ernstige hartcongestie, hartfalen of demyeliniserende aandoeningen (zoals multiple sclerose), omdat ze de toestand van de persoon kunnen verergeren. Anakinra (Kineret) is een ander biologisch geneesmiddel dat wordt gebruikt voor de behandeling van matige tot ernstige vormen van reumatoïde artritis.
Anakinra werkt door zich te binden aan een eiwit op cellen (pro-inflammatoire cytokines). Anakinra wordt dagelijks onder de huid geïnjecteerd. Anakinra kan alleen of in combinatie met andere DMARD's worden gebruikt. Anakinra werkt niet zo snel als andere biologische geneesmiddelen.
Rituximab
Rituximab (Rituxan) is een type antilichaam dat oorspronkelijk werd gebruikt voor de behandeling van lymfoom, een vorm van kanker van de lymfeklieren. Rituximab kan effectief zijn bij de behandeling van auto-immuunziekten zoals reumatoïde artritis, omdat het B-cellen afbreekt. Deze cellen zijn belangrijk bij het doden van ontstekingscellen en het produceren van abnormale antilichamen. Rituximab helpt bij de behandeling van matige tot actieve reumatoïde artritis bij patiënten bij wie TNF-blokkerende biologische geneesmiddelen niet werken.
Uit voorlopige studies is gebleken dat rituximab effectief is bij de behandeling van ernstige vormen van reumatoïde artritis die gepaard gaan met ernstige ontsteking van de bloedvaten (ook wel vasculitis genoemd) en cryoglobulinemie. Rituximab wordt toegediend als intraveneuze infusie in twee verdeelde doses gedurende een periode van twee weken, ongeveer elke zes maanden.
Abatacept
Abatacept (Orencia) is een krachtig biologisch geneesmiddel dat actieve T-cellen blokkeert. Abatacept wordt gebruikt voor de behandeling van artritis bij volwassenen die niet met traditionele DMARD's worden behandeld. Abatacept wordt gedurende een maand toegediend als intraveneuze infusie.
Tocilizumab
Tocilizumab (Actemra) is onlangs goedgekeurd voor de behandeling van volwassen patiënten met matige tot ernstige actieve reumatoïde artritis (RA). Tocilizumab is het eerste goedgekeurde biologische geneesmiddel dat interleukine-6 (IL-6) kan blokkeren, een chemische ontstekingsremmer bij de acute vorm van reumatoïde artritis.
Tocilizumab is een geneesmiddel dat een maand lang intraveneus wordt toegediend. Biologische geneesmiddelen worden vaak gebruikt in combinatie met traditionele geneesmiddelen bij de behandeling van reumatoïde artritis; ze worden over het algemeen niet samen met andere biologische geneesmiddelen gebruikt omdat het risico op ernstige infecties onaanvaardbaar is.
Prosorba-preparaat
Prosorba wordt gebruikt om de symptomen van matige tot ernstige reumatoïde artritispijn te verminderen of te verlichten bij volwassenen met langdurige reumatoïde artritis die niet hersteld zijn van of intolerant zijn voor antireumatische pijnstillers (DMARD's). De exacte rol van deze behandeling wordt tegenwoordig slecht begrepen door artsen en wordt niet vaak toegepast.
Reumatoïde artritis, zwangerschap en beenpijn
Reumatoïde artritis verdwijnt of vermindert vaak de symptomen naarmate de zwangerschap vordert. Naarmate de zwangerschap vordert, nemen gewrichtsontstekingen en beenpijn door reumatoïde artritis vaak af en zijn ze tijdens de zwangerschap minimaal. Helaas blijft deze afname van zwangerschapsgewrichtsontstekingen en beenpijn na de bevalling niet behouden.
Geneesmiddelen die vaak worden gebruikt voor de behandeling van ernstige ontstekingen in de gewrichten van de benen, zoals niet-steroïde anti-inflammatoire geneesmiddelen (NSAID's), waaronder ibuprofen (Motrin, Advil), naproxen (Aleve) en andere, mogen niet tijdens de zwangerschap worden gebruikt. Geneesmiddelen die worden gebruikt om de progressie van reumatoïde artritis te stoppen, zoals methotrexaat en ciclosporine (Neoral, Sandimmune), mogen niet tijdens de zwangerschap worden gebruikt en moeten ruim vóór de conceptie worden gestaakt vanwege het mogelijke risico voor de foetus. Biologische geneesmiddelen voor beenpijn als gevolg van reumatoïde artritis mogen niet tijdens de zwangerschap worden gebruikt.
Bij reumatoïde artritis die actief is tijdens de zwangerschap, worden vaak steroïden zoals prednison en prednisolon gebruikt om beenpijn te verlichten en de gewrichtsontsteking te kalmeren. Deze medicijnen hebben geen negatieve effecten op de foetus.
Dieet en andere artritisbehandelingen om beenpijn te verlichten
Artsen zeggen dat er geen speciaal dieet bestaat om de symptomen van reumatoïde artritis te behandelen. Een eeuw geleden werden dergelijke diëten gepromoot als een manier om voedingsmiddelen zoals tomaten te vermijden die de symptomen van reumatoïde artritis verergeren. Dit wordt niet langer als waar beschouwd. Visolie is in sommige kortdurende studies naar reumatoïde artritis als nuttig aangeprezen.
De voordelen van medicijnen voor het verlichten van de symptomen van reumatoïde artritis zijn nog steeds onbewezen. Symptomatische pijnverlichting kan vaak worden bereikt met orale paracetamol (Tylenol) - een preparaat dat lokaal op de huid wordt aangebracht. Antibiotica, met name tetracycline en minocycline (Minocin), zijn in recente klinische studies getest voor het verlichten van de symptomen van reumatoïde artritis. De eerste resultaten laten een lichte tot matige verbetering van de artritissymptomen zien.
Minocycline lijkt de ontwikkeling te remmen van belangrijke enzymen die weefselvernietiging bewerkstelligen, metalloproteïnasen genaamd.
Ziekten van de benen, met uitzondering van de door reumatoïde ontstekingen aangetaste weefsels, worden op individuele basis beoordeeld.
 [ 19 ], [ 20 ], [ 21 ], [ 22 ]
[ 19 ], [ 20 ], [ 21 ], [ 22 ]
Oefeningen voor gewrichtsmobiliteit in de benen bij artritis
Regelmatige, correct uitgevoerde lichaamsbeweging is essentieel om de gewrichtsmobiliteit te behouden en de spieren rond de pijnlijke gewrichten van de benen bij artritis te versterken. In deze omstandigheden is een zwembad bijzonder nuttig, omdat u er oefeningen kunt doen met minimale belasting van de gewrichten. Professionele therapeuten kunnen ondersteuning bieden bij fysieke oefeningen om de gewrichten van de benen te herstellen.
Oefeningen voor de mobiliteit van de voeten en tenen kunnen bijvoorbeeld helpen bij het verminderen van ontstekingen en het behouden van de juiste uitlijning van scheve gewrichten. Hulpmiddelen zoals wandelstokken en krukken kunnen helpen bij het dagelijks leven. Afwisselende warmte en koude aan de voeten zijn aandoeningen die symptomen voor en na het sporten kunnen verlichten.
Een operatie kan worden aanbevolen om de mobiliteit in de beengewrichten te herstellen of om beschadigde gewrichten te repareren. Artsen die gespecialiseerd zijn in operaties voor pijnlijke gewrichten zijn orthopedisch chirurgen. Operaties variëren van artroscopie tot gedeeltelijke en volledige beenvervanging.
 [ 23 ], [ 24 ], [ 25 ], [ 26 ]
[ 23 ], [ 24 ], [ 25 ], [ 26 ]
Arthroscopie
Arthroscopie is een chirurgische techniek waarbij een arts een buisvormig instrument in een gewricht brengt om misvormd weefsel te bekijken en te verwijderen.
Totale gewrichtsartroscopie is een chirurgische ingreep waarbij een beschadigd gewricht wordt vervangen door kunststoffen. Kleine gewrichten in de handen of voeten kunnen bijvoorbeeld worden vervangen door kunststof.
Grote gewrichten zoals heupen of knieën kunnen worden vervangen door metalen onderdelen.
Psychologische ondersteuning
Gezamenlijke oefeningen kunnen, terwijl ze emotionele stress minimaliseren, de algehele gezondheid van mensen met reumatoïde artritis verbeteren. Ondersteuning en speciale psychologische groepen bieden mensen met reumatoïde artritis de tijd om hun problemen met anderen te bespreken en meer over hun ziekte te leren.
Wat is de prognose voor mensen met reumatoïde artritis?
Met een vroege, agressieve behandeling kunnen de vooruitzichten voor mensen met reumatoïde artritis zeer gunstig zijn. De houding van de medische wereld ten opzichte van de bestrijding van de ziekte is sinds de eeuwwisseling drastisch veranderd. Artsen streven er nu naar om alle tekenen van ziekteactiviteit te elimineren en opvlammingen en aanvallen te voorkomen. De ziekte kan onder controle worden gehouden en de gezamenlijke inspanningen van arts en patiënt kunnen tot goede resultaten leiden.
Patiënten hebben een minder gunstige prognose bij gewrichtsafwijkingen in benen of armen, een handicap, aanhoudende, ongecontroleerde gewrichtsontsteking en/of reumatoïde aandoeningen die andere organen in het lichaam aantasten. Over het algemeen is reumatoïde artritis potentieel schadelijker voor de beengewrichten wanneer er antistoffen tegen reumafactor of citrulline in het bloed aanwezig zijn.
Kunnen reumatoïde artritis en beenpijn worden voorkomen?
Er zijn momenteel geen specifieke maatregelen om reumatoïde artritis te voorkomen. Omdat roken en blootstelling aan ontstekings- en chronische parodontale aandoeningen het risico op het ontwikkelen van reumatoïde artritis verhogen, dienen deze activiteiten te worden vermeden.
Welk onderzoek wordt er gedaan voor mensen met reumatoïde artritis?
Wetenschappers over de hele wereld onderzoeken veel veelbelovende nieuwe benaderingen om de symptomen van reumatoïde artritis en beenpijn te verlichten. Deze gebieden omvatten behandelingen die de werking van specifieke ontstekingsfactoren blokkeren, zoals tumornecrosefactor (TNF-alfa), B-cel- en T-celfuncties, en interleukine-1 (IL-1), zoals hierboven beschreven. Er worden veel andere geneesmiddelen ontwikkeld die zich richten op specifieke, kritieke witte bloedcellen die betrokken zijn bij reumatoïde ontstekingen. Bovendien verschillen nieuwe geneesmiddelen met nieuwe werkingsmechanismen van traditionele geneesmiddelen.
Andere methoden om zieke gewrichten aan te pakken, zullen nauwkeuriger identificeren welke patiënten risico lopen op het ontwikkelen van een agressieve ziekte zoals reumatoïde artritis. Een recente antilichaamstudie heeft aangetoond dat de aanwezigheid van citrulline-antilichamen in het bloed verband houdt met een aanleg voor meer destructieve vormen van reumatoïde artritis.
Genetisch onderzoek kan in de nabije toekomst veel nieuwe mogelijkheden bieden voor vroege diagnose en nauwkeurige behandeling van beenweefsel. Er lopen studies die genanalyse gebruiken om te bepalen welke patiënten een hoger risico lopen en een agressiever beloop van de ziekte hebben. Dit alles gebeurt dankzij de verbeterde technologie. We staan aan de vooravond van enorme verbeteringen in de behandeling van reumatoïde artritis.

