Medisch expert van het artikel
Nieuwe publicaties
Leukoplakie van de blaas
Laatst beoordeeld: 04.07.2025

Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
Het urogenitale stelsel is een van de meest kwetsbare stelsels van het menselijk lichaam. Naast blaasontsteking en andere ontstekingsziekten kunnen er ook pijnlijke structurele processen ontstaan, zoals leukoplakie van de blaas. Dit is een pathologische keratinisatie van het epitheel van het orgaan, dat wil zeggen de transformatie van overgangsepitheelweefsel naar vlak weefsel. Hierdoor ontstaan er keratinisatiehaarden op de slijmvliezen die niet de vereiste beschermende functie vervullen, wat al snel leidt tot de ontwikkeling van chronische blaasontsteking.
Leukoplakie wordt vaak verward met gewone blaasontsteking, die echter niet reageert op conventionele behandeling. Adequate therapie kan alleen worden voorgeschreven na een correct uitgevoerde diagnose die de sluipende ziekte bevestigt. [ 1 ]
Epidemiologie
Chronische ontstekingen in de onderste urinewegen komen bij vrouwelijke patiënten veel voor. Ze vormen de meest voorkomende reden voor vrouwen om een uroloog, gynaecoloog of therapeut te bezoeken.
Urinaire aandoeningen brengen jaarlijks ongeveer 3 miljoen Amerikaanse vrouwen naar de dokter. In de post-Sovjetperiode wordt de incidentie geschat op ongeveer 15.000 tot 20.000 gevallen per 1 miljoen patiënten. Elke twee op de tien vrouwen lijdt minstens één keer in haar leven aan een blaasontsteking, waarvan één vrouw aan een chronische vorm van ontsteking lijdt.
Terugval is kenmerkend voor leukoplakie van de blaas. Een op de twee vrouwen krijgt een herhaling van de ziekte nadat het ontstekingsproces gedurende het jaar is afgenomen, en 50% van de exacerbaties van blaasontsteking komt meer dan drie keer per jaar voor.
Volgens diverse gegevens wordt blaasleukoplakie in 64-100% van de gevallen tijdens een cystoscopie vastgesteld, gepaard gaand met aanhoudende plasproblemen en chronische bekkenpijn. De meest voorkomende lokalisatie van pathologische haarden is de hals van het orgaan en de blaasdriehoek.
Ondanks de prevalentie van de ziekte wordt leukoplakie nog steeds beschouwd als een van de minst bestudeerde pathologieën van het slijmvlies van de blaas. [ 2 ]
Oorzaken blaasleukoplakie
Ondanks talrijke studies blijft de oorzaak van blaasleukoplakie nog steeds een mysterie voor wetenschappers. De meest voorkomende theorie is dat leukoplakie een gevolg is van enkele intra-uteriene afwijkingen. Dat wil zeggen dat tijdens de intra-uteriene ontwikkeling bepaalde defectieve haarden worden gevormd in de wanden van het urinewegstelsel. Deze theorie wordt ondersteund door het feit dat de ziekte het vaakst wordt vastgesteld bij mensen die lijden aan ontwikkelingsstoornissen van de urinewegen. Daarnaast hebben risicofactoren, die we later zullen beschrijven, ook enige invloed. Het meest voorkomende feit is infectieuze invloed: cellulaire transformatie begint zijn ontwikkeling na een infectieuze pathologie. [ 3 ]
De ontwikkeling van leukoplakie wordt veroorzaakt door de volgende infectie:
- gonokokken;
- chlamydia;
- trichomonas;
- herpesvirus;
- papillomavirus.
Een andere infectie kan ook via de bloed- en lymfestroom de blaas binnendringen:
- stafylokok;
- streptokokken;
- E. coli, enz.
Risicofactoren
De volgende factoren vergroten de kans op het ontwikkelen van leukoplakie van de blaas:
- Endocriene aandoeningen die de werking van de hypofyse en hypothalamus beïnvloeden, evenals de gepaarde vrouwelijke geslachtsklieren - de eierstokken. Door een stijging van de oestrogeenspiegel wordt het epitheel kwetsbaar en vatbaar voor transformatie. Bij sommige patiënten begint leukoplakie te ontstaan na langdurige behandeling met hormonale middelen;
- Ontstekingsprocessen in de blaas of in nabijgelegen organen. Leukoplakie ontwikkelt zich vaak tegen de achtergrond van chronische cystitis, urolithiasis, traumatische letsels van de blaas, penetratie van vreemde voorwerpen in de blaasholte;
- chronische pathologische processen in het lichaam – bijvoorbeeld chronische tonsillitis, tandbederf, pyelonefritis, enz.;
- langdurige en ernstige achteruitgang van het immuunsysteem.
Leukoplakie van de blaas kan ontstaan tegen de achtergrond van promiscue seksuele relaties zonder barrièrebescherming, met frequente stress en onderkoeling. [ 4 ]
Pathogenese
Als er geen problemen met de blaas zijn, produceert de epitheellaag polymere koolhydraat-eiwitcomplexen – mucopolysacchariden. Deze complexen voorkomen dat microbiële cellen zich aan de wanden van het orgaan hechten. Deze complexen bieden ook cellulaire bescherming tegen vernietiging door zuren.
Bij pathologische transformatie van het epitheel is deze cellulaire bescherming niet langer betrouwbaar en dringen pathogene micro-organismen vrijwel ongehinderd de celstructuren binnen. De patiënt ontwikkelt een chronisch ontstekingsproces. Er treedt een merkwaardige cycliciteit op: blaasontsteking verergert het beloop van leukoplakie, wat op zijn beurt de activiteit van de ontstekingsreactie in stand houdt.
Microbiële infecties dringen het urinestelsel voornamelijk binnen via de opstijgende route, namelijk vanaf het oppervlak van de uitwendige geslachtsdelen. De infectie kan ook worden overgedragen via bloed of lymfevocht, maar deze optie is relatief zeldzaam. In deze situatie kunnen bacteriën binnendringen vanuit organen zoals de nieren, het onderste deel van het spijsverteringskanaal, de baarmoeder, enz. [ 5 ]
Epitheliale transformatie in het gebied van de blaasdriehoek valt binnen de normale waarden. Deze aandoening ontwikkelt zich bij vrouwen onder invloed van oestrogenen. Als deze veranderingen niet worden behandeld,
Symptomen blaasleukoplakie
De basissymptomen van leukoplakie van de blaas lijken sterk op die van acute blaasontsteking. Patiënten melden pijn in de schaamstreek, frequente aandrang om te plassen, een snijdend en branderig gevoel in de laatste fase van het plassen en ongemak tijdens de geslachtsgemeenschap. Lichte schilfers en zelfs bloedslierten kunnen visueel in de urine worden waargenomen.
Eerste tekenen van een probleem:
- frequente aandrang om de blaas te legen;
- onderbrekingen in de urinestroom tijdens het urineren;
- ongemak, pijn en andere onaangename sensaties tijdens het urineren;
- een ongemakkelijk gevoel in de onderbuik, een trekkend gevoel in de lendenwervelkolom;
- verslechtering van het algemene welzijn, apathie, verminderd vermogen om te werken;
- een gevoel van onvoldoende lediging van de blaas.
Urine-incontinentie is een symptoom dat niet bij alle patiënten voorkomt. Het is kenmerkend voor de zogenaamde cervicale leukoplakie (wanneer de laesie zich in de blaashals bevindt) of wordt ontdekt in gevorderde vormen van deze ziekte. Incontinentie kan verschillende gradaties hebben: bij sommige patiënten treedt het op tegen de achtergrond van een relatief volle blaas, terwijl bij anderen lekkage al 15-20 minuten na volledige lediging van het orgaan kan worden waargenomen. [ 6 ]
De aangegeven symptomen zijn niet-specifiek en kunnen niet alleen wijzen op de aanwezigheid van leukoplakie, maar ook op een verergering van een blaasontsteking of andere problemen met de urinewegen. De definitieve diagnose zal nooit alleen op basis van de beschrijving van het klinische beeld worden gesteld. Een grondige diagnose met cystoscopie en biopsie is noodzakelijk.
Leukoplakie van de blaas bij vrouwen
Blaasleukoplakie kan zowel mannelijke als vrouwelijke patiënten treffen. Vrouwen lopen echter meer risico op deze aandoening, voornamelijk vanwege bepaalde anatomische kenmerken.
Een kort urethrakanaal zorgt ervoor dat de infectieuze agens gemakkelijk de blaas van patiënten kan binnendringen. Een verzwakte immuniteit, stress in combinatie met andere factoren zorgen voor een snelle ontwikkeling van pathologische processen.
Meestal dringt de infectie via opstijgende weg vanuit de uitwendige geslachtsdelen de urinewegen binnen.
Bij leukoplakie van de blaas verandert de normale epitheellaag in een vlakke laag, met de vorming van verhoornde haarden. De diagnose wordt gesteld bij toeval of tijdens een langdurige en ineffectieve behandeling van blaasontsteking. In dit geval is een biopsie met daaropvolgende histologie van de geselecteerde materialen de basis voor een correcte diagnose.
Bij vrouwen kan leukoplakie niet alleen de blaas, maar ook de baarmoederhals aantasten. Deze aandoening komt veel voor bij vrouwen in de vruchtbare leeftijd. De ziekte kent meestal een chronisch beloop.
Leukoplakie van de blaas en zwangerschap
Bij blaasleukoplakie kan de zwangerschap aanzienlijk gecompliceerd zijn, vooral vanwege de grote kans op recidief. Als de ziekte in het eerste trimester van de zwangerschap verergert, bestaat het risico op spontane zwangerschapsafbreking of het optreden van ontwikkelingsstoornissen bij de toekomstige baby.
Een verergering in het derde trimester brengt het risico met zich mee van vroegtijdige placenta-abruptie, intra-uteriene infectie van de foetus en vroeggeboorte.
Bij verergering van leukoplakie tijdens de zwangerschap wordt antibioticatherapie uitgesteld. Bij ernstige en hevige klachten worden echter nog wel antibiotica voorgeschreven. De volledige behandeling vindt plaats na de geboorte van het kind.
Patiënten die aan leukoplakie lijden, moeten maatregelen nemen om de ziekte vóór de zwangerschap te elimineren. Zelfs als een vrouw lijdt aan frequente blaasontsteking of chronische blaasontsteking, moet ze voorafgaand aan de zwangerschap een preventieve behandeling ondergaan. [ 7 ]
Stages
Leukoplakie van de blaas doorloopt verschillende stadia in het beloop:
- Transformatie van plaveiselcellen. Deze fase wordt gekenmerkt door de reorganisatie van de overgangslaag van het epitheelweefsel tot meerlagig plaveiselepitheelweefsel. De cellen zelf veranderen niet.
- Vervanging van plaveiselcellen. Deze fase is de eerste stap naar celdood, waarbij ze geleidelijk pathologische veranderingen ondergaan in het gedegenereerde meerlagige weefsel.
- Vorming van focale verdikkingen tegen de achtergrond van cellulaire keratinisatieprocessen. [ 8 ]
Bij leukoplakie van de blaas treden een aantal sclerotische processen op die de binnenwanden van de blaasholte aantasten. Na verloop van tijd kan het orgaan niet meer adequaat samentrekken, wat op zijn beurt leidt tot incontinentie van urine. Een dergelijke complicatie is kenmerkend voor leukoplakie: bij blaasontsteking wordt een dergelijk symptoom niet waargenomen. [ 9 ]
Vormen
Er zijn drie soorten leukoplakie van de blaas:
- vlakke leukoplakie;
- wrattige leukoplakie met uitgesproken keratinisatiegebieden;
- erosieve leukoplakie met aanwezigheid van ulceratieve laesies van het slijmvliesweefsel.
De vlakke vorm van leukoplakie verloopt vaak vrijwel asymptomatisch, en alleen bij grote laesies wordt een karakteristiek klinisch beeld waargenomen.
De wrattige en erosieve vormen van pathologie gaan gepaard met uitgesproken pijnlijke symptomen. Leukoplakie van de blaashals wordt gekenmerkt door bijzonder intense symptomen: naarmate het pathologische proces zich verspreidt, verslechtert de toestand van de patiënt sterk en treden er symptomen van acute blaasontsteking op. Medicamenteuze behandeling biedt vaak geen zichtbare verlichting.
Complicaties en gevolgen
Zelfs na een volledige behandeling van leukoplakie van de blaas zal de patiënt systematische preventieve diagnostiek moeten ondergaan om herhaling van de ziekte te voorkomen, evenals om complicaties zoals:
- maligniteit, ontwikkeling van een kwaadaardig proces in de blaaswand;
- verstoring van de normale functie van het urinewegstelsel, verlies van contractiliteit van de blaas, urineverlies en incontinentie;
- nierfalen met als gevolg verstoring van de water-, elektrolyt-, stikstof- en andere metabolische processen;
- bloeding, hematurie.
Recidief van leukoplakie van de blaas na medicamenteuze behandeling komt vrij vaak voor, aangezien conservatieve behandeling de ziekte niet voorgoed elimineert. Na radicalere chirurgische ingrepen keert de ziekte in ongeveer 7-12% van de gevallen terug. Het is mogelijk dat recidief te wijten is aan onvolledige verwijdering van de pathologische zone, aangezien in sommige gebieden een diepere ingreep nodig kan zijn. Als dergelijke kenmerken niet in aanmerking worden genomen, ontstaan er voorwaarden voor onvolledige verwijdering van de pathologie, wat de basis vormt voor de herontwikkeling van leukoplakie. Het kleinste aantal recidieven wordt opgemerkt na de radiofrequente excisieprocedure. [ 10 ]
Diagnostics blaasleukoplakie
De diagnose blaasleukoplakie kan niet alleen worden gesteld op basis van de klachten van de patiënt en de resultaten van objectief onderzoek. Een uitgebreide diagnose met verplicht histologisch onderzoek van weefseldeeltjes van het orgaan is vereist.
Het totale scala aan examens is ongeveer als volgt:
- Verzameling van anamnestische gegevens (frequentie en intensiteit van de aanvallen, aanwezigheid van andere pathologieën en predisponerende factoren).
- Vaginaal onderzoek bij vrouwen (noodzakelijk voor zowel de differentiële diagnose als voor het beoordelen van de algemene gezondheid van het voortplantingsstelsel van de patiënt).
- Laboratoriumtests: volledig bloedbeeld, urineonderzoek, vaginaal en urethraal uitstrijkje, bloedbiochemie, bepaling van creatinine- en ureumgehaltes, urinekweek.
- PCR- en ELISA-diagnostiek voor de detectie van latente infecties.
- Instrumentele diagnostiek: echografie van de nieren en de in het bekken gelegen organen, urodynamische diagnostische procedures (urometrie, cystoscopie), endoscopie. [ 11 ]
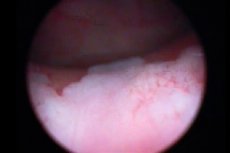
Cystoscopie van de blaas gaat noodzakelijkerwijs gepaard met een biopsie – een procedure waarbij weefselmateriaal wordt weggenomen voor verder histologisch onderzoek. Voor leukoplakie wordt deze methode als de meest informatieve beschouwd, omdat deze de mogelijkheid biedt om de aard van de ziekte, de vorm ervan en de mate van schade te beoordelen. Tijdens cystoscopie zien leukoplakiehaarden eruit als afgeplatte witachtige zones, kleine erosies of gelige plaques. [ 12 ]
Om de diagnose leukoplakie van de blaas te verduidelijken, wordt een echo gemaakt van alle organen in het bekken, inclusief de nieren. Een dergelijk onderzoek toont de locatie, vorm, structurele kenmerken en grootte van de betreffende organen aan. Tijdens de diagnose kunnen ook echopositieve formaties worden gedetecteerd, zoals stenen of tumoren die de echografie kunnen reflecteren.
Om de diagnose leukoplakie van de blaas te bevestigen, is histologisch onderzoek naar metaplastische transformaties in celstructuren belangrijk, ook in gevallen waarbij er een duidelijk endoscopisch beeld van de ziekte is.
Differentiële diagnose
Differentiële diagnostiek omvat plaveiselcelpapilloom en, in sommige gevallen, een kwaadaardig proces in de blaas. Blaasleukoplakie en -kanker kunnen vergelijkbare symptomen hebben, maar goede diagnostiek in de vorm van urinecytologie en cystoscopie met biopsie geeft meestal uitsluitsel. De kans op het detecteren van carcinoom wordt vergroot door cystoscopie met blauw licht, na intracavitaire toediening van hexylaminolevulinaat. Soms is een aanvullende biopsie met spierweefselafname nodig.
Bij vrouwen kan cervicale leukoplakie ook gelijktijdig voorkomen met blaaslaesies. De combinatie van deze aandoeningen is echter zeldzaam en vereist verschillende diagnostische en therapeutische benaderingen.
Met wie kun je contact opnemen?
Behandeling blaasleukoplakie
De mogelijkheid om leukoplakie zonder de hulp van een chirurg te behandelen, wordt beoordeeld door een arts na het stellen van een nauwkeurige diagnose en het bepalen van de mate van complexiteit van de pathologie. De conservatieve methode omvat het gebruik van medicinale effecten op de infectieuze component van de ziekte.
Om dit te doen, is het nodig om de volgende medicijnen te gebruiken:
- antimicrobiële geneesmiddelen om pathogene flora te vernietigen;
- ontstekingsremmende medicijnen;
- middelen om het immuunsysteem te versterken;
- multivitaminepreparaten.
Om de door het pathologische proces beschadigde blaaswand te herstellen, worden irrigaties met speciale middelen gebruikt, die analoog zijn aan natuurlijke glycosaminoglycanen. Dankzij deze procedures is het mogelijk het beschadigde weefsel te herstellen.
Fysiotherapie en dieettherapie zijn geschikte aanvullingen op de behandeling.
Als conservatieve therapie niet het gewenste positieve resultaat oplevert, wordt overgegaan tot chirurgische behandeling. [ 13 ]
Medicijnen die een arts kan voorschrijven
Bij een infectieus proces is het noodzakelijk om specifieke medicijnen voor te schrijven die direct op de ziekteverwekker inwerken. Er wordt een vooranalyse van de urinevloeistof uitgevoerd met bacteriologisch onderzoek en een beoordeling van de gevoeligheid van de pathogene flora voor antibiotica.
Bij cystitis met Trichomonas is een voorschrift van Macmiror, Metronidazole of Furamag vereist.
Bij schimmelinfecties worden Pimafucine, Itraconazol en Fluconazol voorgeschreven.
Acyclovir en interferonen worden gebruikt om herpes en cytomegalovirus te behandelen.
Een kuur met immuunstimulantia is nodig, bijvoorbeeld tinctuur van echinacea of Cycloferon.
In het kader van antibiotische therapie worden Bifidumbacterine en Lactobacterine gebruikt ter ondersteuning van het immuunsysteem.
De medicijnen Kanefron of Nefrosten zijn nuttig als ze gedurende een langere periode worden gebruikt.
Monurel |
Cranberry-extract, het zogenaamde natuurlijke antimicrobiële middel. Eenmaal daags voor het slapengaan innemen: los 1 zakje granulaat op in 100 ml water. Mogelijke bijwerkingen: diarree, brandend maagzuur, huiduitslag. |
Canephron |
Een kruidenpreparaat, een actief diureticum met pijnstillende en antimicrobiële effecten. Versterkt de effectiviteit van antibiotica. Neem driemaal daags 2 tabletten (of 50 druppels) in met voldoende vloeistof. Misselijkheid, diarree en allergische reacties kunnen optreden tijdens de behandeling. |
Urolesan |
Een kruidenmiddel met krampstillende, ontstekingsremmende, pijnstillende en antimicrobiële effecten. Het medicijn verlicht pijn en normaliseert het urineren. Urolesan wordt oraal ingenomen met voedsel, 1 capsule driemaal daags, gedurende maximaal een maand (het medicijn kan ook in de vorm van druppels of siroop worden ingenomen). Bijwerkingen: dyspepsie, allergische reacties, duizeligheid, bloeddrukveranderingen. |
Nevigramon |
Uroseptic, waarvan de werking gebaseerd is op de aanwezigheid van nalidixinezuur. Het geneesmiddel wordt gedurende een week ingenomen, 1 g 4 keer per dag (de dosering kan door de behandelend arts worden aangepast). De meest voorkomende bijwerkingen zijn: dyspepsie, cholestase, hoofdpijn, visuele beperkingen en allergieën. |
Nolitsin |
Een breedspectrum antibacterieel middel, een fluorochinolon van de tweede generatie. Tabletten worden tussen de maaltijden ingenomen, met veel water (om een stabiele diurese te garanderen). Dosering en toedieningsfrequentie worden individueel gekozen. Mogelijke bijwerkingen: brandend maagzuur, misselijkheid, geelzucht, verhoogde angst, aritmie, hypotensie. |
Kanefron voor leukoplakie van de blaas
Canephron wordt meestal voorgeschreven voor de behandeling van blaasontsteking en pyelonefritis, maar dit medicijn is ook geschikt voor leukoplakie van de blaas. Waarvoor wordt het gebruikt?
Canephron bestrijdt bacteriële infecties met succes, versnelt de afvoer van vocht en zouten uit het lichaam en beschermt de weefsels van de urinewegen tegen beschadiging. Ook als de patiënt een operatie moet ondergaan om leukoplakiehaarden te verwijderen, is Canephron onmisbaar: het medicijn helpt het ontstekingsproces te stoppen en de patiënt voor te bereiden op de operatie.
Standaard wordt Kanefron voor leukoplakie van de blaas ingenomen in de vorm van druppels (50 druppels driemaal daags) of tabletten (2 tabletten driemaal daags). De behandelingsduur is 2-3 maanden, soms langer, naar goeddunken van de arts.
Deze behandeling wordt aangevuld met het gebruik van medicinale urologische collecties en dranken op basis van veenbessen en rozenbottels.
Vitaminen
Om exacerbaties van leukoplakie in de blaas te behandelen en te voorkomen, adviseren de meeste artsen maatregelen te nemen om de afweer van het lichaam te versterken en de weerstand tegen infecties te verhogen. Voor alle patiënten zijn multivitaminecomplexen met mineralen een goede aanvulling op de behandeling.
Hoogwaardige complexe en biologisch actieve preparaten zijn in de meeste apotheken te vinden. De behandelend arts helpt u bij het kiezen van de optimale vitamine-optie, bijvoorbeeld:
- Solgar, natuurlijke cranberry met vitamine C;
- Nephrocaps, Elite-Pharm;
- Cystimine, Vivasan;
- Uva Ursi, Natures Way, Berendruif;
- Vitamax, Aloë Cranberry Concentraat, geconcentreerd Aloë- en Cranberrysap;
- GoLess, Plattelandsleven, Blaasgezondheid;
- D-Formule, Altera Holding;
- Rensept, Kunstleven.
Vitaminepreparaten worden meestal langdurig gebruikt. Dosering - volgens de instructies voor een specifiek complex product.
Fysiotherapiebehandeling
Fysiotherapie wordt vaak toegepast om leukoplakie van de blaas te behandelen:
- laserbehandeling in combinatie met korte-puls elektroanalgesie;
- laserbehandeling met magneettherapie;
- korte-puls elektroanalgesie met magneettherapie;
- microgolftherapie;
- ultrahoge frequentietherapie;
- blootstelling aan sinusvormige gemoduleerde stromen;
- endovesicale fonoforese.
Tijdens een fysiotherapeutische behandeling wordt aanbevolen om sinusvormige gemoduleerde stromen aan te vullen met elektroforese. Dankzij deze combinatie is het mogelijk om de verstoorde impulsen van het door de ziekte beschadigde orgaan te blokkeren.
Het gebruik van warmtebehandelingen bij leukoplakie van de blaas is ongepast. Bovendien creëren warmtebehandelingen thuis (baden, warmtekussens, enz.) optimale omstandigheden voor een snelle verspreiding van de infectie.
Ozontherapie voor leukoplakie van de blaas
Bij sommige patiënten met blaasleukoplakie wordt een combinatietherapie gebruikt met tamsulosine 0,4 mg 's ochtends en intraveneus geozoniseerde zoutoplossing met een ozonconcentratie van 6 mg/liter. De ozontherapie bestaat uit vijf dagelijkse intraveneuze injecties, waarna een pauze van één dag wordt ingelast en een kuur van vijf dagen wordt herhaald. De duur van elke infusie varieert van een half uur tot vijftig minuten.
De effectiviteit van ozontherapie wordt bepaald door de stabilisatie van het urinewegstelsel, het verdwijnen van de klinische symptomen van de ziekte en de verbetering van de laboratorium- en functionele indicatoren. De eerste tekenen van verbetering worden doorgaans na 1-2 ingrepen waargenomen.
Ozontherapie gaat niet gepaard met negatieve bijwerkingen en allergische reacties. De techniek is vrij eenvoudig en toegankelijk en kan zowel in het ziekenhuis als in de polikliniek worden toegepast.
Volksremedies
Helaas kunnen volksremedies een persoon niet volledig genezen van leukoplakie in de blaas. Ze kunnen echter wel een aanvullende factor vormen in de complexe behandeling die de arts voorschrijft.
- In plaats van thee drinken ze versgeperst wortelsap en bietensap.
- Breng gaasjes gedrenkt in rozenbottel- en duindoornolie aan op de uitwendige geslachtsorganen.
- Kauw elke dag meerdere keren op propolis.
- Behandel 's avonds de uitwendige geslachtsdelen met ganzenvet, kokos- of palmolie.
- Drink dagelijks 250 ml verse melk met daarin opgelost sodawater (1/2 theelepel).
Ook het toevoegen van natuurlijke kruidenpreparaten, bereid op basis van geneeskrachtige kruiden, geeft een goed effect.
Kruidenbehandeling
- Drink elke ochtend een glas aftreksel van jonge dennennaalden (1 eetlepel grondstof per 250 ml kokend water). Indien goed verdragen, kan het aftreksel vaker worden geconsumeerd, bijvoorbeeld twee of drie keer per dag.
- Neem een hemlockinfusie: giet 100 g bloeiwijzen van de plant in 0,5 l wodka, laat drie weken op een koele plaats staan. Filter en begin met de behandeling. Drink de eerste dag 1 druppel tinctuur in 100 ml water. Verhoog het aantal druppels elke dag met één tot 40 druppels per dag.
- Dagelijks wassen met kamillethee (1 theelepel per 200 ml water).
- Neem een apotheektinctuur van ginseng - drie keer per dag, 1 theelepel, gedurende een paar weken.
Let op: alle volksgeneeswijzen dienen in overleg met uw arts te worden behandeld!
Homeopathie
Homeopathische behandeling wordt altijd voorgeschreven tegen de achtergrond van conservatieve therapie: de combinatie van methoden wordt persoonlijk met de behandelend arts besproken. Omdat blaasleukoplakie een vrij ernstige aandoening is, is het van groot belang dat de behandeling deskundig en verantwoord is: de keuze van het homeopathische geneesmiddel moet worden overgelaten aan een ervaren en deskundige specialist die alle details van een specifieke ziekte kent en over alle nodige informatie over de patiënt beschikt.
Er moet rekening mee worden gehouden dat aan het begin van een homeopathische behandeling, afhankelijk van het voorschrijfschema, de zogenaamde "primaire verslechtering" kan optreden. De duur en ernst ervan zijn altijd verschillend en het is onmogelijk om ze te voorspellen. Binnen een paar dagen zou de toestand echter moeten normaliseren.
Bij de complexe therapie van patiënten die lijden aan leukoplakie van de blaas kunnen de volgende homeopathische preparaten in individueel gekozen doseringen worden gebruikt:
- Actea racemosa (zwarte ranonkel);
- Bijtende stof;
- Agaricus muscarius (vliegenzwam);
- Cocculus indicus (kokkelnoot);
- Gevlekte scheerling (Conium maculatum);
- Kalium carbonicum;
- Kalium phosphoricum;
- Lachesis (ratelslang);
- Plantago major (grote weegbree);
- Rumex crispus (kruinzuring);
- Staphysagria.
Het is ook toegestaan om combinatiemedicijnen te gebruiken: Berberis Homaccord, Belladonna Homaccord, Populus Compositum, etc.
De middelen worden gekozen op basis van de overheersende symptomen van leukoplakie van de blaas en rekening houdend met de constitutionele kenmerken van de patiënt.
Chirurgische behandeling
Als medicamenteuze behandeling niet het gewenste resultaat oplevert, adviseert de arts de patiënt de hulp van een chirurg in te roepen. Indicaties voor een chirurgische ingreep zijn:
- aanhoudend ontstekingsproces, dat gepaard gaat met stoornissen in de blaascontractiefunctie;
- leukoplakie van de tweede of derde graad, bevestigd door histologie;
- hevige pijn die niet met medicijnen verlicht kan worden;
- diagnostisch bevestigde aanwezigheid van atypische celstructuren, wat een teken is van een voorstadium van kanker.
Bij leukoplakie van de blaas kan de arts de volgende chirurgische behandelingsopties overwegen:
- TUR is een transurethrale resectie van de blaas. De ingreep bestaat uit het verwijderen van pathologisch veranderde delen van het slijmvlies met behulp van een speciaal lusinstrument. De lus wordt met behulp van endoscopie in het urethrakanaal ingebracht. Deze procedure wordt als mild beschouwd en veroorzaakt geen schade aan het orgaan.
- Cauterisatie van blaasleukoplakie wordt uitgevoerd door thermische inwerking van hoogfrequente stroom die aan weefsels wordt toegediend met behulp van gericht geïoniseerd argonplasma. Het interventie-instrument bestaat uit een gasvormige argonbron en een hoogfrequente stroombron. Weefselcoagulatie vindt plaats door verhitting. De werkingsdiepte is afhankelijk van de duur, de hardware-instellingen en het ingestelde vermogen. De methode maakt het niet alleen mogelijk om pathologische haarden te verwijderen, maar ook om pathogene flora in de subepitheliale laag te neutraliseren.
- Lasercoagulatie van blaasleukoplakie resulteert in de vorming van een duidelijk gedefinieerd homogeen carbonisatiegebied: de straling wordt volledig geabsorbeerd, wat leidt tot puntverdamping van het weefsel. De diepte van de laserwerking is onbeduidend tegen de achtergrond van een sterk hemostatisch effect, wat een positief effect heeft bij operaties aan blaasweefsel dat verzadigd is met bloedvaten. Lasercoagulatie wordt beschouwd als een van de meest effectieve methoden voor de behandeling van leukoplakie. De onbetwiste voordelen zijn minimale invasiviteit, een goede hemostase, vrijwel volledige afwezigheid van chirurgische complicaties en een zo kort mogelijke ziekenhuisopname. De revalidatieperiode is kort: het blaasslijmvlies is binnen 3-4 weken volledig ontdaan van korstjes.
- Laserablatie van blaasleukoplakie omvat het gebruik van een laserpuls, wat zorgt voor een hoogwaardige hemostase, minimaal chirurgisch trauma, geen postoperatieve complicaties en een korte herstelperiode. Verwijdering van blaasleukoplakie vindt plaats in twee hoofdfasen:
- penetratie in de urethra met behulp van speciale instrumenten;
- een bewerking uitvoeren door verdamping. [ 14 ]
Tijdens de operatie kan de chirurg het gehele proces sturen door de golflengte, duur en frequentie van de pulsen te veranderen.
- Plasmakinetische vaporisatie van blaasleukoplakie helpt bij het bereiken van volledige devitalisatie van de beschadigde blaaslaag, met minimale impact op de omliggende en onderliggende weefsels. De postoperatieve periode, inclusief antibioticatherapie, zorgt voor de eradicatie van bacteriën en remt de ontwikkeling van een nieuwe golf van het ontstekingsproces. De opname van glycosaminoglycaananalogen in het therapeutische schema helpt een beschermend omhulsel over het geopereerde gebied te creëren: dit voorkomt de hechting van uropathogenen en voorkomt de penetratie van urinedeeltjes in het slijmvlies. Dit versnelt het regeneratieproces aanzienlijk.
De postoperatieve periode na een chirurgische behandeling is doorgaans relatief kort: er wordt een kuur met antibiotica en andere ondersteunende en herstellende medicijnen voorgeschreven:
- Het medicijn Vesicare wordt voorgeschreven na TUR van leukoplakie van de blaas om de ontwikkeling van blaashyperactiviteitssyndroom te voorkomen. Vesicare is een m-anticholinergicum en wordt gedurende 2-3 maanden ingenomen in een dosering van 5 mg per dag. Daarnaast is het mogelijk om het medicijn tamsulosine te combineren met fysiotherapie.
- Orale anticonceptiva, inclusief geneesmiddelen met antiandrogene werking, worden niet aanbevolen voor histologisch vastgestelde leukoplakie. Dezelfde geneesmiddelen, bijvoorbeeld Jess na leukoplakie van de blaas, kunnen echter na 3-4 maanden worden ingenomen, mits de ziekte niet terugkomt. Hormonale substitutietherapie is aangewezen tijdens de menopauze om de conditie van het slijmvlies te verbeteren.
- Antibiotica en ontstekingsremmers worden voorgeschreven om de ontwikkeling van het ontstekingsproces te voorkomen en het weefselherstel te versnellen. Zo wordt acute ongecompliceerde microbiële cystitis meestal veroorzaakt door bacteriën zoals Escherichia coli, enterokokken, Klebsiella en Proteus. Soms wordt dezelfde Klebsiella ook vastgesteld na leukoplakie van de blaas, waarvoor een herhaalde kuur met antimicrobiële middelen nodig kan zijn.
Dieet voor leukoplakie van de blaas
Om zo snel mogelijk van blaasleukoplakie af te komen, is het, naast de behandeling, noodzakelijk om uw dieet aan te passen. Gerechten en producten die u erin verwerkt, moeten worden gekozen op basis van hun milde werking op de spijsverteringsorganen. Het is beter om voedsel te stomen, te koken of te bakken.
Aanbevolen producten voor patiënten met blaasleukoplakie:
- vers fruit;
- verse en gekookte groenten (behalve kool, tomaten, uien en knoflook, radijzen);
- niet te vette vis, wit vlees;
- gefermenteerde melkproducten;
- granen.
Het is noodzakelijk om ongeveer twee liter water per dag te drinken. Dit is nodig voor een natuurlijke spoeling van de blaas en het verminderen van de concentratie urinezuur, dat een irriterend effect heeft op het slijmvlies van het orgaan. Naast regelmatig schoon water is het aan te raden om kruidenthee, ongezoete groene thee, bessencompote en cranberrygelei te drinken.
De volgende producten zijn verboden:
- specerijen, kruiden, hete pepers, mosterd, mierikswortel;
- alcoholische dranken;
- marinades, zout;
- vis, vleesbouillon;
- gerookte en gefrituurde producten;
- sterke koffie, sterke zwarte thee, koolzuurhoudende dranken;
- chips, snacks, croutons, etc.
Het dieet is gebaseerd op het volgende principe: voeding moet zo natuurlijk mogelijk zijn, zonder chemische toevoegingen, zonder kruiden, met zo min mogelijk zout (en beter nog, helemaal zonder zout). Hoe minder irriterende stoffen er in voeding zitten, hoe sneller het langverwachte herstel zal intreden.
Het voorkomen
Preventieve maatregelen omvatten het voorkomen van seksueel overdraagbare aandoeningen, hormonale stoornissen en infectieuze processen in het hele lichaam. Het is belangrijk om stofwisselingsstoornissen, infectie- en ontstekingsziekten tijdig te behandelen.
Het is raadzaam om volledig te stoppen met roken en de consumptie van alcoholische dranken en hete kruiden en specerijen te beperken.
Alle bovengenoemde maatregelen moeten worden gecombineerd met een zorgvuldige naleving van de regels voor persoonlijke en intieme hygiëne. Vitaminetherapie, inclusief B-vitamines, vitamine A, calcium en co-enzymen, moet gedurende een lange periode worden uitgevoerd.
Bijzondere aandacht moet worden besteed aan de conditie en versterking van het immuunsysteem. Om de vereiste immuniteit te behouden, is het noodzakelijk om goed en gevarieerd te eten, een actieve levensstijl te leiden, regelmatig in de frisse lucht te zijn en stress te vermijden.
Het is belangrijk om het gebied rond de blaas te beschermen tegen verwondingen. Als er verdachte symptomen optreden, is het verstandig om zo snel mogelijk medische hulp in te schakelen.
Prognose
De prognose voor blaasleukoplakie kan gunstig zijn indien tijdig en adequaat wordt behandeld, voordat er onherstelbare schade aan de wanden van het orgaan ontstaat. De meest gunstige uitkomst is te verwachten als de patiënt een endoscopische interventie ondergaat met resectie van de aangetaste epitheelgebieden. Geen enkele arts kan echter honderd procent garanderen dat de ziekte nooit meer terugkomt met een recidief. Recidiverende leukoplakie komt vaak voor, wat een nieuwe behandeling vereist.
Bij een intensieve progressie van de ziekte, die gepaard gaat met krimp van de urinewegen en verlies van elasticiteit, wordt de prognose moeilijk te bepalen. De patiënt krijgt een langdurige onderhoudsbehandeling voorgeschreven om zijn/haar welzijn te normaliseren. Indien een dergelijke behandeling niet wordt uitgevoerd, bestaat het risico dat leukoplakie van de blaas gecompliceerd wordt door nierinsufficiëntie. Dit kan zelfs tot de dood leiden.

