Medisch expert van het artikel
Nieuwe publicaties
Brandwonden aan de benen: chemische, thermische en zonnebrandwonden - graden en behandeling
Laatst bijgewerkt: 28.10.2025

We hanteren strikte richtlijnen voor bronnen en linken alleen naar gerenommeerde medische websites, academische onderzoeksinstellingen en, waar mogelijk, medisch peer-reviewed onderzoek. De nummers tussen haakjes ([1], [2], enz.) zijn klikbare links naar deze onderzoeken.
Als u van mening bent dat onze content onjuist, verouderd of anderszins twijfelachtig is, selecteer deze dan en druk op Ctrl + Enter.
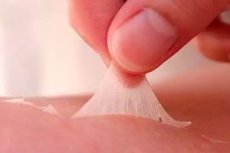
Brandwonden aan de huid van de benen komen vaak voor en kennen drie hoofdoorzaken: thermische factoren (vuur, hete oppervlakken, kokend water), chemische stoffen (zuren, logen, organische oplosmiddelen en speciale stoffen zoals waterstoffluoride) en ultraviolette straling van de zon, die zonnebrand veroorzaakt. De ernst van het letsel hangt af van de diepte van de schade aan de huidlagen, het lichaamsoppervlak, de leeftijd, onderliggende medische aandoeningen en de snelheid van eerste hulp. Brandwonden aan de onderste ledematen vormen een risico op zwelling, pijn, infectie, contracturen en loopstoornissen. [1]
De sleutel tot het verminderen van de ernst is goede eerste hulp: snelle koeling van de verwonding met koud stromend water gedurende 20 minuten in de eerste 3 uur bij thermische of zonnebrand, veilige decontaminatie bij chemische brandwonden en een vroege beoordeling voor verwijzing naar een gespecialiseerd brandwondencentrum. Deze stappen verminderen de diepte van de verwonding, verkleinen de kans op een operatie en verbeteren de resultaten op de lange termijn. [2]
Chemische brandwonden kennen enkele belangrijke uitzonderingen: men mag niet proberen een zuur te "neutraliseren" met een base, of andersom, aangezien dit de thermische schade zal vergroten. Voor bepaalde stoffen bestaan speciale protocollen. Fluorwaterstofzuur is bijzonder gevaarlijk, omdat het ernstige systemische calciummetabolismestoornissen kan veroorzaken; fenol vereist behandeling met polyethyleenglycol. [3]
Zelfs bij oppervlakkige brandwonden aan de benen is het belangrijk om de vaccinatiestatus tegen tetanus te beoordelen en indien nodig profylaxe toe te dienen. Bij diepe brandwonden, grote brandwonden en kwetsbare anatomische gebieden wordt overleg met een brandwondenspecialist aanbevolen, op basis van de criteria van de American Burn Association. [4]
Codeer volgens ICD-10 en ICD-11
In de Internationale Classificatie van Ziekten, Tiende Revisie, worden thermische en chemische brandwonden aan de onderste ledematen gecodeerd onder de sectie "Brandwonden en corrosie". Code T24 wordt gebruikt voor de dij en het scheenbeen, en T25 voor de enkel en de voet. Zonnebrand wordt gecodeerd onder sectie L55, gegradeerd naar ernst. Aanvullende codes T31-T32 worden gebruikt om het gebied te beoordelen. [5]
De Internationale Classificatie van Ziekten, Elfde Revisie, gebruikt verduidelijkende vermeldingen voor lokalisatie en etiologie: 'verbranding van dijbeen of onderbeen, exclusief enkel en voet', 'verbranding van enkel of voet', 'acute verwonding van de huid door contact met een bijtende stof', 'zonnebrand'. Er worden ook uitbreidingscodes gebruikt voor diepte, zijde en omstandigheden. [6]
Tabel 1. Veelgebruikte codes
| Classificatie | Code | Naam |
|---|---|---|
| ICD-10 | T24 | Brandwond en corrosie van de dij en het onderbeen, met uitzondering van de enkel en de voet |
| ICD-10 | T25 | Brandwond en corrosie van de enkel en voet |
| ICD-10 | L55.0 L55.1 L55.2 L55.9 | Zonnebrand: eerste graad, tweede graad, derde graad, niet gespecificeerd |
| ICD-10 | T31-T32 | Percentage van het aangetaste lichaamsoppervlak |
| ICD-11 | ND96 ND97 | Brandwond aan het dijbeen of onderbeen; brandwond aan de enkel of voet |
| ICD-11 | ND99 | Acuut huidletsel door een bijtende stof |
| ICD-11 | EJ40 | Zonnebrand |
| [7] |
Epidemiologie
Volgens de Wereldgezondheidsorganisatie veroorzaken brandwonden jaarlijks ongeveer 180.000 sterfgevallen, voornamelijk in lage- en middeninkomenslanden. Niet-dodelijke brandwonden resulteren in langdurige ziekenhuisopname, invaliderende littekens en sociaal stigma, en zijn verantwoordelijk voor een aanzienlijk deel van de verloren goede levensjaren. [8]
Wereldwijde schattingen van de brandwondenlast worden verfijnd in de Global Burden of Disease-studies. Publicaties voor 2019-2021 wijzen op een prevalentie van brandwonden van meerdere miljoenen, met regionale variaties en een geleidelijke daling van de leeftijdsgestandaardiseerde cijfers, terwijl de absolute aantallen hoog blijven vanwege de bevolkingsgroei. [9]
Volgens de American Burn Association worden jaarlijks tienduizenden ziekenhuisopnames vanwege brandwonden geregistreerd in gespecialiseerde centra, waaronder opnames met meerdere verwondingen. Deze rapporten illustreren het belang van georganiseerde verwijzingsroutes en gestandaardiseerde eerste hulp. [10]
Zonnebrand is wereldwijd een van de meest voorkomende vormen van huidbeschadiging, vooral in de zomer en in zuidelijke streken. Het verhoogt het risico op fotoveroudering en huidneoplasie bij herhaalde episodes, wat consistente blootstelling en goede zonbeschermingsgewoonten vereist. [11]
Redenen
Thermische brandwonden aan de huid van de voeten worden veroorzaakt door vlammen, hete vloeistoffen, stoom en contact met hete oppervlakken en voorwerpen. Veelvoorkomende huishoudelijke situaties zijn onder meer het morsen van kokend water, vallen op een heet oppervlak, contact met hete kolen en smeulende voorwerpen, en spatten olie tijdens het bakken. [12]
Chemische brandwonden ontstaan wanneer de huid in contact komt met zuren, logen, oxidatiemiddelen, organische oplosmiddelen en bepaalde zouten. Fluoridehoudende middelen, zoals waterstoffluoride, zijn bijzonder gevaarlijk, omdat ze snel in het weefsel doordringen en necrose en ernstige hypocalciëmie veroorzaken. Fenol kan ook diepe schade en systemische toxiciteit veroorzaken. [13]
Zonnebrand is het gevolg van overmatige blootstelling aan ultraviolet licht zonder adequate bescherming. Het risico neemt toe in de buurt van water, op grote hoogte en in open gebieden tijdens de middaguren, evenals bij het gebruik van medicijnen die lichtgevoeligheid veroorzaken en cosmetica die zuren bevatten. [14]
Tenslotte doen zich gemengde mechanismen voor bij verwondingen op het werk, thuis en in noodsituaties, wanneer chemische besmetting wordt toegevoegd aan de thermische factor, wat prioriteit vereist bij decontaminatie en daaropvolgende koeling. [15]
Risicofactoren
Risicofactoren voor ernstige progressie zijn onder meer extreme leeftijd, gelijktijdige diabetes, vaatziekten in de benen, immunodeficiëntie, roken en obesitas, evenals vertragingen bij het inzetten van de juiste eerste hulp. Deze factoren vergroten de kans op diepe schade, trage genezing en complicaties. [16]
Het risico op chemische brandwonden neemt toe bij werk dat wordt uitgevoerd zonder persoonlijke beschermingsmiddelen, ongeëtiketteerde opslag van reagentia, gebruik van ongeschikte neutraliserende middelen en het ontbreken van noodprotocollen voor decontaminatie. De aanwezigheid van calciumgluconaat en polyethyleenglycolgels in het laboratorium verbetert de uitkomst van blootstelling aan waterstoffluoride en fenol aanzienlijk. [17]
Zonnebrand wordt geassocieerd met een lichte huid, adolescentie en jonge volwassenheid, blootstelling aan water en sneeuw, actieve recreatie tijdens periodes van hoge blootstelling aan de zon, en recente peeling of fototherapie. Regelmatige en goede bescherming tegen de zon vermindert de frequentie van episodes aanzienlijk. [18]
Rookinhalatie, bijkomende verwondingen en vertraagde ziekenhuisopname zijn eveneens risicofactoren voor ongunstige uitkomsten bij uitgebreide brandwonden. De evaluatie van de indicaties voor verwijzing naar een gespecialiseerd centrum is gebaseerd op gestandaardiseerde criteria. [19]
Pathogenese
Thermische brandwonden veroorzaken coagulatieve necrose en pericapillaire vaatschade in de stresszone rond de centrale coagulatiezone. De diepte wordt bepaald door de temperatuur en de blootstellingstijd, evenals de snelheid van warmteafvoer; daarom vermindert snelle afkoeling de overgang van oppervlakkige naar diepe schade. [20]
Chemische brandwonden worden veroorzaakt door coagulatie of liquefactienecrose. Basen zorgen voor een diepere penetratie door vetten te verzepen en eiwitten af te breken; sommige middelen (waterstoffluoride) veroorzaken ook levensbedreigende systemische elektrolytenstoornissen. [21]
Bij zonnebrand veroorzaakt ultraviolette straling een cascade van ontstekingsmediatoren, DNA-schade en apoptose van keratinocyten, wat zich klinisch manifesteert als erytheem, pijn en daaropvolgende schilfering. Herhaalde episodes leiden tot cumulatieve schade aan de huidstructuren. [22]
Bij diepe cirkelvormige brandwonden in de extremiteiten kan de resulterende dichte korst vaten en zenuwen comprimeren, wat een dreigende ischemie en compartimentsyndroom tot gevolg heeft, wat een dringende beoordeling van de perfusie en, indien nodig, het uitvoeren van een escharotomie vereist. [23]
Symptomen
Oppervlakkige brandwonden uiten zich met pijnlijk erytheem, zwelling en verhoogde gevoeligheid. Bij oppervlakkige gedeeltelijke brandwonden ontstaan vochtige blaren, houdt de pijn aan en blijft de capillaire vulling behouden. Deze vormen genezen meestal spontaan zonder littekens. [24]
Bij diepe partiële verwondingen kunnen de blaren groot zijn, kan het oppervlak bleek of gemarmerd zijn, is de gevoeligheid verminderd en is de capillaire reflex zwak. Het risico op infectie en littekenvorming is groter en de genezingstijd is langer. [25]
Volledige huidbeschadiging ziet er droog, wit of verkoold uit, zonder pijn als gevolg van de vernietiging van zenuwuiteinden. Spontane genezing is vrijwel onbestaand en vereist chirurgische ingrepen en huidtransplantatie. [26]
Zonnebrand veroorzaakt erytheem, branderigheid, zwelling en soms blaarvorming en systemisch ongemak. Symptomatische therapie en huidverzorging zijn vaak voldoende, maar als blaren over een groot deel van de benen voorkomen, is medisch onderzoek geïndiceerd. [27]
Classificatie, vormen en stadia
De klassieke klinische classificatie op basis van diepte omvat oppervlakkige epidermale brandwond, oppervlakkige gedeeltelijke huidbeschadiging, diepe gedeeltelijke huidbeschadiging en volledige huidbeschadiging. Elke graad heeft verschillende perfusie-eigenschappen, gevoeligheid en verwachte genezingstijd. [28]
Bij volwassenen wordt het letselgebied vaak beoordeeld met behulp van de 'regel van negen', terwijl bij kinderen het diagram van Lund en Browder wordt gebruikt, dat rekening houdt met leeftijdsgebonden lichaamsverhoudingen en een nauwkeurigere beoordeling biedt. Voor statistieken en communicatie met de spoedeisende hulp worden percentages van het lichaamsoppervlak gebruikt. [29]
Chemische brandwonden worden geclassificeerd op basis van agens en diepte, rekening houdend met toxicokinetiek; voor bepaalde stoffen zijn specifieke behandelingsalgoritmen beschikbaar. Zonnebrand wordt gegradeerd op basis van graad en oppervlakte. [30]
Tabel 2. Classificatie op diepte en geschatte genezingstijden
| Niveau | Huidlagen | Kliniek | Geschatte genezing |
|---|---|---|---|
| Oppervlakkige epidermis | Opperhuid | Erytheem, pijn, droge huid | Tot 7 dagen geen litteken |
| Oppervlakkige gedeeltelijke | Opperhuid en oppervlakkige lederhuid | Natte blaren, hevige pijn, snelle capillaire reflex | 7-14 dagen, minimale sporen |
| Diepe gedeeltelijke | Diepe dermis | Bleek of gemarmerd oppervlak, verminderde gevoeligheid | 14-28 dagen, risico op littekenvorming |
| Vol | De gehele dikte van de huid | Droog wit of verkoold weefsel, geen pijn | Het geneest niet vanzelf, er is een operatie nodig. |
| [31] |
Tabel 3. De "Regel van Negen" voor Volwassenen en Voetrichtlijnen
| Regio | Percentage van het lichaamsoppervlak |
|---|---|
| De gehele onderste ledemaat | 18% |
| Voorste oppervlak van het been | 9% |
| Achterkant van het been | 9% |
| Voet | Een deel van de onderste ledemaat |
| [32] |
Complicaties en gevolgen
Infectieuze complicaties omvatten cellulaire infecties, abcessen en sepsis. Profylactische toediening van systemische antibiotica bij ongecompliceerde brandwonden verbetert de uitkomsten niet en wordt niet aanbevolen omdat het het risico op resistentie vergroot; antibacteriële therapie is geïndiceerd bij tekenen van infectie. [33]
Functionele gevolgen in de benen zijn onder meer contracturen, hypertrofische en keloïde littekens, chronische pijn, loopstoornissen en voetbelasting. Vroegtijdige mobilisatie, fysiotherapie en een goed verband verminderen het risico. [34]
Bij diepe, circulaire laesies kan ischemie van het ledemaatsegment optreden als gevolg van compressie, wat een dringende perfusiebeoordeling en, indien nodig, escharotomie vereist. Vertraagde decompressie brengt het risico van onomkeerbare schade met zich mee. [35]
Bij chemische brandwonden vormen systemische effecten een bijzondere bedreiging: bij waterstoffluoride hypocalciëmie en aritmie; bij fenol systemische toxiciteit. Elektrolyt- en hartslagbewaking zijn noodzakelijk indien geïndiceerd. [36]
Wanneer moet u een arts raadplegen?
Onmiddellijke medische hulp is nodig bij diepe brandwonden, brandwonden met blaren over een groot deel van het been, cirkelvormige brandwonden, tekenen van een verstoorde bloedstroom naar de voet, pijn die niet onder controle is met de beschikbare middelen en tekenen van infectie. [37]
Het is essentieel om medische hulp in te roepen bij chemische brandwonden van welke diepte dan ook, bij blootstelling aan een onbekende substantie, bij contact met waterstoffluoride of fenol, en bij oogschade door chemische spatten. [38]
Er moet een evaluatie worden uitgevoerd bij zonnebrand met aanzienlijke blaren, ernstige zwakte, uitdroging of risicofactoren voor een ernstige afloop, waaronder hogere leeftijd, chronische ziekte en immunosuppressie.[39]
Indicaties voor verwijzing naar een gespecialiseerd brandwondencentrum zijn onder meer de diepte van de volledige verwonding van een bepaald gebied, schade aan grote gewrichten van het been, oppervlakkige brandwonden van meer dan 10% van het lichaamsoppervlak, chemische en inhalatieverwondingen en gecombineerde verwondingen. [40]
Diagnostiek
- Eerste beoordeling en triage. Beoordeel de vitale functies, verwijder sieraden van de voet, beoordeel de voetperfusie, gevoeligheid en pijn. Bepaal de geschatte diepte en het gebied op basis van klinisch onderzoek en herkenningspunten in de tabellen. [41]
- Bepaling van het gebied en de diepte. Gebruik voor volwassenen de 'regel van negen'; gebruik voor kinderen het diagram van Lund en Browder. Zorg voor fotografische documentatie, indien mogelijk. Raadpleeg bij twijfel tijdig een brandwondenspecialist. [42]
- Laboratoriumtests zoals aangegeven. Volledig bloedbeeld, C-reactief proteïne, elektrolyten. Voor chemische brandwonden - gerichte tests: voor waterstoffluoride - calcium, magnesium, kalium, ECG; voor fenol - beoordeling van systemische toxiciteit. [43]
- Beoordeel op ischemie en compartimentsyndroom. Controleer de capillaire vulling, temperatuur, pulsaties van de dorsalis pedis en de arteria tibialis posterior, en indien nodig Doppler-echografie; overweeg een escharotomie als er tekenen van compressie zijn. [44]
- Microbiologische diagnostiek. Kweken worden afgenomen wanneer er tekenen van infectie zijn of wanneer de behandeling niet effectief is; profylactische kweken zijn niet nodig bij afwezigheid van symptomen. [45]
- Beoordeel de vaccinatiestatus. Controleer het vaccinatieschema tegen tetanus en bepaal de indicaties voor toediening van toxoïd en immunoglobuline, afhankelijk van de aard van de wond. [46]
Differentiële diagnose
Brandwonden moeten worden onderscheiden van contactdermatitis, verkoudheidsletsel, necrotiserende infecties, zweren als gevolg van een verstoorde bloedsomloop, en pemphigus en bulleuze impetigo, die op blaren kunnen lijken. Een goede anamnese en blootstellingsbeoordeling zijn belangrijke richtlijnen. [47]
Bij zonnebrand is het belangrijk om fototoxische en fotoallergische reacties op medicijnen en cosmetica uit te sluiten, omdat deze een langduriger en gemarmerd letsel met verschillende dynamiek kunnen veroorzaken. [48]
Chemische brandwonden worden onderscheiden van thermische brandwonden door omstandigheden, geur, weefselkenmerken en vaak door aanhoudende schade na blootstelling. De aanwezigheid van een specifiek agens vereist speciale maatregelen. [49]
Bij diepe en circulaire laesies van de benen wordt ischemie als gevolg van compressie onderscheiden van vasculaire trombose en compartimentsyndroom met andere oorzaken. [50]
Behandeling
Eerste hulp bij thermische en zonnebrand. Begin onmiddellijk met het koelen van het getroffen deel van het been met koud stromend water gedurende 20 minuten, bij voorkeur binnen de eerste 3 uur na het letsel. Breng geen ijs, vetten of zalven aan totdat de koeling is voltooid. Bedek de brandwond na het afkoelen met een schoon, niet-klevend verband of folie en til het ledemaat op om zwelling te verminderen. Deze maatregelen verminderen de diepte en verkleinen de kans op een operatie. [51]
Eerste hulp bij chemische brandwonden: Verwijder onmiddellijk besmette kleding en schoenen. Verwijder bij poedervormige stoffen voorzichtig het droge materiaal van de huid en spoel vervolgens grondig af met water. Probeer geen huishoudelijke "neutralisatie". Bij fenol is het beter om het getroffen gebied herhaaldelijk af te nemen met polyethyleenglycol en dit opnieuw aan te brengen totdat de geur verdwijnt; zo niet, spoel dan langdurig met water. Breng bij waterstoffluoride na overvloedig spoelen zo snel mogelijk calciumgluconaatgel aan en beoordeel de elektrolyten en maak een ECG. [52]
Pijnverlichting en -verzorging. Niet-steroïde ontstekingsremmende geneesmiddelen worden gebruikt, tenzij gecontra-indiceerd; koude kompressen en vochtinbrengende crèmes met aloë vera of soja zijn nuttig bij zonnebrand. Lokale anesthetica met benzocaïne worden niet aanbevolen vanwege het risico op irritatie en allergie. Topische en systemische glucocorticoïden blijken niet effectief te zijn bij zonnebrand. [53]
Selectie van verbanden en topische middelen. Voor oppervlakkige en tweedegraads brandwonden aan de benen worden atraumatisch siliconengaas, zelfklevende schuimverbanden, hydrofibers en moderne ionisch zilverhoudende coatings gebruikt, indien geïndiceerd. Het gebruik van zilversulfadiazine als "standaardbehandeling" wordt heroverwogen: reviews wijzen op een langzamere genezing in vergelijking met moderne verbanden. De keuze hangt af van exsudatie, comfort, beschikbaarheid en ervaring. [54]
Infectiepreventie. Routinematige toediening van systemische antibiotica bij ongecompliceerde brandwonden is niet geïndiceerd. Antibiotica zijn gerechtvaardigd bij klinische tekenen van infectie, cellulitis of bij patiënten met speciale risico's, zoals vastgesteld door de arts. Verbandhygiëne en pijnbestrijding zijn basismaatregelen. [55]
Instrumentele wondbehandeling. Zacht debridement, het openen van grote, gespannen blaren met behoud van het verband als biologisch verband, en zacht debridement. Bij ernstige necrose is actiever debridement geïndiceerd. Elastisch verband en positionering zijn essentieel om zwelling en contracturen te voorkomen. [56]
Enzymatisch debridement met bromelaïne. Bij diepe brandwonden is selectief enzymatisch debridement bewezen effectief, omdat het de debridement versnelt en de noodzaak van chirurgische excisies en autotransplantaten vermindert, zonder de tijd of kwaliteit van de littekensluiting in gevaar te brengen. Deze methode is niet bedoeld voor chemische brandwonden of bepaalde anatomische gebieden; het vereist selectie en voorbereiding. [57]
Infusietherapie voor grote oppervlakken. Voor letsels die een aanzienlijk lichaamsoppervlak beslaan, wordt de initiële kristalloïdevervanging berekend met behulp van algemeen aanvaarde formules, gevolgd door titratie op basis van diurese en klinische bevindingen. Voorzichtigheid is geboden bij ouderen en bij patiënten met gelijktijdige hartafwijkingen, en bij geïsoleerde, kleine brandwonden aan de benen is systemische infusie meestal niet nodig. [58]
Tetanusprofylaxe. Alle brandwondenpatiënten moeten hun vaccinatiestatus laten beoordelen en profylaxe krijgen volgens de huidige aanbevelingen, inclusief toediening van toxoïden en, voor bepaalde wonden, immunoglobuline. Antibiotica voorkomen tetanus niet en worden niet voor dit doel voorgeschreven. [59]
Vroegtijdige revalidatie. Beenpositionering, elevatie, actieve en passieve bewegingen binnen pijnvrije grenzen, en compressiekleding voor mensen met een neiging tot hypertrofische littekenvorming. Het doel is om het bewegingsbereik te behouden en contracturen te voorkomen, wat cruciaal is voor de enkel en voet. [60]
Tabel 4. Eerste hulp: wat te doen en wat te vermijden
| Situatie | Doen | Voorkomen |
|---|---|---|
| Thermische verbranding | 20 minuten koelen met stromend water, steriel verband, ledemaat omhoog leggen | IJs, vetten, zelfgemaakte zalven |
| Chemische verbranding | Verwijder besmette kleding, spoel langdurig met water; fenol - polyethyleenglycol; waterstoffluoride - calciumgluconaatgel | "Neutralisatie" van zuren en logen, vertraagde decontaminatie |
| Zonnebrand | Koelkompressen, vochtinbrengende crèmes, orale niet-steroïde ontstekingsremmende geneesmiddelen tegen pijn | Benzocaïne, alcoholhoudende lotions, niet-systemische glucocorticoïden |
| [61] |
Tabel 5. Verbanden en plaatselijke oplossingen voor oppervlakkige brandwonden aan de benen (selectie op basis van doelstellingen)
| Taak | Voorbeelden van oplossingen | Reacties |
|---|---|---|
| Atraumatisch en comfortabel | Siliconengaas, schuimverbanden | Vermindert pijn tijdens verbandwisselingen |
| Exsudaatcontrole | Hydrofibers, moderne verbanden met zilver | Gebruik zoals aangegeven, verander indien nodig |
| Antimicrobiële activiteit | Ionisch zilver in moderne dressings | Overweeg of er een risico op infectie bestaat |
| Verouderde benaderingen | Zilversulfadiazine "standaard" | Kan de epithelialisatie vertragen in vergelijking met moderne coatings |
| [62] |
Preventie
Preventie in huis omvat voorzichtigheid bij het bereiden van voedsel, het dragen van stevig schoeisel en stevige kleding bij het hanteren van hete vloeistoffen, het vastzetten van badmatten en het beperken van de toegang van kinderen tot warmte en warm water. Op de werkplek zijn training, persoonlijke beschermingsmiddelen en nooddecontaminatieprotocollen essentieel. [63]
Bij chemische gevaren zijn gelabelde opslag van reagentia, de beschikbaarheid van veiligheidsdouches, polyethyleenglycol- en calciumgluconaatgelkits waar fenol en waterstoffluoridezuur worden gehanteerd, en regelmatige training van het personeel van cruciaal belang. [64]
Bescherming tegen de zon bestaat uit het beperken van blootstelling aan direct zonlicht tijdens de middaguren, het dragen van kleding met lange pijpen en breedgerande hoeden, het gebruiken van breedspectrum zonnebrandcrème en het opnieuw aanbrengen van zonnebrandcrème, vooral in de buurt van water en wanneer u zweet.[65]
Vaccinatie tegen tetanus volgens het schema en controle op hervaccinatie blijven verplicht voor iedereen die huidletsel, inclusief brandwonden, kan oplopen. [66]
Voorspelling
De prognose voor oppervlakkige brandwonden aan de benen is gunstig, met een volledig herstel dat gewoonlijk binnen één tot twee weken plaatsvindt zonder littekenvorming, mits de juiste zorg wordt verleend. Een snelle start van de juiste eerste hulp verbetert de resultaten. [67]
Bij diepe en uitgebreide verwondingen hangt de uitkomst af van het lichaamsoppervlak, de diepte en de aanwezigheid van inhalatieletsel; moderne technieken, waaronder selectieve enzymdebridement, verminderen de noodzaak tot operaties en bloedverlies. [68]
De functionele resultaten worden verbeterd door vroege revalidatie, oedeemcontrole en contractuurpreventie. Tijdige verwijzing naar een brandwondencentrum vermindert complicaties en invaliditeit. [69]
Herhaalde zonnebranden vergroten de risico’s voor de huid op de lange termijn, dus preventie is een belangrijk onderdeel van de prognose op de lange termijn. [70]
Veelgestelde vragen
Kan ijs of zure room worden aangebracht op een thermische brandwond?
Nee. IJs versterkt de vasculaire spasmen en kan de schade verergeren, terwijl vetten de warmteoverdracht vertragen en de wond besmetten. Het is het beste om de brandwond 20 minuten onder stromend water te koelen, vervolgens een niet-klevend verband aan te brengen en het ledemaat omhoog te leggen. [71]
Wanneer kan de irrigatie na een chemische brandwond worden stopgezet?
Ten minste totdat de pijn is verdwenen en de besmetting is verwijderd; in het geval van fenol moeten de behandelingen met polyethyleenglycol worden herhaald totdat de geur is verdwenen; in het geval van waterstoffluoride zijn na de irrigatie topische calciumgluconaatgel en medisch toezicht vereist. [72]
Zijn antibiotica "voor de zekerheid" nodig?
Nee, profylactisch gebruik van systemische antibiotica bij ongecompliceerde brandwonden verbetert de uitkomsten niet en wordt niet aanbevolen. Antibiotica worden voorgeschreven bij tekenen van infectie, naar goeddunken van een arts. [73]
Wat moet u doen als u verbrande voeten met blaren heeft?
Koel, hydrateer, bestrijd de pijn met orale medicijnen, prik de blaren niet zelf open, breng een niet-traumatisch verband aan en raadpleeg een arts als het gebied groot is of er aanzienlijk ongemak is. [74]
Moeten vaccinaties worden gecontroleerd op brandwonden?
Ja, een tetanusvaccinatie is verplicht. Voor bepaalde soorten wonden kunnen toxoïden en immunoglobuline nodig zijn. Antibiotica zijn geen vervanging voor tetanusprofylaxe. [75]

