Medisch expert van het artikel
Nieuwe publicaties
Focale longontsteking bij kinderen
Last reviewed: 05.07.2025

Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.

Longontsteking is een acute infectieziekte. Het manifesteert zich als een respiratoir distress syndroom. Infiltratieve veranderingen zijn zichtbaar bij het maken van een röntgenfoto. Focale pneumonie komt het meest voor bij kinderen en wordt gekenmerkt door een infectieuze en inflammatoire laesie in een beperkt deel van het longweefsel.
ICD-10-code
Longontsteking valt onder de nummers J12-J18. Volgens de ICD 10-code bestaan er verschillende vormen van de ziekte. De eerste is een vorm die in de thuissituatie wordt opgelopen. Deze ontstaat thuis of binnen 48 uur na opname in het ziekenhuis. Het beloop is gunstig, maar fatale afloop is uiterst zeldzaam.
De tweede vorm volgens de classificatie is ziekenhuisinfectie. Deze kan zich 48 uur na ontslag uit het ziekenhuis ontwikkelen. Deze categorie omvat patiënten met beademingspneumonie. Ook slachtoffers met longontsteking die in verpleeghuizen verblijven, vallen hieronder. Het sterftecijfer is in dit geval hoog.
De derde vorm is aspiratiepneumonie. Deze ontstaat wanneer een bewusteloze patiënt een grote hoeveelheid orofaryngeale inhoud inslikt. Dit komt door slikproblemen en een verzwakte hoest. Deze categorie omvat mensen met alcoholvergiftiging, traumatisch hersenletsel, epilepsie, enz. Een chemische brandwond kan niet worden uitgesloten bij het aspireren van maaginhoud.
Oorzaken van focale pneumonie bij kinderen
De ontwikkeling van de ziekte wordt veroorzaakt door pneumokokken en streptokokken, maar ook door virussen, schimmels en zelfs fysische en chemische factoren. De belangrijkste oorzaken van focale pneumonie bij kinderen zijn geworteld in een eerder doorgemaakte ziekte. Dit kan worden veroorzaakt door zowel een veelvoorkomende allergische reactie die de longen aantast als een gecompliceerde verkoudheid.
Het slijmvlies van de luchtwegen van het kind is te gevoelig. Dit komt door de grote "inhoud" van een groot aantal vaten. Als pathogene flora het slijmvlies binnendringt, ontstaat er snel oedeem. Dit verstoort de ventilatie van de longen. Het trilhaarepitheel kan slijm moeilijk uit de longen verwijderen, wat bijdraagt aan het creëren van een gunstige omgeving voor de ontwikkeling van micro-organismen.
Focale pneumonie wordt gekenmerkt door de aanwezigheid van één enkele laesie. De oppervlakte bedraagt 1 cm, en dit is slechts het minimum. Vaak ontstaat het probleem tegen de achtergrond van chlamydia. De belangrijkste en gevaarlijkste complicatie is longontsteking. Dit alles wijst erop dat alle ziekten, inclusief laesies aan de luchtwegen, tijdig moeten worden geëlimineerd.
Pathogenese
Bij focale pneumonie beperkt het ontstekingsproces zich tot een longkwab of een longsegment. Vaak kunnen de ontstane haarden met elkaar versmelten, waardoor de situatie verergert. Bij oppervlakkige lokalisatie raakt de pleura geleidelijk betrokken bij het ontstekingsproces. De pathogenese van focale pneumonie gaat niet gepaard met onmiddellijke overgevoeligheid. Dit kenmerk zorgt er niet voor dat het ontstekingsproces onmiddellijk oplaait. Hier verloopt alles geleidelijk en veel langzamer dan bij een schending van de vaatpermeabiliteit.
Escudant bij pneumonie bevat een kleine hoeveelheid fibrine. Meestal is het sereus of mucopurulent. Dit zorgt ervoor dat er geen omstandigheden worden gecreëerd voor het vrijkomen van rode bloedcellen. Focale pneumonie heeft altijd het karakter van bronchopneumonie. Deze aandoening wordt gekenmerkt door een ontstekingsproces met schade aan het slijmvlies van de bronchiën. Daardoor bevindt zich een aanzienlijke hoeveelheid escudant in het lumen van de luchtwegen. Deze aandoening veroorzaakt aandoeningen die leiden tot bronchiale obstructie.
De ziekte heeft een aantal kenmerkende pathogene kenmerken. Zo tast het ontstekingsproces een klein gebied aan, binnen één lob of segment. Longontsteking wordt gekenmerkt door een normergische of hyperergische reactie van het lichaam. Escudant is sereus of mucopurulent. De laesie kan zich ook uitbreiden naar de bronchiën, waardoor deze verstopt raken. De ziekte kent geen duidelijke ontwikkelingsstadia.
Symptomen van focale pneumonie bij kinderen
De belangrijkste symptomen zijn catarrale verschijnselen. Het lichaam verkeert in een staat van algehele intoxicatie. Bij focale pneumonie bij kinderen treden bepaalde symptomen op, waaronder radiologische veranderingen.
Het algemene intoxicatiesyndroom kan ook voorkomen bij een aantal andere ziekten. Het wordt gekenmerkt door tekenen van toxicose. Het gedrag van de baby verandert, er kan apathie worden waargenomen, of juist verhoogde prikkelbaarheid. Ernstige bewustzijnsstoornissen komen vaak voor, de eetlust neemt af, braken en tachycardie treden op. Braken treedt op in zeer ernstige gevallen. De koorts houdt langer dan 3 dagen aan. Het catarrale syndroom ontwikkelt zich tegen de achtergrond van een acute luchtweginfectie. In 50% van de gevallen wijst het op de aanwezigheid van longontsteking. Het begint allemaal met een hoest, meestal een natte hoest.
Longschade is een typisch symptoom van de ziekte. Kortademigheid manifesteert zich niet altijd, maar er is wel sprake van piepende ademhaling. De aanwezigheid van hematologische verschuivingen wijst op focale longschade. Röntgenfoto's worden uitgevoerd om de diagnose te bevestigen. Longontsteking wordt gekenmerkt door de aanwezigheid van homogene schaduwen of inhomogene verkleuringen.
Eerste tekenen
U kunt de aanwezigheid van longontsteking thuis vaststellen, zonder medisch onderzoek. De aandoening wordt gekenmerkt door een tekort aan lucht. Tegelijkertijd begint de ademhaling sneller te gaan en wordt de huid blauw. Deze aandoening is het eerste teken van de ziekte en treedt op tegen een achtergrond van schade aan de longblaasjes en de gladde spieren van de bronchiale wand.
De baby wordt prikkelbaar en huilt constant. De lichaamstemperatuur schommelt tussen de 38 en 40 graden. Het optreden van dergelijke symptomen vereist onmiddellijke ziekenhuisopname. Het kind heeft verminderde reflexen. Veranderingen in de voedselvertering en gewichtsverlies zijn mogelijk. Het kind kan voedsel weigeren en braakt vaak. Dit wijst op pathologische veranderingen in de darmen, die luchtwegaandoeningen kunnen veroorzaken.
Cardiovasculaire pathologie wordt vaak waargenomen. Deze kan gepaard gaan met een verstoring van de bloedtoevoer naar de longen. De klinische symptomen kunnen verergeren. De aanwezigheid van de ziekte kan worden vastgesteld door cyanose van de huid en zwelling van de ledematen. Tegen deze achtergrond ontwikkelen zich hartritmestoornissen. De baby kan overactief of juist lethargisch zijn. Weigeren om te eten, darmklachten en braken zijn andere tekenen van de ziekte.
Gevolgen
Focale pneumonie kan leiden tot ernstige veranderingen in het cardiovasculaire systeem. Tachycardie, verbreding van de percussiegrenzen en zelfs een gedempte eerste harttoon in de apex worden vaak waargenomen. Sommige patiënten hebben een donkere verkleuring van gemiddelde of lage intensiteit. In dit geval zijn hun contouren verstoord. Deze gevolgen treden op tegen de achtergrond van infiltratie. Maar als de acini zijn aangetast, zijn de ontstekingshaarden mogelijk niet zichtbaar op de röntgenfoto.
De longschaduw wordt aanzienlijk groter. Leukocytose kan worden vastgesteld in het bloed van het slachtoffer. Het aantal leukocyten kan onveranderd blijven, zelfs binnen de normale waarden, maar er is sprake van uitgesproken leukopenie. De BSE-indicator is verhoogd.
Tegenwoordig vormt focale pneumonie geen bijzonder gevaar. Deze kan worden genezen met moderne, effectieve antibiotica. Antibacteriële therapie geeft een positief resultaat en vermindert het risico op het ontwikkelen van de gevolgen aanzienlijk.
Complicaties
Focale pneumonie leidt niet tot ernstige complicaties. Tegenwoordig is het perfect behandelbaar. Zo is het mogelijk om niet alleen de vervelende symptomen te elimineren, maar ook de ziekte in zijn geheel. Moderne antibacteriële medicijnen doen echt wonderen.
Ondanks een dergelijke optimistische prognose is het niet de moeite waard om de mogelijkheid van gevolgen volledig uit te sluiten. Het cardiovasculaire systeem kan dus als eerste lijden. Tachycardie kan zich ontwikkelen. Ook de bloedsomloop kan lijden. Het meest interessante is dat het aantal leukocyten binnen de normale waarden blijft, maar leukocytose of leukopenie nog steeds wordt gedetecteerd. De bezinkingsindex is verhoogd.
Als u tijdig met de behandeling begint, kunnen de symptomen gemakkelijk verdwijnen en het risico op verdere gevolgen worden verminderd. Focale pneumonie leidt zelden tot een fatale afloop. U hoeft zich hierover geen zorgen te maken.
Diagnose van focale pneumonie bij kinderen
De aanwezigheid van de ziekte wordt herkend door hoesten en de aanwezigheid van tekenen van acute luchtweginfecties; longontsteking wordt gekenmerkt door een hoge temperatuur die langer dan 3 dagen aanhoudt. In dit geval is differentiatie van het proces noodzakelijk. Bij het diagnosticeren van focale pneumonie moet de arts de onderste luchtwegen bij kinderen onderzoeken. De ziekte wordt gekenmerkt door de aanwezigheid van een verkort percussiegeluid, ademhalingsproblemen en piepende ademhaling.
In het tweede stadium moet longontsteking worden onderscheiden van bronchitis. Het wordt gekenmerkt door snelle ademhaling, vooral in gevallen waarin de laesie uitgebreid is. Dit symptoom is echt significant als er geen tekenen van obstructie zijn. Tijdens de diagnostiek constateert de specialist een verkorting van het percussiegeluid. Boven de laesie kan een licht borrelend of piepend geluid worden waargenomen.
Bij het stellen van de diagnose baseren ze zich op laboratoriumgegevens. De aanwezigheid van leukocytose kan wijzen op focale pneumonie. Deze aandoening wordt gekenmerkt door een bepaalde leukocytenconcentratie, die schommelt binnen het bereik van minder dan 10 109 / l. De bezinkingsindex (ESR) is gelijk aan of aanzienlijk hoger dan 30 mm / u. In sommige gevallen wordt C-reactief proteïne voorgeschreven voor de diagnose. De waarde hiervan moet hoger zijn dan 30 mg / l.
Testen
Bij het stellen van de diagnose letten artsen niet alleen op externe gegevens. Laboratoriumonderzoek en biochemische indicatoren spelen een belangrijke rol. Laboratoriumbloed wordt afgenomen via de vinger. Een toename van leukocyten of lymfocyten is kenmerkend voor een ontstekingsproces in het lichaam. De bezinkingsindex (BSE) speelt een speciale rol; bij een normale toestand mag deze de norm niet overschrijden.
Een verhoogd aantal leukocyten wijst op de aanwezigheid van bacteriële ontstekingen in het lichaam. Bij ernstige intoxicatie wordt een toename van staafvormige vormen waargenomen. Lymfocyten kunnen antilichamen produceren, met als belangrijkste doel virussen te vernietigen.
Veranderingen in het lichaam kunnen worden waargenomen met de BSE-indicator. Deze geeft de hoogte van de erytrocytenkolom aan de onderkant van de haarvaten aan. Deze wordt binnen een uur gevormd door sedimentatie. Normaal gesproken ligt de snelheid tussen 1 en 15 mm per uur. Bij longontsteking kan de indicator meerdere malen stijgen tot 50 mm per uur. De BSE is de belangrijkste indicator voor het beloop van de pathologie.
Biochemische analyses stellen ons in staat de impact van het pathologische proces op andere organen en systemen in het lichaam te beoordelen. Een verhoogd urinezuurgehalte wijst op problemen met de nieren. Een verhoogde leverenzymspiegel wijst op de vernietiging van hepatocyten.
Instrumentele diagnostiek
Het uitvoeren van diagnostische metingen vereist het specificeren van de aard en specificiteit van de ziekteverwekker, evenals de ernst van het ontstekingsproces. Instrumentele diagnostiek, met behulp van speciale technieken, helpt hierbij.
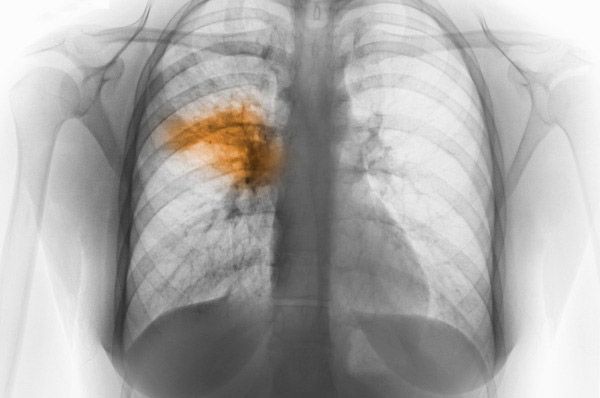
De belangrijkste methode in dit geval is röntgenonderzoek van de borstorganen. Bij focale laesies toont het beeld duidelijk verschillende soorten verdonkering of schaduw. Computertomografie is een even effectieve manier om de ziekte te diagnosticeren. Hiermee is het mogelijk om infiltratie van longweefsel op te sporen. Bronchografie maakt het mogelijk om cariësholtes op te sporen. Vaak wordt gebruikgemaakt van radionuclideonderzoek van de longbloedstroom.
Het is onmogelijk om uitsluitend op basis van instrumenteel onderzoek een diagnose te stellen. Voor een volledig beeld zijn de uitslagen van laboratoriumonderzoek noodzakelijk. De arts beslist welke instrumentele methoden hij gebruikt.
Differentiële diagnostiek
De eerste stap is het onderzoeken van de patiënt. Longontsteking wordt gekenmerkt door een hoge temperatuur (onder de 38 graden Celsius), koude rillingen en algemene zwakte. In dit stadium wordt differentiële diagnostiek toegepast, omdat het noodzakelijk is om veranderingen in de bloedsomloop te identificeren. Een bloedonderzoek kan duidelijke leukocytose vaststellen. Naast bloedonderzoek wordt ook sputumonderzoek uitgevoerd, dit helpt bij het vaststellen van de verwekker van de ziekte.
Andere "grondstoffen" worden niet ter onderzoek aangeboden. Tenminste, in het stadium van ziektedetectie is dit niet nodig. Na verloop van tijd wordt urine ter onderzoek aangeboden. Een hoog zuurgehalte wijst op een uitbreiding van het ontstekingsproces. Hoogstwaarschijnlijk zijn de nieren aangetast. De diagnose wordt gesteld op basis van de gecombineerde gegevens van differentiële en instrumentele studies. Dit stelt u in staat alle nuances te herkennen en een effectieve behandeling voor te schrijven die complicaties voorkomt.
Met wie kun je contact opnemen?
Behandeling van focale pneumonie bij kinderen
Allereerst moet het kind in het ziekenhuis worden opgenomen; de ziekte kan niet vanzelf genezen. Zodra de diagnose correct is gesteld, start de erytropische therapie. Bij twijfel moet er een röntgenfoto worden gemaakt voordat er met focale therapie bij een kind wordt begonnen.
Tegenwoordig wordt de ziekte bestreden met antibiotica uit de penicillinereeks. Daarnaast worden vaak enzymremmers gebruikt. Medicijnen zoals Augmentin en Timentin hebben in dit geval hun effectiviteit bewezen.
Thuis moet u uw kind de normale zorg bieden. Naast medicijnen is het belangrijk om gezond te eten en een drinkregime op te stellen. Het dieet moet bestaan uit lichte maaltijden en producten. De voorkeur gaat uit rundvlees, groenten, fruit en magere kip. Drinkregime speelt een speciale rol. Koorts kan leiden tot uitdroging. Een ruime hoeveelheid vocht helpt om slijm uit het lichaam te verwijderen. Kinderen moeten 3 liter water drinken, bij voorkeur alkalisch mineraalwater, vruchtensappen en melk.
Het is noodzakelijk om bedrust te nemen. Het is belangrijk dat het beddengoed en ondergoed van de baby altijd schoon zijn. Als de baby koorts heeft, zweten we immers veel. De kamertemperatuur mag niet hoger zijn dan 20 graden. De kamer moet geventileerd worden, maar er mag geen tocht ontstaan.
Baby's moeten 150 ml vocht per kilogram lichaamsgewicht per dag krijgen. Als de baby borstvoeding krijgt, moet de moeder de hoeveelheid vocht die ze drinkt in de gaten houden. In een ziekenhuisomgeving wordt de ontbrekende hoeveelheid vocht intraveneus toegediend.
Geneesmiddelen
Medicamenteuze behandeling omvat het gebruik van antibacteriële therapie. Antibiotica worden direct na de diagnose voorgeschreven. Bij antibacteriële therapie moet rekening worden gehouden met de duur van de inwerking van het geneesmiddel. Aan het begin van de behandeling wordt de voorkeur gegeven aan breedspectrumantibiotica. Meestal worden ampicilline, levomycetine en tetracycline voorgeschreven. Bij longontsteking veroorzaakt door Pseudomonas aeruginosa wordt de voorkeur gegeven aan Nizoral, nystatine en metronidazol.
- Ampicilline. Het geneesmiddel wordt oraal ingenomen, ongeacht de voedselinname. Een enkele dosis is 0,5 gram. De maximale dosering mag niet hoger zijn dan 3 gram. Kinderen jonger dan 3 jaar mogen dit geneesmiddel niet gebruiken. Allergische reacties, misselijkheid, diarree en stomatitis zijn mogelijk.
- Levomycetine. Het medicijn wordt 30 minuten voor de maaltijd ingenomen. Dosering - 0,5 gram, maximaal - 3 gram. Het medicijn mag niet worden ingenomen bij huidaandoeningen en bij pasgeborenen. Bijwerkingen: dyspeptische verschijnselen, hallucinaties.
- Tetracycline. Het medicijn wordt 4 keer per dag ingenomen, één tablet per keer. Het is raadzaam om dit 30-60 minuten voor de maaltijd te doen. Contra-indicaties: kinderen jonger dan 8 jaar, overgevoeligheid. Allergische reacties kunnen optreden.
- Nizoral. Het medicijn wordt eenmaal daags gebruikt. De duur van de behandeling is afhankelijk van de toestand van de patiënt. Mensen met ernstige lever- en nierfunctiestoornissen mogen het niet gebruiken. Het kan dyspeptische klachten veroorzaken.
- Nystatine. Het geneesmiddel wordt gebruikt ongeacht de voedselinname. De dosering wordt individueel voorgeschreven en de behandelingsduur mag niet langer zijn dan 10 dagen. Het geneesmiddel mag niet worden gebruikt bij overgevoeligheidsreacties. Negatieve reacties van het lichaam, zoals allergieën en dyspeptische verschijnselen, zijn niet uitgesloten.
- Metronidazol. Het geneesmiddel kan zowel in de vorm van tabletten als zetpillen worden ingenomen. De dagelijkse dosis is niet meer dan 2 tabletten per dag. Zetpillen worden 's nachts rectaal ingebracht gedurende 10 dagen. Het geneesmiddel mag niet worden gebruikt bij overgevoeligheid. Het kan een aantal bijwerkingen veroorzaken, waaronder een metaalachtige smaak in de mond, misselijkheid en algehele malaise.
De gebruikte breedspectrumantibiotica zijn onder andere: cefamandol, mezlocilline en tobromycine. De behandelingsduur mag niet langer zijn dan 15 dagen.
- Cefamandol. Het geneesmiddel wordt intraveneus of intramusculair toegediend. 50-100 mg per kilogram lichaamsgewicht is voldoende. De dosering wordt bepaald door de behandelend arts. Het geneesmiddel mag niet worden gebruikt door pasgeborenen. Misselijkheid, braken en huiduitslag kunnen optreden.
- Mezlocilline. Het medicijn wordt voorgeschreven in een dosering van 75 mg per kilogram lichaamsgewicht. Het medicijn kan zelfs door pasgeborenen worden gebruikt, maar met de nodige voorzichtigheid. Mensen met een verhoogde gevoeligheid voor de bestanddelen van het medicijn lopen risico. Het ontwikkelen van dyspeptische verschijnselen en allergieën is niet uitgesloten.
- Tobromycine. Voor gebruik is een gevoeligheidstest noodzakelijk. De dosering wordt strikt individueel voorgeschreven. Het wordt sterk afgeraden om het geneesmiddel te gebruiken in geval van overgevoeligheid. Hoofdpijn, misselijkheid en algemene lethargie kunnen optreden.
Dit zijn lang niet alle medicijnen die worden gebruikt bij de behandeling van focale pneumonie. De meest voorkomende opties zijn hierboven weergegeven. Hoe de behandeling en hulp moet worden uitgevoerd, welke medicijnen moeten worden gebruikt, beslist de behandelend arts.
Volksremedies
Traditionele geneeskunde staat bekend om zijn grote aantal effectieve recepten. Ze stellen je allemaal in staat om van een ziekte af te komen zonder je lichaam te schaden. Maar bij het gebruik van traditionele geneeskunde is één ding belangrijk: het is niet aan te raden om het zonder medisch advies te gebruiken. Geneeskrachtige kruiden kunnen niet altijd even goed helpen als een kwalitatief antibioticum.
Het wordt aanbevolen om een warme infusie van viooltjeskruid te drinken. Het is raadzaam om tinctuur van citroengras tweemaal daags te gebruiken, 30 druppels. De meest geschikte tijd hiervoor is 's ochtends en 's middags. Gewone olijfolie kan ook helpen, mits deze op kamertemperatuur is. Havermout met boter en honing helpt ook bij de behandeling van de ziekte, mits deze zeer vloeibaar is.
Het wordt aanbevolen om drie keer per dag een afkooksel van aloëbladeren met honing te nemen. De remedie is eenvoudig te bereiden: snijd een aloëblad af en meng het met 300 gram honing. Meng dit alles met een half glas water en laat het 2 uur op laag vuur koken.
 [ 26 ], [ 27 ], [ 28 ], [ 29 ]
[ 26 ], [ 27 ], [ 28 ], [ 29 ]
Kruidenbehandeling
Om effectieve remedies te bereiden, is het voldoende om alleen maar geneeskrachtige kruiden te gebruiken. Traditionele behandelmethoden worden al lang gebruikt. Dankzij deze methoden kan elke ziekte worden genezen, maar voordat u voor een kruidenbehandeling kiest, is het raadzaam om een arts te raadplegen.
- Recept #1. Neem gelijke delen longkruid, duizendguldenkruid, salie, alsem en weegbree. Maal alle ingrediënten fijn en giet er anderhalve liter kokend water over. Laat het middel een nacht trekken en zeef het 's ochtends. Drink het 2-3 keer per dag tot het volledig hersteld is.
- Recept #2. Neem gelijke hoeveelheden tijm, duizendknoop, dille, anijs, zoethoutwortel en dennenknoppen. Maal alle ingrediënten grondig en giet er een halve liter kokend water over. Laat het mengsel een nacht trekken en zeef het 's ochtends. Neem het 2-3 keer per dag tot het volledig hersteld is.
- Recept #3. Neem berkenbladeren of -knoppen, sint-janskruid, eucalyptus, touw, hartgespan en honingklaver. Verdun dit alles met heemst, alant, blauwe vlieg en engelwortel. Voeg toortsbloemen toe aan het boeket. Alle ingrediënten moeten in een koffiemolen worden gemalen en met een halve liter kokend water worden overgoten. Laat het mengsel een nacht trekken, maal het vervolgens fijn en gebruik het tot drie keer per dag.
Homeopathie
Homeopathische middelen hebben zich al sinds de oudheid bewezen. Ze kunnen echter niet iedereen helpen. Ze zijn namelijk gebaseerd op natuurlijke componenten. Het is belangrijk dat iemand geen allergie heeft voor bepaalde componenten. Anders veroorzaakt homeopathie schade.
Er zijn bepaalde medicijnen die ontstekingsprocessen in de luchtwegen, waaronder longontsteking, helpen bestrijden. Verbeteringen door het gebruik van deze medicijnen zijn al op de tweede dag merkbaar. Als dit niet gebeurt, is het de moeite waard om de voorkeur te geven aan een ander medicijn.
Arsenicum album. Dit middel heeft een uitgesproken effect bij rechtszijdige longontsteking. Antimonium tartaricum. Het wordt gebruikt bij slijmvorming en een gorgelend geluid vanuit de borst. Bryonia alba. Het wordt gebruikt bij hoge koorts en pijn op de borst. Kali carbonicum. Het wordt gebruikt tijdens een exacerbatie, wanneer de baby erg rilt en de oogleden gezwollen zijn. Lycopodium. Het helpt goed bij rechtszijdige longontsteking. Fosfor. Het wordt gebruikt bij een zwaar gevoel op de borst, vooral wanneer de pijn optreedt wanneer de baby op de linkerzij ligt. Pulsatilla. Het helpt het ontstekingsproces te beheersen en kalmeert het kind. Zwavel wordt gebruikt bij brandend maagzuur.
Het wordt sterk afgeraden om zelf homeopathische middelen te gebruiken. Doe dit alleen onder begeleiding van een ervaren specialist op dit gebied.
Chirurgische behandeling
Chirurgische ingrepen worden zeer zelden toegepast. Ze zijn geïndiceerd voor bepaalde categorieën slachtoffers. Chirurgische behandeling wordt daarom vaak alleen toegepast als er complicaties zijn opgetreden of als er een risico bestaat dat deze zich ontwikkelen.
In sommige gevallen blijkt conservatieve therapie niet effectief te zijn. Dit gebeurt bij een voldoende mate van activiteit. Dit fenomeen is mogelijk bij een prevalentie van het proces en een duur van minstens een jaar. De laesie kan verder reiken dan de longen, wat chirurgische correctie vereist. Vanaf de leeftijd van 7 jaar, en ook bij het optreden van complicaties, is een chirurgische ingreep de enige kans om de ziekte te overwinnen.
Chirurgische ingrepen hebben contra-indicaties. Zo kan het niet worden toegepast bij een uitgebreid bilateraal proces dat is ontstaan tegen de achtergrond van genetisch bepaalde erfelijke aandoeningen. Ook systeemziekten behoren tot de contra-indicaties.
Preventie
Preventieve maatregelen omvatten onder meer verharding. De baby moet al op jonge leeftijd gewend raken aan luchtbaden en natte massages. Dit zal het immuunsysteem versterken. Zo zal het kind beter bestand zijn tegen bacteriën, virussen en verkoudheid. Preventie vanaf jonge leeftijd is daarom erg belangrijk.
In de meeste gevallen ontwikkelt focale pneumonie zich tegen de achtergrond van griep. De eerste preventieve maatregel is daarom het tijdig elimineren van de ziekte. Verwaarloos geen methoden om de immuniteit van het kind te versterken.
Als de baby aan langdurige aandoeningen lijdt, is het noodzakelijk om de ontwikkeling van zwellingen te voorkomen. Het kind moet zich vaker omdraaien tijdens het liggen. Tijdige behandeling van hart- en vaatziekten helpt mogelijke gevolgen te voorkomen. Tot slot moet het kind worden geleerd geen lucht door de mond in te ademen. Dit moet in de winter en herfst worden vermeden. De luchtwegen kunnen lichtjes worden bedekt met een sjaal. Het is raadzaam om langzaam te bewegen om een versnelde ademhaling te voorkomen.
Voorspelling
Als het kind tijdig antibacteriële therapie krijgt, zal het verdere verloop van de ziekte gunstig zijn. Na ontslag moet het kind worden aangemeld bij een apotheek. Dit voorkomt een terugval. Na ontslag uit het ziekenhuis mag het kind geen kinderdagverblijven bezoeken. Zijn lichaam is immers verzwakt en er bestaat een risico op herinfectie. Als u deze regels volgt, zal de prognose louter positief zijn.
De revalidatieperiode mag niet worden genegeerd. Het is raadzaam deze door te brengen in speciale ziekenhuisafdelingen of sanatoria. Dagelijkse ademhalingsoefeningen zullen nuttig zijn. Wat betreft voeding, is het belangrijk dat deze rationeel is. Revalidatie met medicijnen moet worden uitgevoerd volgens individuele indicaties.
Fysiotherapie wordt veel toegepast. Het kind moet mosterdpleisters krijgen, ozokeriet op de borst aanbrengen en er wordt borstmassage gegeven. Als alle aanbevelingen strikt worden opgevolgd, zal de prognose uitsluitend positief zijn.
 [ 30 ]
[ 30 ]
Использованная литература

