Medisch expert van het artikel
Nieuwe publicaties
Gebroken femurhals
Laatst beoordeeld: 04.07.2025

Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
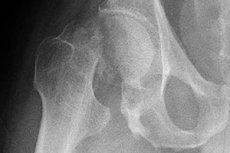
Trauma's zijn veelvoorkomende klachten die ons overal kunnen overkomen: op weg naar het werk, tijdens rust of thuis. Een van de gevaarlijkste traumatische verwondingen is een schending van de integriteit van het dijbeen, die kan optreden in de vorm van een volledige of gedeeltelijke fractuur: met een gedeeltelijke fractuur bedoelen we een botbreuk. Wat is bijvoorbeeld een breuk in de femurhals? Hoe ernstig is deze en wat is de aard van dergelijke schade?
Epidemiologie
Letsels aan de femurhals, en met name botbreuken, komen vaker voor bij oudere patiënten en ouderen, en met name bij postmenopauzale vrouwen. Jonge patiënten met femurhalsfracturen zijn zeldzaam.
Volgens de statistieken loopt 6% van de patiënten die een traumatoloog bezoeken een heupblessure op. Bijna 90% van deze patiënten zijn ouderen boven de 65 jaar, en de meesten van hen zijn vrouwen. [ 1 ]
Oorzaken femurhalsfracturen
Een heupfractuur kan onder allerlei omstandigheden ontstaan, zoals bij een verkeersongeval, op het werk of thuis, tijdens een gevecht, tijdens het sporten of tijdens het lopen op een gladde of oneffen ondergrond. [ 2 ] Andere oorzaken kunnen zijn:
- verkeerd gekozen intensiteit van de sporttraining;
- te intensief sporten zonder goede voorbereiding, warming-up of rek- en strekoefeningen;
- het dragen van ongemakkelijke schoenen of kleding, waardoor het risico op vallen toeneemt.
Over het algemeen ontstaan femurletsels bij jonge en middelbare patiënten als gevolg van een sterke impact - dit kan een auto-ongeluk zijn, of een val van grote hoogte. Op oudere leeftijd is de oorzaak vaak een directe klap of een harde landing op het heupgewricht. Bij ouderen ontstaan femurhalsscheuren bij een banale trip, wanneer het eigen lichaamsgewicht wordt overgebracht op een specifieke ledemaat. [ 3 ], [ 4 ], [ 5 ]
Risicofactoren
De volgende aandoeningen en omstandigheden worden beschouwd als risicofactoren:
- gebrek aan vitamine D in het lichaam;
- hypodynamie, lage fysieke activiteit;
- gebrek aan calcium in het lichaam;
- tekort aan micro-elementen (koper, zink, mangaan), wat leidt tot verstoring van de aanmaak van botweefsel;
- vitamine K-tekort;
- eiwittekort;
- ouder dan 50 jaar.
Pathogenese
In de meeste gevallen zijn scheurtjes in de femurhals een gevolg van osteoporose, demineralisatie van het bot en andere pathologische processen die de broosheid van het botweefsel vergroten.
Het is onmogelijk om de krachtfactor niet mee te wegen bij het ontstaan van een blessure, maar soms is zelfs een lichte krachtinslag voldoende om een scheur te laten ontstaan. Zo kunnen oudere mensen, zelfs na een normale val, zowel een scheur als een breuk oplopen. [ 6 ]
Ook de zogenaamde pathologische secundaire schade is het vermelden waard, die optreedt tegen de achtergrond van andere ziekten als gevolg van ongunstige veranderingen in het botweefsel. Zo kunnen we spreken van tumorprocessen met botmetastasen, waarbij scheuren ontstaan zonder enige invloed van kracht.
In de medische praktijk is de aanwezigheid van een specifieke oorzaak niet altijd evident, en veel patiënten schrijven pijn in de heupstreek in eerste instantie toe aan andere factoren. Dit compliceert zowel de diagnose als de behandeling aanzienlijk. In de regel is een val of ander letsel, waarna pijn in de lies optreedt (vooral bij het bewegen van het been), een reden voor een dringend bezoek aan een traumatoloog. [ 7 ]
Symptomen femurhalsfracturen
Het is niet altijd mogelijk om een femurhalsfractuur vast te stellen aan de hand van de symptomen, omdat deze niet altijd specifiek zijn en kunnen worden verward met een andere aandoening. De aspecificiteit van het klinische beeld is een probleem, aangezien patiënten een bezoek aan een arts uitstellen en het letsel verergert.
Het negatieve aspect is dat een femurhalsfractuur soms vrijwel geen tekenen van zichzelf vertoont. Dit gebeurt vooral vaak bij kleine verwondingen bij mensen met artrose of osteoporose.
Traumatologen herkennen over het algemeen de volgende eerste tekenen van gedeeltelijke botschade:
- Acute pijn bij een val of stoot (kan later afnemen).
- Zeurende pijn bij het bewegen van het been of bij het proberen erop te leunen.
- Het slachtoffer kan zelfstandig lopen, maar dit is erg moeilijk.
- De spieren in de lies worden pijnlijk en gespannen.
Als iemand eerder problemen met de heupgewrichten heeft gehad - bijvoorbeeld artrose - kan hij een scheur in de femurhals aanzien voor een verergering van een chronische ziekte. In zo'n geval is het belangrijk om het moment van de eerste tekenen te associëren met een blessure, een val, enz. Nog een belangrijk detail: de pijnklachten die gepaard gaan met een scheur in de femurhals verdwijnen niet tijdens de behandeling van artrose, omdat conventionele ontstekingsremmers de genezing van het beschadigde bot niet kunnen beïnvloeden.
Als u het letsel negeert, kan de scheur zich gemakkelijk ontwikkelen tot een breuk, vooral als het slachtoffer een normaal leven blijft leiden en het been regelmatig aan spanning blootstelt. De volgende symptomen wijzen op een breuk:
- De voet staat onnatuurlijk naar buiten.
- Er ontstaat bloeding (blauwe plekken) of ernstige roodheid.
- Het been is iets ingekort.
- Een persoon die rechtop staat, is niet in staat om zijn hiel op te tillen en tegelijkertijd zijn ledemaat in de lucht te houden.
- Soms stijgt de lichaamstemperatuur.
Bij complexe gevallen wordt de schade vastgesteld met behulp van röntgenstraling.
Heupfractuur bij ouderen
Ouderen die een heupblessure hebben opgelopen, lopen extra risico vanwege het volgende:
- Hoe ouder de patiënt, hoe groter de kans op complicaties, zowel lichamelijk als psychisch.
- Ouderen hebben vaak last van een verzwakt immuunsysteem en chronische aandoeningen aan het cardiovasculaire en respiratoire stelsel. Deze aandoeningen kunnen verergeren door verwondingen en een langdurige sedentaire toestand.
- Ouderen hebben bijna altijd last van gewrichtsproblemen, wat een negatief effect kan hebben op het genezingsproces van de scheur.
- Langdurige bedrust heeft een negatieve invloed op de werking van het cardiovasculaire stelsel en het ademhalingsstelsel, er treedt spieratrofie en congestie op.
- Ouderen kunnen depressief worden en er kunnen neuroses ontstaan. Gebrek aan motivatie en een depressieve stemming van de patiënt kunnen de genezingsprognose negatief beïnvloeden.
Stages
De genezing van een femurhalsfractuur wordt doorgaans onderverdeeld in verschillende fasen: het botletsel zelf, de herstelfase en de remodelleringsfase.
De eerste fase is dus het moment van de verwonding, wanneer de bloedtoevoer verstoord raakt en een pathologisch proces zich ontwikkelt. Verschillende mechanismen worden geactiveerd – van ontsteking tot weefselnecrose. Hoe minder de bloedsomloop in het verwondingsgebied lijdt, hoe beter de genezing zal zijn.
De herstelfase gaat gepaard met processen van ossificatie van nieuwe celstructuren. Bij voldoende osteosynthese wordt het beschadigde gebied vervangen door jong weefsel: dit proces wordt contactgenezing genoemd.
Er ontstaat botcallus – een belangrijke factor bij botfusie. Het nieuwe weefsel bedekt de fractuurplek en fungeert als basis, zoals een biomatrix. Dit is noodzakelijk voor hoogwaardige fusie en reconstructie van het fragment.
Callusvorming vindt als volgt plaats: in het gebied van de scheur beginnen nieuwe celstructuren zich actief te delen, hun overschot wordt waargenomen en dient vervolgens als callusbasis. Geleidelijk verandert de callus van structuur - vanaf dat moment spreken we van het begin van de "versmelting" van de scheur. De botcallus verandert in een sponsachtig fragment, calcium hoopt zich erin op en de sterkte neemt toe.
Vormen
Een femurhalsfractuur kan zijn:
- enkel;
- meervoudig;
- door;
- oppervlakkig.
Scheuren kunnen ten opzichte van de as schuin, spiraalvormig of longitudinaal zijn.
Complicaties en gevolgen
De herstelperiode van het botweefsel bij een femurhalsfractuur kan tot zes maanden of langer duren. Gedwongen mobiliteitsbeperking, veranderingen in levensstijl en langdurige inactiviteit hebben een negatieve invloed op de psycho-emotionele toestand van patiënten: mensen raken vaak gegijzeld door depressies en neuroses. Het probleem beïnvloedt ook de fysieke conditie van patiënten: tegen de achtergrond van langdurige bedrust ontstaan bijvoorbeeld doorligwonden, neemt de bloedstagnatie in de veneuze vaten toe en treedt constipatie op. Vasculaire trombose en congestieve pneumonie zijn ook mogelijk.
Al deze complicaties zijn vooral kenmerkend voor oudere patiënten. Voor hen wordt geforceerde hypodynamie al snel een gewoonte, de wens om te herstellen verdwijnt en de nodige fysieke oefeningen worden genegeerd. Dit verergert het probleem verder: longcongestie, hartfalen en de patiënt kan overlijden.
De periode waarin de patiënt volledig kan herstellen hangt volledig af van zijn positieve stemming, maar ook van de juiste zorg, het geduld en het begrip van zijn dierbaren. [ 8 ]
Diagnostics femurhalsfracturen
De belangrijkste diagnostische methode bij het vermoeden van een femurhalsfractuur is instrumentele diagnostiek:
- onderzoeksradiografie;
- magnetische resonantie en computertomografie.
Röntgenfoto's worden gemaakt in de anteroposterieure en laterale projecties, dwars over de tafel. Om schade aan de nek te identificeren, wordt een röntgenfoto van het hele dijbeen gemaakt. In sommige gevallen is het vrij moeilijk om het letsel te onderzoeken, bijvoorbeeld als de patiënt een ernstige vorm van osteoporose heeft.
Als het probleem niet zichtbaar is op de röntgenfoto, maar het klinische beeld een breuk of scheur doet vermoeden, is MRI aan te raden. Deze methode wordt als 100% gevoelig en specifiek beschouwd.
Laboratoriumonderzoek wordt voorgeschreven om de algemene toestand van het lichaam te beoordelen. In de regel worden algemene klinische bloed- en urinetests uitgevoerd, en indien nodig een biochemisch bloedonderzoek.
Differentiële diagnose
Differentiële diagnostiek wordt verricht bij een fractuur van de femurhals, bij een dislocatie of kneuzing van het heupgewricht en bij een subtrochantere fractuur van het bovenste derde deel van het femur.
Behandeling femurhalsfracturen
Wat te doen als iemand gewond raakt? Je kunt niet met zekerheid zeggen hoe ernstig de verwonding is – bijvoorbeeld of het een kneuzing, een blauwe plek of een breuk is. Daarom is het belangrijk om de eerste hulp correct te verlenen om het slachtoffer geen letsel toe te brengen. [ 9 ] En dit moet gebeuren vóór de komst van de artsen:
- de gewonde persoon moet op zijn rug worden gelegd;
- bij hevige pijn moet u een tablet Ibuprofen of Ketoprofen geven;
- U kunt het geblesseerde been niet bewegen, dus is het raadzaam om het met een spalk te fixeren;
- het is niet nodig om de schoenen en kleding van het slachtoffer uit te trekken: integendeel, het is beter om het lichaamsdeel niet aan te raken totdat de medische specialisten arriveren;
- Als iemand tijdens het koude seizoen op straat valt, moet hij bedekt zijn om bevriezing te voorkomen;
- indien het nodig is het slachtoffer te verplaatsen, kan dit alleen gebeuren nadat de ledemaat geïmmobiliseerd is, en alleen op een harde brancard;
- Het is belangrijk om de gevallen persoon te kalmeren en te voorkomen dat hij/zij in paniek raakt en weggaat.
Daarom is het noodzakelijk om te wachten tot het medische team arriveert, of om de persoon zelf naar de eerste hulp te brengen met behulp van een brancard (dit kan geïmproviseerd zijn, bijvoorbeeld van omvergeworpen planken of multiplex).
Een heupfractuur moet behandeld worden en soms is een chirurgische ingreep nodig. Eerst wordt de patiënt in het ziekenhuis opgenomen en worden de nodige onderzoeken uitgevoerd. Vervolgens worden de nodige procedures voorgeschreven, met name massage en de mogelijkheid om op krukken te lopen. Leunen op het geblesseerde been is verboden: de behandelend arts beslist wanneer het slachtoffer weer zelfstandig kan lopen. [ 10 ]
Om het genezingsproces te versnellen en de patiënt zich beter te laten voelen, worden bepaalde medicijnen voorgeschreven.
Medicijnen die een arts kan voorschrijven
Pijnstillers |
|
Ibuprofen |
Het medicijn wordt gebruikt om acute pijn snel te verlichten, omdat het niet langdurig kan worden ingenomen vanwege de negatieve invloed op het spijsverteringsstelsel. De dosering ibuprofen bedraagt maximaal 400 mg per dosis, maar niet vaker dan eens per 4-6 uur. |
Ketanov |
Tabletten worden 3-4 keer per dag ingenomen, maar niet langer dan vijf dagen. Injecties worden intramusculair toegediend, in een individueel gekozen dosering, ook niet langer dan vijf dagen. Bijwerkingen kunnen zijn: spijsverteringsstoornissen, hoofdpijn en buikpijn. Bij langdurige behandeling neemt het risico op bloedingen toe. |
Solpadeïne |
Een pijnstiller op basis van paracetamol, cafeïne en codeïne. Niet goedgekeurd voor gebruik langer dan 3 dagen achter elkaar. Neem bij ernstige pijn 1-2 capsules om de 5 uur, maar niet meer dan acht capsules per dag. Bijwerkingen zijn vaak buikpijn, misselijkheid en braken, allergieën, psychomotorische agitatie of sufheid en nierfalen. |
Diuretica |
|
Veroshpiron |
Voorgeschreven om zwelling in het geblesseerde gebied te verlichten. Het medicijn wordt 1-2 keer per dag ingenomen, met een dagelijkse dosering van 50-100 mg. De behandelingsduur is 2 weken. Bijwerkingen: hartritmestoornissen, misselijkheid, menstruatieonregelmatigheden of metrorragie bij vrouwen. |
Furosemide |
Innemen vóór de maaltijd, rekening houdend met de maximale dagelijkse dosis van 1500 mg. Bijwerkingen: stofwisselingsstoornissen, uitdroging, hypercholesterolemie, allergieën, hartritmestoornissen, verlies van eetlust, algemene zwakte, slechtziendheid. |
Uitwendige zalven en gels |
|
Verdovende zalf |
Het product wordt dagelijks op het aangedane gebied aangebracht, eventueel onder een verband. Als u allergisch bent voor verdovingsmiddelen, mag u de zalf niet gebruiken. |
Diclofenac |
Diclofenaczalf of -gel wordt vaak gebruikt bij ontstekingen en pijn bij verwondingen. Breng het tot vier keer per dag aan op de pijnlijke plek en wrijf het zachtjes in. De behandelingsduur is maximaal twee weken. Mogelijke bijwerkingen: dermatitis, jeuk, huiduitslag, erytheem. |
Indovazin |
Gel met een pijnstillende en capillaire stabiliserende werking. Kan maximaal 4 keer per dag uitwendig worden aangebracht, de behandelingsduur is maximaal 10 dagen. Het geneesmiddel wordt doorgaans goed verdragen; huidirritatie in het toedieningsgebied treedt zelden op. |
Preparaten met chondroïtine |
|
Teraflex |
Een gecombineerd preparaat van D-glucosamine en chondroïtine stimuleert de regeneratie van kraakbeenweefsel. Teraflex wordt oraal ingenomen, 1 capsule driemaal daags, gedurende een lange periode (minimaal 8 weken). Bijwerkingen treden zelden op en uiten zich voornamelijk in dyspeptische stoornissen of allergische reacties. |
Chondroïtinecomplex |
Het medicijn versnelt de vorming van boteelt. De capsules worden oraal ingenomen, één stuk driemaal daags gedurende een maand, en daarna overstappen op tweemaal daags gedurende een lange periode. Bijwerkingen kunnen zijn: constipatie, diarree, duizeligheid, algemene zwakte en allergische reacties. |
Vitaminen en mineralen
Vitamine- en mineralenpreparaten met calcium zijn een uitstekende manier om de botstructuur te verbeteren en het lichaam te voorzien van alle noodzakelijke stoffen om de genezing van een heupfractuur te versnellen. Bij botschade raden artsen calciumbevattende producten aan. De opname van dit micro-element wordt aanzienlijk verhoogd wanneer het samen met vitamine D en ascorbinezuur wordt ingenomen. De volgende combinatiepreparaten kunnen worden aanbevolen:
- Calcemin Advance;
- Feminex calcium;
- Calcemine Zilver;
- Calcium D3 Nycomed;
- Marine calcium Biobalance met vitamine C en D 3.
Naast het gebruik van farmaceutische producten is het noodzakelijk om uw voeding aan te passen. Het is verstandig als de volgende producten in uw dagelijkse voeding aanwezig zijn:
- zuivelproducten, noten en zaden, witte kool (bronnen van calcium);
- groenten, bananen, zeevruchten, gekiemde tarwekorrels (bronnen van magnesium);
- peulvruchten, harde kaas, boekweit en havermout, eieren (bronnen van fosfor);
- zeevruchten, sesam, pompoenpitten, noten (bronnen van zink);
- visolie, citrusvruchten, kiwi, bessen, paprika's (bronnen van vitamine D en C).
Fysiotherapiebehandeling
Fysiotherapie wordt alleen vergoed tijdens het herstel na een heupfractuur. De volgende procedures worden aanbevolen:
- magnetische therapie;
- lasertherapie;
- ultrahoge frequentietherapie;
- massage;
- reflexologie;
- hydrotherapie, balneotherapie.
Elk van de voorgestelde methoden wordt toegepast in kuren van tien tot twaalf behandelingen. Het is raadzaam de behandeling drie tot vier keer per jaar te herhalen.
Volksremedies
Patiënten zijn bereid veel te doen om de genezing te versnellen en sneller terug te keren naar hun normale leven. Ook traditionele behandelmethoden worden overal toegepast.
- Om de "binding" van het bot te verbeteren, wordt een krachtige magneet gebruikt die dagelijks 20 minuten met de klok mee over het beschadigde gebied wordt bewogen. Het aantal behandelingen bedraagt maximaal 20. Na 6 weken mag de behandeling worden herhaald. Contra-indicaties voor het gebruik van een magneet kunnen tumoren, bloedziekten, recente hartaanvallen of beroertes zijn.
- Het inwendig drinken van uienbouillon helpt goed (fruit een paar middelgrote uien en kook ze vervolgens tien minuten in 1 liter water). De drank wordt niet gezeefd, maar tussen de maaltijden door gedronken, 200 ml driemaal daags.
- Behandel de beschadigde plek dagelijks met dennenolie en eet daarnaast een halve theelepel gemalen eierschalen (twee keer per dag, voor het ontbijt en het avondeten).
- Eet dagelijks 2-3 walnoten. Neem regelmatig aspic (gelei, maar dan zonder zout en suiker) op in je voeding, minstens 2 keer per week, gedurende langere tijd.
Kruidenbehandeling
- Paardenstaart is een bekende diuretische plant, maar weinig mensen weten dat het rijk is aan silicium, een essentieel bestanddeel voor de genezing van botbreuken. Om het medicijn te bereiden, neem 1 eetlepel gedroogde plant, giet er 250 ml kokend water over en laat 15-25 minuten trekken onder een deksel. Filter de infusie en drink driemaal daags een derde glas.
- Een mengsel van gemalen valeriaanwortel, sint-janskruid en kamillebloemen verzacht niet alleen, maar voorkomt ook de ontwikkeling van ontstekingen in het beschadigde gebied. Neem 1 eetlepel van hetzelfde plantenmengsel, giet er 250 ml kokend water over en laat het twintig minuten afgedekt staan. Filter het vervolgens en drink het 's ochtends, voor de lunch en voor het avondeten op (100 ml).
Daarnaast kunt u kompressen op basis van kruidenmengsels toepassen:
- smeerwortelstok wordt twintig minuten gekookt, afgekoeld en gemalen;
- De wortelstok van smeerwortel wordt gekookt in 500 ml water tot hij dik wordt.
Als u reuzel aan de bovengenoemde afkooksels toevoegt, kunt u het product als zalf gebruiken. Wrijf het tweemaal daags op de aangedane plek.
Homeopathie
Niet alle patiënten en artsen vertrouwen homeopathie, maar deze middelen worden als veiliger en minstens zo effectief beschouwd als traditionele medicijnen. Homeopathische preparaten kunnen worden gebruikt bij verwondingen bij kinderen en ouderen, ze verminderen de noodzaak van overmatige doses pijnstillers, verkorten de genezingsperiode van botbreuken en hebben geen bijwerkingen.
Homeopathische specialisten adviseren om aandacht te besteden aan de volgende middelen:
- Symphytum (Smeerwortel) – heelt scheuren en breuken, voorkomt problemen met de fusie van botweefsel en elimineert de zeurende pijn.
- Arnica – verlicht de pijn en verkort de genezings- en herstelperiode aanzienlijk.
- Eupatorium – werkt als een homeopathisch analoog van Arnica, elimineert pijn en botpijn.
- Calcium phosphoricum - voorgeschreven in een lage dosering (3 of 6 dagen), zorgt ervoor dat calcium wordt opgenomen en gebruikt wordt ter versterking van het botweefsel. Versnelt het proces van het vastgroeien van de femurhals.
- Wijnruit - is geschikt als eerste hulp middel bij verwondingen aan de heupgewrichten, alsook voor de behandeling van slecht genezende, pijnlijke scheuren.
Er zijn niet alleen de genoemde, maar ook andere medicijnen die de toestand van het slachtoffer kunnen verlichten en de genezing kunnen versnellen. Om de meest optimale remedie te kiezen, is het noodzakelijk om rekening te houden met alle tekenen van pathologie en de reactie van een bepaald organisme op het letsel te evalueren. Niettemin zullen de bovengenoemde homeopathische middelen effectief zijn voor de meeste patiënten die een femurhalsfractuur hebben opgelopen.
Chirurgische behandeling
De noodzaak tot chirurgische interventie wordt bepaald na een grondige diagnose, met behulp van röntgenfoto's, computertomografie of magnetische resonantiebeeldvorming. [ 11 ]
In sommige gevallen is een femurhalsfractuur niet operatief in te stellen, maar soms is het onvermijdelijk. Bijvoorbeeld bij diepe botbeschadigingen is er een groot risico op complicaties (necrose, enz.).
Afhankelijk van het type scheur worden specifieke structuren in het bot geplaatst – zoals spaken, pennen of staven. Ook kan, afhankelijk van de indicatie, vervanging van het gewricht door een prothese worden aanbevolen – in gedeeltelijke of volledige uitvoering. [ 12 ]
Bij femurhalsscheuren wordt de ingreep meestal onder röntgendoorlichting uitgevoerd: het kapsel wordt niet geopend. Endoprothesen worden alleen aanbevolen bij een verhoogd risico op complicaties.
Herstel van een heupfractuur
Nadat alle noodzakelijke behandelingen zijn uitgevoerd, wordt de patiënt met een heupfractuur doorgestuurd naar een revalidatiecentrum, waar hem de volgende herstelmethoden worden aangeboden:
- Pijnverlichtende procedures – een combinatie van pijnstillers met fysiotherapie en manuele therapie. Indien nodig wordt het dragen van een fixerende orthese aanbevolen – een hulpmiddel om de pijn te verminderen.
- Bestrijding van fysieke inactiviteit – er worden verschillende preventieve methoden gebruikt om trofische aandoeningen, cardiovasculaire aandoeningen, ademhalings- en spijsverteringsstoornissen te voorkomen. Massage en hygiëneprocedures spelen hierbij een speciale rol.
- Speciale fysieke training – deze revalidatiemethode wordt relevant wanneer de patiënt verbetering in zijn toestand begint te voelen. De belasting wordt individueel gekozen, met een geleidelijke toename in de frequentie en duur van de oefeningen. In de beginfase worden de oefeningen uitgevoerd met behulp van een bandage.
- Psychotherapie – deze methode houdt in dat de emotionele toestand van de patiënt wordt hersteld, wat vooral bij oudere patiënten van groot belang is.
- Door veranderingen in de voeding aan te brengen, wordt het dieet verzadigd met mineralen en vitaminen, zoals calcium en silicium. Deze zijn nodig om het herstel te versnellen en het botweefsel te versterken.
Alle bovengenoemde maatregelen zorgen ervoor dat de herstelperiode aanzienlijk korter wordt: de herstelperiode verloopt sneller en de patiënt heeft alle kans om zijn normale levensritme weer op te pakken.
Het voorkomen
U kunt een heupfractuur voorkomen als u deze aanbevelingen opvolgt:
- Let op uw dieet, eet hoogwaardige en gezonde voeding;
- de werk- en rusttijden goed organiseren;
- vermijd fysieke inactiviteit en overmatige overbelasting;
- vermijd het tillen van te zware voorwerpen;
- vermijd roken en alcohol drinken;
- overgewicht bestrijden;
- houd u aan de veiligheidsmaatregelen, zowel op het werk als thuis;
- na 40 jaar, neem daarnaast calciumhoudende medicijnen en chondroprotectoren;
- Kies kleding en schoenen waarin u zich veilig en comfortabel kunt bewegen.
Op oudere leeftijd is het erg belangrijk om het risico op letsel te minimaliseren. Het is wenselijk dat er in huis geen hoge drempels, opgevouwen tapijten en vloerkleden zijn waar iemand aan kan blijven haken en over kan struikelen. Het is noodzakelijk om een antislip rubberen mat op de badkamervloer te leggen en leuningen aan de muur te bevestigen, zodat de oudere zich kan vasthouden bij het opstaan uit het toilet of bad.
Prognose
De femurhals heeft geen periostlaag. De bloedtoevoer naar dit botgedeelte is onvoldoende, waardoor verwondingen hier slecht genezen. Onvoldoende voeding leidt vaak tot onvoldoende botfusie. Na verloop van tijd wordt de scheurplek gefixeerd met een dicht litteken van bindweefsel: dit wordt fibreuze fusie genoemd. [ 13 ] De prognose hangt van veel factoren af: de leeftijd en gezondheid van de patiënt, de locatie van de verwondingslijn, de diepte en lengte ervan. [ 14 ] In sommige ongunstige gevallen kan de scheur invaliditeit veroorzaken.

