Medisch expert van het artikel
Nieuwe publicaties
Ischaemische cardiomyopathie
Laatst beoordeeld: 29.06.2025

Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
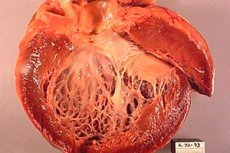
Ischemische cardiomyopathie (ICM) is een hartaandoening die ontstaat als gevolg van ischemie van de hartspier, dat wil zeggen onvoldoende bloed- en zuurstoftoevoer naar de hartspier. Deze aandoening kan optreden als gevolg van vernauwing of blokkade van de kransslagaders die het hart van bloed voorzien. Ischemische cardiomyopathie kan leiden tot verslechtering van de hartfunctie en het ontstaan van hartfalen.
Belangrijke risicofactoren voor de ontwikkeling van ischemische cardiomyopathie zijn atherosclerose (cholesterolafzetting op de slagaderwanden), arteriële hypertensie (hoge bloeddruk), roken, diabetes, stoornissen in de vetstofwisseling, erfelijke aanleg en andere factoren die bijdragen aan de ontwikkeling van atherosclerose.
De belangrijkste symptomen van ischemische cardiomyopathie kunnen zijn:
- Pijn of druk op de borst (angina pectoris) die kan optreden bij inspanning of stress.
- Kortademigheid en vermoeidheid.
- Gevoelens van een sterke hartslag of een onregelmatige hartslag.
- Zwelling (bijvoorbeeld zwelling van de benen).
- Zwakte en verslechtering van de algemene gezondheid.
De diagnose ischemische cardiomyopathie wordt meestal gesteld na diverse onderzoeken, zoals een ECG, echocardiografie, coronarografie en inspanningstesten. De behandeling van ischemische cardiomyopathie omvat correctie van risicofactoren (bijvoorbeeld behandeling van arteriële hypertensie, stoppen met roken), medicamenteuze behandeling om de bloedtoevoer naar het hart te verbeteren en de symptomen te beheersen, en soms een operatie zoals angioplastiek met stentplaatsing of coronaire bypassoperatie. De behandeling kan ook bestaan uit veranderingen in levensstijl, zoals regelmatige lichaamsbeweging, dieet en matig alcoholgebruik.
Vroegtijdige medische aandacht en naleving van de behandelingsaanbevelingen kunnen de prognose voor patiënten met ischemische cardiomyopathie aanzienlijk verbeteren. [ 1 ]
Oorzaken ischemische cardiomyopathie
Dit zijn de belangrijkste oorzaken van ischemische cardiomyopathie:
- Coronaire atherosclerose: De meest voorkomende oorzaak van coronaire cardiomyopathie is atherosclerose, wat leidt tot de vorming van plaque in de slagaders, waardoor deze vernauwd of geblokkeerd raken. Dit verstoort de normale bloedtoevoer naar de hartspier.
- Coronaire arteriestenose: Stenose, of vernauwing, van de kransslagaders kan ook coronaire cardiomyopathie veroorzaken. Dit kan het gevolg zijn van atherosclerose en andere factoren.
- Trombose of embolie: Ook de vorming van bloedstolsels (bloedstolsels) in de kransslagaders of een embolie (het afbreken van een deel van een stolsel of plaque) kan de bloedtoevoer naar het hart blokkeren en coronaire cardiomyopathie veroorzaken.
- Arteriële hypertensie: Een aanhoudende stijging van de bloeddruk kan de werklast van het hart vergroten en leiden tot de ontwikkeling van ischemische cardiomyopathie.
- Diabetes: Diabetes mellitus is een risicofactor voor atherosclerose en ischemische cardiomyopathie, omdat het de vaatwanden kan beschadigen en plaquevorming kan bevorderen.
- Roken: Roken is een risicofactor voor atherosclerose en dus voor ischemische cardiomyopathie.
- Genetische aanleg: Erfelijke factoren kunnen ook een rol spelen bij het ontstaan van deze ziekte.
- Andere risicofactoren: Hieronder vallen obesitas, lichamelijke inactiviteit, slechte voeding, overmatig alcoholgebruik en stress.
Pathogenese
De pathogenese van ICM hangt samen met verschillende factoren die uiteindelijk leiden tot een verslechtering van de hartspierfunctie. Hieronder volgen de belangrijkste stappen in de pathogenese van hartfalen:
- Coronaire atherosclerose: De belangrijkste oorzaak van coronaire hartziekte is atherosclerose, waarbij de binnenste laag van de slagaders (intima) beschadigd raakt en vetafzettingen, plaques genaamd, zich ophopen. Deze plaques kunnen groter worden en het lumen van de slagaders overwoekeren, waardoor de bloedtoevoer naar de hartspier vernauwt of geblokkeerd raakt.
- Ischemie: Vernauwing of blokkade van de kransslagaders leidt tot een beperkte zuurstoftoevoer naar het hart, wat ischemie veroorzaakt. Zuurstofgebrek kan pijn op de borst (angina pectoris) veroorzaken en hartcellen beschadigen.
- Vernietiging van hartcellen: Bij chronische ischemie kunnen hartcellen afsterven door zuurstofgebrek. Dit proces wordt necrose genoemd en kan leiden tot een gebied met dood weefsel in het hart.
- Hartremodellering: Permanente schade aan hartcellen en necrose leiden tot remodellering van het hart. Dit betekent dat de hartspier minder goed kan samentrekken en bloed efficiënter kan pompen.
- Hartfalen: Hierdoor kan het hart zijn vermogen om een normale bloedstroom te handhaven verliezen, wat kan leiden tot hartfalen. Patiënten met ICM kunnen symptomen ervaren zoals kortademigheid, vermoeidheid en zwelling.
Risicofactoren zoals roken, hoge bloeddruk, diabetes en stoornissen in de vetstofwisseling kunnen de ontwikkeling van atherosclerose en ischemische cardiomyopathie verergeren.
Symptomen ischemische cardiomyopathie
Symptomen van ischemische cardiomyopathie kunnen lijken op die van coronaire hartziekte (CHD) en omvatten:
- Pijn op de borst (angina pectoris): Pijn of druk op de borst die kan uitstralen naar de nek, schouders, armen of rug. De pijn treedt meestal op bij inspanning of stress en kan afnemen in rust of na inname van nitroglycerine.
- Kortademigheid: Kortademigheid van korte of langdurige duur tijdens lichamelijke inspanning of zelfs in rust.
- Vermoeidheid en zwakte: Aanhoudende vermoeidheid en zwakte, vooral bij lichte inspanning.
- Hartkloppingen: Ongewone hartritmes, pulsaties of het gevoel van hartkloppingen.
- Zwelling: Zwelling in de benen, schenen, enkels of zelfs de buik.
- Duizeligheid en bewusteloosheid: Deze symptomen kunnen optreden wanneer het hart niet voldoende bloed en zuurstof naar de hersenen kan transporteren.
- Gewichtsverlies: Gewichtsverlies zonder duidelijke oorzaak.
- Hoofdpijn: Hoofdpijn, soms veroorzaakt door hypoxie (zuurstofgebrek) als gevolg van slechte bloedtoevoer.
Stages
Ischemische cardiomyopathie kan verschillende stadia doorlopen, afhankelijk van de ernst en duur van de ziekte. De stadia van ICM omvatten de volgende:
- Latent of preklinisch stadium: In dit stadium loopt de patiënt mogelijk risico op coronaire cardiomyopathie, zoals coronaire atherosclerose, maar vertoont hij mogelijk nog geen symptomen. Het is belangrijk om regelmatig medisch onderzoek te laten doen en risicofactoren te beheersen.
- Angina pectorisstadium: In dit stadium ervaart de patiënt pijn of druk op de borst (angina pectoris) als reactie op inspanning of stress. Dit wordt meestal veroorzaakt door een tijdelijke verstoring van de bloedtoevoer naar de hartspier door vernauwing van de kransslagaders.
- Acute ischemie: In dit stadium treden ernstigere en langdurige episodes van ischemie (gebrek aan bloedtoevoer naar het hart) op. De patiënt kan een hartinfarct (hartaanval) krijgen en aanzienlijke schade aan de hartspier oplopen.
- Chronische ischemie: Na meerdere hartinfarcten en/of langdurige ischemie van de hartspier kan chronische ischemische cardiomyopathie ontstaan. In dit stadium kan de hartspier zijn vermogen om samen te trekken en bloed efficiënt te pompen verliezen, wat leidt tot een afname van de hartfunctie.
- Hartfalenstadium: Uiteindelijk kan hartfalen leiden tot hartfalen, waarbij het hart niet in staat is om het bloed efficiënt door het lichaam te pompen. Dit kan zich uiten in kortademigheid, zwelling, zwakte en andere symptomen.
De ernst en de progressie van ICM kunnen van patiënt tot patiënt verschillen. [ 2 ]
Complicaties en gevolgen
Ischemische cardiomyopathie kan ernstige complicaties en ernstige gezondheidsgevolgen voor de patiënt veroorzaken, vooral als deze niet goed wordt behandeld of als de patiënt de behandelaanbevelingen niet opvolgt. Hieronder volgen enkele mogelijke complicaties en gevolgen:
- Hartfalen: ICM kan leiden tot een verminderd vermogen van het hart om voldoende bloed te pompen om aan de behoeften van het lichaam te voldoen. Dit kan symptomen zoals kortademigheid, zwelling en vermoeidheid veroorzaken.
- Myocardinfarct: ICM is een van de risicofactoren voor een myocardinfarct (hartaanval) omdat het gepaard gaat met atherosclerose en vernauwing van de kransslagaders.
- Hartritmestoornissen: Ischemische cardiomyopathie kan hartritmestoornissen veroorzaken, waaronder atriumfibrilleren en ventrikelfibrilleren. Deze hartritmestoornissen kunnen gevaarlijk zijn en vereisen mogelijk behandeling.
- Zwelling: Hartfalen kan een complicatie van ICM zijn en zwelling in de benen, schenen, enkels of zelfs de longen veroorzaken.
- Dood: In ernstige gevallen van ICM kan dit, vooral als het niet behandeld wordt, leiden tot fatale complicaties zoals acuut hartfalen of een hartinfarct.
- Beperking van activiteiten: ICM kan de fysieke activiteit van een patiënt beperken en zijn/haar kwaliteit van leven aantasten.
- Psychische en emotionele problemen: Ernstige hartziekten kunnen bij patiënten stress, angst en depressie veroorzaken.
- Chirurgische ingrepen: In sommige gevallen kan ICM chirurgische ingrepen vereisen, zoals angioplastiek of coronaire bypassoperatie.
Diagnostics ischemische cardiomyopathie
De diagnose van ischemische cardiomyopathie omvat een aantal klinische, instrumentele en laboratoriummethoden die helpen bij het vaststellen van de aanwezigheid en omvang van hartschade. Hieronder volgen de belangrijkste methoden voor het diagnosticeren van ICM:
- Klinische beoordeling:
- Medische en familiegeschiedenis verzamelen: De arts stelt vragen over symptomen, het risico op het ontwikkelen van ICM, eventuele medische aandoeningen in de familie en andere risicofactoren.
- Lichamelijk onderzoek: De arts voert een algemeen lichamelijk onderzoek uit, waarbij hij naar het hart en de longen luistert en de pols, bloeddruk en tekenen van hartfalen beoordeelt.
- Elektrocardiografie (ECG): Een ECG registreert de elektrische activiteit van het hart. ECG-veranderingen zoals ST-T-segmentveranderingen kunnen voorkomen bij patiënten met ICM, wat kan wijzen op ischemie van de hartspier.
- Echocardiografie (hartechografie): Echocardiografie maakt gebruik van ultrageluidsgolven om een beeld te creëren van het hart en zijn structuren. Deze methode kan de grootte en functie van het hart beoordelen, veranderingen in de contractiliteit van de hartspier detecteren en hartklepafwijkingen identificeren.
- Myocardscintigrafie: Dit is een radio-isotopenonderzoek waarmee gebieden in de hartspier met beperkte bloedtoevoer kunnen worden geïdentificeerd.
- Coronarografie: Dit is een invasief onderzoek waarbij een contrastmiddel via een katheter in de kransslagaders wordt geïnjecteerd om de conditie ervan te beoordelen en mogelijke blokkades op te sporen. Coronarografie kan worden gebruikt om chirurgische ingrepen zoals angioplastiek of coronaire bypassoperaties te plannen.
- Bloedonderzoek: Laboratoriumonderzoek kan bestaan uit het meten van de creatininekinase (CK)- en hartspecifieke troponinewaarden, die kunnen wijzen op schade aan de hartspier.
- Inspanningstest: Een inspannings-ECG of inspanningstest kan worden gebruikt om ischemie tijdens fysieke activiteit op te sporen.
Voor de diagnose van ICM zijn verschillende methoden nodig. De keuze van specifieke onderzoeken hangt af van de klinische situatie en de aanbevelingen van de arts.
De diagnose ischemische cardiomyopathie (ICM) wordt meestal gesteld op basis van een combinatie van klinische symptomen, laboratorium- en instrumentele bevindingen. Hieronder volgen enkele criteria en methoden die worden gebruikt om ICM te diagnosticeren:
- Klinische symptomen: De patiënt kan klagen over symptomen zoals angina pectoris (pijn of druk op de borst), kortademigheid, vermoeidheid, een onregelmatige hartslag en andere tekenen van hartafwijkingen. Het is belangrijk om de patiënt grondig te onderzoeken en te interviewen om de kenmerkende symptomen te identificeren.
- Elektrocardiogram (ECG): Een ECG kan veranderingen in het hartritme en de elektrische activiteit aan het licht brengen die kenmerkend zijn voor ICM. Dit kan onder meer de aanwezigheid van aritmieën, gebieden met vertraagde geleiding en veranderingen in de vorm en duur van QRS-complexen omvatten.
- Echocardiografie (hartechografie): Echocardiografie kan helpen bij het visualiseren van de structuren en functie van het hart. Met ECM kunnen veranderingen in de structuur en contractiele functie van de hartwand worden gedetecteerd.
- Coronarografie: Dit is een invasief onderzoek waarbij een contrastmiddel wordt gebruikt om de kransslagaders in beeld te brengen. Als er stenose (vernauwing) van de slagaders wordt vastgesteld, kan dit de aanwezigheid van ischemie en AKI bevestigen.
- Hartbewaking: Langdurige ECG-bewaking kan helpen bij het detecteren van hartritmestoornissen en veranderingen in de hartactiviteit die kenmerkend kunnen zijn voor ICM.
- Biomarkers: Verhoogde waarden van biomarkers, zoals troponinen en creatinekinase-MB, kunnen wijzen op schade aan de hartspier, wat kan optreden bij ICM.
- Onderzoek naar medische voorgeschiedenis en risicofactoren: De arts zal ook de medische voorgeschiedenis van de patiënt bestuderen, waarbij onder andere gekeken wordt naar de aanwezigheid van risicofactoren als hypertensie, diabetes, roken, erfelijke aanleg en andere.
Vaak is een combinatie van verschillende methoden en onderzoeken nodig om de diagnose AKI te stellen. Het is belangrijk dat de diagnose door een cardioloog wordt gesteld en dat bij verdenking op AKI een specialist wordt geraadpleegd voor nader onderzoek en behandeling.
Differentiële diagnose
De differentiële diagnose van ischemische cardiomyopathie (ICM) omvat het identificeren en onderscheiden van deze aandoening van andere aandoeningen met vergelijkbare symptomen of kenmerken. Het is belangrijk om ICM correct te identificeren om de patiënt de beste behandeling en behandeling te kunnen bieden. Hieronder volgen enkele aandoeningen die in de differentiële diagnose van ICM kunnen worden opgenomen:
- Hypertrofische cardiomyopathie (HCM): HCM is een aandoening waarbij de wanden van de linker hartkamer te dik zijn, wat kan leiden tot vergelijkbare symptomen als HCM, zoals angina pectoris en vermoeidheid. HCM heeft echter andere kenmerkende kenmerken op echocardiografie die helpen bij de differentiële diagnose.
- Hypertensieve cardiomyopathie: Hypertensieve cardiomyopathie gaat gepaard met arteriële hypertensie (hoge bloeddruk). Het kan leiden tot verdikking van de linkerventrikelwand en angina pectoris. Het bepalen en monitoren van de bloeddruk kan helpen bij de differentiële diagnose.
- Aortaklepstenosesyndroom: Aortaklepstenose is een vernauwing van de aortaklep van het hart, wat angina pectoris en andere symptomen kan veroorzaken die lijken op ICM.
- Pulmonale hypertensie: Pulmonale hypertensie is een verhoogde druk in de longslagaders, wat ook kortademigheid en vermoeidheid kan veroorzaken, vergelijkbaar met de symptomen van ICM.
- Andere oorzaken van pijn op de borst: Pijn op de borst kan door verschillende redenen worden veroorzaakt, zoals osteochondrose, ademhalingsproblemen en zelfs angststoornissen.
Om een differentiële diagnose van ICM te stellen, kan een arts een aantal tests uitvoeren, waaronder een elektrocardiogram (ECG), echocardiografie, coronarografie (contrastangiografie van het hart) en een beoordeling van de medische geschiedenis en symptomen van de patiënt.
Met wie kun je contact opnemen?
Behandeling ischemische cardiomyopathie
Ischemische cardiomyopathie (ICM) is een ernstige aandoening en de behandeling ervan bestaat uit een uitgebreide aanpak die medicamenteuze therapie, een operatie en veranderingen in levensstijl kan omvatten. Hieronder volgen de belangrijkste aspecten van de ICM-behandeling:
Medicamenteuze therapie:
- Cholesterolverlagende medicijnen: Statines kunnen helpen het cholesterolgehalte in het bloed te verlagen en de voortgang van atherosclerose te vertragen.
- Medicijnen tegen een hoge bloeddruk: bètablokkers, angiotensine-converterende enzymremmers (ACE-remmers) en andere medicijnen worden gebruikt om de bloeddruk onder controle te houden en de belasting van het hart te verminderen.
- Medicijnen om de belasting van uw hart te verlichten: Nitraten en medicijnen tegen angina pectoris kunnen helpen de pijn op de borst te verlichten en de belasting van uw hart te verminderen.
- Bloedplaatjesaggregatieremmers: Aspirine en andere medicijnen worden gebruikt om de vorming van bloedstolsels in de bloedvaten te voorkomen.
Chirurgische methoden:
- Coronaire bypassoperatie: Dit is een operatie waarbij 'shunts' (overdrachten) worden aangebracht rond vernauwde of geblokkeerde delen van de kransslagaders om de normale bloedstroom naar het hart te herstellen.
- Angioplastiek en stents: ingrepen waarbij vernauwde slagaders worden verwijd en een stent (prothese) wordt geplaatst om het bloedvat open te houden.
Behandeling van hartritmestoornissen: Als een patiënt ICM heeft die gepaard gaat met hartritmestoornissen, kan een behandeling nodig zijn om de hartritmestoornissen te elimineren of onder controle te krijgen.
Veranderingen in levensstijl:
- Gezond eten: een dieet met weinig vet en zout kan helpen om risicofactoren onder controle te houden.
- Lichamelijke activiteit: Regelmatige lichaamsbeweging, onder begeleiding van uw arts, kan uw hart en bloedvaten versterken.
- Stoppen met roken: Roken is een ernstige risicofactor voor ischemische cardiomyopathie.
- Stressbeheersing: Door te ontspannen, te mediteren en uw psychologisch welzijn te behouden, kunt u stress verminderen en een positieve invloed hebben op de gezondheid van uw hart.
Regelmatige controle bij uw arts: Patiënten met ICM wordt geadviseerd hun toestand regelmatig te controleren en alle doktersafspraken na te komen.
De behandeling van ICM moet individueel worden afgestemd en is afhankelijk van de specifieke omstandigheden en de ernst van de ziekte bij elke patiënt. [ 3 ]
Klinische richtlijnen
Klinische aanbevelingen voor de behandeling van ischemische cardiomyopathie (ICM) kunnen variëren, afhankelijk van de ernst van de ziekte, individuele factoren en de medische voorgeschiedenis van de patiënt. Hieronder volgen algemene aanbevelingen die vaak worden gebruikt voor de behandeling van ICM:
Medicamenteuze behandeling:
- Statines: Cholesterolverlagende medicijnen zoals atorvastatine of simvastatine kunnen worden voorgeschreven om het risico op atherosclerose te verkleinen en de vorming van nieuwe plaques in de slagaders te voorkomen.
- Medicijnen tegen een hoge bloeddruk: Als een patiënt een hoge bloeddruk heeft, kunnen er medicijnen worden voorgeschreven om de bloeddruk onder controle te houden.
- Medicijnen om diabetes mellitus te behandelen: Als de patiënt diabetes mellitus heeft, moet de behandeling worden aangepast om de bloedglucosewaarden onder controle te houden.
- Antitrombotische therapie: Aspirine en/of andere medicijnen kunnen worden voorgeschreven om bloedstolsels te voorkomen.
Behandeling van hartritmestoornissen: Als een patiënt ICM heeft die gepaard gaat met hartritmestoornissen, kan een behandeling nodig zijn om deze te corrigeren of onder controle te krijgen.
Chirurgische behandeling:
- Coronaire bypassoperatie: Als er sprake is van vernauwde kransslagaders, kan een coronaire bypassoperatie worden aanbevolen om de normale bloedstroom naar het hart te herstellen.
- Angioplastiek en stents: ingrepen om vernauwde slagaders te verwijden en open te houden.
Veranderingen in levensstijl:
- Gezond eten: een dieet met weinig vet en zout kan helpen om risicofactoren onder controle te houden.
- Lichamelijke activiteit: Regelmatige lichaamsbeweging, onder begeleiding van uw arts, kan uw hart en bloedvaten versterken.
- Stoppen met roken: Roken is een ernstige risicofactor voor ICM.
- Stressbeheersing: Door te ontspannen, te mediteren en uw psychologisch welzijn te behouden, kunt u stress verminderen en een positieve invloed hebben op de gezondheid van uw hart.
Regelmatige controle bij uw arts: Patiënten met ICM wordt aangeraden hun toestand regelmatig te controleren en alle instructies van de arts op te volgen.
Volg de aanbevelingen van uw arts op: Het is belangrijk om met uw arts samen te werken en zijn of haar aanbevelingen op te volgen om de beste behandeling en het beste beheer van deze hartaandoening te bereiken.
De behandeling van ICM moet individueel zijn en patiënten moeten hun behandelplan met hun arts bespreken om te bepalen wat de beste manier is om deze aandoening te behandelen.
Prognose
De prognose van ischemische cardiomyopathie (ICM) hangt af van verschillende factoren, waaronder de ernst van de ziekte, de effectiviteit van de behandeling en de mate waarin de patiënt zich houdt aan de aanbevelingen voor leefstijlaanpassing. Belangrijke factoren die de prognose van ICM beïnvloeden, zijn onder andere:
- Mate van hartspierbeschadiging: Hoe meer de hartspier beschadigd en gedegenereerd is, hoe ongunstiger de prognose. Een verminderde hartfunctie kan leiden tot hartfalen en een verminderde kwaliteit van leven.
- Tijd om met de behandeling te beginnen: Vroege detectie en het starten van een effectieve behandeling kunnen de prognose aanzienlijk verbeteren. De behandeling omvat medicamenteuze therapie, angioplastiek, coronaire bypassoperatie of zelfs een harttransplantatie in geval van ernstige decompensatie.
- Beheersing van risicofactoren: het beheersen van een hoge bloeddruk, het verlagen van het cholesterolgehalte, het stoppen met roken, het beheersen van diabetes mellitus en het behouden van een gezonde levensstijl kunnen de prognose verbeteren en de progressie van ICM vertragen.
- Leefstijl: Lichamelijke activiteit, een gezond dieet en stressbeheersing kunnen de belasting van het hart verminderen en de prognose helpen verbeteren.
- Therapietrouw: Het is belangrijk om de aanbevelingen van uw arts op te volgen en de voorgeschreven medicijnen te gebruiken. Onjuiste behandeling van de ziekte kan de prognose verslechteren.
- Comorbiditeit: De aanwezigheid van andere medische aandoeningen, zoals chronische nierziekte of diabetes mellitus, kan de prognose verslechteren en de behandeling compliceren.
De prognose van ICM kan van geval tot geval verschillen. In sommige gevallen kunnen patiënten, met goede beheersing van de risicofactoren en effectieve behandeling, een actief en kwalitatief leven leiden. In andere gevallen, met name bij ernstige hartdecompensatie en gebrek aan effectieve behandeling, kan de prognose minder gunstig zijn.
Doodsoorzaken
Ischemische cardiomyopathie is een ernstige hartaandoening die tot diverse complicaties kan leiden en uiteindelijk tot de dood van de patiënt kan leiden. De belangrijkste doodsoorzaak bij ICM is meestal een complicatie zoals:
- Myocardinfarct (hartaanval): Een van de gevaarlijkste complicaties van ICM. Deze aandoening treedt op wanneer de bloedstroom in de kransslagaders van het hart volledig of gedeeltelijk geblokkeerd raakt, wat resulteert in necrose van een deel van de hartspier. Als een myocardinfarct niet snel medisch wordt behandeld, kan dit tot de dood leiden.
- Hartfalen: ICM kan chronisch hartfalen veroorzaken, waarbij het hart het bloed niet efficiënt door het lichaam kan pompen. Deze aandoening kan leiden tot een slechte gezondheid en uiteindelijk tot de dood.
- Hartritmestoornissen: ICM kan hartritmestoornissen veroorzaken, zoals atriumfibrilleren of ventrikelfibrilleren. Deze hartritmestoornissen kunnen gevaarlijk en zelfs fataal zijn.
- Angina: ICM kan angina pectoris (pijn op de borst) veroorzaken, wat kan leiden tot een hartinfarct of hartritmestoornissen als het niet wordt behandeld.
- Hartaneurysma en aortadissectie: Deze complicaties kunnen ook optreden als gevolg van ICM en zijn levensbedreigend.
Het risico op overlijden bij ICM neemt aanzienlijk toe als de patiënt niet op tijd en adequaat wordt behandeld, geen controle heeft over risicofactoren (bijv. bloeddruk, cholesterol), geen aandacht besteedt aan zijn leefstijl en de aanbevelingen van de arts niet opvolgt.
Gebruikte literatuur
- Shlyakhto, EV Cardiologie: nationale gids / red. Door EV Shlyakhto. - 2e druk, herziening en addendum - Moskou: GEOTAR-Media, 2021
- Cardiologie volgens Hurst. Deel 1, 2, 3. 2023
- Ischemische cardiomyopathie. Paukov Vjatsjeslav Semjonovitsj, Gavrish Alexander Semjonovitsj. 2015

