Medisch expert van het artikel
Nieuwe publicaties
Lymfeklierbiopsie
Laatst beoordeeld: 06.07.2025

Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
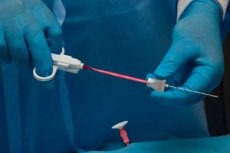
Om de oorzaken van de vergroting van de lymfeklieren te begrijpen, is het noodzakelijk om een reeks diagnostische onderzoeken uit te voeren. De meest informatieve en wijdverbreide diagnostische methode is momenteel een lymfeklierbiopsie. Dit is een procedure waarbij een stukje biomateriaal wordt verwijderd voor verder onderzoek.
In het menselijk lichaam fungeren lymfeklieren als een soort filterstation, dat pathogene micro-organismen aantrekt en neutraliseert. Wanneer pathogenen de lymfeklier binnendringen, neemt deze in omvang toe, wat ook kenmerkend is voor ontstekingsreacties of kwaadaardige processen. Om te begrijpen welke pathologie zich in de lymfeklierverbinding voordoet, wordt een procedure uitgevoerd die biopsie wordt genoemd. [ 1 ]
Wat is het verschil tussen een punctie en een biopsie van lymfeklieren?
Histologisch onderzoek wordt voorgeschreven voor de diagnose van veel pathologieën, omdat het effectief helpt bij het bepalen van het type ziekteproces, het identificeren van de fase waarin het zich bevindt, het differentiëren van de tumor, enz. Vaak is het dit onderzoek dat het mogelijk maakt om nauwkeurig een diagnose te stellen en de juiste behandeling voor te schrijven.
Lymfeklieren zijn de belangrijkste schakels in het immuunsysteem van het lichaam. Ze zijn 'opslagplaatsen' van specifiek weefsel dat zorgt voor de rijping van T- en B-lymfocyten, plasmacellen vormt die antilichamen produceren en de lymfe reinigt. Bacteriën en vreemde deeltjes worden in de lymfeklieren gefilterd met de lymfestroom. Wanneer er een overmaat aan organismen is, wordt het afweermechanisme van het lichaam geactiveerd, worden immunoglobulinen geproduceerd en ontstaat er cellulair geheugen. Al deze reacties maken integraal deel uit van de immuniteit en elimineren infectieuze en kwaadaardige agentia.
Een dergelijke bescherming werkt normaal gesproken altijd, en de persoon zelf vermoedt misschien niet eens dat dergelijke reacties in zijn lichaam optreden. Alleen bij een zware aanval of een verminderde weerstand kunnen de lymfeklieren groter worden en kan er pijn optreden. Bij de meeste patiënten is alles echter binnen een paar dagen weer normaal.
Als meerdere groepen lymfeklieren tegelijk toenemen, de gezondheidstoestand van de patiënt sterk verslechtert, de temperatuur stijgt, er andere pijnlijke symptomen optreden, is in zo'n situatie diagnostiek vereist, waaronder een biopsie of punctie van de lymfeklier. Vaak worden deze begrippen als synoniemen beschouwd, maar dat klopt niet helemaal.
Als we het hebben over een punctie, waarbij een vloeibare afscheiding met cellen wordt verzameld voor verder cytologisch onderzoek, wordt meestal de term "punctie" gebruikt. Een biopsie wordt gebruikt als het gaat om het verwijderen van een groot deel van het biomateriaal met daaropvolgende histologische analyse.
Punctie is een minimaal invasieve procedure met een dunne naald die vrijwel pijnloos is. Een lymfeklierbiopsie vereist een meer traumatische ingreep, vaak met behulp van een scalpel. Er bestaat echter ook het concept van "punctiebiopsie", waarbij de lymfeklier wordt aangeprikt met een dikkere naald, waardoor de benodigde hoeveelheid weefsel kan worden verzameld.
Indicaties voor de procedure
Bij het diagnosticeren van lymfoproliferatieve en maligne pathologieën is het belangrijk om de diagnose niet alleen morfologisch te bevestigen, maar ook te specificeren met cytologie en histologie. Dergelijke informatie kan worden verkregen door middel van een punctie en biopsie van de lymfeklier.
Punctie wordt gebruikt als indicatieve diagnostische manipulatie. Punctie is niet geschikt voor het vaststellen van lymfoproliferatieve pathologie: een biopsie (excisie of punctie) is vereist, gevolgd door cytologisch en histologisch onderzoek van de biopsie.
Indicaties voor een punctie kunnen zijn:
- een vergrote enkele lymfeklier, zonder gevormde conglomeraten en zonder tekenen van lymfoproliferatieve pathologie;
- Echografische tekenen van vochtvorming;
- de noodzaak om na een biopsie biomateriaal te verwijderen voor aanvullend onderzoek.
Een lymfeklierbiopsie is een chirurgische ingreep die wordt uitgevoerd onder plaatselijke of algehele anesthesie. Tijdens de ingreep wordt een deel van de lymfeklier of de gehele lymfeklier weggenomen voor verder onderzoek. Microscopisch onderzoek is de sleutel tot een nauwkeurige en correcte diagnose.
De basisindicaties voor een biopsie zijn:
- hoge risico's op tumorontwikkeling volgens klinische informatie;
- lymfadenopathie van onbekende oorsprong (geen enkele gebruikte diagnostische methode hielp bij het stellen van een diagnose);
- gebrek aan effectiviteit van de therapie.
Het is onmogelijk om precies te zeggen bij welke grootte van de lymfeklier een biopsie noodzakelijk is. De meeste specialisten zijn echter van mening dat een lymfeklier groter dan 30 mm, en dit niet gepaard gaat met een infectie, een biopsie vereist.
Soms is één biopsie niet voldoende: de patiënt krijgt dan herhaalde procedures voorgeschreven. Dit is mogelijk als er bij de vorige biopsie meerdere histologische veranderingen zijn vastgesteld:
- lymfekliernecrose;
- sinushistiocytose;
- sclerose;
- paracorticale respons met de aanwezigheid van grote aantallen macrofagen en plasmacellen.
Voorbereiding
De voorbereidende fase vóór een lymfeklierbiopsie kan bestaan uit een consult met een therapeut, chirurg, endocrinoloog, anesthesist, oncoloog en hematoloog. Een algemeen en biochemisch bloedonderzoek en een onderzoek van het bloedstollingssysteem zijn verplicht.
Om de locatie van de pathologische focus te verduidelijken, wordt een echografie voorgeschreven.
De arts heeft vooraf een gesprek met de patiënt:
- verduidelijkt de allergiestatus;
- ontvangt informatie over de ingenomen medicijnen;
- Bij vrouwen specificeert het de fase van de menstruatiecyclus en sluit het de mogelijkheid van zwangerschap uit.
Als de patiënt bloedverdunnende medicijnen gebruikt, moet hij/zij hier 7-10 dagen voor de biopsie mee stoppen.
Als de ingreep onder algehele anesthesie wordt uitgevoerd, wordt de voorbereiding grondiger uitgevoerd:
- Het is verboden om op de dag van de ingreep te eten of te drinken;
- het avondeten de dag ervoor moet zo licht mogelijk zijn, waarbij u voornamelijk gemakkelijk verteerbare plantaardige voedingsmiddelen eet;
- 2-3 dagen voor de ingreep mag u geen alcohol drinken, roken is ongewenst;
- De volgende ochtend moet de patiënt, vóór de biopsieprocedure, douchen zonder bodylotion of crème te gebruiken.
Techniek lymfeklierbiopsie
Een biopsie van ondiepe lymfeklieren is meestal van korte duur – bij veel patiënten is de procedure in ongeveer 20 minuten voltooid. Lokale anesthesie wordt meestal gebruikt, hoewel de punctie over het algemeen als pijnloos wordt beschouwd. Bij echografie gebruikt de arts een echosensor om de locatie van de pijnlijke structuur te bepalen en een speciale markering aan te brengen, die op de monitor wordt weergegeven. De huid in het punctiegebied wordt behandeld met een antisepticum en vervolgens met een verdovingsmiddel, of er wordt een injectie met een verdovingsmiddel toegediend. De patiënt ligt horizontaal op de bank of zit. Als de biopsie in de nek wordt uitgevoerd, wordt deze speciaal gefixeerd en wordt de patiënt uitgelegd dat hij tijdelijk niet mag slikken. Tijdens de biopsie moet de patiënt volledig stil blijven liggen.
Nadat de benodigde hoeveelheid biologisch materiaal is afgenomen, wordt de punctieplek behandeld met een antisepticum. Het kan raadzaam zijn om gedurende een half uur een koud, droog kompres aan te brengen.
Een langdurig verblijf in de kliniek of ziekenhuisopname van de patiënt is niet nodig: hij kan zelfstandig naar huis gaan als er geen andere redenen zijn om hem te houden. In de eerste periode na de ingreep is het belangrijk om fysieke activiteit te vermijden.
Als een biopsie van een diep gelegen lymfeklier nodig is, kan algehele anesthesie nodig zijn. In zo'n geval gaat de patiënt na de diagnose niet naar huis, maar blijft hij in de kliniek – van enkele uren tot 1-2 dagen.
Voor een open biopsie is een speciale set instrumenten nodig: naast een scalpel zijn dit klemmen, een coagulatieapparaat en hechtmateriaal. Deze ingreep duurt maximaal 60 minuten. De arts selecteert de lymfeklier die nodig is voor de biopsie, fixeert deze met zijn vingers en maakt vervolgens een incisie van 4-6 cm in de huid. Hij dissecteert de onderhuidse vetlaag, schuift de spiervezels, het netwerk van zenuwen en bloedvaten uit elkaar. Als het nodig is om tijdens de biopsie een of meer klieren te verwijderen, bindt de chirurg eerst de bloedvaten af om bloedingen, lymfelekkage en verspreiding van tumorcellen (als het om een kwaadaardig proces gaat) te voorkomen. Na het verwijderen van de lymfeklieren stuurt de arts ze op voor onderzoek, controleert de wond opnieuw en hecht de incisies. In sommige gevallen blijft er een drainagesysteem achter, dat na 24-48 uur wordt verwijderd. De hechtingen worden binnen een week verwijderd.
Hoe wordt een lymfeklierbiopsie uitgevoerd?
Het nemen van een biopsie uit een specifieke lymfeklier kan specifieke kenmerken hebben. Deze zijn afhankelijk van de lokalisatie en diepte van de structuur en de aanwezigheid van vitale organen en grote bloedvaten in de buurt van de beschadigde verbinding.
- Een lymfeklierbiopsie in de hals kan worden voorgeschreven bij keel-, neus- en oorproblemen en tandheelkundige problemen, de meest voorkomende oorzaken van lymfadenopathie. Als de lymfadenopathie een onduidelijke oorsprong heeft, wordt eerst een echografie voorgeschreven en pas daarna, indien nodig, een biopsie. Lymfeklieren vergroten met kwaadaardige tumoren, doordat kankercellen de lymfevaten binnendringen die een apart gebied draineren. Deze cellen nestelen zich vervolgens in de filterklieren als metastasen en beginnen zich te ontwikkelen. Bij oncologie ontstaat lymfeklierschade vaak "in een keten", wat gemakkelijk kan worden vastgesteld door palpatie. Een biopsie in de hals kan worden uitgevoerd door middel van een naaldpunctie met materiaalverwijdering, of door chirurgische toegang met volledige verwijdering van de schakel voor histologische analyse.
- Een schildwachtklierbiopsie voor melanoom wordt op dezelfde manier uitgevoerd als een borstkankerbiopsie. Als er informatie is over uitzaaiingen naar verre organen en lymfeklieren, wordt het uitvoeren van een biopsie als nutteloos beschouwd. Bij afwezigheid van uitzaaiingen is een schildwachtklierbiopsie volledig gerechtvaardigd. Deze wordt meestal uitgevoerd na verwijdering van het melanoom zelf. De lymfeklier kan met verschillende radiografische methoden worden gevisualiseerd.
- Een biopsie van de okselklier wordt uitgevoerd terwijl de patiënt in zittende positie zit, waarbij hij zijn arm optilt en iets naar achteren beweegt. Deze ingreep wordt meestal uitgevoerd wanneer de borstklier is aangetast: lymfe stroomt door de bloedvaten naar de klieren in de oksel aan dezelfde kant. Deze lymfeklieren vormen een soort okselklierketen. De beschadiging speelt een belangrijke rol bij de planning van de behandeling van borstklierpathologie. Het onderzoek is ook geschikt voor melanoom of plaveiselcelcarcinoom van de bovenste ledematen, en lymfogranulomatose.
- Een biopsie van de inguinale lymfeklieren wordt uitgevoerd terwijl de patiënt op een behandelbank ligt, waarbij het been (rechts of links, afhankelijk van de kant van de afwijking) opzij wordt gelegd. Dit onderzoek wordt meestal voorgeschreven bij verdenking op tumoren (teelbalkanker, uitwendige geslachtsorganen, baarmoederhalskanker, prostaatkanker, blaaskanker, endeldarmkanker) of wanneer de oorzaak van de lymfadenopathie niet op een andere manier kan worden vastgesteld (bijvoorbeeld bij lymfogranulomatose of een hiv-infectie).
- Een biopsie van de supraclaviculaire lymfeklier wordt altijd ingegeven door vermoedens van vrij ernstige pathologieën: in veel gevallen gaat het om tumoren - metastasen van kanker of lymfoom in de borst- of buikholte. De supraclaviculaire lymfeklier aan de rechterkant kan zich manifesteren in tumorprocessen van het mediastinum, de slokdarm en de long. Lymfe uit de intrathoracale organen en de buikholte nadert de lymfeklier aan de linkerkant. Ontstekingsziekten kunnen ook supraclaviculaire lymfadenopathie veroorzaken, maar dit gebeurt veel minder vaak.
- Een biopsie van de mediastinale lymfeklier wordt uitgevoerd in het projectiegebied van het bovenste derde deel van de intrathoracale tracheale doorsnede, vanaf de bovenrand van de arteria subclavia of de pulmonalisapex tot aan de kruising van de bovenrand van de linker vena brachiocephalica en de midtracheale lijn. De meest voorkomende indicaties voor biopsie van de mediastinale lymfeklieren zijn: lymfoproliferatieve neoplasmata, tuberculose en sarcoïdose.
- Een biopsie van een lymfeklier in de long is een veelvoorkomende procedure bij kanker, tuberculose en sarcoïdose. Lymfadenopathie is vaak het enige teken van pathologie, aangezien veel longziekten asymptomatisch zijn. In ieder geval moet de arts, voordat hij een definitieve diagnose stelt, een biopsie uitvoeren en histologische informatie verkrijgen.
- Een biopsie van de abdominale lymfeklieren wordt voorgeschreven bij verdenking op tumorprocessen in het maag-darmkanaal, de vrouwelijke en mannelijke voortplantingsorganen en de urinewegen. Vergrote lymfeklieren in de buikholte worden vaak gezien bij hepatosplenomegalie. Een biopsie wordt verricht voor zowel primaire als differentiële diagnostiek. Een groot aantal lymfeklieren in de buikholte bevindt zich pariëtaal langs het peritoneum, langs de bloedvaten, in het mesenterium en langs de darm, nabij het omentum. Ze kunnen vergroot zijn als de maag, lever, darmen, pancreas, baarmoeder, aanhangsels, prostaat en blaas zijn aangetast.
- Een biopsie van de submandibulaire lymfeklier kan worden voorgeschreven bij pathologieën van de tanden, het tandvlees, de wangen, het strottenhoofd en de keelholte, als de oorzaak van de lymfadenopathie niet kan worden gevonden en als er een vermoeden is van metastasen van een kankerproces of lymfoom.
- Een biopsie voor lymfeklierkanker wordt uitgevoerd bij afwezigheid van uitzaaiingen naar organen en lymfeklieren op afstand. Anders wordt de procedure als zinloos beschouwd voor de patiënt. Als er geen uitzaaiingen op afstand zijn, wordt eerst de eerste in de keten onderzocht: de schildwachtklier.
- Retroperitoneale lymfeklierbiopsie is geschikt voor maligne processen van het mannelijke en vrouwelijke voortplantingsstelsel. Ongeveer 30% van de patiënten die zich al in het eerste stadium van kanker bevinden, heeft microscopische metastasen in de lymfeklieren, die niet met computertomografie of markers kunnen worden vastgesteld. Een biopsie wordt meestal uitgevoerd aan de zijde waar de primaire tumor zich bevond. De procedure wordt meestal uitgevoerd als onderdeel van een retroperitoneale lymfeklierdissectie.
- Biopsie van de intrathoracale lymfeklieren is verplicht onderzoek bij verdenking op longkanker, slokdarmkanker, thymusklierkanker, borstkanker, lymfoom en lymfogranulomatose. Metastasen vanuit de buikholte, het bekken en de retroperitoneale ruimte (nieren, bijnieren) in een vergevorderd stadium kunnen zich ook verspreiden naar de mediastinale lymfeklieren.
- Een biopsie van paratracheale lymfeklieren wordt vaak uitgevoerd bij patiënten met oncologische longletsels. Paratracheale lymfeklieren bevinden zich tussen de bovenste mediastinale en tracheobronchiale lymfeklieren. Bij een primaire tumoruitgroei aan dezelfde zijde worden ze geclassificeerd als ipsilateraal en bij afwezigheid van een primaire tumor als contralateraal.
Lymfevocht stroomt door de juiste vaten. Als kankercellen erin terechtkomen, komen ze allereerst terecht in de eerste lymfeklier van de keten. Deze eerste klier wordt de schildwachtklier of sentinel node genoemd. Als er geen kankercellen in de schildwachtklier worden gevonden, zouden de volgende klieren in theorie gezond moeten zijn.
Soorten biopsieën
Er bestaan verschillende soorten lymfeklierbiopten, afhankelijk van de techniek voor de extractie van biomateriaal. Sommige procedures worden in fasen uitgevoerd: eerst wordt een naaldpunctie verricht en vervolgens een open ingreep als de punctie onvoldoende is voor de diagnose. Een open biopsie is vereist als de cytologieuitslag onzeker, twijfelachtig of bij benadering is.
- Een open lymfeklierbiopsie is de meest complexe en invasieve optie voor dergelijke diagnostiek. Tijdens de procedure wordt een scalpel gebruikt en wordt de gehele lymfeklier geselecteerd voor onderzoek, niet slechts een deel ervan. Een dergelijke ingreep is vaak de enige juiste optie bij verdenking op kwaadaardige processen.
- Punctiebiopsie van de lymfeklier is een relatief milde en pijnloze procedure die geen bijzonder ongemak voor de patiënt veroorzaakt. Tijdens de diagnostiek wordt een mandrijn gebruikt, die als stilet fungeert. Met de mandrijn wordt de benodigde hoeveelheid biomateriaal afgesneden en opgevangen. Punctiebiopsie vindt plaats onder lokale anesthesie en vereist geen ziekenhuisopname van de patiënt.
- Excisie van de lymfeklierbiopsie is een term die vaak wordt gebruikt om een open biopsie aan te duiden die wordt uitgevoerd onder algehele anesthesie, waarbij de aangetaste lymfeklier via een insnijding wordt verwijderd.
- Bij een trepaanbiopsie van een lymfeklier wordt een speciale grote naald met inkepingen gebruikt waarmee een weefseldeeltje van de gewenste grootte kan worden verwijderd.
- Een dunnenaaldbiopsie van een lymfeklier wordt aspiratie genoemd: hiervoor wordt een dunne, holle naald gebruikt. Meestal wordt de klier gepalpeerd en gepuncteerd; indien dit niet mogelijk is, wordt echografie toegepast. Een dunnenaaldbiopsie wordt in de regel voorgeschreven wanneer onderzoek van de submandibulaire of supraclaviculaire lymfeklieren noodzakelijk is, wanneer metastasen van lymfoïde structuren worden vastgesteld.
Echografiegeleide lymfeklierbiopsie
Momenteel beschouwen specialisten de meest acceptabele techniek voor lymfeklierbiopsie als een gerichte punctieprocedure, of de zogenaamde 'biopsie onder visuele echografische controle'.
Dit is het afnemen van een stukje biomateriaal onder echografie. Dit proces verloopt nauwkeuriger en veiliger bij het plaatsen en inbrengen van de punctienaald. Dit is van groot belang voor de arts, omdat de verdachte lymfeklier zich vaak in dieper gelegen weefsels dicht bij vitale organen bevindt of klein van formaat is, wat de procedure aanzienlijk compliceert.
Echografie helpt om het instrument precies op de gewenste plaats in te brengen, zonder risico op beschadiging van nabijgelegen weefsels en organen. Hierdoor wordt het risico op complicaties geminimaliseerd.
De arts bepaalt de exacte methode waarmee het gewenste gebied wordt gevisualiseerd. Een bijkomend voordeel van de techniek is niet alleen de veiligheid, maar ook de lage kosten: er is geen ultramoderne en dure apparatuur nodig.
Een biopsie met echografie wordt met name aanbevolen als het nodig is om niet alleen de aangetaste structuur te onderzoeken, maar ook om de specifieke bloedcirculatie in de omgeving te bepalen. Deze aanpak voorkomt schade aan de bloedvaten en voorkomt dat bloed in het weefsel lekt.
De procedure maakt gebruik van speciale naalden met eindsensoren. Dit eenvoudige apparaat helpt om de positie van de naald en de voortgang ervan duidelijk te volgen.
De herstelperiode na een dergelijke ingreep verloopt sneller en comfortabeler voor de patiënt. [ 2 ]
Contra-indicaties voor de procedure
Voordat een patiënt wordt doorverwezen voor een lymfeklierbiopsie, zal de arts een aantal onderzoeken en tests voorschrijven die nodig zijn om contra-indicaties voor deze procedure uit te sluiten. De basisdiagnostiek bestaat uit een algemeen bloedonderzoek en een beoordeling van de kwaliteit van de stolling. Een biopsie wordt niet uitgevoerd bij bloedingsneiging, bijvoorbeeld bij patiënten met hemofilie, omdat de ingreep de bloedvaten kan beschadigen.
Lymfeklierbiopsie is gecontra-indiceerd bij purulente processen in het punctiegebied. Het is niet raadzaam om de procedure uit te voeren bij zwangere vrouwen, vrouwen die borstvoeding geven, en ook niet tijdens menstruatiebloedingen.
Over het algemeen benadrukken deskundigen de volgende lijst met contra-indicaties:
- aandoeningen van het bloedstollingssysteem (aangeboren, verworven of tijdelijk - dat wil zeggen in verband met het innemen van geschikte medicijnen die het bloed verdunnen);
- bloedplaatjesniveau lager dan 60 duizend per µl;
- hemoglobinegehalte lager dan 90 g/liter;
- INR groter dan 1,5;
- protrombinetijd die de norm met 5 seconden overschrijdt;
- infectieuze en ontstekingsprocessen in het biopsiegebied;
- menstruatiebloedingen bij vrouwen op de dag van de ingreep;
- gedecompenseerde chronische pathologieën;
- behandeling met niet-steroïde anti-inflammatoire geneesmiddelen gedurende de laatste week.
Normale prestaties
Microscopisch onderzoek van een lymfeklierbiopsie bij een patiënt wordt beschouwd als het belangrijkste diagnostische aspect van oncologische pathologieën en helpt bij het beoordelen van de kwaliteit van de medicamenteuze behandeling.
Lymfeklierhistologie is een kleine chirurgische ingreep waarbij een klein stukje weefsel wordt weggenomen voor verder onderzoek. Met behulp van een lymfeklierbiopsie kunnen specialisten de structuur ervan bestuderen, pijnlijke afwijkingen opsporen en tekenen van een ontstekingsreactie opmerken.
De lymfeklier is de basis van het afweersysteem van het lichaam en vormt een verbinding tussen de lymfevaten. Lymfeklieren helpen infectieuze invasies te bestrijden door leukocyten te produceren - specifieke bloedcellen. De lymfeklier vangt microbiële en virale infecties en kwaadaardige cellen op.
Een lymfeklierbiopsie helpt bij het identificeren van de aanwezigheid van atypische cellen, het bepalen van de specifieke kenmerken van het infectieuze ontstekingsproces, goedaardige tumoren en purulente pathologieën. Biopsieën worden meestal uitgevoerd in de lies, oksel, onderkaak en retroauriculaire regio.
Een biopsie wordt voorgeschreven bij patiënten die het type tumor willen bepalen, vooral bij verdenking op kwaadaardige pathologie. Diagnostiek wordt vaak voorgeschreven om infectieziekten vast te stellen.
Resultaten van lymfeklierbiopsie
Na onderzoek van het biopt (materiaal verkregen door biopsie van de lymfeklier) en het detecteren van pathologische deeltjes, beginnen specialisten met het tellen van de celstructuren en maken ze een lymfadenogram. Hiervoor gebruiken ze de immersiemethode van microscopische observatie, waarmee ze minstens een half duizend cellen kunnen onderscheiden en hun percentage kunnen berekenen.
Gegevens uit lymfeklierbeeldvorming zijn uiterst noodzakelijk en waardevol voor de diagnose van niet-specifieke vormen van lymfadenitis.
Normale lymfadenogramresultaten:
Inhoud van de overeenkomstige celtypen |
Percentage-indicator |
Lymfoblasten |
Van 0,1 tot 0,9 |
Prolymfocyten |
Van 5,3 naar 16,4 |
Lymfocyten |
Van 67,8 naar 90 |
Reticulaire cellen |
Van 0 tot 2,6 |
Plasmocyten |
Van 0 tot 5,3 |
Monocyten |
Van 0,2 tot 5,8 |
Mestcellen |
Van 0 tot 0,5 |
Neutrofiele granulocyten |
Van 0 tot 0,5 |
Eosinofiele granulocyten |
Van 0 tot 0,3 |
Basofiele granulocyten |
Van 0 tot 0,2 |
Het biologische materiaal dat tijdens een lymfeklierbiopsie wordt afgenomen, bestaat voornamelijk uit rijpe lymfocyten met prolymfocyten. Hun totale aantal kan variëren van 95 tot 98% van alle celstructuren.
Reactieve lymfadenitis manifesteert zich door een toename van het aantal reticulaire cellen, de detectie van macrofagen en immunoblasten.
Bij acute lymfadenitis wordt een toename van het aantal macrofagen en neutrofielen waargenomen.
Complicaties na de procedure
Meestal verloopt een diagnostische lymfeklierbiopsie zonder complicaties. Slechts in enkele gevallen ontstaan er complicaties:
- bloeding als gevolg van accidenteel vaatletsel tijdens een biopsie;
- lymfevocht uit de wond;
- paresthesie, verminderde gevoeligheid in het gebied waar de ingreep wordt uitgevoerd;
- infectie die verband houdt met het binnendringen van een infectieus agens, met name tijdens een procedure;
- trofische stoornissen die verband houden met mechanische verwondingen aan zenuwstructuren.
Sommige patiënten kunnen last krijgen van verminderd bewustzijn, duizeligheid en zwakte. De toestand zou binnen 1-2 dagen moeten normaliseren.
Gevaarlijke symptomen die onmiddellijke medische aandacht vereisen:
- verhoogde temperatuur, koorts;
- het optreden van ernstige, kloppende, toenemende pijn in het gebied van de lymfeklierbiopsie;
- afscheiding van bloed of pus uit de wond;
- roodheid, zwelling op de biopsieplek.
Gevolgen na de ingreep
Een lymfeklierbiopsie wordt niet uitgevoerd als de patiënt contra-indicaties heeft. Anders kunnen er bijwerkingen optreden. Als iemand bijvoorbeeld lijdt aan een stoornis in de bloedstolling, kan zelfs een gewone punctiebiopsie tot bloedingen leiden.
Om te voorkomen dat er na de procedure problemen ontstaan, moet een lymfeklierbiopsie worden uitgevoerd door een specialist, met inachtneming van alle vereiste voorwaarden en aseptische en antiseptische regels.
In sommige gevallen kunnen de volgende problemen ontstaan:
- infectie;
- bloeden uit de wond;
- zenuwbeschadiging.
Het percentage negatieve gevolgen is echter relatief klein. De informatie die tijdens de biopsie wordt verkregen, is echter van grote waarde voor de arts, omdat hij hiermee een juiste diagnose kan stellen en de juiste, effectieve behandeling kan voorschrijven.
Zorg na de procedure
Meestal is een lymfeklierbiopsie niet ingewikkeld en wordt deze goed verdragen door patiënten. Nadat het biomateriaal is verwijderd door aspiratie of punctie, blijft alleen de punctieplek op de huid achter. Deze wordt behandeld met een antiseptische oplossing en afgesloten met een pleister. Als er een open biopsie is uitgevoerd, wordt de wond gehecht en verbonden. De hechtingen worden binnen een week verwijderd.
De wond na een lymfeklierbiopsie mag niet nat worden gemaakt. Het is noodzakelijk om deze te behandelen met antiseptische oplossingen om infectie te voorkomen. Als de lichaamstemperatuur plotseling stijgt, de operatieplek opzwelt, bloedt of op een andere manier irriteert, moet u dringend een arts raadplegen.
Het is acceptabel als er na de behandeling sprake is van kortdurende, lichte pijn.
Wat u niet mag doen na een lymfeklierbiopsie:
- een bad nemen;
- zwemmen in zwembaden en open wateren;
- een badhuis of sauna bezoeken;
- intensieve lichaamsbeweging doen.
Dergelijke beperkingen gelden gedurende ongeveer 2 weken na de ingreep, afhankelijk van het type en de omvang van een ingreep, zoals een lymfeklierbiopsie.

