Medisch expert van het artikel
Nieuwe publicaties
Olifantenpoten
Last reviewed: 04.07.2025

Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
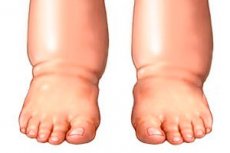
Olifantsziekte is een zeldzame ziekte die wordt veroorzaakt door een verstoring van de lymfestroom. Laten we de kenmerken van deze pathologie, de typen, stadia, diagnose en behandelmethoden eens bekijken.
Volgens de internationale classificatie van ziekten ICD-10 valt elefantiasis van de benen onder categorie IX Ziekten van het vaatstelsel (I00-I99):
I95-I99 Overige en niet gespecificeerde ziekten van het vaatstelsel.
- I97 Postprocedurele aandoeningen van het bloedsomloopstelsel, niet elders geclassificeerd.
- I97.2 Postmastectomie lymfoedeemsyndroom (elephantiasis, obliteratie van lymfevaten, mastectomie).
Olifantsziekte van de onderste ledematen ontstaat door stagnatie van de lymfe. Lymfevocht vervult belangrijke functies in het lichaam. Het reinigt weefsels en cellen van opgehoopte gifstoffen en normaliseert de vochtbalans. De kleurloze vloeistof voorziet alle organen en systemen van bloed en draagt bij aan de vorming van de immuniteit.
Bij aanhoudend oedeem worden stofwisselingsproducten niet uit de weefsels afgevoerd, eiwitverbindingen vallen uiteen en veroorzaken de vorming van fibrine. Dit leidt tot het ontstaan van grof bindweefsel tussen de spieren. De ledematen worden groter en krijgen een cilindrische vorm, die aan de buitenkant lijkt op de poten van een olifant. De huid van het aangetaste weefsel verzweert, raakt bedekt met kloven, huiduitslag en wratten.
De ziekte kan optreden als gevolg van aangeboren zwakte van het lymfestelsel, verwondingen, parasitaire en bacteriële infecties. In 70% van de gevallen manifesteert de aandoening zich slechts aan één been; gevallen van bilateraal lymfoedeem zijn uiterst zeldzaam. Maar het probleem zit niet alleen in de misvorming van de ledematen. De pathologie tast interne organen en systemen aan en verstoort de werking van het hele lichaam. In bijzonder ernstige gevallen tast elefantiasis niet alleen de benen aan, maar ook de armen, het gezicht, de borstklieren en de geslachtsorganen.
Epidemiologie
Meer dan 300 miljoen mensen – 13% van de wereldbevolking – kampen met lymfoedeem. Ze behoren allemaal tot de risicogroep voor elefantiasis. Tegelijkertijd geven medische statistieken aan dat filaria-infectie op zichzelf de ziekte veroorzaakt bij 100 miljoen mensen in de tropen.
In Europese landen en op continenten met een gematigd klimaat komt de ziekte weinig voor. Hier wordt elefantiasis veroorzaakt door een aantal andere factoren, zowel aangeboren als verworven.
Volgens de statistieken treft lymfoedeem het vaakst de onderste ledematen – ongeveer 95% van alle gevallen van de ziekte. Minder vaak wordt aanhoudende zwelling van de handen, borstklieren, het gezicht en de geslachtsdelen vastgesteld. In 70% van de gevallen is het probleem eenzijdig.
Oorzaken elefantiasis
Elephantiasis gaat gepaard met pathologische veranderingen in het lymfestelsel. Vochtophoping treedt op als gevolg van verstopping of vernauwing van de lymfekanalen. De oorzaken van elephantiasis in de benen zijn afhankelijk van het type ziekte.
Secundaire elefantiasis, dat wil zeggen verworven elefantiasis, houdt rechtstreeks verband met een stoornis van het lymfestelsel met verschillende oorzaken en kan op elke leeftijd voorkomen.
- Tumorletsels en verwijdering van lymfeklieren, chemotherapie. De aangetaste lymfeklier passeert bij bepaalde aandoeningen lymfe. Het vocht hoopt zich op in de bloedvaten, rekt ze uit en dringt zelfs door tot in de weefsels. Langdurige stagnatie veroorzaakt ernstig oedeem en proliferatie van bindweefsel.
- Wondroos en phlegmon veroorzaakt door een streptokokkeninfectie. Micro-organismen vermenigvuldigen zich in de lymfevaten en de gifstoffen die ze afscheiden, veroorzaken allergische reacties. Het immuunsysteem bestrijdt het probleem door verhoogde celdeling en weefselvergroting te veroorzaken.
- Schade aan lymfevaten treedt op bij bevriezing, uitgebreide verwondingen en brandwonden. Een grote hoeveelheid lymfe stagneert in de weefsels, wat aanhoudende zwelling veroorzaakt.
- Spataderen en posttromboflebitissyndroom. Schade aan de diepe aderen verstoort de werking en voeding van de weke delen. Geleidelijk aan beïnvloeden de veranderingen de lymfevaten, waardoor hun doorgankelijkheid wordt verstoord, wat leidt tot stagnatie van de lymfe. Pathogene micro-organismen vermenigvuldigen zich in de veranderde cellen en veroorzaken vergiftiging van het lichaam. Dit leidt tot weefselproliferatie en huiduitslag.
- Parasitaire infecties door insectenbeten zijn een andere oorzaak van elefantiasis. Muggen en knutten kunnen een persoon infecteren met filariae, wormen die de lymfevaten parasiteren. Helminthen verstrengelen zich tot ballen, waardoor het lumen van de vaten verstopt raakt en uitrekt. De toxisch-allergische reactie van het lichaam gaat gepaard met oedeem en proliferatie van bindweefsel.
Primaire lymfostase (aangeboren) kan gepaard gaan met de volgende oorzaken:
- Verhoogde lymfeproductie.
- Syndroom van Nonne-Milroy-Meige (weefseltrofische stoornis).
- Shershevsky-Turner-syndroom (chromosomale pathologie).
- Afwijkingen in de ontwikkeling van de lymfevaten (aplasie, dysplasie, hypoplasie, hyperplasie).
- Letsels van het centrale zenuwstelsel.
- Endocriene aandoeningen.
- Klep-insufficiëntie.
In 3-5% van de gevallen is het moeilijk om de primaire oorzaken vast te stellen; deze vorm van de ziekte wordt daarom idiopathisch genoemd. Aangeboren afwijkingen leiden vaak tot schade aan beide ledematen.
Risicofactoren
Elephantiasis kan door vele oorzaken ontstaan, die zowel aangeboren als verworven zijn.
Het optreden van de ziekte kan worden beïnvloed door risicofactoren zoals:
- Oncologische pathologieën met beschadiging van de lymfevaten.
- Chemotherapie of bestraling.
- Geslachtsziekten.
- Bloedsomloopstoornissen.
- Ziekten van het hematopoëtische systeem.
- Spataderen.
- Chirurgische ingrepen met verwijdering van lymfeklieren.
- Systemische lupus erythematodes.
- Auto-immuunziekten.
- Parasitaire plagen.
- Ernstige bevriezing.
- Letsels aan de zachte weefsels van de onderste ledematen.
- Overgewicht, obesitas.
- Chronisch eczeem.
De bovengenoemde ziekten zijn niet alleen gevaarlijk vanwege het grote risico op het ontstaan van elefantiasis, maar ook vanwege de ernstige verstoring van de normale werking van het lichaam.
Pathogenese
Het lymfestelsel is betrokken bij stofwisselingsprocessen en de reiniging van cellen van gifstoffen. Het bestaat uit vaten, knooppunten, stammen en haarvaten. Vrije doorgang van vocht door het vaatbed zorgt voor een normale lymfestroom.
Het mechanisme van de ontwikkeling van elefantiasis houdt verband met onvoldoende functioneren van het lymfestelsel en een verstoorde vochtafvoer. Normaal gesproken produceren de weefsels van de onderste ledematen dagelijks ongeveer 2 liter lymfe, maar bij vaatblokkades treedt congestie op, die zich manifesteert als aanhoudend oedeem.
De pathogenese van elephantiasis is gebaseerd op de opeenvolgende ontwikkeling van de volgende pathologische veranderingen:
- Schending van de lymfedrainage.
- Vochtretentie in weefsels.
- Lymfatisch oedeem als gevolg van de impregnatie van weefsel met eiwitten.
- Pathologische herstructurering van het lymfestelsel.
- Vezelachtige processen die de lederhuid, het onderhuidse bindweefsel en de fascia aantasten.
Verstoring van de vloeistofstroom leidt tot een verhoogde intralymfatische druk en verminderde resorptie (absorptie). Vloeistof en eiwitten hopen zich op in de weefsels. Eiwitverbindingen vallen uiteen en transformeren tot fibrinevezels. Fibroblasten dringen de veranderde weefsels binnen en vormen collageenvezels. Tegen deze achtergrond treden ernstige verstoringen op in de cellen van het bindweefsel.
Vezelachtige veranderingen bij elephantiasis tasten de huid, de onderhuidse vetlaag, spieren, fascia en wanden van arteriële, veneuze en lymfevaten aan. Groeiend oedeem verslechtert de hemo- en lymfedynamiek. Stofwisselingsproducten hopen zich op in de weefsels, wat leidt tot hypoxie. Dit leidt tot een verzwakking van de beschermende eigenschappen van het immuunsysteem. Er ontstaat een zacht, pasta-achtig oedeem. Wanneer dit verergert, raakt de dermis gemakkelijk beschadigd. Tegen deze achtergrond ontwikkelen zich pathologieën van het zachte weefsel en trofische stoornissen. Snelle progressie van de lymfostase leidt tot misvorming van het beschadigde ledemaat.
Symptomen elefantiasis
De symptomen van elefantiase hangen volledig af van de oorzaak, het type en het stadium van het pathologische proces. Symptomen van elefantiase in de benen ontstaan naarmate de ziekte vordert. Laten we de belangrijkste bekijken:
- Oedeem verschijnt meestal slechts aan één been. Unilaterale afwijkingen zijn typisch voor de verworven vorm van de ziekte. Bij aangeboren afwijkingen is lymfostase van beide benen tegelijkertijd mogelijk.
- Naarmate de zwelling toeneemt, ontstaat er een gevoel van opzetting in de ledemaat. Het ongemak gaat gepaard met toenemende vermoeidheid en een verslechtering van het algemene welzijn.
- De zwelling verschijnt op de voet of hand, d.w.z. onder het aangetaste lymfevatengebied. Deze verplaatst zich geleidelijk naar de enkel en vervolgens naar het dijbeen. De zwelling is zacht, waardoor er putjes ontstaan bij druk op het weefsel.
- De verstoring van de lymfedrainage leidt tot de proliferatie van pathogene micro-organismen in het lymfestelsel en de dikte van de huid. De lymfeklieren die de lymfe in het getroffen gebied filteren, worden groter en raken ontstoken.
- Het vocht in de intermusculaire ruimte en het onderhuidse vet worden geleidelijk vervangen door bindweefsel. Hierdoor wordt het been hard bij aanraking, dat wil zeggen, de zwelling verhardt. De huid is bijna niet meer in een plooi te krijgen en bij druk blijven er geen putjes achter.
- Aanhoudende progressie van oedeem leidt tot misvorming van de ledemaat. Alle uitstulpingen aan de enkel worden gladgestreken, het been krijgt een cilindrische vorm. De ledemaat neemt meerdere malen in volume toe.
- Een verstoorde bloedcirculatie leidt tot atrofie van de talg- en zweetklieren (hun secretie beschermt de lederhuid tegen bacteriën en virussen). Door de verstoring van de beschermlaag ontstaan er diverse huiduitslag, papillomen, wratten, abcessen, ulceratieve laesies en kloven. De aanwezigheid van bacteriële flora is gevaarlijk vanwege het ontstaan van allergische reacties.
- Overtollig lymfevocht begint via de huid te worden afgevoerd. Fistels vormen zich op de weefsels, waardoor geelachtig vocht wegstroomt. Meestal bevinden de gaatjes zich op plekken met een dunne huid, namelijk in de interdigitale plooien.
- Door een verstoorde bloedcirculatie beginnen de weefsels veel melanine te produceren. Er ontstaan bruine vlekken op de extremiteiten. Toenemende celdeling leidt tot de groei van vormeloze bultjes en andere gezwellen, gescheiden door dwarsplooien.
Het hierboven beschreven symptoomcomplex kan gepaard gaan met verstoringen in andere orgaansystemen, waardoor het welbevinden aanzienlijk verslechtert.
Gezwollen benen bij olifantsziekte
Lymfoedeem is een pathologische aandoening met progressieve zwelling van de weke delen van het getroffen gebied. Zwelling van de benen bij elefantiasis ontstaat als gevolg van een verstoring van de lymfestroom door de lymfevaten. Deze pathologie kan gepaard gaan met zowel aangeboren als verworven factoren.
Er bestaan verschillende soorten lymfoedeem. Laten we ze eens bekijken:
- Mechanisch – verschijnen na weefseltrauma.
- Cachectisch - geassocieerd met cardiovasculaire pathologieën en uitputting van het lichaam.
- Congestief – verhoogde capillaire druk, uitgesproken vasculaire permeabiliteit en verlaagde albumineniveaus.
- Neuropathisch – endocriene pathologieën, alcoholisme.
- Hydremisch - ophoping van lymfevocht veroorzaakt door nierziekten.
Bij milde elefantiasis verdwijnt de zwelling na voldoende rust en het dragen van compressiekleding. Bij matige ernst wordt aanhoudende, niet-verdwijnende zwelling met groei van bindweefsel waargenomen. De huid wordt strak en dicht. De patiënt klaagt over pijnlijke gevoelens en opgezette benen, en het algemene welzijn verslechtert. Tijdelijke krampen en paresthesie zijn mogelijk.
Ernstig oedeem, d.w.z. het laatste stadium van elefantiasis, leidt tot onomkeerbare schade aan de lymfestroom en fibrocystische veranderingen in de weefsels. De ledemaat is ernstig misvormd en kan niet normaal functioneren. Hierdoor ontstaan contracturen, misvormende artrose, eczeem, wondroos en trofische ulcera. Een ander gevaar van aanhoudend oedeem is het verhoogde risico op lymfosarcoom.
 [ 24 ], [ 25 ], [ 26 ], [ 27 ]
[ 24 ], [ 25 ], [ 26 ], [ 27 ]
Eerste tekenen
Een kenmerk van lymfoedeem is dat de symptomen in eerste instantie zo vaag zijn dat de patiënt er weinig aandacht aan besteedt. 's Avonds ontstaat er een lichte zwelling aan de voeten en enkels, die vaak wordt toegeschreven aan vermoeidheid overdag. De zwelling is vooral merkbaar bij warm weer, na langdurige lichamelijke inspanning en tijdens de menstruatiecyclus. Tegelijkertijd behoudt het gewricht zijn normale beweeglijkheid en is er geen pijn in het been.
De eerste tekenen van elefantiasis:
- Regelmatige zwelling van één of beide ledematen.
- De zwelling is vooral aan het einde van de dag merkbaar, maar verdwijnt volledig na een nachtje rusten.
- De zwelling neemt toe bij verticale positionering van de ledematen, na verhoogde fysieke inspanning en bij beperkte mobiliteit.
- In een vroeg stadium vinden er geen onomkeerbare weefselgroei en andere pathologische veranderingen plaats.
Bovendien kunnen de hierboven beschreven symptomen van de ziekte jarenlang aanhouden en gepaard gaan met een verslechtering van het algemene welzijn en zwakte.
Stages
Het symptoomcomplex van elefantiasis van de onderste ledematen kent de volgende stadia:
- In het begin ontstaan er kleine zwellingen. Deze worden veroorzaakt door de groei van bindweefsel en een verstoring van de stofwisseling. De zwelling begint bij de voet en verplaatst zich geleidelijk via de knie naar de dij.
- Asymmetrische zwelling van de ledematen.
- Zachte zwelling (na druk op de huid blijft een putje achter).
- De weefsels zien er heel bleek uit en kunnen gemakkelijk worden verplaatst, maar zijn moeilijk te plooien.
- Er ontstaat uitslag en jeuk.
De duur van de eerste fase bedraagt ongeveer 6-8 maanden.
- De symptomen worden ernstiger. Het gezwollen gebied wordt dikker en neemt gestaag in omvang toe.
- Er zijn verwijde lymfevaten voelbaar.
- De zwelling betreft niet alleen de voeten, maar ook de schenen en dijen.
- De gewrichtsbeweging is beperkt.
- Er is geen pijn, maar wel een licht ongemak.
- De huid van het aangetaste ledemaat is zeer strak en onbeweeglijk.
- De weefsels zijn erg gevoelig en zelfs lichte druk kan ongemak veroorzaken.
- Het aangetaste been is aanzienlijk vergroot.
Het tweede stadium begint 2-7 jaar na het ontstaan van lymfoedeem.
- Dit stadium wordt beschouwd als het ernstigste en ongeneeslijkste. De huid wordt erg ruw en er verschijnen verschillende tumoren (wratten, papillomen, blaren, zweren). De aangetaste ledematen raken misvormd en er ontstaan plooien, waardoor bewegen moeilijk wordt.
- Verdikking van de hoornlaag van de opperhuid.
- Verschillende gezwellen en scheuren in weefsels.
- Scheuren in de lymfevaten, lekkage van lymfe via de fistels.
- De lymfeklieren zijn vergroot, ontstoken en zeer pijnlijk.
- Het been heeft een cilindrische vorm en is 2-3 keer groter dan een gezond been.
- Bloedvergiftiging.
- Atrofie van spierweefsel en celdood.
Het derde stadium ontwikkelt zich 7-15 jaar nadat de eerste tekenen van de ziekte zichtbaar zijn.
Als elefantiasis van de benen in een vroeg stadium wordt ontdekt, kan medicamenteuze behandeling in combinatie met fysiotherapie de toestand van de patiënt herstellen. Het laatste stadium kan niet worden gecorrigeerd. In dat geval is de behandeling gericht op het verlichten van de pijn.
Vormen
Elefantiase van de benen kan door veel verschillende factoren worden veroorzaakt. De verschillende soorten ziekte hangen af van de etiologie, waardoor de volgende vormen van lymfostase worden onderscheiden:
- Primair (idiopathisch) – geassocieerd met aangeboren functiestoornissen van het lymfestelsel. Pathologie treedt op wanneer:
- Hypoplasie van de lymfeklieren en bloedvaten.
- Hyperplasie van de lymfekanalen.
- Klep-insufficiëntie.
- Lymfangiëctasie.
De eerste tekenen openbaren zich in de kindertijd, maar worden erger naarmate mensen ouder worden.
- Secundair – geassocieerd met traumatisch letsel aan de ledematen, verstoringen in het lymfestelsel en andere pathologische processen in het lichaam. Kan zowel inflammatoire als niet-inflammatoire oorsprong hebben.
Er zijn verschillende soorten elefantiasis van de benen, afhankelijk van de misvorming van de ledematen:
- Graad I – zwelling en lichte misvorming van de voet.
- Stadium II – het pathologische proces verspreidt zich naar de voet en het onderbeen.
- Stadium III – aanhoudende zwelling van de voet, het onderbeen en het dijbeen.
- IVe graad – schade aan de voet, onderbeen, dij in combinatie met trofische stoornissen (scheuren, papillomatose, lymforroe).
De ziekte wordt ook ingedeeld naar leeftijd. Juveniele lymfostase wordt onderscheiden op de leeftijd van 15-30 jaar en laat - na 30 jaar. Het klinische beloop is stabiel, langzaam en snel progressief. De duur van de ziekte kan variëren van acute, latente, transitionele tot chronische elefantiasis.
Complicaties en gevolgen
Het menselijke lymfestelsel bestaat uit klieren en bloedvaten. Lymfevaten lopen parallel aan de bloedvaten en monden uit in de lymfeklieren, waar ze virussen, stervende cellen, bacteriën en andere ziekteverwekkers filteren. Bij lymfoedeem stroomt het vocht niet door de bloedvaten, maar hoopt het zich op in de weefsels, waardoor aanhoudende zwelling ontstaat.
- De gevolgen en complicaties van elefantiasis in het eerste stadium hangen samen met secundaire huidinfecties. Tegen deze achtergrond ontwikkelt zich zeer vaak diepe veneuze trombose.
- In het tweede stadium, door de groei van bindweefsel, verhardt de zwelling, worden de weefsels sterk uitgerekt en ontstaat er een pijnlijk gevoel. Als de behandeling in dit stadium niet wordt gestart, zal de elefantiasis verergeren en de levenskwaliteit van de patiënt verslechteren.
- Het aangetaste ledemaat is ernstig misvormd, waardoor de functie ervan is belemmerd. Naast mobiliteitsproblemen worden er ook cosmetische afwijkingen waargenomen. Door de verminderde bloedtoevoer ontstaan er roodachtige plekken in het oedeemgebied, die geleidelijk overgaan in trofische ulcera.
Patiënten met chronische elefantiasis die langer dan 10 jaar aanhoudt, lopen het risico lymfangiosarcoom (kanker van de lymfevaten) te ontwikkelen. De prognose voor deze complicatie is zeer slecht, aangezien zelfs met amputatie van het aangetaste ledemaat het risico op overlijden vrij hoog is. Infectieprocessen veroorzaken een andere complicatie: sepsis, oftewel bloedvergiftiging.
 [ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ], [ 45 ]
[ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ], [ 45 ]
Diagnostics elefantiasis
De diagnostische tests voor elefantiasis hangen grotendeels af van de oorzaak van de ziekte. Als elefantiasis wordt veroorzaakt door erysipelas, is een specialist in infectieziekten verantwoordelijk voor de diagnostiek en behandeling. Bij een infectie met filaria dient u een parasitoloog te raadplegen. Alle andere gevallen worden behandeld door een chirurg.
De diagnose begint met het verzamelen van een anamnese en het stellen van vragen aan de patiënt:
- Toen er zwelling begon te ontstaan.
- Herstellen weefsels zich na langdurige rust?
- Verdwijnt de zwelling als het ledemaat omhoog wordt gelegd?
- Zijn er veneuze ziekten of erysipelas?
- Recente bezoeken aan tropische landen (risico op filaria-infectie).
- Veroorzaakt zwelling gewrichtspijn of verlies van mobiliteit?
- Aanwezigheid van hart- en vaatziekten, nierziekten of leverziekten.
De volgende fase omvat laboratoriumdiagnostiek: klinische en biochemische analyse van bloed en urine. Instrumentele onderzoeken omvatten echografie van de aderen van de onderste ledematen, de buikorganen en het bekken.
Magnetic resonance imaging (MRI), duplexscans van de bloedvaten in de extremiteiten en röntgenonderzoek worden ook uitgevoerd. Differentiële diagnostiek bij ziekten met vergelijkbare symptomen is verplicht.
 [ 46 ], [ 47 ], [ 48 ], [ 49 ], [ 50 ], [ 51 ]
[ 46 ], [ 47 ], [ 48 ], [ 49 ], [ 50 ], [ 51 ]
Testen
Laboratoriumdiagnostiek van lymfeklieren in de onderste ledematen begint met een algemeen bloedonderzoek. Het onderzoek omvat het tellen van alle soorten bloedcellen en hun kenmerken. De analyse is gericht op het bepalen van het eosinofielen- en albuminegehalte en de mate van bloedstolling. Op basis van de verkregen resultaten kan de arts conclusies trekken over de aanwezigheid van ontstekingsprocessen in het lichaam.
Serologisch onderzoek van bloedserum is ook geïndiceerd. Dit onderzoek wordt voorgeschreven bij vermoeden van elefantiasis veroorzaakt door een filaria-infectie. In dit geval kunnen specifieke antistoffen tegen parasieten worden aangetoond. Er worden in alle stadia van de behandeling tests uitgevoerd om de toestand van de patiënt en de effectiviteit van de voorgeschreven therapie te controleren.
Instrumentele diagnostiek
Om lymfoedeem van de onderste ledematen te bevestigen en het type en stadium ervan te bepalen, krijgt de patiënt een reeks instrumentele onderzoeken voorgeschreven. De diagnostiek bestaat uit:
- Röntgenfoto (angiografie) – wordt uitgevoerd om veranderingen in zacht weefsel zichtbaar te maken. De afbeelding kan tekenen van osteoporose, botverdikking (het laatste stadium van de ziekte), botlagen en kaliumafzettingen bij parasitaire invasies laten zien.
- Echografie – toont vernauwingen en blokkades in de lymfevaten, de aanwezigheid van bloedstolsels en schade aan de kleppen in grote vaten. Ook kunnen verwijde spataderen met een verminderde lymfestroom worden vastgesteld.
- Magnetic resonance imaging (MRI) is een laag-voor-laag visualisatie van een deel van de aangedane ledemaat. Elephantiasis wordt gekenmerkt door de aanwezigheid van de volgende symptomen:
- Vernauwing of blokkade van de bloed-/lymfevaten.
- Spataderen in de lymfevaten en hun breuk.
- Sterke proliferatie van grove bindweefselvezels.
- Filariae-ballen in het lumen van bloedvaten en kalkafzettingen door hun afsterven.
- Verminderde dichtheid van onderhuids vet (vroege stadia).
- Invasie van weefsels door vezelachtige vezels (laatste stadia).
- Bij Doppler-echografie van de extremiteiten zijn vergrote lymfeklieren en zwellingen zichtbaar. Ook zijn er tromboflebitis en spataderen te zien.
- Thermografie - onderzoek van het aangedane ledemaat wordt uitgevoerd met infraroodstraling. De aanwezigheid van lymfostase wordt aangetoond door een temperatuurdaling van 1,5 graad in het zieke gebied ten opzichte van gezond weefsel, en doorbloedingsstoornissen. Lokale temperatuurstijging in de ontstekingshaarden kan ook voorkomen.
- Lymfoscintigrafie – een speciaal medicijn wordt in de lymfevaten geïnjecteerd om pathologische veranderingen te bevestigen. De ziekte wordt gekenmerkt door een vertraging van de distributiesnelheid van het medicijn en de trage opname ervan in de weefsels.
- McClure-Aldrich blarentest - een zoutoplossing wordt geïnjecteerd in ziek en gezond weefsel om een kleine blaar op de huid te vormen. Bij elefantiasis verdwijnt het defect binnen 5-10 minuten, omdat de aangetaste weefsels een verhoogd vermogen hebben om vocht te absorberen. Bij een gezond been wordt het medicijn binnen een uur opgenomen.
Op basis van de uitslagen van de instrumentele diagnostiek stelt de arts een behandelplan op of schrijft hij aanvullend onderzoek voor.
Differentiële diagnose
Hoewel het belangrijkste symptoom van elefantiasis van de benen een toename van het volume van de aangetaste ledematen is, kan de differentiële diagnose van de ziekte aanzienlijk gecompliceerd zijn. Dit komt doordat er veel andere aandoeningen zijn met een vergelijkbaar beloop.
Elephantiasis onderscheidt zich van de lymfatische vorm van arterioveneuze fistels. Deze pathologie wordt gekenmerkt door verlenging en verdikking van de ledemaat, verhoogde temperatuur en vlekken op de huid, en een verhoogde zuurstofvoorziening van het veneuze bloed.
Bij wijdverspreide hemangiomatose vertonen de ledematen meerdere zwellingen met een zacht-elastische consistentie. De zwellingen zijn pijnlijk bij palpatie en veroorzaken ongemak bij fysieke inspanning. De huid is erg dun en gepigmenteerd, met een verhoogde temperatuur.
Lymfoedeem wordt noodzakelijkerwijs vergeleken met de volgende ziekten:
- Oedeem-pijnvorm van posttromboflebitisch syndroom.
- Parkes-Weber-Rubashov-syndroom.
- Syndroom van Klippel-Trenaunay.
- Hemangioom.
- Obesitas.
- Tumorletsels van de extremiteiten.
- Metastatische en traumatische letsels van het lymfestelsel.
- Hysterisch oedeem.
- Neurofibromatose.
- Ziekten van het cardiovasculaire stelsel en de nieren.
- Erythromelalgie.
Bij obesitas wordt diffuse lipomatose van de benen gekenmerkt door het optreden van symmetrisch oedeem met een zachte consistentie. De huid is niet veranderd en vormt gemakkelijk een plooi. De vingers en voet zijn van normale grootte, maar er is pijn bij druk op het oedeem. Het mechanisme van obesitasontwikkeling wordt geassocieerd met aandoeningen van het centrale zenuwstelsel en de endocriene klieren.
Posttrombotische ziekte wordt gekenmerkt door een zachte, pijnlijke zwelling die bij druk een putje vormt. De weefsels zijn cyanotisch en er is een netwerk van verwijde onderhuidse aderen zichtbaar. Er treedt scherpe pijn op bij palpatie van de kuitspieren.
Elefantiase van de benen wordt onderscheiden van myxoedeem. Deze aandoening is een specifiek oedeem waarbij slijmachtige substanties zich afzetten in weefsels als gevolg van schade aan de schildklier. Eiwitafzettingen verstoren de structuur en elasticiteit van de huid. Bij thyreotoxicose treedt het pathologische proces lokaal op en tast het de pretibiale regio aan.
Behandeling elefantiasis
Het herstellen van de normale lymfestroom is het hoofddoel van de lymfostasebehandeling. Dit kan worden bereikt met een uitgebreide aanpak die gericht is op:
- Versterkt de beschermende eigenschappen van het immuunsysteem.
- Versterking van de vaatwanden.
- Versnelling van biologische en metabolische processen.
Het voorkomen
Er zijn een aantal preventieve maatregelen om lymfostase van de onderste ledematen te voorkomen. Bijzondere aandacht is nodig voor mensen met een verhoogd risico op de ziekte: patiënten met uitgebreide verwondingen, brandwonden en bevriezing van de benen, patiënten bij wie lymfeklieren zijn verwijderd, erysipelas of tromboflebitis, en mensen met obesitas, ernstige zonnebrand en schimmelinfecties van de huid.
Preventieve aanbevelingen:
- Een uitgebreid onderzoek van het lichaam om pathologische factoren te identificeren die aanhoudend oedeem veroorzaken.
- Zorg voor een goede persoonlijke hygiëne. Het is noodzakelijk om de onderste ledematen twee keer per dag grondig te wassen, ze goed af te vegen en sokken, kousen of panty's van natuurlijke materialen te dragen.
- Behandel eventueel beschadigd weefsel met een antisepticum, bijvoorbeeld briljantgroenoplossing.
- Regelmatige fysieke activiteit – gymnastiek, zwemmen.
- Slechte gewoontes afleren: alcoholisme, misbruik van slaapmiddelen of antidepressiva, roken.
- Rationeel evenwichtig dieet met een minimale hoeveelheid zout. Naleving van het drinkregime.
Als er vaak zwelling in de benen optreedt, is het raadzaam een chirurg te raadplegen. Tijdige diagnose en behandeling helpen de ziekte in een vroeg stadium te elimineren en ernstige complicaties te voorkomen.
Prognose
Met tijdige diagnose en behandeling heeft elefantiasis een gunstige prognose. Conservatieve therapie in een vroeg stadium van de ziekte voorkomt verdere progressie. Een goede prognose wordt geboden door chirurgische behandeling in combinatie met medicatie en fysiotherapie.
Als elefantiase van de benen in een laat, snel progressief stadium wordt ontdekt, verslechtert de prognose aanzienlijk. Dit komt door het risico op complicaties, waarvan oncologische lymfeklierlaesies en sepsis de gevaarlijkste zijn.
 [ 58 ]
[ 58 ]

