Medisch expert van het artikel
Nieuwe publicaties
Open scheenbeenfractuur
Laatst beoordeeld: 04.07.2025

Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
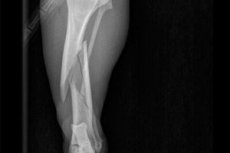
Een open scheenbeenfractuur is een gevaarlijk, pathologisch letsel. Laten we de oorzaken, belangrijkste symptomen, typen, diagnosemethoden, behandeling en revalidatie bekijken.
Het deel van het been van de knie tot het enkelgewricht is het scheenbeen. Het bestaat uit twee botten: de tibia (scheenbeen) en de fibula (kuitbeen). Aantasting van de integriteit ervan is een fractuur. Meestal wordt schade aan de tibia vastgesteld met behoud van de integriteit van de fibula, maar schade aan beide is mogelijk. Letsel aan de fibula is uiterst zeldzaam.
De overtreding kent verschillende niveaus van complexiteit, die afhankelijk zijn van de volgende factoren:
- Lokalisatie van de schade
- Hoe de fragmenten zijn gerangschikt
- Ernst van de ruptuur van zachte weefsels, gewrichten en bloedvaten
- Aanwezigheid van complicaties
Dit soort pathologie is vrij complex, maar de ernst ervan wordt per patiënt individueel beoordeeld. De behandeling wordt uitgevoerd door een chirurg en een traumatoloog. De patiënt ondergaat een operatie waarbij de botten worden geplooid en vastgezet met pennen, bouten of gips. Na een lange periode van immobilisatie volgt een zware revalidatieperiode, gericht op volledig herstel van de beenfuncties.
Epidemiologie
Het patroon en de frequentie van open scheenbeenfracturen hangen grotendeels samen met leeftijd en geslacht. Epidemiologie is gebaseerd op de algemene lichaamsconditie en het type activiteit. Blessures komen vaak voor bij sporters en mensen met pathologische aandoeningen die botfragiliteit veroorzaken.
Volgens het uitgevoerde onderzoek lopen mannen vaker scheenbeenbreuken op dan vrouwen. Mensen met een baan in de transportsector lopen risico, omdat er een risico is op ongevallen, en ook sporters en werknemers lopen risico. Maar je kunt er niet 100% zeker van zijn dat de blessure zich niet zal voordoen bij mensen die niet in deze categorie vallen. Dat wil zeggen, niemand is verzekerd tegen open scheenbeenletsels.
Oorzaken open scheenbeenfractuur
De belangrijkste oorzaak van een open scheenbeenfractuur is een gerichte impact met grote kracht. De botten kunnen geen sterke druk verdragen en breken. Dit gebeurt meestal bij een val op een been dat gefixeerd of gebogen is in een onhandige positie. Stoten, vallende zware voorwerpen, verkeersongevallen, sportblessures, pathologische en chronische processen (tumoren, osteomyelitis, tuberculose) veroorzaken botschade.
Er bestaat een bepaalde classificatie van open letsels, gebaseerd op de locatie van het letsel, de locatie en het aantal botfragmenten, en de aard en omvang van de schade aan weke delen en gewrichten. Laten we de belangrijkste soorten letsels eens bekijken:
- Enkelvoudig en meervoudig: bij een enkelvoudige breuk is het bot op één plaats gebroken en zijn er twee fragmenten. Bij meervoudige breuken is het bot op meerdere plaatsen gebroken en zijn er dus meer dan twee fragmenten.
- Recht, spiraalvormig, schuin – hangt af van de lijn van het defect. Als het bot dwars is gebroken, is het recht, diagonaal – schuin. Als de lijn ongelijk is, is het een spiraalvormig letsel.
- Met en zonder verplaatsing - hangt af van de lokalisatie van de botfragmenten. Als er geen verplaatsing is, wordt de normale positie van de fragmenten ten opzichte van elkaar waargenomen. Bij verplaatsing zijn er veranderingen in de positie van de botten en als ze worden vergeleken, zullen ze geen normaal bot vormen.
- Gesplinterd en glad - gladde tanden hebben dezelfde breuklijn, gesplinterd hebben ongelijke randen en tanden van verschillende vorm en grootte.
- Intra-articulair en extra-articulair: als de gewrichtsweefsels betrokken zijn bij het pathologische proces, is er sprake van een ernstig intra-articulair letsel. Als alleen het scheenbeen wordt geraakt en de gewrichten intact zijn, is er sprake van een intra-articulair letsel.
Daarnaast worden verwondingen aan één of beide botten, het bovenste, middelste of onderste derde deel, onderscheiden:
- Proximale deel van het scheenbeen of bovenste derde deel van het scheenbeen en kuitbeen - deze categorie omvat letsels aan de condylen, de kop en hals van het kuitbeen en de tuberositas tibialis.
- Middelste deel of middelste derde deel van het scheenbeen - schade aan de diafyse.
- Het distale deel of onderste derde deel van het scheenbeen is een enkelfractuur. Blessures van deze groep gaan meestal gepaard met enkel- of kniegewrichtsletsels, wat het totaalbeeld aanzienlijk compliceert.
De meest complexe verwondingen worden meestal veroorzaakt door ongelukken en vallen van hoogte. Maar ongeacht de oorzaak van de pathologie: hoe meer botdelen beschadigd zijn, hoe langer het behandel- en revalidatieproces duurt.
 [ 10 ]
[ 10 ]
Pathogenese
Het mechanisme van fractuurontwikkeling is gebaseerd op de directe impact van een kracht die loodrecht op de botas staat. Pathogenese gaat gepaard met sterke schokken. In de medische praktijk wordt deze pathologie een "bumperfractuur" genoemd, omdat een klap van een autobumper bijna altijd een open letsel aan beide ledematen veroorzaakt. Een kenmerkend kenmerk van het letsel is de richting van de impactgolf. In de regel heeft het letsel een wigvorm met veel fragmenten in het wondgebied.
Bij sporters wordt vaker een blessure aan het rechter scheenbeen vastgesteld, omdat dit voor velen het ondersteunende en duwende been is. Als de kracht langs de as van het bot wordt uitgeoefend, ontstaan er schade aan de enkel, de condylen van het scheenbeen en scheuren in de kruisbanden.
Schade wordt gedifferentieerd afhankelijk van de richting van de impact op het bot: spiraalvormig, transversaal, spiraalvormig, schuin. Longitudinale fracturen hebben de grootste neiging. Dit komt door een slechte bloedtoevoer naar het scheenbeen. Een ander ernstig letsel zijn spiraalvormige fracturen. Deze ontstaan door draaibewegingen van het scheenbeen bij het fixeren van de voet. Ze gaan gepaard met botfragmenten en ernstige scheuringen van spieren en huid.
Symptomen open scheenbeenfractuur
Net als bij elk letsel vertoont botbeschadiging karakteristieke symptomen. De symptomen van een open scheenbeenfractuur zijn afhankelijk van de locatie van het defect, de oorzaak en een aantal andere factoren. Het slachtoffer ervaart allereerst hevige pijn, bloedingen en zwelling. Bij het bewegen of palperen van het ledemaat is er een krakend geluid van botfragmenten die tegen elkaar wrijven. Het is onmogelijk om op het been te leunen of een actieve beweging van het scheenbeen te maken. Uit de wond stekende botfragmenten zijn zichtbaar, evenals een verlenging of verkorting van het been.
Scheenbeenblessures hebben een aantal symptomen die lijken op andere blessures aan de onderste ledematen:
- Anatomische en functionele stoornissen.
- In de zone van de breuk is sprake van overmatige beweeglijkheid van het been.
- Op de plaats van de verwonding is er sprake van hevige pijn en zwelling, en een scheur of verstuiking van de enkelbanden is mogelijk.
- Als de verwonding verplaatst wordt, ontstaan er hematomen en blauwe plekken.
Als het bot de peroneuszenuw heeft beschadigd, hangt de voet naar beneden en kan niet gebogen worden. Als de blessure wordt veroorzaakt door bloedvatfragmenten, wordt de huid blauw.
De belangrijkste symptomen van een open scheenbeenfractuur:
- Hevige bloedingen
- Een open wond waarbij botten door zacht weefsel en huid heen breken
- Scherpe pijn
- Beperking van de mobiliteit
- Traumatische shocktoestand
- Duizeligheid, zwakte, bewustzijnsverlies
Om de omvang en lokalisatie van de schade vast te stellen, ondergaat het slachtoffer een röntgenfoto, MRI of CT-scan. Als het letsel op de diafyse zit, ontwikkelen zich zwelling en cyanose met hevige pijn. Het scheenbeen is ernstig misvormd, het kraken van botten is hoorbaar in de weefsels en de voet staat naar buiten gedraaid. Bij letsel aan het scheenbeen is het onmogelijk om op het been te leunen, terwijl bij fracturen van het kuitbeen ondersteuning mogelijk is. Distale letsels worden gekenmerkt door hevige pijn en zwelling, de voet staat naar buiten of naar binnen gedraaid en ondersteuning op het been is onmogelijk.
Eerste tekenen
Pathologische schade aan het kuitbeen of scheenbeen kan worden vermoed door de eerste tekenen van een breuk te herkennen. Het slachtoffer heeft een verkort scheenbeen en een misvormd ledemaat. De verkorting is te wijten aan het feit dat het spierweefsel rondom het gebroken bot het probeert te verbinden, waardoor het ledemaat omhoog wordt getrokken. Een ander kenmerkend symptoom is pijn en bloeding, die verergeren bij pogingen om het been te bewegen of aan te raken.
De eerste tekenen zijn zwelling in het letselgebied. Dit gaat gepaard met bloedingen in het gewricht. Er is sprake van crepitatie van botfragmenten en een toegenomen mobiliteit van het been. Het is onmogelijk om op het geblesseerde ledemaat te leunen en pijnschok kan tot bewusteloosheid leiden.
Open fractuur van het kuitbeen
De fibula bestaat uit twee epifysen; hij is dun, lang en buisvormig. De belangrijkste onderdelen van de enkel zijn het onderste uiteinde van het bot (de buitenste, laterale malleolus), dat als stabilisator van het gewricht fungeert. Er bestaan verschillende soorten open fibulafracturen, die op verschillende niveaus kunnen ontstaan. Maar in de meeste gevallen treedt de schade op in het gebied van de laterale malleolus, gepaard gaand met ontwrichting en verkorting van de voet, en ruptuur van de distale syndesmose.
Het botlichaam heeft een driehoekige vorm en drie vlakken: lateraal, mediaal en posterieur. Ze zijn van elkaar gescheiden door ribbels. De schade kan transversaal, fragmentarisch, spiraalvormig en schuin zijn. Het diagnosticeren van de pathologie is niet bijzonder moeilijk, aangezien het letsel een duidelijk klinisch beeld heeft:
- Hevige pijn en bloedingen doordat het weefsel door het bot is afgescheurd.
- Zwelling en beperkte bewegingsvrijheid.
- Schade aan de peroneuszenuw (kan gepaard gaan met een nek- en kopfractuur).
- Afhangen van de voet en het onvermogen om de voet te buigen (treedt op bij een volledige ruptuur van de zenuw).
Het meest voorkomende letsel is de diafyse, wat kan optreden bij een directe klap op de buitenkant van het scheenbeen, door een verdraaide voet of een val van grote hoogte. Verschillende pathologische aandoeningen van de botten veroorzaken hun broosheid, wat ook letsel kan veroorzaken. Een fractuur van de diafyse verhoogt het risico op letsel aan de fibulariszenuw.
De diagnose van de schade is gebaseerd op de symptomen. Om het gewonde gebied te identificeren, wordt het slachtoffer doorverwezen voor een röntgenfoto (de beelden worden in twee richtingen gemaakt). Indien er behoefte is aan een grondiger onderzoek, wordt een CT- of MRI-scan uitgevoerd.
De behandeling is langdurig en hangt af van de ernst van het letsel. Het grootste gevaar bij open letsels is de kans op infectie van de wond, wat het herstel aanzienlijk bemoeilijkt. Het risico op infectie neemt toe in de postoperatieve periode, wanneer het lichaam van het slachtoffer verzwakt is. Zonder tijdige medische zorg kan een open kuitbeenfractuur leiden tot amputatie van het geblesseerde ledemaat of een deel ervan.
Laten we eens kijken naar de behandelmogelijkheden van de blessure:
- Als de blessure zich in het middelste derde deel van het bot bevindt, wordt er gips om het been aangebracht vanaf het midden van het dijbeen. Daarnaast worden de knie en enkel 2-3 weken geïmmobiliseerd.
- Als de breuk zich in de bovenste helft bevindt zonder beschadiging van de peroneuszenuw, wordt er gedurende een maand gips aangelegd. Maar na 2-3 dagen kan het slachtoffer lopen, leunend op een kruk.
- Een trauma aan de fibulakop met zenuwbeschadiging gaat gepaard met hevige bloedingen en blauwe plekken. De patiënt krijgt gips tot halverwege het dijbeen en de voet wordt in een rechte hoek gefixeerd.
Medicijnen, fysiotherapie, een massagekuur en therapeutische oefeningen worden zonder uitzondering voorgeschreven. Na 3-4 weken wordt het gips vervangen door een uitneembare kniespalk. Als de therapiemethode niet het gewenste resultaat oplevert (onjuiste therapie, aanwezigheid van ernstige bijkomende aandoeningen), kan volledig herstel uitblijven. In dit geval verliest het slachtoffer zijn normale bewegingsvermogen.
 [ 17 ]
[ 17 ]
Open fractuur van het scheenbeen
De tibia is een lang, buisvormig bot dat het vaakst het slachtoffer wordt van scheenbeenletsel. Bij een breuk is de fibula in de regel ook misvormd. Een open fractuur van de tibia is mogelijk bij hoogenergetische verwondingen, zoals ongevallen, vallen van grote hoogte of sportblessures. Vaak gaat de pathologie gepaard met fracturen van het bekken, ribben, andere ledematen, buik- en borstletsel.
Symptomen:
- Scherpe pijn
- Bloeding op de plaats van de verwonding
- Zwelling en misvorming van het been
- Crepitus en pathologische mobiliteit van de ledemaat
- Blauwe plekken op de huid
- Door de wond heen zijn botfragmenten te zien.
Om de diagnose te bevestigen, wordt een röntgenfoto van het scheenbeen gemaakt. Op basis van de beelden bepaalt de arts het aantal fragmenten, de aanwezigheid van verschuivingen en schade aan het kuitbeen, enkel- of kniegewricht. Indien er schade aan de gewrichten is, wordt aanvullend een CT-scan gemaakt. Bij schade aan zenuwen of bloedvaten is overleg met een neurochirurg, neuroloog en vaatchirurg noodzakelijk.
Eerste hulp bestaat uit het innemen van een pijnstiller en het immobiliseren van het ledemaat. De huid rond de wond moet worden ontdaan van vreemde voorwerpen en vuil en moet worden afgedekt met een steriel verband. Bij ernstige bloedingen wordt een tourniquet op het dijbeen aangelegd. Bij traumatische shock zijn antishockmaatregelen geïndiceerd.
Klinische behandeling kan chirurgisch of conservatief zijn, afhankelijk van de complexiteit van het letsel. Als de fractuur niet verplaatst is, zijn immobilisatie van het ledemaat en wondbehandeling geïndiceerd. In andere gevallen wordt skeletale tractie toegepast. Hierbij wordt een pin door het hielbeen geplaatst en een spalk aangebracht. Het been wordt een maand in deze positie gehouden, waarna een controlefoto wordt gemaakt. Als de foto tekenen van boteelt vertoont, wordt de tractie verwijderd en wordt er gedurende 2-3 maanden gips aangelegd. Medicamenteuze therapie is verplicht, bestaande uit pijnstillers en medicijnen om infectie van een open wond te voorkomen.
In bijzonder ernstige gevallen en bij verbrijzelde fracturen wordt een chirurgische ingreep uitgevoerd. De behandeling is gericht op het herstellen van de normale positie van de botfragmenten. Ook preventie van posttraumatische contracturen wordt toegepast. De operatie vindt 7-10 dagen na opname in het ziekenhuis plaats. Gedurende deze tijd neemt de zwelling af en normaliseert de algemene toestand. De patiënt brengt de gehele preoperatieve periode door met skelettractie.
Tijdens de operatie kiest de arts de osteosynthesemethode, rekening houdend met de aard en de ernst van de fractuur. Hiervoor worden verschillende metalen structuren gebruikt: blokkerende staven, pennen en platen. Extrafocale osteosynthese met Ilizarov-apparaten wordt zeer vaak toegepast. De periode van vastgroei van het scheenbeen bij een ongecompliceerde fractuur duurt 3-4 maanden. Bij verkleinde letsels kan de behandeling zes maanden of langer duren. Fysiotherapie en oefentherapie worden gedurende de gehele therapieperiode gegeven. Nadat het bot is vastgegroeid, ondergaat de patiënt een revalidatietraject.
Open fractuur van het scheenbeen met verplaatsing
Een directe klap in dwarsrichting is de belangrijkste oorzaak van fracturen met verplaatsing. Door het letsel ontstaan botfragmenten die in verschillende richtingen verschuiven. Deze verplaatsingen kunnen perifeer, hoekig of lateraal zijn, en fragmenten kunnen wigvormig en achter elkaar bewegen.
Een open fractuur van het scheenbeen met verplaatsing wordt gekenmerkt door de volgende symptomen:
- Pijn en kraken bij een verwonding.
- Op de plaats van de laesie ontstaan een blauwe plek en een zwelling, met duidelijke beperkingen in de motoriek van het been.
- Door de verplaatsing van de fragmenten worden de zachte weefsels en de huid gescheurd.
- Op de plaats waar de fragmenten zich verplaatsen, ontstaat een deuk of inkeping.
- Het beschadigde ledemaat is korter dan het gezonde ledemaat.
- De beweging van het onderbeen gebeurt in een onnatuurlijke richting.
Zeer vaak veroorzaken dergelijke verwondingen een traumatische shock. De behandeling begint met het op elkaar passen van de verplaatste botten. Dit is nodig om het ledemaat de juiste vorm en de normale verbinding te geven. De procedure wordt handmatig of met behulp van speciale instrumenten uitgevoerd. Om ervoor te zorgen dat het slachtoffer geen pijn heeft, wordt hij op zijn rug gelegd en onder narcose gebracht. Vervolgens wordt de patiënt bij de heup vastgepakt en pakt de tweede arts het been vast, waarbij hij de hiel en de achterkant van de voet vasthoudt. In deze positie strekken de artsen het ledemaat langzaam en bepalen ze de positie van de verplaatste fragmenten.
Na de reductie vergelijkt de arts de lengte van het geblesseerde been met die van het gezonde been. Als de parameters overeenkomen, wordt de open wond behandeld en wordt het scheenbeen geïmmobiliseerd. Na 10 dagen moet de patiënt een controleröntgenfoto laten maken. Dit is nodig om een normale fusie te bevestigen. Als repositie niet mogelijk is, worden metalen structuren gebruikt om de verschuivingen te fixeren.
Verbrijzelde open fractuur van het scheenbeen
Een comminutieve open scheenbeenfractuur is een schending van de integriteit van het bot met meer dan drie fragmenten en een ruptuur van weke delen. Het wordt beschouwd als een van de complexe letsels, omdat het risico bestaat op interpositie van weke delen en compressie van zenuwen en bloedvaten. Bij een groot aantal fragmenten ontstaan er problemen bij het repositioneren, omdat de fragmenten niet uitgelijnd kunnen worden.
Tekenen van een open blessure aan het scheenbeen:
- Pijn en bloedingen
- Zwelling
- Hematomen
- Deformatie van het been en de pathologische mobiliteit ervan
Een röntgenfoto wordt gebruikt voor de diagnose. De behandeling begint met het creëren van omstandigheden voor de fusie van botfragmenten en het daaropvolgende herstel van de ledemaatfunctie. In de eerste fase worden botfragmenten verplaatst en gefixeerd om herhaalde verschuivingen te voorkomen. De behandelmethode hangt af van de aard en locatie van het letsel, de ernst ervan, de algemene gezondheid van het slachtoffer en de aanwezigheid van bijkomende verwondingen en ziekten.
Bij een groot aantal fragmenten wordt de behandeling uitgevoerd door chirurgische restauratie van het oppervlak. Hiervoor worden verschillende methoden gebruikt: het Ilizarov-apparaat, osteosynthese met schroeven, platen en pennen. Bij complexe multifragmentaire intra-articulaire letsels met verplaatsing is een operatie een absolute indicatie. In sommige gevallen, wanneer de tibia en fibula beschadigd zijn, wordt alleen de eerste operatie uitgevoerd. Na restauratie zal het tweede bot vanzelf vergroeien.
De duur van de immobilisatie is afhankelijk van de ernst van het letsel, maar bedraagt doorgaans 3-5 maanden. De revalidatie om de normale beenfunctie en motoriek te herstellen duurt 3-4 maanden. De patiënt krijgt oefentherapie, massages en speciale gymnastiek.
Open fractuur van het onderste derde deel van het scheenbeen
Meestal ontstaan beenbreuken in het onderste derde deel van het scheenbeen. Als het letsel direct is (gerichte stoten, auto-ongelukken), dan is er sprake van een dwarse breuk van één of twee botten. Indirecte verwondingen (buigen, draaien van het scheenbeen met een gefixeerde voet) resulteren in een schroefvormig, d.w.z. schuin, letsel.
Een open fractuur van het onderste derde deel van het onderbeen is zeer gevaarlijk, omdat deze gepaard gaat met een passieve houding van de ledemaat. In bijzonder ernstige gevallen is de fractuur zo ernstig dat het voetoppervlak in elke positie kan worden geplaatst. Palpatie toont hevige pijn en er worden laterale afwijkingen van het onderbeen vastgesteld. Als beide botten gebroken zijn, is er sprake van crepitatie en beweeglijkheid van de fragmenten.
Om de locatie van het defect nauwkeurig te bepalen, worden röntgenfoto's gemaakt. De behandeling hangt af van de ernst van de fractuur, de aanwezigheid van verschuiving en de toestand van de weke delen. De open wond wordt gereinigd en gedesinfecteerd, en de fragmenten worden operatief verplaatst. Ze worden gefixeerd met breinaalden, bouten of platen. Een V-vormig gipsverband wordt gedurende 1-1,5 maand aangelegd, maar daarvoor worden een Behler-spalk en een skeletspanningssysteem gebruikt om de wond te laten genezen en de zwelling te laten afnemen. Schade aan het onderste derde deel van het been geneest langzaam, in tegenstelling tot verwondingen in de bovenliggende gebieden. Een volledig herstel van het been duurt 4-5 maanden.
Dubbele open fractuur van het scheenbeen
Wat betreft de frequentie van dubbele blessures aan de buisvormige botten, staat een dubbele open scheenbeenfractuur op de eerste plaats. Het ontstaansmechanisme is in de meeste gevallen direct, maar gaat gepaard met uitgebreide schade aan het omliggende weefsel. Het tussenliggende botfragment komt in de hoofdbloedtoevoer terecht en vervormt de slagader. Het moet uit de bloedstroom worden verwijderd, aangezien dit leidt tot vertraagde consolidatie en frequente gevallen van non-union. De duur van de immobilisatie is verlengd en kan oplopen tot 4-6 maanden.
Afhankelijk van de kenmerken van de verplaatsing worden er vier soorten dubbele open beenletsels onderscheiden:
- Geen vooringenomenheid
- Met verplaatsing op het niveau van de distale schade
- Met verplaatsing ter hoogte van de proximale schade
- Met verplaatsing van het tussenliggende fragment
Al deze typen vertonen een typisch klinisch beeld met meer of minder uitgesproken tekenen van ruptuur van zacht weefsel en bloeding. De diagnose wordt gesteld met behulp van röntgenfoto's met verschillende projecties. De behandeling is afhankelijk van de aard van het letsel:
- Bij verplaatsing wordt de knie geïmmobiliseerd met een circulair gipsverband, dat het kniegewricht gedurende maximaal 4-5 maanden bedekt.
- Indien er sprake is van een verplaatsing ter hoogte van de distale fractuur, is repositie met skelettractie gedurende 1,5-2 maanden geïndiceerd. Dit is nodig om de verplaatsing over de lengte te elimineren. Na de tractie wordt een circulair gipsverband aangelegd op het been tot aan het bovenste derde deel van het dijbeen gedurende 3,5-4 maanden.
- Bij verplaatsing van het intermediaire fragment of ter hoogte van de proximale fractuur wordt een open repositie uitgevoerd. Vanwege de verminderde bloedtoevoer dient de chirurgische ingreep met minimaal trauma te worden uitgevoerd. Hiervoor worden extrafocale osteosynthese-instrumenten of osteosynthese met een fixatiestaaf gebruikt. De consolidatieduur van dergelijke letsels is twee keer langer dan de fusieduur van enkelvoudige fracturen. Volledige restauratie van het been vindt plaats in 7-10 maanden.
Waar doet het pijn?
Complicaties en gevolgen
Open fracturen zijn het moeilijkst te behandelen. Dit komt door het risico op mogelijke verplaatsing, fragmentatie en breuk van bloedvaten en zenuwen. Alle gevolgen en complicaties worden, afhankelijk van het moment waarop ze zich voordoen, in drie grote groepen ingedeeld.
- Direct – waargenomen tijdens een verwonding.
- Vroege symptomen – verschijnen een paar dagen na de breuk.
- Laat – verschijnen pas na een lange periode na het letsel.
Direct |
Vroeg |
Laat |
Systemisch |
||
Hypovolemische shock |
Hypovolemische shock Vetembolie Diepe veneuze trombose Bloedvergiftiging Infectie |
Abnormale botfusie Niet-unificatie Kruisfusie |
Lokaal |
||
Schade aan grote bloedvaten Letsels aan spieren, pezen en gewrichten |
Infectie Traumatisch compressiesyndroom |
Aseptische necrose Verkorting en stijfheid van gewrichten Osteomyelitis Ischemische contractuur Artrose Sudeck-dystrofie |
Bij open scheenbeenfracturen kunnen slachtoffers de volgende gevolgen en complicaties ervaren:
- Schade aan zenuwen en bloedvaten – vervorming van een grote slagader kan leiden tot amputatie van het gehele ledemaat onder de fractuur. Loop- en voetbewegingsstoornissen kunnen optreden.
- Infectie – een open wond veroorzaakt ettervorming, etterende schade aan de uiteinden van botfragmenten, verkorting en trage genezing. Infectie is ook mogelijk na een operatie.
- Als de chirurgische behandeling niet op tijd of niet correct is, ontstaat er misvorming van de ledematen.
- Vetembolie – vetweefseldeeltjes die de bloedvaten binnendringen, kunnen met de bloedstroom mee migreren en de bloedtoevoer naar verschillende organen verstoren.
- Vorming van een vals gewricht: dit is mogelijk als er tussen de botfragmenten weefsel bekneld zit dat niet aan elkaar groeit, maar er toch nog beweging tussen de fragmenten mogelijk is.
- Er kunnen complicaties optreden na het gebruik van het Ilizarov-apparaat: infectie op de plaats van de naalden, schade aan pezen, bloedvaten en zenuwen, kromming van de ledemaat, onjuiste versmelting van fragmenten door onvoldoende fixatie.
Bijzonder ernstige verwondingen, evenals een ontijdige of onjuiste behandeling, kunnen leiden tot amputatie van het ledemaat. De doorslaggevende factoren in dit geval zijn: de omvang van de schade, de mate van verstoring van de bloedtoevoer naar scheenbeen en voet, en de hoeveelheid beschadigde huid. Hoe langer het duurt om te beslissen over de behandelmethode of amputatie, hoe groter het risico op het ontwikkelen van gangreen.
Diagnostics open scheenbeenfractuur
Bij het vermoeden van een fractuur is het van groot belang om een correcte diagnose te stellen, aangezien verdere behandeling en herstel afhangen van de juistheid van de interpretatie. De diagnose van een open scheenbeenfractuur is gebaseerd op karakteristieke tekenen die wijzen op een pathologisch letsel. Het slachtoffer wordt onderzocht door een traumatoloog of chirurg met behulp van klinische en instrumentele methoden. Laten we deze eens bekijken:
- Onderzoek van de patiënt en het verzamelen van anamnese
- Vergelijking van het gewonde ledemaat met het niet-gewonde ledemaat
- Palpatie en percussie
- Beoordeling van de bewegingsvrijheid van gewrichten
- Controle van de bloedtoevoer
- Bepaling van gevoeligheid en spierkracht
Bij visueel onderzoek kan een open fractuur niet worden verward met andere verwondingen. Omdat botfragmenten uit de open wond steken, is er sprake van bloeding, zwelling en crepitatie. Het been vervult geen ondersteunende functie. Het letselmechanisme kan direct en indirect zijn, wat de aard van de fractuur bepaalt: transversaal, schuin, verbrijzeld, spiraalvormig, met verplaatsing, dubbel. Om de diagnose te verduidelijken, worden aanvullende onderzoeken uitgevoerd.
Instrumentele diagnostiek
Bij het bepalen van de ernst van het traumatisch letsel wordt speciale aandacht besteed aan instrumentele diagnostiek. Bij een vermoeden van scheenbeenletsel is röntgenonderzoek geïndiceerd. De opname wordt in twee projecties gemaakt. Om de ernst van de compressiefractuur te bepalen, wordt computertomografie (CT) uitgevoerd. Dit is een speciaal röntgenonderzoek waarmee u volledige informatie kunt verkrijgen over de aard van het letsel en de aanwezigheid van verdere schade.
Naast röntgenfoto's en CT-scans kunnen ook MRI-scans en andere methoden worden gebruikt om het aangedane gebied te visualiseren. In de regel worden meerdere methoden tegelijkertijd gebruikt tijdens de diagnostiek. Dit komt door de hoge frequentie van intra-articulaire letsels bij open tibiafracturen. Destructie van de subchondrale plaatgewrichten vertraagt het behandelproces en verslechtert de prognose voor volledig herstel. De gegevens die uit complexe diagnostiek worden verkregen, stellen ons in staat de behandelstrategie te bepalen en mogelijke fouten te voorkomen.
Wat moeten we onderzoeken?
Differentiële diagnose
De breuklijn is een karakteristiek radiografisch teken, waardoor differentiële diagnostiek zeldzaam en moeilijk is. Dit komt doordat pathologische en gezonde weefselbeelden in sommige gevallen breuklijnen, scheuren of botfragmenten simuleren.
- Een foutieve diagnose kan worden gesteld bij aanwezigheid van epifysairlijnen. In dit geval is ossificatie mogelijk binnen vele varianten, wat de interpretatie van de aard van de schaduwlijnen bemoeilijkt. Hiervoor wordt een controleröntgenfoto van een gezond ledemaat gemaakt, waarop mogelijk ook lijnen te zien zijn die een fractuur simuleren.
- Pseudo-epifysen vormen een andere reden voor differentiële diagnostiek. Accessoirebeenderen zijn van groot belang. Het kenmerkende kenmerk van pathologie zijn de contouren van de weefsels. Bij fracturen zijn ze fijn gekarteld en onregelmatig, terwijl de accessoire wervelkolom afgerond is en gladde contouren heeft.
De aanwezigheid van een open wond met gescheurd weefsel en botfragmenten die eruit steken, veroorzaakt zelden problemen met de diagnose of vereist differentiatie. De diagnose wordt daarom gebaseerd op röntgen- en CT-gegevens.
Met wie kun je contact opnemen?
Behandeling open scheenbeenfractuur
Verschillende soorten scheenbeenfracturen vereisen verschillende behandelmethoden. De behandeling bestaat uit een reeks procedures gericht op de normale aangroei van de beschadigde botten en genezing van de open wond.
Behandelingsalgoritme:
- Vergelijking van botfragmenten om ze een normale positie te geven. Dit is noodzakelijk voor een goede fusie. De procedure wordt uitgevoerd onder plaatselijke verdoving, handmatig of met behulp van een skelettractiesysteem tijdens de operatie.
- Open wondbehandeling met verplichte introductie van meerdere drainagesystemen. De wond wordt gefixeerd met een zeldzame hechting. Als de huidruptuur niet direct ontstaat, maar door een prik met een botfragment en secundair is, wordt deze behandeld met antibacteriële middelen en worden hechtingen zonder drainage aangebracht. Als een open fractuur gepaard gaat met uitgebreide huidbeschadiging, is transplantatie noodzakelijk.
- Fixatie van botfragmenten met behulp van pinnen, bouten, zijlussen en diverse hulpmiddelen (Ilizarov, Tkachenko, Kalnberz, Hoffman).
- Immobilisatie van het scheenbeen door middel van het aanbrengen van een spalk en het plaatsen van een compressie-distractieapparaat gedurende enkele weken tot maanden. Dit is noodzakelijk voor de genezing van de fractuur.
Voor elk specifiek geval worden verschillende methoden en materialen gebruikt. Als sommige methoden niet effectief zijn, worden ze vervangen door andere. De behandelingsduur is vanaf 4 maanden.
Eerste hulp bij een open scheenbeenfractuur
Een open fractuur is een ernstig letsel waarbij de integriteit van het bot en het omliggende weefsel is aangetast. Het is van groot belang om tijdig hulp te bieden en mogelijke complicaties te voorkomen. Het letsel kan de volgende gevaren met zich meebrengen:
- Traumatische shock: een open wond veroorzaakt hevige pijn, wat tijdelijk bewustzijnsverlies kan veroorzaken.
- Ernstige bloedingen – een van de belangrijkste taken is het stoppen van de bloeding. Ernstig bloedverlies is immers levensbedreigend.
Als u botschade vermoedt, moet u een ambulance bellen. Deze brengt het slachtoffer naar de spoedeisende hulp en biedt professionele medische zorg. Maar voordat de artsen arriveren, is eerste hulp aangewezen om complicaties te minimaliseren of volledig te voorkomen. Bij een open scheenbeenfractuur worden de volgende maatregelen aanbevolen:
- Fixeer het geblesseerde been. Alle beschikbare materialen (planken, versteviging, boomtakken) zijn hiervoor geschikt. Het been moet eraan worden vastgebonden met een verband of een lang stuk stof. Indien mogelijk is het beter om een G-vormige spalk te maken, hiermee kunt u de knie en voet fixeren. Als er geen materialen beschikbaar zijn, wordt het pijnlijke been verbonden met het geblesseerde been.
- Zorg ervoor dat u uw schoenen uittrekt. Pathologisch trauma veroorzaakt zwelling, waardoor schoenen bloedingsproblemen in de ledemaat kunnen veroorzaken. Strakke schoenen veroorzaken nog meer pijn. Als het slachtoffer zijn schoenen niet uittrekt, zal het later moeilijk zijn om dat te doen.
- Geef een pijnstiller. Dit helpt om de pijnschok te overwinnen. Alle beschikbare medicijnen zijn hiervoor geschikt (Analgin, Sedalgin, Nimesulide). Indien mogelijk is het beter om een intramusculaire injectie te geven (Novocaïne, Lidocaïne). Hoe dichter bij de fractuur de injectie wordt gegeven, hoe beter het pijnstillende effect. Bij aankomst van de artsen moet u melden welke medicijnen er zijn gebruikt en in welke dosering.
- Stop het bloeden. Open fracturen gaan vaak gepaard met ernstig bloedverlies. Om de omvang van de schade te beoordelen, moet u de kleding die het gewonde been bedekt, doorknippen. Wanneer grote bloedvaten scheuren, stroomt het bloed er in een sterke straal uit. Om dit te stoppen, moet u een wattenstaafje en een verband op de wond aanbrengen en er een verband overheen leggen. Het is niet aan te raden om een tourniquet aan te leggen, omdat de onderliggende spieren gespannen zullen zijn en als de fractuur verbrijzeld is, de fragmenten nog verder zullen verschuiven. Er bestaat ook een risico op beschadiging van andere bloedvaten. Als het bloed er langzaam uitstroomt, wordt er geen tampon aangebracht, maar wordt de wond behandeld met een antisepticum. Als antisepticum kunt u het volgende gebruiken: jodium, briljantgroen, waterstofperoxide en elke vloeistof op alcoholbasis. Alleen de randen van de wond hoeven behandeld te worden; u mag het antisepticum er niet in gieten.
Dit zijn de basisregels die gevolgd moeten worden bij het verlenen van eerste hulp. Daarnaast kunt u koude of een met water gedrenkte handdoek op de plek van de verwonding aanbrengen. Het is erg belangrijk om elke beweging en poging om op uw voet te staan te vermijden. Dit zal leiden tot nog ernstiger trauma, verplaatsing van fragmenten en schade aan zenuwen en bloedvaten. Ook mag er niets worden vastgezet; dit kan door een traumatoloog worden gedaan en alleen na een röntgenfoto.
Chirurgische behandeling
Scheenbeenletsel kan op verschillende plaatsen voorkomen, dus er wordt een combinatie van verschillende technieken gebruikt voor de behandeling. Chirurgische behandeling is het moeilijkst, omdat de juiste botverbinding en het verdere herstel ervan afhangen van de resultaten. De belangrijkste indicaties voor een operatie:
- Vergelijking van botten is onmogelijk zonder extra opening van de wond.
- Dubbele fractuur van het scheenbeen met aanzienlijke verplaatsing van fragmenten.
- Beknelling van zenuwen en bloedvaten door botfragmenten.
- Weefselinterpositie
Als beide botten beschadigd zijn, wordt de operatie alleen aan het scheenbeen uitgevoerd, omdat het kuitbeen tijdens het herstel vanzelf aangroeit. Chirurgische repositie van fragmenten is alleen mogelijk met extra fixatie.
Er is een bepaalde volgorde van handelingen. Laten we dat eens bekijken:
- Vergelijking van botfragmenten. De procedure wordt uitgevoerd door een chirurg onder plaatselijke verdoving. Hiervoor wordt skelettractie gebruikt.
- Botfragmenten worden gefixeerd met behulp van het meest geschikte apparaat.
- Het geopereerde ledemaat moet met een speciaal apparaat of gips worden geïmmobiliseerd.
De belangrijkste soorten chirurgische behandeling van het scheenbeen en kuitbeen:
Type fixatie |
Bijzonderheden |
Duur van de behandeling en het herstel |
Staven |
Een scherpe stalen staaf wordt in het wervelkanaal ingebracht. Er wordt een sneetje in de huid gemaakt om bij het bot te komen. Het scherpe deel van de staaf gaat in het bot en het stompe deel blijft onder de huid. Hierdoor kan de staaf na genezing van het letsel worden verwijderd. |
Na de operatie mag het been maximaal 25% van het lichaamsgewicht dragen. Na twee weken mag u weer uit bed komen en met krukken lopen. Na drie tot vier weken kunt u proberen volledig op uw been te staan. Om de twee maanden worden er controlefoto's gemaakt. Staven, schroeven en platen worden één tot twee jaar na het letsel verwijderd. |
Schroeven |
Met speciale schroeven van chirurgisch staal worden de fragmenten aan elkaar vastgezet. |
|
Borden |
Stalen platen met gaten worden met schroeven aan de botten bevestigd. Deze methode wordt niet gebruikt bij kinderen, omdat het botvlies beschadigd kan raken en de botgroei verstoord kan raken. |
|
Ilizarov-apparaat |
De operatie wordt uitgevoerd onder plaatselijke of algehele anesthesie (afhankelijk van de leeftijd van het slachtoffer). Metalen spaken worden door de botten getrokken en vormen een structuur van staven, bouten en moeren. De arts draait de moeren aan en past de mate van spanning aan voor de fusie. |
Belasting van het been is in de beginfase toegestaan, omdat het apparaat het bot stevig vasthoudt. Volledig herstel is mogelijk binnen 3-4 maanden. |
Bij een chirurgische behandeling wordt de voorkeur gegeven aan een minder traumatische methode. Dit zorgt ervoor dat de botten normaal kunnen genezen en heeft een positief effect op het herstel. Om het been in de toekomst normaal te laten functioneren en te kunnen belasten, moeten de scheenbenen goed genezen. Als de behandeling onjuist of verstoord is, kan dit ertoe leiden dat het slachtoffer invalide raakt en niet meer kan werken.
Twee-fase behandeling van open fracturen van het scheenbeen
Een alomvattende therapeutische aanpak is vereist om ledemaatschade te voorkomen. De behandeling van open scheenbeenfracturen bestaat uit twee fasen: osteosynthese met staafjes voor externe fixatie, gevolgd door gips en behandeling van de open wond, waarvoor in de meeste gevallen autoplastiek nodig is.
- Osteosynthese is een chirurgische ingreep waarbij botfragmenten met verschillende structuren worden gefixeerd. Deze procedure maakt het mogelijk om alle fragmenten in de juiste positie te plaatsen, waardoor de functionaliteit en mobiliteit van het beschadigde gebied na genezing behouden blijven.
Er bestaan verschillende soorten osteosynthese:
- Uitwendig (transosseus) - Ik fixeer de plek van de verwonding met pinnen zonder gips aan te brengen.
- Onderdompeling – het fixatiemiddel wordt in het aangedane gebied geplaatst, er is geen gipsverband nodig.
- Transossale stangen of andere fixatiemiddelen worden door het bot getrokken, dat wil zeggen over de beschadigde plek heen.
- Intraosseus – een fixator of een puntige staaf wordt in het bot geplaatst en blijft daar tot volledige fusie. Vereist volledige immobilisatie van de ledemaat.
- Uitwendige - inwendige chirurgische ingreep, waarbij fixatoren rondom of in de buurt van de verwonding worden geplaatst.
Osteosynthese is de belangrijkste indicatie voor open fracturen. De gehele ingreep vindt plaats onder narcose, waardoor het slachtoffer geen pijn ervaart. Als de operatie correct wordt uitgevoerd, treedt genezing binnen 3-4 maanden op.
- Autoplastiek van beschadigde huid is de transplantatie of transpositie van eigen weefsel. De flappen die tijdens de operatie worden gebruikt, worden onderverdeeld in eenvoudige en complexe. Het type transplantatie hangt af van de aan- of afwezigheid van bloedtoevoer op de plaats van de laesie. Eenvoudige flappen worden onderscheiden naar hun weefseltype: huid, bindweefsel, spierweefsel, peesweefsel, botweefsel, vetweefsel, vaatweefsel en andere weefsels. Het zijn niet-vasculaire transplantaten. Hun inplanting is afhankelijk van de diffusie van voedingsstoffen.
Autoplastiek met behulp van eenvoudige fascieflappen wordt gekenmerkt door een geringe dikte met behoud van de huid op de donorplaats. Dit type transplantatie beperkt zich tot een klein weefselvolume. Vervolgens wordt dermatoomplastische chirurgie uitgevoerd om de getransplanteerde fascie te sluiten. Deze methode is uitstekend geschikt voor de behandeling van open scheenbeenfracturen met huiddefecten.
Revalidatie
Tijdens de behandeling van een open scheenbeenfractuur, en ook na de fusie, zal de patiënt een langdurig herstelproces ondergaan. Revalidatie bestaat uit een reeks maatregelen gericht op het herstel van de functies van het geblesseerde ledemaat. De belangrijkste doelen zijn:
- Eliminatie van spieratrofie, zwelling en andere congestie in zachte weefsels
- Herstel van de elasticiteit en tonus van de kuitspieren
- Normalisatie van de bloedtoevoer
- Ontwikkeling van de mobiliteit van het enkel- en kniegewricht
Revalidatie bestaat uit de volgende fasen:
- In de eerste fase krijgt het slachtoffer massages en handwrijving van het scheenbeen voorgeschreven met crèmes en zalven. Deze crèmes en zalven bevatten stoffen die het weefselherstel versnellen (Chondroxide, Collageen Plus). Naast massage zijn ook magneettherapiesessies geïndiceerd. Gedurende deze periode mag het aangedane ledemaat niet worden belast met oefeningen, omdat dit hevige pijn veroorzaakt. U kunt proberen de voet te bewegen, het been te buigen in het kniegewricht, en de kuitspieren te spannen en te ontspannen. Deze revalidatiefase duurt tot het verwijderen van het apparaat dat de botten bij elkaar houdt of het gips.
- De tweede fase is gericht op het herstel van de functies van het ledemaat. Hiervoor worden massages, wrijven, speciale baden en oefeningen gebruikt. De combinatie bestaat uit de volgende oefeningen:
- Beenzwaaien vanuit staande positie naar de zijkanten, naar voren en naar achteren
- Lopen in het snelst mogelijke tempo
- Zittende en staande kuitoefeningen
- Rotatiebewegingen van de voet in verschillende richtingen
De oefeningen worden in verschillende variaties uitgevoerd, maar met regelmaat, dat wil zeggen elke dag. De tweede fase begint direct na de eerste en duurt 2-3 maanden.
- In dit stadium krijgt de patiënt een therapeutische oefenkuur voorgeschreven om de spieren te versterken. Het succes van de revalidatie hangt ook af van een goede voeding. Het dieet moet voedingsmiddelen bevatten die veel calcium en silicium bevatten (melk, kwark, noten, bonen, kool, krenten, zemelenbrood), vitamine C, D en E. Dit zal de genezing versnellen en het algehele welzijn verbeteren. Deze fase duurt 1-2 maanden na de vorige.
Fysiotherapie verdient speciale aandacht. In de eerste week na het letsel worden de volgende procedures aanbevolen:
- UV-bestraling – voorkomt infectie van een open wond door pathogene bacteriën te vernietigen.
- Interferentiestromen – lossen hematomen op, verlichten zwelling en pijn.
- Broomelektroforese – gebruikt bij ernstige pijn.
Vervolgens worden gedurende een maand de volgende fysiotherapieprocedures uitgevoerd:
- Massage en ultraviolette bestraling.
- UHF – versterkt de lokale immuniteit, verbetert de bloedstroom en herstelt de normale botstructuur.
- Interferentiestromen worden gebruikt om de stofwisseling te normaliseren en botfusie te versnellen.
De hierboven beschreven revalidatiemethoden worden gebruikt totdat het ledemaat volledig is hersteld, onder toezicht van een chirurg of traumatoloog.
Het voorkomen
Preventie van scheenbeenbreuken is gebaseerd op het voorkomen van blessures die een breuk kunnen veroorzaken. Preventie bestaat uit de volgende maatregelen:
- Therapeutische gymnastiek – een reeks fysieke oefeningen met een geselecteerde belasting die dagelijks moet worden uitgevoerd. Dit helpt de spierstructuur te herstellen en te behouden, de bloedsomloop te normaliseren, ontstekingen te verlichten en spieratrofie te voorkomen.
- Fysiotherapie – noodzakelijk om ontstekingen te verminderen, genezing te versnellen en weefselstructuur te herstellen. Helpt de bloedsomloop en stofwisseling te verbeteren.
- Massage – dagelijkse wrijving en massage helpen gewrichtsstijfheid, spierdystrofie van het onderbeen en het ontstaan van littekens in zacht weefsel te voorkomen.
- Dieet – therapeutische en preventieve voeding moet bestaan uit voedingsmiddelen die rijk zijn aan vitaminen en mineralen, vooral calcium, ijzer en magnesium.
Preventie is gericht op het voorkomen van complicaties na een blessure. Nadat de botten volledig genezen zijn, schrijft de arts aanbevelingen voor om de mobiliteit van het been te verbeteren en de normale functie te herstellen.
Prognose
Een open scheenbeenfractuur wordt terecht beschouwd als het ernstigste letsel. De prognose voor herstel hangt grotendeels af van de tijdigheid en juistheid van de medische zorg. De kwaliteit van de primaire antiseptische en antibacteriële behandeling is van groot belang. Het ontbreken hiervan kan een wondinfectie veroorzaken. Ook de juiste immobilisatie van het geblesseerde been, de methode voor het fixeren van botfragmenten en de genezing van de open wond zijn belangrijk. Vertraging in elke fase van de behandeling kan leiden tot amputatie van het ledemaat, waardoor de prognose voor volledig herstel onmogelijk is.

