Medisch expert van het artikel
Nieuwe publicaties
Behandeling van ernstige sepsis en septische shock
Last reviewed: 04.07.2025

Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
Effectieve behandeling van sepsis is alleen mogelijk met volledige chirurgische reiniging van de infectiehaard en adequate antimicrobiële therapie. Ontoereikende initiële antimicrobiële therapie is een risicofactor voor overlijden bij patiënten met sepsis. Het in leven houden van de patiënt en het voorkomen en verhelpen van orgaanstoornissen zijn alleen mogelijk met gerichte intensieve zorg.
Het belangrijkste doel is om het zuurstoftransport te optimaliseren onder omstandigheden van verhoogd zuurstofverbruik, wat kenmerkend is voor ernstige sepsis en septische shock. Deze behandeling wordt uitgevoerd met hemodynamische en beademingsondersteuning.
Hemodynamische ondersteuning
Infusietherapie
Infusietherapie is een van de eerste maatregelen om de hemodynamiek en vooral het hartminuutvolume te handhaven. De belangrijkste taken bij patiënten met sepsis zijn:
- herstel van voldoende weefselperfusie,
- correctie van homeostasestoornissen,
- normalisatie van het cellulaire metabolisme,
- vermindering van de concentratie van septische cascademediatoren en toxische metabolieten.
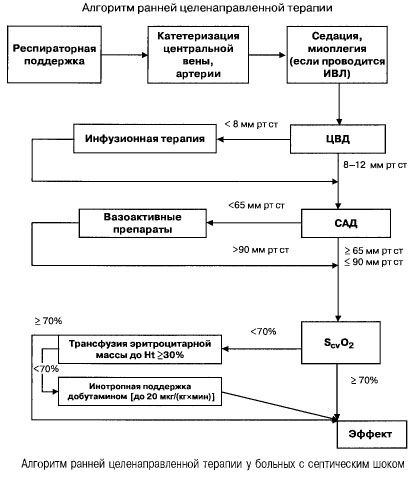
Bij sepsis met meervoudig orgaanfalen en septische shock probeert men snel (binnen de eerste 6 uur) de volgende waarden van belangrijke indicatoren te bereiken:
- hematocriet >30%,
- diurese 0,5 ml/(kgh),
- bloedsaturatie in de vena cava superior of rechter atrium >70%,
- gemiddelde bloeddruk >65 mm Hg,
- CVP 8-12 mm Hg
Het handhaven van deze waarden op het gespecificeerde niveau verbetert de overleving van de patiënt (bewijscategorie B). Hemodynamische monitoring met behulp van een Swan-Ganz-katheter en PICCO-technologie (transpulmonale thermodilutie en pulsgolfanalyse) breiden de mogelijkheden voor monitoring en beoordeling van de effectiviteit van hemodynamische therapie uit, maar er is geen bewijs dat deze de overleving verbeteren.
De optimale preloadwaarde wordt individueel gekozen, aangezien rekening moet worden gehouden met de mate van endotheelschade en de lymfedrainage in de longen, de diastolische functie van de ventrikels en veranderingen in de intrathoracale druk. Het infusievolume wordt zo gekozen dat de PCWP de plasma-COP (preventie van OL) niet overschrijdt en er geen toename van CO optreedt. Daarnaast worden de parameters die de gasuitwisselingsfunctie van de longen kenmerken (paO₂ en paO₂ / FiO₂ ) en veranderingen in het röntgenbeeld in aanmerking genomen.
Voor infuustherapie als onderdeel van de gerichte behandeling van sepsis en septische shock worden kristalloïde en colloïdale oplossingen gebruikt met vrijwel identieke resultaten.
Alle infuusmedia hebben zowel voor- als nadelen. Gezien de resultaten van experimentele en klinische studies is er vandaag de dag geen reden om een bepaald type te verkiezen.
- Voor een adequate correctie van de veneuze terugstroom en de voorbelasting is het bijvoorbeeld noodzakelijk om een volume kristalloïden toe te dienen dat 2-4 keer groter is dan dat van colloïden, wat verband houdt met de specifieke kenmerken van de oplossingsverdeling in het lichaam. Bovendien gaat infusie met kristalloïden gepaard met een groter risico op weefseloedeem en is hun hemodynamische effect korter dan dat van colloïden. Tegelijkertijd zijn kristalloïden goedkoper, beïnvloeden ze het stollingspotentieel niet en veroorzaken ze geen anafylactoïde reacties. Op basis van het bovenstaande wordt de kwalitatieve samenstelling van het infusieprogramma bepaald op basis van de kenmerken van de patiënt, rekening houdend met de mate van hypovolemie, de fase van het DIC-syndroom, de aanwezigheid van perifeer oedeem, de concentratie albumine in het bloedserum en de ernst van acuut longletsel.
- Plasmavervangers (dextranen, gelatinepreparaten, hydroxyethylzetmeel) zijn geïndiceerd bij ernstige BCC-deficiëntie. Hydroxyethylzetmeel met een substitutiegraad van 200/0,5, 130/0,4 en 130/0,42 hebben een potentieel voordeel ten opzichte van dextranen vanwege een lager risico op membraanontsnapping en de afwezigheid van een klinisch significant effect op de hemostase.
- De toediening van albumine onder kritieke omstandigheden kan het risico op overlijden verhogen. De toename van de COP tijdens de infusie is van voorbijgaande aard en treedt vervolgens, onder omstandigheden van verhoogde permeabiliteit van het capillaire bed (het "capillaire lek"-syndroom), verdere extravasatie van albumine op. Albuminetransfusie is mogelijk alleen zinvol als de serumconcentratie lager is dan 20 g/l en er geen tekenen van "lekkage" in het interstitium zijn.
- Het gebruik van cryoplasma is geïndiceerd bij consumptiecoagulopathie en verminderd stollingspotentieel van het bloed.
- Het wijdverbreide gebruik van donorbloedmassa moet worden beperkt vanwege het hoge risico op het ontwikkelen van diverse complicaties (APL, anafylactische reacties, enz.). Volgens de meeste experts bedraagt de minimale hemoglobineconcentratie bij patiënten met ernstige sepsis 90-100 g/l.
Correctie van hypotensie
Lage perfusiedruk vereist onmiddellijke activering van geneesmiddelen die de vaattonus en/of de inotrope functie van het hart verhogen. Dopamine of noradrenaline zijn de eerstelijnsmedicijnen voor de correctie van hypotensie bij patiënten met septische shock.
Dopamine (dopmin) verhoogt in een dosis van <10 mcg/(kg x min) de bloeddruk, voornamelijk door de CO2-concentratie te verhogen, en heeft een minimaal effect op de systemische vaatweerstand. Bij hoge doses overheerst het α-adrenerge effect, wat leidt tot arteriële vasoconstrictie. Bij een dosis van <5 mcg/(kg x min) stimuleert dopamine dopaminerge receptoren van de nier-, mesenteriale en coronaire vaten, wat leidt tot vasodilatatie, verhoogde glomerulaire filtratie en Na+-uitscheiding.
Norepinefrine verhoogt de gemiddelde arteriële druk en verhoogt de glomerulaire filtratie. Optimalisatie van de systemische hemodynamiek leidt tot verbetering van de nierfunctie zonder het gebruik van lage doses dopamine. Studies van de afgelopen jaren hebben aangetoond dat geïsoleerd gebruik, vergeleken met een combinatie met hoge doses dopamine, leidt tot een statistisch significante daling van de mortaliteit.
Adrenaline is een adrenerge drug met de meest uitgesproken hemodynamische bijwerkingen. Het heeft een dosisafhankelijk effect op de hartslag, de gemiddelde arteriële druk, het hartminuutvolume, de linkerventrikelfunctie en de zuurstoftoevoer en -consumptie . Tachycardie, verslechtering van de bloeddoorstroming in organen en hyperlactatemie komen echter gelijktijdig voor. Daarom is het gebruik van adrenaline beperkt tot gevallen van volledige resistentie tegen andere catecholamines.
Dobutamine is het middel bij uitstek voor het verhogen van de CO- en O₂-afgifte en -consumptie bij een normale of verhoogde preload. Door zijn dominante werking op bèta1-adrenerge receptoren is het effectiever dan dopamine bij het verhogen van deze parameters.
Experimentele studies hebben aangetoond dat catecholamines, naast het ondersteunen van de bloedsomloop, het verloop van systemische ontstekingen kunnen reguleren door de synthese van belangrijke mediatoren met een effect op afstand te beïnvloeden. Onder invloed van adrenaline, dopamine, noradrenaline en dobutamine verminderen geactiveerde macrofagen de synthese en secretie van TNF-α.
De selectie van adrenerge middelen wordt uitgevoerd volgens het volgende algoritme:
- hartindex 3,5-4 l/(min x m 2 ), SvO 2 > 70% - dopamine of noradrenaline,
- hartindex <3,5 l/(min x m 2 ), SvO 2 <70% - dobutamine (indien systolische bloeddruk <70 mm Hg - samen met noradrenaline of dopamine).
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ]
Ademhalingsondersteuning
De longen behoren tot de eerste doelorganen die betrokken zijn bij het pathologische proces van sepsis. Acuut respiratoir falen is een van de belangrijkste componenten van multi-orgaanfalen. De klinische en laboratoriumverschijnselen bij sepsis komen overeen met ALI en met de progressie van het pathologische proces - ARDS. Indicaties voor mechanische beademing bij ernstige sepsis worden bepaald op basis van de ernst van het parenchymateuze respiratoire falen (ARF of ARDS). Het criterium hiervoor is de ademhalingsindex:
- <200 - tracheale intubatie en ademhalingsondersteuning zijn geïndiceerd,
- >200 - metingen worden individueel bepaald.
Als de patiënt bij bewustzijn is tijdens spontane ademhaling met zuurstofondersteuning, geen hoge ademhalingsinspanningen levert en er sprake is van uitgesproken tachycardie (hartslag < 120 per minuut) en de normale waarde van de veneuze SO₂-retour > 90%, kan worden afgezien van overplaatsing naar kunstmatige beademing. De toestand van de patiënt moet echter nauwlettend worden bewaakt. De optimale SO₂-waarde ligt rond de 90%. Deze kan worden gehandhaafd met verschillende methoden voor gastoediening (gezichtsmaskers, neuskatheters) in niet-toxische concentraties (FiO₂ < 0,6). Niet-invasieve kunstmatige beademing is gecontra-indiceerd bij sepsis (bewijscategorie B).
Hoogvolume mechanische beademing (MVV) (VO2 = 12 ml/kg) dient te worden vermeden, aangezien in dergelijke gevallen de secretie van cytokinen door de longen toeneemt, wat leidt tot verergering van MOF. Het is noodzakelijk om het concept van veilige mechanische beademing te hanteren, wat mogelijk is als aan de volgende voorwaarden wordt voldaan (bewijscategorie A):
- DO <10 ml/kg,
- niet-omgekeerde verhouding van inademing en uitademing,
- piekluchtwegdruk <35 cm H2O,
- FiO2 <0,6 .
De selectie van ademhalingscyclusparameters wordt uitgevoerd totdat adequate mechanische ventilatie is bereikt, de criteria zijn paO2 > 60 mm Hg, SpO2 > 88-93%, pvO2 35-45 mm Hg, SvO2 > 55%.
Een van de effectieve methoden om de gasuitwisseling te optimaliseren, is kunstmatige beademing in buikligging (prone positioning) (categorie B). Deze houding is effectief bij patiënten met de meest ernstige aandoening, hoewel het effect op het verminderen van de mortaliteit op de lange termijn statistisch niet significant is.
Voedingsondersteuning
Kunstmatige voedingsondersteuning is een belangrijk onderdeel van de behandeling, een van de verplichte maatregelen, aangezien de ontwikkeling van het syndroom van multi-orgaanfalen bij sepsis meestal gepaard gaat met manifestaties van hypermetabolisme. In een dergelijke situatie wordt aan de energiebehoefte voldaan door vernietiging van de eigen celstructuren (autokannibalisme), wat de orgaanfunctiestoornis verergert en de endotoxicose verhoogt.
Voedingsondersteuning wordt beschouwd als een methode om ernstige uitputting (eiwit-energietekort) te voorkomen tegen de achtergrond van een sterke toename van katalytische en metabolische processen. Het toevoegen van enterale voeding aan een intensieve therapie voorkomt de verplaatsing van de darmflora, dysbacteriose, verhoogt de functionele activiteit van enterocyten en de beschermende eigenschappen van het darmslijmvlies. Deze factoren verminderen de mate van endotoxicose en het risico op secundaire infectieuze complicaties.
Berekening van de voedingsondersteuning:
- energiewaarde - 25-35 kcal/(kg lichaamsgewicht x dag),
- hoeveelheid eiwit - 1,3-2,0 g/(kg lichaamsgewicht x dag),
- hoeveelheid koolhydraten (glucose) - minder dan 6 g/kg/dag,
- hoeveelheid vet - 0,5-1 g/kg/dag,
- glutaminedipeptiden 0,3-0,4 g/kg/dag,
- vitaminen - standaard dagelijkse set + vitamine K (10 mg/dag) + vitamine B 1 en B 6 ( 100 mg/dag) + vitamine A, C, E,
- micro-elementen - standaard dagelijkse set + Zn (15-20 mg/dag + 10 mg/dag bij aanwezigheid van losse ontlasting),
- elektrolyten - Na+, K+, Ca2+ volgens balansberekeningen en concentratie in plasma.
Vroeg starten van nutritionele ondersteuning (24-36 uur) is effectiever dan op de 3e-4e dag van intensieve therapie (bewijscategorie B), vooral bij voeding via een sonde.
Bij ernstige sepsis zijn er geen voordelen van enterale of parenterale voeding; de duur van de orgaandisfunctie en de duur van de beademing en inotrope ondersteuning zijn hetzelfde, en de sterftecijfers zijn hetzelfde. Gezien het bovenstaande is vroege enterale voeding een goedkoper alternatief voor parenterale voeding. Het gebruik van mengsels verrijkt met voedingsvezels (prebiotica) voor sondevoeding vermindert de incidentie van diarree bij patiënten met ernstige sepsis aanzienlijk.
Voor een effectieve eiwitsynthese in het lichaam is het belangrijk om de metabole verhouding "totale stikstof, g - niet-eiwitcalorieën, kcal" = 1-(110-130) te handhaven. De maximale dosis koolhydraten is 6 g/(kg lichaamsgewicht per dag), aangezien de introductie van grote doses hyperglykemie en activering van katabolisme in de skeletspieren kan veroorzaken. Het wordt aanbevolen om vetemulsies 24 uur per dag te gebruiken.
Contra-indicaties voor voedingsondersteuning:
- gedecompenseerde metabole acidose,
- individuele intolerantie voor voedingsondersteuningsmedia,
- ernstige niet-herstelde hypovolemie,
- refractaire shock - dopamine-dosis > 15 mcg/(kg x min) en systolische bloeddruk < 90 mm Hg,
- ernstige, hardnekkige arteriële hypoxemie.
Glycemische controle
Een belangrijk aspect van de complexe behandeling van ernstige sepsis is de constante monitoring van de glucoseconcentratie in het bloedplasma en insulinetherapie. Een hoge bloedglucosespiegel en de noodzaak tot correctie hiervan zijn factoren die een ongunstige uitkomst bij sepsis kunnen hebben. Gezien bovenstaande omstandigheden wordt een normoglykemie (4,5-6,1 mmol/l) gehandhaafd bij patiënten. Wanneer de glucoseconcentratie boven acceptabele waarden stijgt, wordt insuline toegediend (0,5-1 E/u). Afhankelijk van de klinische situatie wordt de glucoseconcentratie elke 1-4 uur gemeten. Bij implementatie van dit algoritme werd een statistisch significante toename van de overleving van de patiënt waargenomen.
 [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ]
[ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ]
Glucocorticoïden
De resultaten van moderne onderzoeken naar de effectiviteit van het gebruik van glucocorticoïden bij patiënten met septische shock worden samengevat in de volgende uitspraken:
- het is niet gepast om hormonen in hoge doses te gebruiken [methylprednisolon 30-120 mg/(kg x dag) eenmalig of gedurende 9 dagen, dexamethason 2 mg/(kg x dag) gedurende 2 dagen, betamethason 1 mg/(kg x dag) gedurende 3 dagen] - verhoogd risico op ziekenhuisinfecties, geen effect op overleving,
- Het gebruik van hydrocortison in een dosis van 240-300 mg per dag gedurende 5-7 dagen versnelt de stabilisatie van de hemodynamische parameters, maakt het mogelijk de vasculaire ondersteuning te staken en verbetert de overleving bij patiënten met gelijktijdige relatieve bijnierinsufficiëntie (bewijscategorie B).
Het is noodzakelijk om af te stappen van de chaotische empirische voorschrijving van prednisolon en dexamethason – er is geen reden om nieuwe informatie hiernaar te extrapoleren. Bij gebrek aan laboratoriumbewijs van relatieve bijnierinsufficiëntie wordt hydrocortison in een dosis van 300 mg per dag (verdeeld over 3-6 injecties) toegediend.
- bij refractaire shock,
- als hoge doses vasopressoren nodig zijn om een effectieve hemodynamiek te behouden.
Het is mogelijk dat bij systemische ontsteking bij septische shock de effectiviteit van hydrocortison verband houdt met de activering van de nucleaire factor kB-remmer (NF-kB-a) en de correctie van relatieve bijnierinsufficiëntie. Remming van de activiteit van de transcriptie-nucleaire factor (NF-kB) leidt op zijn beurt tot een afname van de vorming van induceerbare NO-synthetase (NO is de krachtigste endogene vasodilatator), pro-inflammatoire cytokinen, COX en adhesiemoleculen.
Geactiveerd Proteïne C
Een van de karakteristieke verschijnselen van sepsis is een verstoring van de systemische stolling (activering van de stollingscascade en remming van fibrinolyse), wat uiteindelijk leidt tot hypoperfusie en orgaanfalen. Het effect van geactiveerd proteïne C op het ontstekingssysteem wordt op verschillende manieren gerealiseerd:
- vermindering van de selectinebinding aan leukocyten, wat het endotheel beschermt tegen schade, wat een sleutelrol speelt bij de ontwikkeling van systemische ontstekingen,
- verminderde afgifte van cytokinen uit monocyten,
- het blokkeren van de afgifte van TNF-a uit leukocyten,
- remming van de trombineproductie (het versterkt de ontstekingsreactie).
Anticoagulerende, profibrinolytische en ontstekingsremmende werking
- geactiveerd proteïne C is te wijten aan
- afbraak van factoren Va en VIIIa - onderdrukking van trombusvorming,
- onderdrukking van plasminogeenactivatorremmer - activering van fibrinolyse,
- direct ontstekingsremmend effect op endotheelcellen en neutrofielen,
- bescherming van het endotheel tegen apoptose
Toediening van geactiveerd proteïne C [drotrecogin alfa (geactiveerd)] in een dosering van 24 mcg/(kg·u) gedurende 96 uur vermindert het risico op overlijden met 19,4%. Indicaties voor toediening: sepsis met acute MOF en een hoog risico op overlijden (APACHE II > 25 punten, disfunctie van 2 of meer organen, categorie B).
Geactiveerd proteïne C vermindert de sterfte niet bij kinderen, patiënten met een disfunctie van één orgaan, APACHE II < 25 punten en bij patiënten met niet-chirurgische sepsis.
 [ 14 ], [ 15 ], [ 16 ], [ 17 ]
[ 14 ], [ 15 ], [ 16 ], [ 17 ]
Immunoglobulinen
De wenselijkheid van intraveneuze toediening van immunoglobulinen (IgG en IgG+IgM) hangt samen met hun vermogen om de overmatige werking van pro-inflammatoire cytokinen te beperken, de klaring van endotoxinen en stafylokokken-superantigeen te verhogen, anergie te elimineren en het effect van ß-lactamantibiotica te versterken. Hun gebruik bij de behandeling van ernstige sepsis en septische shock is de enige immunocorrectiemethode die de overleving verhoogt. Het beste effect werd waargenomen bij gebruik van een combinatie van IgG en IgM [RR = 0,48 (0,35-0,75), bewijscategorie A]. Het standaard doseringsschema is 3-5 ml/(kg x dag) gedurende 3 opeenvolgende dagen. Bij gebruik van immunoglobulinen werden de meest optimale resultaten verkregen in de vroege fase van shock ("warme shock") en bij patiënten met ernstige sepsis (APACHE II-score van 20-25 punten).
Preventie van diepe veneuze trombose
Preventie van DVT in de onderste extremiteiten heeft een significante invloed op de behandelresultaten bij patiënten met sepsis (bewijscategorie A). Zowel ongefractioneerde heparines als LMWH worden hiervoor gebruikt. De belangrijkste voordelen van laagmoleculaire heparines zijn een lagere incidentie van bloedingscomplicaties, een geringer effect op de bloedplaatjesfunctie en een langdurig effect (kan eenmaal daags worden toegediend).
Preventie van de vorming van stresszweren in het maag-darmkanaal
Deze richting speelt een belangrijke rol bij een gunstige uitkomst bij de behandeling van patiënten met ernstige sepsis en septische shock, aangezien het sterftecijfer voor bloedingen door stressulcera in het maag-darmkanaal 64-87% bedraagt. Zonder preventieve maatregelen komen stressulcera voor bij 52,8% van de kritiek zieke patiënten. Het gebruik van protonpompremmers en histamine-H2-receptorblokkers verlaagt het risico echter met meer dan een factor twee (de eerste groep geneesmiddelen is effectiever dan de tweede). De belangrijkste preventie- en behandelingsrichting is het handhaven van de pH-waarde tussen 3,5 en 6,0. Benadrukt moet worden dat naast de bovengenoemde geneesmiddelen ook enterale voeding een belangrijke rol speelt bij het voorkomen van stressulcera.
Extracorporale bloedzuivering
Verschillende biologisch actieve stoffen en metabole producten die betrokken zijn bij de ontwikkeling van gegeneraliseerde ontstekingen, vormen doelwitten voor detoxificatiemethoden, wat vooral belangrijk is bij afwezigheid van natuurlijke hepatorenale klaring bij aandoeningen met multi-orgaanfalen. Niervervangende therapieën worden als veelbelovend beschouwd, omdat ze niet alleen uremische aandoeningen bij patiënten met nierfalen kunnen beïnvloeden, maar ook een positief effect kunnen hebben op andere veranderingen in homeostase en orgaanstoornissen die optreden bij sepsis, shock en multi-orgaanfalen.
Tot op heden zijn er geen gegevens die de noodzaak bevestigen van extracorporale bloedzuiveringsmethoden als een van de belangrijkste richtingen in de pathogenetische therapie van sepsis en septische shock. Het gebruik ervan is gerechtvaardigd bij multiorgaanfalen met nierdominantie.
 [ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ]
[ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ]
Hemodialyse
De essentie van de methode is de diffusie van stoffen met een laag moleculair gewicht (tot 5x103 Da ) door een semipermeabel membraan en de afvoer van overtollig vocht uit het lichaam langs een drukgradiënt. Hemodialyse wordt veel gebruikt voor de behandeling van patiënten met zowel chronisch als acuut nierfalen. De diffusiesnelheid van stoffen hangt exponentieel af van hun molecuulgewicht. Zo verloopt de verwijdering van oligopeptiden langzamer dan hun synthese.
Hemofiltratie
Hemofiltratie is een effectieve methode voor het verwijderen van stoffen met een molecuulgewicht van 5x103 - 5x104 Da en de enige manier om een grote groep biologisch actieve stoffen en metabolieten uit het lichaam te verwijderen. De methode is gebaseerd op de convectiemethode voor massaoverdracht. Naast adequate correctie van azotemie verwijdert hemofiltratie effectief anafylatoxinen C3a, C5a, pro-inflammatoire cytokinen (TNF-a, IL-1b, 6 en 8), ß2-microglobuline, myoglobine, bijschildklierhormoon, lysozym (molecuulgewicht - 6000 Da), α-amylase (molecuulgewicht - 36.000-51.000 Da), creatinefosfokinase, alkalische fosfatase, transaminasen en andere stoffen. Hemofiltratie verwijdert aminozuren en plasma-eiwitten (inclusief immunoglobulinen en circulerende immuuncomplexen).
Hemodiafiltratie
Hemodiafiltratie is de krachtigste methode voor bloedzuivering, waarbij diffusie en convectie (d.w.z. GD en GF) worden gecombineerd. De sorptie van pathologische stoffen op het filtermembraan levert een extra bijdrage aan het ontgiftingsproces.
Plasmaferese
Plasmaferese (plasma-uitwisseling, plasmafiltratie) wordt ook beschouwd als een mogelijke methode voor het corrigeren van gegeneraliseerde ontsteking bij patiënten met sepsis en septische shock. De optimale methode wordt beschouwd als het gebruik van plasma-uitwisseling in een continue modus met de verwijdering van 3-5 volumes plasma en de gelijktijdige vervanging ervan door vers ingevroren, albumine-, colloïdale en kristalloïde oplossingen. Met een zeefcoëfficiënt van 1 zorgt plasmafiltratie voor een goede verwijdering van C-reactief proteïne, haptoglobine, complementfragment C3, 1-antitrypsine, IL-6, tromboxaan-B2, granulocytstimulerende factor en TNF. Het gebruik van sorbentia om het plasma van de patiënt te zuiveren vermindert het risico op infectie en verlaagt de kosten van de procedure, omdat er geen vreemde eiwitten hoeven te worden gebruikt.
Het gebruik van langdurige infusie van natriumseleniet (selenase) 1000 mcg/dag bij ernstige sepsis leidt tot een daling van de mortaliteit.
Selenium is een essentieel micro-element, waarvan het belang samenhangt met zijn sleutelrol in de antioxidantensystemen van cellen. De seleniumspiegel in het bloed wordt gehandhaafd tussen 1,9 en 3,17 μM/l. De behoefte aan selenium ligt tussen 50 en 200 μg per dag en is afhankelijk van de beschikbaarheid van andere antioxidanten en micro-elementen.
Selenium is een krachtige antioxidant en een onderdeel van glutathionperoxidase, fosfolineglutathionperoxidase, andere oxidoreductasen en sommige transferasen. Glutathionperoxidase is de belangrijkste schakel in het endogene antioxidantensysteem.
De effectiviteit van selenium bij kritieke omstandigheden is de afgelopen jaren onderzocht. Deze studies hebben aangetoond dat de belangrijkste werkingsmechanismen van selenium zijn:
- onderdrukking van NF-kB hyperactivatie;
- verminderde complementactivatie;
- de werking als immunomodulator, antioxidant en ontstekingsremmend middel
- het behoud van het peroxidegebruik;
- onderdrukking van endotheeladhesie (verminderde expressie van ICAM-1, VCAM-2,
- E - selectine, P - selectine);
- bescherming van het endotheel tegen oxyradicalen (met behulp van selenoproteïne P, dat de vorming van peroxynitriet uit O2 en NO voorkomt ).
Om het bovenstaande samen te vatten, kunnen we specifieke taken van de intensive care voor ernstige sepsis definiëren:
- Hemodynamische ondersteuning: CVP 8-12 mm Hg, gemiddelde bloeddruk > 65 mm Hg, diurese 0,5 ml/(kg h), hematocriet > 30%, gemengde veneuze bloedsaturatie > 70%.
- Ademhalingsondersteunende piekluchtwegdruk <35 cm H2O, inspiratoire zuurstoffractie <60%, ademvolume <10 ml/kg, niet-omgekeerde inspiratoire/expiratoire verhouding.
- Glucocorticoïden - "lage doses" (hydrocortison 240-300 mg per dag).
- Geactiveerd proteïne C 24 mcg/(kg h) gedurende 4 dagen bij ernstige sepsis (APACHE II >25).
- Immunocorrectievervangingstherapie met pentaglobine.
- Preventie van diepe veneuze trombose van de onderste ledematen.
- Preventie van het ontstaan van stresszweren in het maag-darmkanaal: gebruik van protonpompremmers en H2-histamine-receptorblokkers.
- Vervangende therapie bij acuut nierfalen.
- Voedingsondersteuning: energiewaarde van de voeding 25-30 kcal/kg lichaamsgewicht x dag), eiwit 1,3-2,0 g/(kg lichaamsgewicht x dag), glutaminedipeptiden 0,3-0,4 g/(kg x dag), glucose - 30-70% van de niet-eiwitcalorieën, op voorwaarde dat de glycemie <6,1 mmol/l wordt gehandhaafd, vetten - 15-50% van de niet-eiwitcalorieën.

