Medisch expert van het artikel
Nieuwe publicaties
Marginale osteofyten van het heupgewricht
Laatst beoordeeld: 29.06.2025

Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
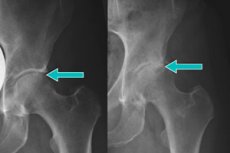
Vaak worden tijdens röntgenfoto's van de bekkenbotten marginale osteofyten van het heupgewricht ontdekt. Dit zijn specifieke pathologische gezwellen op het gewrichtsoppervlak, waar het bot bedekt is met kraakbeen. Bij contact met zenuwuiteinden veroorzaken osteofyten hevige pijn, waarvoor patiënten vooral medische hulp zoeken. De belangrijkste reden voor het ontstaan van gezwellen is artrose en kraakbeenvernietiging. [ 1 ]
Epidemiologie
Marginale osteofyten van het heupgewricht worden vaker aangetroffen bij mannen ouder dan 65 jaar. 80% van de patiënten - de overgrote meerderheid - is ouder dan 75 jaar.
In de Verenigde Staten bijvoorbeeld bedraagt de prevalentie van deze pathologie 12%, waardoor er elk jaar honderdduizenden endoprothetische operaties worden uitgevoerd.
De meest voorkomende verschijnselen van marginale osteofyten van het heupgewricht:
- Pijn bij het bewegen en de afwezigheid ervan in rust (soms is er sprake van uitstraling naar de liesstreek);
- Tijdelijke stijfheid in het gewricht in de ochtend;
- Beperkte bewegingsvrijheid in het heupgewricht, crepitatie;
- Afwezigheid van ontstekingsverschijnselen (zwelling, lokale temperatuurstijging).
Oorzaken osteofyten van het heupgewricht
Om de oorzaken van de vorming van marginale osteofyten van het heupgewricht te begrijpen, is het noodzakelijk om inzicht te hebben in de anatomische en fysiologische kenmerken van dit gewricht.
De femurkop en het acetabulum van het ilium zijn betrokken bij de vorming van het heupgewricht. De gewrichtsvlakken zijn bedekt met synoviaal kraakbeenweefsel. Dit weefsel kan synoviaal vocht opnemen en indien nodig weer afgeven, afhankelijk van de bewegingsactiviteit. Bij langdurig staan wordt het acetabulum blootgesteld aan intense mechanische belasting. Tijdens het lopen verschuift de dempende belasting afhankelijk van de verandering in de motorische vector. In deze situatie beïnvloeden verschillende en veranderende belastingsrichtingen vrijwel het gehele oppervlak van het acetabulum en de femurkop.
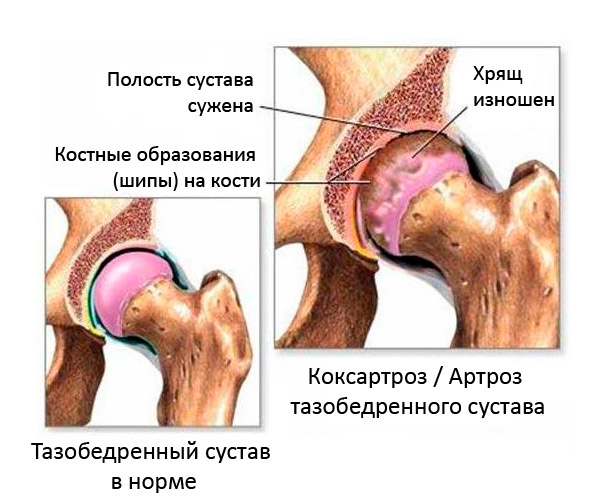
De vorming van marginale osteofyten vindt alleen plaats wanneer de synoviale kraakbeenlaag beschadigd raakt. In gebieden waar het kraakbeen dunner wordt en bot blootligt tijdens motorische activiteit, ontstaan microscheurtjes in het kraakbeen, die na verloop van tijd gevuld raken met calciumzouten. Dergelijke afzettingen beschadigen de zachte weefsels, wat leidt tot een constant ontstekingsproces. Als gevolg hiervan wordt kraakbeenweefsel vernietigd, groeien osteofyten en breiden zich uit over het gehele binnenste gewrichtsoppervlak. [ 2 ]
Indirecte oorzaken van dit fenomeen kunnen zijn:
- Overgewicht, waardoor de belasting op de oppervlakken van het heupgewricht herhaaldelijk toeneemt en er een versnelde vernietiging van de kraakbeenlaag optreedt;
- Sedentaire levensstijl;
- Kromming van de onderste ledematen en voeten;
- Letsels aan de heupen en het heupgewricht zelf;
- Kromming van de wervelkolom met verkeerde bekkenstand, artrose van de knie met verkeerde stand en verkorting van de ledematen;
- Leeftijdsgebonden biochemische veranderingen;
- Groeiafwijkingen (juveniele epifyseolyse van de heupkop, infantiele osteonecrose);
- Skeletafwijkingen (dysplasie van het heupgewricht of acetabulum, rotatieafwijking van de femurhals);
- Femoraal-acetabulair impingement (elevatie van het voorste externe segment van de kop-halsverbinding, overmatige beschutting van de femurkop door het acetabulum);
- Epifysaire afwijkingen (spondylo-epifysaire dysplasie);
- Hormonale stoornissen (lage oestrogeenspiegels bij vrouwen).
Risicofactoren
Omdat de pathogenese van het ontstaan van marginale osteofyten in het heupgewricht niet volledig begrepen wordt, is het belangrijk om de risicofactoren te kennen die de ontwikkeling van pathologie kunnen veroorzaken. Deze factoren omvatten:
- Obesitas, overgewicht, toenemende belasting van de gewrichtsoppervlakken en versnelde vernietiging van kraakbeenweefsel;
- Sedentaire levensstijl (overwegend zittend werk, gebrek aan beweging door overgewicht, etc.);
- Verkeerde stand van de voet, botafwijkingen (waaronder valguskromming);
- Traumatische verwondingen aan het heupgewricht of bovenbeen;
- Sacrolumbale osteochondrose;
- Verkeerde houding, vervormingen van de wervelkolom, waardoor de schokabsorberende belasting tijdens de motoriek ongelijkmatig verdeeld is;
- Regelmatige zware fysieke activiteit met langdurig "staan" en handmatig verplaatsen van zware voorwerpen;
- Ziekten van de bloedvaten van de onderste ledematen (spataderen, angiopathie van diabetische oorsprong, oblitererende endarteritis, atherosclerose, enz.);
- Reumatoïde schade aan het intra-articulaire kraakbeen als gevolg van reumatoïde artritis, jicht, de ziekte van Bechterew (gewrichtstype), systemische lupus erythematodes, enz.;
- Verkeerde levensstijl, slecht dieet, te weinig vochtinname gedurende de dag.
Bij ouderen kunnen marginale osteofyten optreden als gevolg van trauma en fracturen in het gebied van de heupkop. Bij patiënten van middelbare leeftijd is het noodzakelijk om allerlei endocriene aandoeningen die kraakbeenbeschadiging kunnen veroorzaken, uit te sluiten.
Tot de risicogroepen behoren vrouwen tijdens de zwangerschap (in de late zwangerschap treedt fysiologische verweking van het kraakbeenweefsel op) en zwaarlijvige mensen.
Pathogenese
Het pathogene beeld van de vorming van marginale osteofyten in het heupgewricht wordt nog onderzocht. Het is bekend dat osteofyten in de meeste gevallen in een laat stadium van artrose ontstaan: de gezwellen zijn gelokaliseerd op de femurkop of op het oppervlak van het acetabulum van het iliacale bot.
Topografische, morfologische en andere kenmerken van osteofytgroei werden voor het eerst beschreven in 1975. Tegelijkertijd werd de classificatie van gezwellen bepaald, afhankelijk van hun locatie en groei. Met name marginale osteofyten werden onderverdeeld in perifeer (met lokalisatie langs de rand van de femurkop) en gecentraliseerd (met lokalisatie langs de rand van de ruwe fossa van de femurkop). Naast marginale osteofyten zijn ook episarticulaire en subarticulaire osteofyten beschreven.
Varianten van osteofytgroei:
- Er is sprake van een overgroei van brede en platte osteofyten die de mediale en posterieure zones van de femurkop aantasten, met behoud van bolvorm. Soms zijn er degeneratieve veranderingen met cystische formaties in het voorste superiore en mediale segment van de femurkop. Klinisch en radiologisch onderzoek toont laterale rotatie en verplaatsing van de femurkop ten opzichte van het acetabulum.
- De gezwellen hebben de neiging zich naar buiten uit te breiden en de achterste en mediale delen van de femurkop aan te tasten. Het botweefsel wordt vernietigd, de bovenste en laterale delen van de femurkop raken betrokken en de femurkop is lateraal en omhoog verplaatst ten opzichte van het acetabulum. Klinische symptomen zijn een gefixeerde flexiecontractuur, laterale rotatie en heupadductie.
- De marginale osteofyten van de oppervlakken van het acetabulum en de femurkop vormen een bijzondere ring rond het heupgewricht. Er zijn destructieve en degeneratieve veranderingen in de mediale en posteromediale regio van de femurkop.
- Perifere marginale osteofyten worden zichtbaar wanneer het acetabulum met de femurkop diep in het bekken is verzonken. Naarmate de botafbraak vordert, verplaatst de kop zich omhoog ten opzichte van het acetabulum en ontstaat er een ring van perifere groeisels langs de onderrand van de femurkop.
Symptomen osteofyten van het heupgewricht
Symptomen van de vorming van marginale osteofyten in het heupgewricht manifesteren zich mogelijk niet direct na het begin van de pathologische veranderingen. Pas na verloop van tijd, naarmate de osteofyten groeien, ontstaat er constante pijn in het heupgewricht en bewegingsbeperking.
Veel patiënten met marginale osteofyten van het heupgewricht klagen over pijn in de onderrug, billen en heupen. Het pijnsyndroom kan variëren van licht ongemak tot acute, hevige pijn. In vergevorderde gevallen is de pijn zo hevig dat de patiënt geen enkele beweging meer kan maken.
De bewegingsvrijheid in het gewricht is ook verminderd. Constante ongemakken en pijn maken het moeilijk om zelfs eenvoudige bewegingen uit te voeren: lopen, het been optillen of zelfs langdurig zitten wordt problematisch. Veel mensen hebben een stijf gevoel in het gewricht, een gevoel dat "het been niet gehoorzaamt".
Randosteofyten van het heupgewricht zijn een veelvoorkomende aandoening die niet volledig te genezen is. Tijdige verwijzing naar een arts bij het vaststellen van de eerste symptomen helpt echter om de behandeling tijdig te starten en de ontwikkeling van ernstige gevolgen te voorkomen. [ 3 ]
Complicaties en gevolgen
Degeneratieve-dystrofische gewrichtsaandoeningen met de daaropvolgende vorming van osteofyten vormen niet alleen een medisch, maar ook een maatschappelijk probleem, aangezien patiënten in veel gevallen invalide raken. Het belangrijkste gevolg van de vorming van marginale osteofyten in het heupgewricht is het verlies van het vermogen om een normale levensstijl te leiden. In het begin ervaart de patiënt ongemak bij langdurig lopen. Na verloop van tijd is het nodig om te stoppen tijdens het lopen (bijna elke 200-300 meter), waarna het gebruik van een steunstok of krukken noodzakelijk wordt.
Door weefselvernietiging en overgroei van marginale osteofyten ervaart de patiënt hevige pijn en is het bewegingsvermogen ernstig beperkt. Pathologische processen dragen bij aan de ontwikkeling van chronische ontstekingen in het gewricht en de omliggende weefsels, zoals artritis of periartritis en osteomyelitis.
De spieren van de aangedane onderste ledematen atrofiëren, het been wordt merkbaar dunner. De onevenwichtige belasting leidt tot aandoeningen van andere onderdelen van het bewegingsapparaat: platvoeten, osteochondrose, misvormingen van de wervelkolom, aandoeningen van het zenuwstelsel (compressie-neuropathieën, enz.).
Tot de niet minder ernstige gevolgen behoren de vorming van pathologische subluxaties, ankylose (vergroeiing van de gewrichtsvlakken) en necrose. Hierdoor raakt de patiënt invalide en verliest hij zijn vermogen om zelfstandig te bewegen. De risico's op congestie, trombose, enz. nemen toe.
In vergevorderde gevallen is een endoprothese de enige mogelijke manier om de situatie te verbeteren – een complexe chirurgische ingreep met een hoog risico op complicaties en een groot aantal contra-indicaties. Daarom is het belangrijk om tijdig medische hulp in te schakelen: een vroege behandeling kan de progressie van pijnprocessen vertragen of stoppen zonder dat een grote operatie nodig is.
Diagnostics osteofyten van het heupgewricht
Tijdens het eerste consult neemt de arts een anamnese af, beoordeelt hij de toestand van het bewegingsapparaat, onderzoekt en betast hij de aangetaste gewrichten. Om de aard van de pathologische veranderingen in het centrale zenuwstelsel te verduidelijken, wordt een algemeen neurologisch onderzoek uitgevoerd.
Uitgebreide instrumentele diagnostiek kan het volgende omvatten:
- Röntgenfoto van de heupgewrichten in verschillende projecties, met bepaling van het type en de locatie van de osteofyten;
- Computer- of magnetische resonantiebeeldvorming om het stadium van de ziekte te bepalen, de kenmerken van de gezwellen te verduidelijken, alle betrokken structuren in detail te beschrijven en te bestuderen;
- Echografie van zachte weefsels, gewrichten;
- Elektroneuromyografie om de functionaliteit van het zenuwstelsel in perifere gebieden te beoordelen.
Indien nodig kan de arts aanvullende diagnostiek uitvoeren om meer precieze informatie te verkrijgen over de toestand van het heupgewricht en de marginale osteofyten. Hierbij wordt met name gebruikgemaakt van artroscopie of biopsie.
Daarnaast worden er laboratoriumtests voorgeschreven:
- Een hemogram wordt uitgevoerd om markers van ontsteking op te sporen (verhoogde COE en leukocyten);
- Er wordt bloedbiochemie uitgevoerd om het calciumgehalte, C-reactief proteïne en reumafactor te bepalen;
- Serologisch onderzoek is noodzakelijk om specifieke immunoglobulinen en auto-immuun antilichamen te bepalen.
Indien de patiënt systemische ziekten of andere indicaties heeft, worden consulten bij een endocrinoloog, traumatoloog, reumatoloog, enz. voorgeschreven.
Differentiële diagnose
Differentiële diagnose wordt uitgevoerd bij de volgende pathologieën:
- Osteonecrose.
- Vanaf het beginstadium tot en met de latere stadia van osteonecrose wordt de heupkop geleidelijk platter, zonder dat er pathologische veranderingen in het gewricht zelf optreden.
- Artrose wordt pas in een laat stadium van osteonecrose ontdekt.
- Impingement van het femorale acetabulum.
- Femoraal impingementsyndroom van het voorste externe segment van de kop-halsverbinding (cam impingement).
- Inklemming van het anterosuperieure segment van het acetabulum (pincerinklemming).
- Heupdysplasie.
- Externe afvlakking van het acetabulum.
- Pyrofosfaatartropathie.
- Pyrofosfaatafzettingen in de acetabulaire lip en het kraakbeen.
- Degeneratieve veranderingen in het heupgewricht, vorming van osteofyten.
- Subchondrale cysten.
Behandeling osteofyten van het heupgewricht
Medicatie voor marginale osteofyten van de heupgewrichten omvat het gebruik van pijnstillers en ontstekingsremmers. Pijnstillers (ketonal, dexalgin, nalgesine) helpen de pijn te verminderen en de kwaliteit van leven van de patiënt te verbeteren, en ontstekingsremmers (diclofenac, paracetamol, ibuprofen) stoppen de ontwikkeling van een ontstekingsreactie.
Speciale chondroprotectieve geneesmiddelen helpen de progressie van artrose te vertragen, die vaak voorafgaat aan de vorming van marginale osteofyten. Chondroprotectieve geneesmiddelen bevorderen de regeneratie van kraakbeenweefsel en verbeteren de gewrichtsmobiliteit. Dergelijke geneesmiddelen (glucosamine, chondroïtinesulfaat) vereisen echter langdurig gebruik vanwege hun accumulatieve effect.
Myorelaxantia vormen een andere groep medicijnen die nuttig zijn voor patiënten met marginale osteofyten van het heupgewricht. Deze medicijnen verminderen de spierspanning, verbeteren de mobiliteit en verlichten pijn. Tot de meest voorkomende myorelaxantia behoren: Midocalm, Tizanidine en Baclofen.
Over het algemeen wordt een uitgebreide behandeling toegepast die bestaat uit conservatieve en chirurgische methoden.
Fysiotherapeutische behandelingen omvatten het gebruik van elektroforese en ultrafonoforese, waarmee spierspasmen kunnen worden verholpen, pijn kan worden verlicht en de stofwisselingsprocessen in de weefsels kunnen worden verbeterd.
Fysiotherapie is een andere belangrijke therapeutische component. Tijdens de revalidatie worden ook fysiotherapieoefeningen voorgeschreven, die nodig zijn om de spieren in de heupregio en de onderste ledematen te versterken.
Acupunctuur en manuele therapie worden ook aanbevolen om spierspanning en pijn te verlichten.
Bij misvormingen, verschillende beenlengtes, etc. is het gebruik van speciale orthopedische constructies (inlegzolen, steunzolen, orthesen) geïndiceerd.
Moderne chirurgische technologieën helpen vaak de progressie van marginale osteofytvorming te vertragen en de noodzaak van endoprothesen te elimineren. Zo worden endoscopische ingrepen uitgevoerd aan het heupgewricht - artroscopie met vervanging van beschadigd weefsel. De operatie wordt uitgevoerd via kleine incisies in de huid (puncties). Optica en endoscopische instrumenten worden in het gewricht ingebracht en een speciale monitor biedt de mogelijkheid om alle pathologisch veranderde gewrichtsweefsels gedetailleerd te onderzoeken. Met behulp van instrumenten en onder controle van de optica worden osteofyten van het femur en acetabulum verwijderd en wordt de gewrichtslip gehecht. Indien het gewricht vervormd is, krijgt het een anatomisch correcte configuratie. Beschadigd kraakbeen wordt vervangen door een collageenbiomatrix, die volledig in staat is de functie van normaal kraakbeenweefsel uit te voeren.
Wat endoprothesen betreft, is deze ingreep geschikt wanneer het heupgewricht volledig en onomkeerbaar disfunctioneel is en niet meer te repareren is. Tijdens een endoprotheseoperatie vervangt de chirurg het aangetaste gewrichtsoppervlak door een kunstmatig oppervlak.
Na de operatie ondergaat de patiënt een langdurige revalidatie met fysiotherapie en fysiotherapie. De herstelperiode kan enkele maanden duren en vereist niet alleen geduld, maar ook aanzienlijke inspanning van de patiënt, waaronder strikte naleving van alle medische aanbevelingen.
Het voorkomen
Preventieve maatregelen moeten bestaan uit het voorkomen van de ontwikkeling van artrose en het maximaliseren van het behoud van kraakbeen.
Het dieet moet collageen bevatten, wat nodig is voor de ondersteuning van de gewrichtsfunctie en -structuur. Collageen is aanwezig:
- In vlees- en visbouillon;
- Bij vleeswaren, gelei;
- In bessen, fruit en groenten.
Overleg met revalidatieartsen of fysiotherapeuten over fysiotherapie is noodzakelijk. Voor elk specifiek geval wordt een andere set oefeningen gekozen.
Aanbevolen:
- Regelmatige massagecursussen (1-2 keer per jaar);
- Behandeling en preventie van stofwisselingsziekten (obesitas, diabetes, jicht), evenals aandoeningen van het spijsverteringskanaal en de lever;
- Correctie van de kromming van de voet, gebruik van orthopedische schoenen en speciale inlegzolen;
- Het lichaam voorzien van de nodige vitamines en sporenelementen, extra inname van vitamine D, magnesium, zink;
- Profylactische toediening van chondroprotectiva;
- Vermijd blessures en overbelasting van met name de onderste ledematen en de heupgewrichten;
- Naleving van het arbeids- en rustregime;
- Regelmatig medisch onderzoek om tijdig pathologieën van het bewegingsapparaat te detecteren.
Prognose
De eerste fase van de vorming van marginale osteofyten leidt meestal niet tot invaliditeit. Het is belangrijk om tijdig een arts te raadplegen, een volledig onderzoek te laten uitvoeren, de behandeling te starten en alle medische adviezen op te volgen.
De prognose wordt als minder gunstig beschouwd bij verwaarloosde gevallen, met een sterke overgroei van osteofyten, vooral bij secundaire artrose. De ziekte is vatbaar voor snelle progressie, waarbij het heupgewricht snel wordt vernietigd. De patiënt kan gedurende meerdere jaren invalide raken.
In gecompliceerde gevallen kan een complexe endoprothese-operatie nodig zijn. Moderne behandelmethoden helpen mensen om hun normale leven weer op te pakken.
Helaas zoeken patiënten in de meeste gevallen niet direct medische hulp, waardoor de ziekte snel verergert en de gewrichten misvormd raken. Na verloop van tijd leiden marginale osteofyten van het heupgewricht tot ernstige pijn en invaliditeit.
Gebruikte literatuur
Toepassing van injecteerbare vormen van biopolymeer heterogene hydrogelen bij degeneratieve-dystrofische letsels van gewrichten, Praktische handleiding voor artsen, Moskou, 2012
Moderne benadering van pathogenese, diagnose en behandeling van artrose van het kniegewricht EM Lisitsyna, MP Lisitsyn, AM Zaremuk
Traumatologie en orthopedie, Ryabchikov IV Kazan, 2016

