Medisch expert van het artikel
Nieuwe publicaties
Spinaal neurinoom
Laatst beoordeeld: 29.06.2025

Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
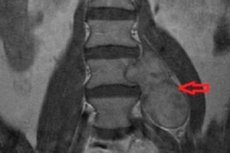
Een goedaardige spinale tumor van het perifere zenuwstelsel - spinaal neurinoom - ontwikkelt zich op basis van Schwann-cellen die verantwoordelijk zijn voor de vorming van het epineurium. Een andere naam voor deze tumor is schwannoom.
De pathologische focus wordt gekenmerkt door een relatief langzame groei – ongeveer 2 mm per jaar. Desondanks kan de tumor in de loop der jaren een vrij grote omvang bereiken, wat een zeer negatieve impact heeft op de kwaliteit van leven van de patiënt. De behandeling van pathologie is chirurgisch. [ 1 ]
Epidemiologie
Spinaal neurinoom is een goedaardige neoplasie van de wervelkolom met een langzame groei. De pathologische focus kan alle afdelingen van het perifere zenuwstelsel aantasten en ontwikkelt zich op basis van het structurele deel ervan - Schwann-cellen - die zowel in (70% van de gevallen) als vanuit de buitenkant (20% van de gevallen) van de dural medulla kunnen groeien. In 10% van de gevallen verlaten ze het cerebrospinale kanaal langs de perifere zenuw via het foramen foramen.
Men vermoedt dat de meest voorkomende locaties waar neurinomen zich ontwikkelen, zijn:
- Pontine cerebellaire hoek (akoestisch neurinoom);
- Gevoelige zenuwuiteinden van het ruggenmerg (spinale neuronen).
Dit laatste komt het vaakst voor in de bovenste en middelste wervelsegmenten (cervicaal-thoracale wervelkolom - in 75% van de gevallen). De lumbosacrale wervelkolom is in 25% van de gevallen aangetast.
Het grootste gevaar schuilt niet zozeer in het neurinoom zelf, maar in de omliggende weefsels die aangetast zijn. Het neoplasma heeft meestal een bindweefselkapsel en vertegenwoordigt ongeveer 30% van alle primaire goedaardige tumoren van de wervelkolom. De pathologie treft even vaak vertegenwoordigers van het mannelijke als het vrouwelijke geslacht.
Spinale neuronen kunnen ongeacht de leeftijd voorkomen, maar de meeste gevallen worden vastgesteld bij patiënten tussen de 40 en 60 jaar oud. [ 2 ]
Oorzaken spinale neurinomen
Wetenschappers kunnen de exacte oorzaken van het ontstaan van spinale neurinomen nog niet benoemen. Ze sluiten echter niet uit dat de volgende factoren een rol spelen:
- Erfelijke aanleg;
- Straling, blootstelling aan straling;
- Ruggenmergletsel;
- Inwendige vergiftiging, langdurige negatieve effecten van giftige, chemische stoffen.
Veel patiënten hebben tegelijkertijd een neurinoom en neurofibromatose, wat ook kan worden beschouwd als een factor die de kans op tumorontwikkeling vergroot. Bovendien kan de spinale laesie een manifestatie zijn van meerdere pathologieën, waarbij vergelijkbare neoplasmata elders in het lichaam worden aangetroffen.
Spinaal neurinoom gaat vaak gepaard met een genmutatie op chromosoom 22: een eiwit dat de fusie van Schwann-cellen beperkt, is verkeerd gecodeerd. Het "onjuiste" eiwit bevordert de overgroei van de myelineschede van de zenuw. Deze verandering in genotype kan accidenteel of erfelijk zijn. Bij patiënten met neurofibromatose type 2 (met autosomaal dominante overerving) wordt bijvoorbeeld in 50% van de gevallen een neurinoom gevonden. [ 3 ]
Risicofactoren
Enkele predisponerende factoren die bijdragen aan de ontwikkeling van spinale neuronen zijn onder meer:
- Teratogene effecten op de foetus tijdens de zwangerschap;
- Langdurige vergiftiging van welke oorsprong dan ook;
- Trauma, wervelkolomstoornissen van verschillende oorsprong;
- Neurofibromatose, ongunstige oncologische erfelijkheid;
- De aanwezigheid van andere tumoren in het lichaam, zowel kwaadaardig als goedaardig.
Het gevaar van een neurinoom bij kinderen neemt sterk toe als bij minstens één van de ouders deze pathologie wordt vastgesteld. [ 4 ]
Pathogenese
Een spinaal neurinoom is een capsulaire, ronde, duidelijk begrensde, klonterige massa. In doorsnede is de tumor bruinbruin of grijsachtig, heeft meerdere fibrosegebieden, soms cysten met bruine vloeistof.
Naarmate het neurinoom zich ontwikkelt en groeit, worden omliggende weefsels en structuren samengedrukt, wat de klinische symptomatologie bepaalt.
Microscopisch onderzoek van het neoplasma toont parallelle celrijen met staafvormige kernen afgewisseld met weefselvezels. Aan de periferie van de focus is een ontwikkeld vasculair netwerk aanwezig, wat niet het geval is in het centrale deel. Om deze reden treden er in het centrum vaak dystrofische veranderingen op. De morfologische structuur verandert, er worden epithelioïde, xanthomateuze en angiomateuze neoplasieën opgemerkt.
Symptomen spinale neurinomen
De eerste stadia van de ontwikkeling van een spinaal neurinoom gaan meestal niet gepaard met uitgesproken symptomatologie. De eerste tekenen verschijnen wanneer het neoplasma nabijgelegen structuren begint te comprimeren. Patiënten melden meestal de volgende symptomen:
- Toenemende, voortdurend hinderlijke pijn in de rug, voornamelijk in het gebied waar de pathologische focus ligt, die niet verdwijnt na inname van standaardmedicijnen (pijnstillers, niet-steroïde anti-inflammatoire geneesmiddelen);
- Uitstraling van pijn naar de extremiteiten (boven of onder), schouderblad, schouder;
- Blaas- en/of darmklachten;
- Toenemende zwakte in de spieren van de ledemaat;
- Verlies van het vermogen om te werken, verminderde motoriek;
- Gevoelloosheid van een deel van het lichaam of de ledematen onder het getroffen gebied (tintelingen, branderigheid, gevoel van "kippenvel");
- Verminderd libido.
In ernstige gevallen kan er sprake zijn van gedeeltelijke of volledige verlamming. [ 5 ]
De symptomatologiekenmerken zijn nauw afhankelijk van de lokalisatie en het volume van het neoplasma. [ 6 ]
- Een neurinoom van de cervicale wervelkolom manifesteert zich vaak door pijn in de bovenste ledematen. Het draaien en kantelen van het hoofd wordt pijnlijk. Er kunnen tinnitus, hoofdpijn, prikkelbaarheid, slaapstoornissen en paresthesieën optreden.
- Een neurinoom van de thoracale wervelkolom gaat gepaard met gordelroospijn op de borst en het schouderblad. Er kan zwakte in de armen optreden. Rugpijn is doorgaans scherp en intens, waardoor de patiënt moeite heeft met het uitvoeren van welke activiteit dan ook, inclusief dagelijkse activiteiten.
- Een neurinoom van de lumbale wervelkolom veroorzaakt pijn in de rug op de corresponderende locatie, met uitstraling naar de onderste ledematen. De patiënt kan moeilijk lopen en soms zijn er storingen in de werking van de bekkenorganen. Er kan sprake zijn van gevoelloosheid in de benen en onderrug en verminderd gevoel.
Complicaties en gevolgen
De meest voorkomende bijwerkingen van een spinale neurinoom zijn parese en verlamming – complicaties die gepaard gaan met verzwakking of het onvermogen om vrijwillige bewegingen uit te voeren. Dit probleem houdt verband met compressie van spinale structuren door de tumor: bij sterke druk treedt verlamming op en bij zwakke druk parese.
Tegen de achtergrond van de laesie van het motorisch apparaat ontwikkelen zich trofische stoornissen, verminderde spierspanning.
Het radiculair pijnsyndroom uit zich in aanhoudende en hevige pijn langs het verloop van de wervelkolom, eventueel met sensorische en motorische problemen ter hoogte van de zenuwinnervatie.
Het autonome zenuwstelsel lijdt eronder: na verloop van tijd ontstaan er stoornissen bij het urineren, bij het legen van de darmen en, als de borstkas is aangetast, ontstaan er hartritmestoornissen en spijsverteringsstoornissen.
Naarmate het neoplasma, een spinaal neuronoom, groeit, worden de functies waarvoor de spinale structuren onder het niveau van de laesie verantwoordelijk zijn, aangetast. De tast- en temperatuurgevoeligheid aan de aangedane zijde en de pijngevoeligheid aan de andere zijde worden verminderd. Bewegingen van de ledematen worden verzwakt of onmogelijk. [ 7 ]
Diagnostics spinale neurinomen
Spinale neuronen worden opgespoord met behulp van uitgebreide diagnostische maatregelen.
De tests zijn over het algemeen informatief van aard. In de regel worden algemene en biochemische bloedonderzoeken en urineonderzoek voorgeschreven.
De instrumentele diagnose bij spinale neurinomen wordt uitgevoerd door de volgende onderzoeken:
- MRI - Magnetic Resonance Imaging met contrastmiddel - is de meest informatieve procedure waarmee zelfs relatief kleine tumoren in beeld kunnen worden gebracht en de mate van compressie van het omliggende weefsel kan worden beoordeeld;
- Bij een CT-scan kunnen alleen grote neurinomen worden bekeken en wordt gebruikgemaakt van contrastversterking;
- Echografie geeft niet voldoende informatie, maar kan soms worden gebruikt als onderdeel van de differentiële diagnose;
- Met radiografie kunnen botveranderingen als gevolg van tumorgroei worden vastgesteld;
- Biopsie - wordt uitgevoerd om de structurele kenmerken van de tumor te bepalen.
CT-manifestaties van spinale neuronen:
- Het neoplasma is ingekapseld en duidelijk afgebakend;
- Er kan sprake zijn van een cystische component, gecombineerd met neurofibromatose;
- Kan zich extraduraal verspreiden via het foramen intervertebrale.
Neurinomen van de ruggenmergzenuwwortel komen vaker voor in de cervicale en thoracale wervelkolom. Patiënten met neurofibromatose kunnen meerdere neoplasmata hebben.
Verplichte consulten bij een neuroloog, oncoloog, chirurg, reumatoloog, traumatoloog. [ 8 ]
Differentiële diagnose
Spinale neurinomen worden onderscheiden van andere mogelijke tumorprocessen.
Een neoplasie van het cerebellum pons moet worden onderscheiden van astrocytomen, meningeomen en cerebellaire tumoren.
Het eigenlijke spinale neuronoom onderscheidt zich van andere extramedulaire tumoren.
Er wordt onderscheid gemaakt tussen perifere zenuwbeschadiging en neuropathie met een ischemische compressie of ontstekingsoorzaak.
Bij rugpijn differentiële diagnose uitvoeren met aorta-aneurysmadissectie, acute nierkoliek, acute pancreatitis, infectieuze laesies van de wervelkolom, primaire en gemetastaseerde kwaadaardige tumoren, spinale compressiefractuur, seronegatieve spondyloartritis.
Met wie kun je contact opnemen?
Behandeling spinale neurinomen
In de vroege stadia van de ontwikkeling van een spinale neuroom kan voor een conservatieve behandelingsoptie worden gekozen, maar in de praktijk gebeurt dit zelden: deskundigen raden aan om de tumor te verwijderen en niet te wachten tot deze pathologische symptomen begint te vertonen, waardoor de omliggende structuren worden samengedrukt.
Als u toch een conservatieve behandelmethode overweegt, kan dat inhouden dat u pijnstillers en krampstillers neemt, maar ook diuretica en medicijnen die de bloedsomloop in het gebied van de wervelkolom verbeteren.
Van de belangrijkste chirurgische technieken zijn open chirurgie en radiochirurgie het meest doeltreffend.
De endoscopische methode wordt gebruikt om niet al te grote spinale neurinomen samen met het kapsel te verwijderen. Radiochirurgie wordt gebruikt als een scalpelinterventie niet mogelijk is of als de patiënt weigert een operatie te ondergaan. [ 9 ]
Medicijnen
Medicamenteuze therapie voor spinale neurinomen wordt op individuele basis voorgeschreven en kan de volgende medicijnen omvatten:
- Niet-selectieve cyclo-oxygenase-remmers 2:
- Diclofenac 75-150 mg per dag in twee doses
- Ketorolac 20 mg per dag in twee doses (gedurende 3-5 dagen);
- Dexketoprofen 25-75 mg per dag in 1-2-3 doses;
- Ketoprofen 100-300 mg per dag in 2 doses;
- Lornoxicam 8-16 mg per dag, verdeeld over 2 doses.
Mogelijke bijwerkingen van het te lang innemen van de medicijnen: dyspepsie, maagzweer, gastro-intestinale bloedingen, verergering van hart- en vaatziekten.
- Selectieve cyclo-oxygenase-remmers 2:
- Nimesulide 200 mg per dag in 2 doses;
- Celecoxib 200-400 mg per dag in 2 doses.
Mogelijke bijwerkingen: misselijkheid, braken, buikpijn, jeukende huid, bitterheid in de mond, bij langdurig gebruik - zweren in het maag-darmslijmvlies.
- Spierverslappers - bij tekenen van spierspasmen, korte kuren - niet langer dan een week. Langdurig gebruik wordt beperkt door bijwerkingen (zwakte, duizeligheid, lage bloeddruk):
- Tizanidine 2-4 mg 2-3 maal daags;
- Tolperison 150 mg driemaal daags.
Andere vormen van medicamenteuze therapie - afhankelijk van de individuele indicaties en ter beoordeling van de artsen.
Chirurgische behandeling
Spinale neurinomen vereisen in de overgrote meerderheid van de gevallen verwijdering. Een afwachtende houding wordt zelden toegepast, omdat er een hoog risico is op nadelige gezondheids- en levenscomplicaties, waaronder maligniteit van het tumorproces. Bovendien groeien neurinomen vaak tot grote omvang, waardoor de behandeling complexer wordt en het risico op complicaties aanzienlijk toeneemt.
Endoscopische en microchirurgische verwijdering van tumoren, radicale interventie bij tumoren van grote omvang zijn standaard.
Het verloop van de operatie varieert afhankelijk van de locatie en de grootte van het neoplasma. Als het neurinoom zich in het wervelkanaal bevindt, wordt een milde microchirurgische ingreep uitgevoerd, waardoor de patiënt gemakkelijker kan herstellen. De pathologische focus wordt verwijderd met behulp van neurochirurgische instrumenten, microscopische apparatuur en neurofysiologische monitoring. De zenuw wordt geïsoleerd van het neoplasma en geplaatst op basis van de anatomische locatie.
De belangrijkste contra-indicatie voor chirurgische ingrepen is een infectie in het gebied van de incisie. De behandeling kan worden uitgesteld tijdens zwangerschap, bepaalde aandoeningen van het cardiovasculaire systeem, en in geval van nier- of ademhalingsfalen bij de patiënt. [ 10 ]
Na de operatie verblijft de patiënt ongeveer 5-7 dagen in het ziekenhuis ter observatie, krijgt medicatie en verzorging van de postoperatieve wond. In de regel wordt volledig herstel na ongeveer 2 maanden gemeld, mits alle aanbevelingen van artsen worden opgevolgd.
Aan de geopereerde patiënt wordt het volgende geadviseerd:
- Vermijd het tillen van zware voorwerpen en lasten;
- Beoefen geen sporten die de wervelkolom belasten en waarbij het risico op rugletsel bestaat;
- Houd u aan een gezond dieet.
Het voorkomen
Wetenschappers kunnen de exacte oorzaken van spinale neurinomen niet benoemen; de ziekte komt sporadisch voor – dat wil zeggen willekeurig als gevolg van de transformatie van Schwann-cellen. De primaire preventie van neoplasmata staat dan ook niet ter discussie.
Als er bij u in de familie neurofibromatose type 2 of andere werveltumoren voorkomen, is het belangrijk dat u goed op uw gezondheid let en regelmatig diagnostische tests laat uitvoeren. Dit geldt vooral als er verdachte symptomen of klachten optreden.
Volgens deskundigen is het risico op het ontwikkelen van een spinale neuronoom verhoogd:
- Blootstelling aan straling, ioniserende straling;
- Ernstige hormoonschommelingen;
- Agressieve externe factoren (blootstelling aan chemische giftige stoffen, ongunstige omgevingsomstandigheden, enz.);
- Onjuist dieet;
- Trauma aan de wervelkolom.
Het is belangrijk om een gezonde levensstijl te leiden en, als u verdachte symptomen opmerkt, onmiddellijk een arts te raadplegen. Ga niet zelf aan de slag met medicijnen - het is gevaarlijk.
Prognose
De uitkomst van een spinale neurinoom kan alleen gunstig worden genoemd als de tumor tijdig wordt ontdekt en verwijderd. Bij bijna alle patiënten wordt de tumor zonder problemen en volledig verwijderd; recidieven komen zelden voor.
Het meest voorkomende en complexe probleem waarmee patiënten te maken kunnen krijgen als ze niet behandeld worden, is verlamming. In 50% van de gevallen ontwikkelt zich verlamming. Een zo vroeg mogelijke chirurgische ingreep kan spieratrofie voorkomen en het herstel van patiënten versnellen.
Spinale neurinomen zijn een pathologie die in principe niet conservatief behandeld kan worden. Daarom is een operatie de beste optie om ze te elimineren. Een afwachtende houding is alleen mogelijk bij kleine en niet-progressieve neoplasmata die bij toeval worden ontdekt.

