Medisch expert van het artikel
Nieuwe publicaties
Rubrofytose van de huid van voeten, handen, gezicht, nagels
Laatst beoordeeld: 04.07.2025

Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
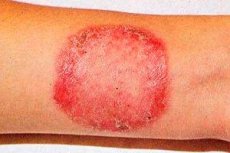
Rubrofitia (synoniem: rubromycose) is de meest voorkomende schimmelziekte die een gladde huid, teennagels, handen en donshaar aantast.
Oorzaken rubrofytosen
De verwekker van de ziekte is de schimmel Trichophyton rubrum. Deze infectie is verantwoordelijk voor 80-90% van alle pathogenen die voetschimmel veroorzaken. De infectie verloopt op dezelfde manier als bij zwemmerseczeem (zie zwemmerseczeem).
Symptomen rubrofytosen
Er wordt onderscheid gemaakt tussen de volgende vormen van rubromycose: rubromycose van de voeten, rubromycose van de voeten en handen, en gegeneraliseerde rubromycose.
Onychomycose van de voeten
Rubromycose aan de voeten is de meest voorkomende aandoening. Het klinische beeld van de ziekte begint met een beschadiging van de interdigitale plooien van de voeten. Geleidelijk breidt het proces zich uit naar de huid van de voetzolen en nagelplaten (onychomycose).
De huid van de aangetaste voetzolen is stagnant hyperemisch, matig gelichenificeerd, het huidpatroon is vervaagd en het oppervlak is meestal droog; in de groeven is slijmafschilfering of afschilfering in de vorm van kleine ringetjes en gekartelde contouren vrij duidelijk zichtbaar. Na verloop van tijd verplaatst het huidpathologische proces zich naar de laterale en dorsale oppervlakken van de voeten. Subjectief wordt jeuk van de huid opgemerkt, soms hevig.
Meestal raken bij deze aandoening ook de teennagels aangetast.
Er zijn drie soorten beschadigingen aan de nagelplaat: normotroof, hypertrofisch en atrofisch.
Bij het normotrofe type is de nagelplaat vanaf de laterale (of vrije) randen aangetast in de vorm van witte of gelige strepen of dezelfde strepen die zichtbaar zijn in de dikte van de nagelplaat.
Bij het hypertrofische type verdikt de nagelplaat door subunguale hyperkeratose. Deze is dof en brokkelt af vanaf de vrije rand. De genoemde strepen zijn ook zichtbaar in de dikte.
Bij het atrofische type is het grootste deel van de nagelplaat vernietigd en blijft er slechts een deel over aan de nagelriem. Bij het onycholysetype kan de nagelplaat soms loskomen van het nagelbed.
Rubromycose van de voeten en handen
Deze vorm van rubromycose komt voor bij patiënten die lijden aan mycose aan de voeten.
Het klinische beeld van rubromycose op de handen lijkt sterk op de manifestatie van rubromycose op de voeten. Het huidpathologische proces is veel minder uitgesproken door herhaaldelijk handen wassen gedurende de dag. De aanwezigheid van haarden trekt de aandacht: haarden met een intermitterende ontstekingsrand langs de periferie en op de handrug, en een roodachtig blauwachtige achtergrond van de huid van de handpalmen. Aan het oppervlak van de elementen wordt slijmerige afschilfering in verschillende mate van ernst waargenomen. Wanneer de nagelplaten van de handen betrokken zijn bij het pathologische proces, worden deze ook aangetast door het normotrofe, hypertrofische of atrofische type.
Gegeneraliseerde rubromycose
Veralgemening van een schimmelinfectie wordt waargenomen bij patiënten die langdurig lijden aan rubromycose van de huid van de voeten of onychomycose. De verspreiding van rubromycose wordt bevorderd door pathologie van inwendige organen, het endocriene systeem en een verminderde afweer. Grote plooien worden het vaakst aangetast, met name de lies-dijplooi, billen en schenen, maar er kunnen ook haarden op andere huidgebieden voorkomen. Aanvankelijk verschijnen er roze of rozerode vlekken met een ronde vorm en een blauwachtige tint, duidelijk afgebakend van de gezonde huid. Later wordt de kleur van de haarden geelrood of bruin. Ze zijn licht geïnfiltreerd, hun oppervlak is bedekt met kleine schubben en langs de periferie bevindt zich een onregelmatige, gekartelde rand bestaande uit kleine papels, blaasjes en korstjes. Door perifere groei en vergroeiing nemen de vlekken grote gebieden in beslag. Diepe laesies van de rode trichophyton, voornamelijk op de schenen, billen en onderarmen, worden beschouwd als een folliculair-nodulaire variant van de ziekte. De uitslag gaat gepaard met hevige jeuk en het proces is vatbaar voor recidief, vooral in het warme seizoen. Bij de gegeneraliseerde vorm wordt het donshaar aangetast. Het verliest zijn glans, wordt dof en breekt af (soms in de vorm van "zwarte puntjes").
Van groot belang bij het diagnosticeren van de ziekte is het opsporen van de schimmel door microscopisch onderzoek van pathologisch materiaal (schubben, donshaar) en het zaaien van het materiaal op een voedingsbodem om een cultuur van rode trichophyton te verkrijgen.
Bij de meeste patiënten ontwikkelen de manifestaties van gegeneraliseerde rubromycose zich na een min of meer lange periode (van enkele maanden tot 5-10 jaar of langer) van huid- en nagelafwijkingen aan de voeten (of voeten en handen) tegen de achtergrond van pathologie van inwendige organen, het endocriene en zenuwstelsel, trofische huidaandoeningen of door andere veranderingen in het lichaam. De ontwikkeling van gegeneraliseerde manifestaties van rubromycose wordt bijvoorbeeld vaak bevorderd door langdurige behandeling met antibiotica, cytostatica en steroïden.
Trichophyton rubra veroorzaakt zowel oppervlakkige als diepe laesies op de gladde huid, die soms bij dezelfde patiënt worden waargenomen. Zo kunnen huiduitslag in de lies- en bilplooien en diepe (nodulair-nodulaire) laesies op de scheenbenen of andere huidgebieden tegelijkertijd voorkomen.
Diepe laesies van de rode grichofyton, voornamelijk op de schenen, billen en onderarmen, worden beschouwd als een folliculair-nodulaire variant van de ziekte. Bij deze vorm zijn er, naast papulair-folliculaire elementen, ook diepere elementen die de neiging hebben zich te groeperen en zich in de vorm van bogen, open sporen en slingers bevinden. De uitslag gaat gepaard met aanzienlijke jeuk. Het proces neigt tot recidiveren, vooral in het warme seizoen. Haarden van deze vorm van rubromycose kunnen induratief erytheem van Bazin, nodulair erytheem, papulonecrotische tuberculose (vaak blijven er littekens achter op de plaats van de haarden), nodulaire vasculitis, diepe pyodermie, leukemiden en manifestaties van andere dermatosen simuleren. Wanneer rubromycose bijvoorbeeld op de huid van het gezicht is gelokaliseerd, kunnen de letsels sterk lijken op lupus erythematodes, tuberculeuze lupus, verschijnselen van stafylokokkensycose en zelfs pigmentxerodermie bij ouderen.
Gegeneraliseerde rubromycose kan zeker optreden zonder de vorming van diepe haarden. In dergelijke gevallen kunnen de klinische manifestaties sterk lijken op die van eczeem, neurodermitis, parapsoriasis, psoriasis, annulair granuloom, lichen pilaris van Devergie, enz. Exsudatieve manifestaties van rubromycose kunnen ook worden waargenomen - kleine blaasjes en korstjes op de voeten, handen en andere huidgebieden.
Opgemerkt dient te worden dat bij exsudatieve verschijnselen van rubromycose bij een aantal patiënten secundaire (allergische) huiduitslag op de huid van de romp en de ledematen kan ontstaan die geen schimmelbestanddelen bevat.
De meest voorkomende vormen van rubromycose zijn die waarbij de laesies dieprood zijn (vaak met een blauwachtige tint), in elkaar overlopen en een meer of minder uitgesproken vervelling aan het oppervlak vertonen. Klinische varianten van de ziekte omvatten mycotische erytrodermie en palmoplantair-inguinale-gluteale syndroom. Dit syndroom, dat bij veel patiënten met gegeneraliseerde rubromycose wordt waargenomen, tast meestal de huid van de voeten, handpalmen en nagelplaten aan.
Laesies van grote plooien - intergluteaal, inguinaal-femoraal, huid van de billen, onder de borstklieren - ontstaan meestal na een min of meer langdurig bestaan van mycosehaarden op de voeten en handpalmen. De haarden lijken uit de diepte van grote plooien te komen en zich uit te breiden naar de binnenste kwadranten van de billen en vervolgens naar de buitenste. Het oppervlak van de haarden is geelrood of bruin. Ze zijn licht geïnfiltreerd en licht schilferig. De randen van de haarden zijn licht verhoogd en hebben een afwisselende gekartelde rand bestaande uit kleine papels en korstjes. Meestal heeft de rand een intensere roodachtig-blauwachtige tint dan de laesie zelf.
Diagnostics rubrofytosen
Van groot belang bij het diagnosticeren van de ziekte is het opsporen van de schimmel door microscopisch onderzoek van pathologisch materiaal (schubben, donshaar) en het zaaien van het materiaal op een voedingsbodem om een cultuur van rode trichofytopen te verkrijgen.
De diagnose van rubromycose aan de voeten (of voeten en handen) is gebaseerd op een vrij karakteristiek klinisch beeld en de detectie van schimmelelementen in de haarden. Maar vaak, vooral bij latente of atypisch optredende rubromycose, is de uitslag van cultuuronderzoek doorslaggevend voor het stellen van de diagnose. Deze onderzoeken zijn vooral belangrijk bij dyshidrotische vormen van rubromycose, die sterk lijken (zo niet klinisch identiek zijn) aan epidermofytose aan de voeten, veroorzaakt door Trichophyton interdigitale.
Wat moeten we onderzoeken?
Hoe te onderzoeken?
Differentiële diagnose
Bij het stellen van de differentiële diagnose van rubromycose is het noodzakelijk om rekening te houden met oppervlakkige (antropofiele) trichofytose, evenals beperkte vormen van infiltratief-suppuratieve (zoofiele) trichofytose. Ook moet in gedachten worden gehouden dat de vrij zelden waargenomen hoofdhuidlaesies bij rubromycose kunnen lijken op microsporiahaarden.
De differentiële diagnose van rubromycose aan de voeten (of voeten en handen) moet eerst worden uitgevoerd met epidermofytose aan de voeten (en epidermofytiden), trichofytose veroorzaakt door schimmels van de anthropofiele groep, palmoplantaire hyperkeratose, psoriasis en eczeem van deze lokalisatie.
Houd er rekening mee dat laesies van de interdigitale plooien en nagelplaten kunnen worden veroorzaakt door gistachtige schimmels van het geslacht Candida, schimmels en andere dermatofyten.
Met wie kun je contact opnemen?
Behandeling rubrofytosen
De behandeling van voetschimmel en rubrofitia dient etiotroop, pathogenisch en symptomatisch te zijn. De behandeling dient te beginnen met uitwendige therapie. Bij acute ontstekingsprocessen met vochtafscheiding worden lotions voorgeschreven met 2% resorcinol, boorzuur en 0,25% zilvernitraat. De bedekking van de blaasjes (blaren) wordt doorgeprikt met een naald of afgeknipt met een schaar, waarbij aseptische regels in acht worden genomen. Vervolgens worden oplossingen van anilinekleurstoffen gebruikt (Costellani-verf, methyleenblauw, briljantgroen, enz.). Voor een etiotrope behandeling worden crèmes en zalven met antimycotica voorgeschreven (1% crème of derm-gel van Lamisil, Travogen, Zalain, enz.). Bij ernstige ontstekingen en een bijkomende secundaire infectie worden zalven of crèmes met corticosteroïden en antibiotica voorgeschreven, samen met antimycotica (Travocort, Gentriderm, Triderm, enz.). Om vochthaarden te drogen, wordt vaak een antischimmelmiddel gebruikt - nitrofungine-neo in de vorm van een oplossing en spray. Lamisil wordt gebruikt in de vorm van derm-gel of 1% crème, eenmaal daags gedurende 7 dagen. Bij gebruik van mengvormen van Lamisil trad aan het einde van de behandeling bij patiënten met voetmycose klinisch herstel op bij 82%, mycologisch herstel bij 90% van de patiënten. Aan het einde van de tweede week werd bij alle patiënten klinisch en mycologisch herstel waargenomen. Volgens veel wetenschappers is een dergelijk uitgesproken effect te danken aan de lipofiele en keratofiele eigenschappen van het geneesmiddel, de snelle penetratie en het langdurige behoud van een hoge concentratie terbinafine in de verhoornde huid. Lamisil kan worden gebruikt bij mycose van de voeten gecompliceerd door een secundaire infectie, omdat bewezen is dat het geneesmiddel een ontstekingsremmende werking heeft zoals cycloripoxolamine en een antibacteriële werking zoals 0,1% gentamicip crème.
Bij de erythemateuze-squameuze vorm van mycose op de voeten, gepaard gaand met kloven, draagt het gebruik van Lamisil in de vorm van een 1% crème gedurende 28 dagen niet alleen bij aan de klinische en mycologische genezing, maar ook aan de genezing van oppervlakkige en diepe kloven. Daarom heeft Lamisil, naast antischimmel-, antibacteriële en ontstekingsremmende eigenschappen, het vermogen om regeneratieve processen in de huid te stimuleren.
Een systematische symptomatische behandeling omvat het gebruik van desensibiliserende middelen, antihistaminica, kalmerende middelen en vitamines, omdat de verwekkers van deze schimmelinfectie uitgesproken antigene eigenschappen hebben.
Indien externe middelen geen effect hebben, dient u over te stappen op systemische antimycotica.
Momenteel worden de volgende systemische antimycotica als etiotrope middelen gebruikt: terbinofine (Lamisil), itraconazol (Tecnazole, Orungal), griseofulovine, enz.
Lamisil voor voetschimmel zonder beschadiging van de nagelplaat wordt voorgeschreven in een dagelijkse dosis van 250 mg gedurende 14 dagen. Voor mycose van de voeten wordt itraconazol (teknazole, orungal) gebruikt in een dosis van 100 mg eenmaal daags gedurende 15 dagen.
Voor onychomycose aan de voet wordt Lamisil voorgeschreven in een dosering van 250 mg per dag gedurende 3 maanden, en voor onychomycose aan de hand gedurende 1,5 maand. Itracopazol (Teknazole, Orungal) wordt gebruikt in een dosering van 200 mg tweemaal daags gedurende een week (één kuur), waarna een pauze van 3 weken wordt ingenomen. Voor onychomycose aan de voet worden 3 kuren voorgeschreven en voor onychomycose aan de hand 2 kuren.
Gezien de uitgesproken allergene eigenschappen van de ziekteverwekker is het noodzakelijk om (vooral bij aanwezigheid van myciden) desensibiliserende middelen en antihistaminica, kalmeringsmiddelen, B-vitaminen, rutine en ascorbinezuur voor te schrijven. Bij een secundaire pyogene infectie zijn kortdurende kuren met breedspectrumantibiotica geïndiceerd.
Het is noodzakelijk om bijkomende ziekten (diabetes mellitus, endocriene aandoeningen, immuunstoornissen, verminderde microcirculatie in de onderste ledematen, enz.) uit te sluiten.
Algemene preventie vereist hygiënisch onderhoud en regelmatige desinfectie van baden (vloeren, tapijten, houten roosters en kussens, banken, wastafels), douches en zwembaden, medische onderzoeken van het personeel dat deze bedient, tijdige behandeling en medisch onderzoek van patiënten. Persoonlijke preventie bestaat uit het alleen dragen van uw eigen schoenen, het in acht nemen van de regels voor persoonlijke hygiëne van de voethuid en het desinfecteren van schoenen. Veeg de binnenzool en voering van de schoen af met een wattenstaafje gedrenkt in 25% formaline-oplossing of 0,5% chloorhexidinebigluconaatoplossing. Plaats de schoenen vervolgens 2 uur in een polyethyleenzak en laat ze aan de lucht drogen. Desinfecteer sokken en kousen door ze 10 minuten te koken. Om recidieven van epidermofytose te voorkomen, nadat de symptomen van de ziekte zijn verdwenen, de huid van de voeten gedurende 2-3 weken insmeren met antimycotische middelen. Ter preventie wordt nitrofungine-neo veel gebruikt in de vorm van een oplossing of spray.
Meer informatie over de behandeling


 [
[