Medisch expert van het artikel
Nieuwe publicaties
Schade van voorste kruisband
Laatst beoordeeld: 23.04.2024

Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
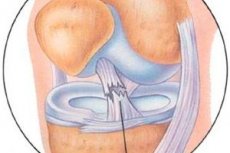
Sinds enkele decennia wordt er gewerkt aan de studie van de resultaten van arthroscopische behandeling van schade aan het capsulair-ligamentieapparaat van het kniegewricht.
Ondanks de verscheidenheid van arthroscopische behandeling van post-traumatische anterieure instabiliteit van de knie, is er nog steeds een aanzienlijk percentage van de slechte resultaten, de belangrijkste oorzaken daarvan zijn complicaties als gevolg van fouten in de stadia van de diagnose, chirurgische behandeling en rehabilitatie van post-traumatische anterieure instabiliteit van de patiënten.
In de literatuur worden de mogelijke complicaties na artroscopische behandeling van anterieure posttraumatische instabiliteit vrij veel besproken. Er wordt echter weinig aandacht besteed aan de analyse van hun oorzaken en methoden voor hun correctie.
Epidemiologie
Het probleem van de behandeling van patiënten met kniepathologie blijft tot op de dag van vandaag belangrijk en een van de moeilijkste in de traumatologie . Het kniegewricht is de meest gewonde gewricht, het is goed voor tot 50% van alle gewrichtsblessures en tot 24% van de letsels van de onderste extremiteit.
Volgens verschillende auteurs worden breuken van kruisbanden van het kniegewricht bereikt met een frequentie van 7,3 tot 62% van alle letsels van het capsulair-ligamentieapparaat van het kniegewricht.
Diagnostics voorste kruisbandverwonding
Alle patiënten vóór de primaire operatie voerden een klinisch en radiologisch onderzoek uit. Anamnese, onderzoek, palpatie, klinisch testen van letsels van de kniestructuren, radiografie, algemene bloed- en urine-analyse, biochemische bloed- en urinetests. Volgens de indicaties worden de volgende instrumentele onderzoeken uitgevoerd: testen op de CT-1000, CT, MRI, echografie. Diagnostische artroscopie gaat onmiddellijk vooraf aan de operatieve behandeling.
Het onderzoek van de patiënt begint met het verhelderen van klachten en het verzamelen van anamnese. Het is belangrijk om het mechanisme van schade aan de lumbale en ligamentapparatuur van het kniegewricht te bepalen en informatie te verzamelen over de overgedragen operaties aan het kniegewricht. Nader onderzoek wordt uitgevoerd, palpatie, het meten van de omtrek van gewricht bepaalt de amplitude van passieve en actieve bewegingen worden ook vaak gebruikt vragenlijst Lysholm testtafel voor atleten en 100-puntenschaal ontworpen TSITO voor patiënten met minder fysieke conclusies.
Beoordeling van de onderste ledematen functie wordt uitgevoerd op de volgende parameters: klachten van instabiliteit in het gewricht, de mogelijkheid van actieve verwijdering passief bepaalde pathologische voorspanning scheenbeen ondersteunende vermogen, kreupelheid, uitvoeren van specifieke motorische taken, het maximale vermogen van de periarticulaire spieren in continubedrijf verspillen van de dijspieren, spierspanning, klachten pijn in het gewricht, de aanwezigheid van synovitis, de overeenstemming van motorische vaardigheden met het niveau van functionele claims.
Elk kenmerk wordt beoordeeld op een 5-puntsschaal: 5 punten - geen pathologische veranderingen, compensatie van functies; 4-3 punten - gematigde veranderingen, subcompensatie; 2-0 punten - uitgesproken veranderingen, decompensatie.
Evaluatie van de behandelresultaten omvat drie graden: goed (meer dan 77 punten), voldoende (67-76 punten) en onvoldoende (minder dan 66 punten).
Een van de criteria voor subjectieve evaluatie van behandelingsresultaten is de beoordeling door de patiënt van zijn functionele toestand. De voorwaarde voor een goed resultaat is het herstel van de functionele capaciteit. Zonder dit worden de resultaten van de behandeling als bevredigend of onbevredigend beschouwd.
Bij een klinisch onderzoek wordt het bewegingsvolume beoordeeld en worden stabiliteitstests uitgevoerd. Het is altijd belangrijk om het symptoom van de lade aan de voorzijde te elimineren.
Patiënten klagen over pijn en / of gevoelens van instabiliteit in het gewricht. Pijn kan worden veroorzaakt door de zeer instabiliteit of geassocieerde schade aan het kraakbeen of de meniscus. Sommige patiënten kunnen zich de vorige schade niet herinneren, let plotseling in maanden of jaren op het kniegewricht. Patiënten beschrijven het kniegewricht zelden als onstabiel. Ze beschrijven meestal de onzekerheid, losheid, het onvermogen om bewegingen in het beschadigde gewricht te controleren.
Karakteristieke crepitatie onder de patella door biomechanica in de patellofemorale articulatie.
Vaak zijn dominante secundaire symptomen: chronische effusie in het gewricht, degeneratieve veranderingen in het gewricht of de cyste van Baker.
Eveneens belangrijk is de toestand van actief-dynamische stabiliserende structuren zowel voor als na de operatie. Dit komt door het bereiken van een redelijk betrouwbaar stabiliserend effect als gevolg van de periarticulaire spieren.
Groot belang wordt gehecht aan de indicator van spierkracht.
Om de anterieure instabiliteit te diagnosticeren en de langetermijnresultaten van de behandeling te evalueren, worden de meest informatieve tests gebruikt: het symptoom van de voorste lade in de neutrale positie van het scheenbeen, de abductietest, de adductietest, de Lachman-test.
Een belangrijke indicator van de functionele toestand is het vermogen om actief de passief voorgeschreven pathologische verplaatsing van het scheenbeen ten opzichte van de heup te elimineren.
Van speciale motortaken die we toepassen lopen, rennen, springen, traplopen, squats, etc.
Verplichte aandacht wordt besteed aan het uithoudingsvermogen van de periarticulaire spieren tijdens langdurig werk.
Complexe passieve testen omvat symptoom voor "lade" in drie standen onderbeen abductie en adduktsionny tests bij 0 en 20 ° buiging in het gewricht, rekurvatsii testen en testen laterale verschuiving splitsing, Lachman-Trillat test meting van pathologische rotatie van de tibia.
Het actieve testcomplex omvat een actieve test van de voorste lade in drie posities van de tibia, actieve abductie en adductietests bij 0 en 20 ° flexie in de gezamenlijke, actieve Lachman-test.
Om de schade of inferioriteit van het voorste kruisband te bepalen, wordt het symptoom van de voorste "lade" gebruikt - de passieve shin-verplaatsing (anterieure translatie), ook met verschillende flexie van het scheenbeen. Adviseer je te concentreren op een van de meest geaccepteerde, volgens de literatuur gradaties van dit symptoom: I graad (+) - 6-10 mm, II graad (++) -11-15 mm, III graad (+++) - meer dan 15 mm .
Bovendien moet het symptoom van de "lade" aan de voorkant worden beoordeeld met een andere rotatie-installatie van het scheenbeen - 30 °, externe of interne rotatie.
Het Lachman-symptoom wordt erkend als de meest pathognomonische test voor de detectie van letsel aan de voorste kruisband of het transplantaat. Er wordt aangenomen dat het de meeste informatie over de toestand van de voorste kruisband letsel in acute COP, omdat de prestaties is bijna volledig vertaling afwezig spierweerstand anteroposterior (verplaatsing) scheenbeen, evenals chronische instabiliteit COP.
Lachman-test wordt uitgevoerd in de positie die op de rug ligt. Evaluatie van de Lachman-test wordt uitgevoerd in termen van de grootte van de anterieure verplaatsing van de tibia ten opzichte van het femur. Sommige auteurs gebruiken de volgende gradaties: I graad (+) - 5 mm (3-6 mm), II graad (++) - 8 mm (5-9 mm), III graad (+++) - 13 mm (9- 16 mm), IV-graad (++++) - 18 mm (tot 20 mm). In een poging om het evaluatiesysteem te verenigen, gebruiken we een gradatie van drie graden vergelijkbaar met die eerder beschreven voor het symptoom van de lade vooraan.
Symptoom shift draaipunt of een symptoom van de anterieure subluxatie van de tibia dynamische (pivot shift-test), ook aangeduid symptomen pathognomonisch schade aan de voorste kruisband in mindere mate, is het kenmerkend voor de combinatie met breuk van de binnenzijde ligamenten.
Tests worden uitgevoerd in de positie die op de rug ligt, de spieren van de benen moeten ontspannen zijn. Eén arm grijpt de voet vast en draait het scheenbeen naar binnen, het andere bevindt zich in het gebied van de laterale condylus van de dij. Bij langzame buiging van de COP tot 140-150 °, voelt de hand het uiterlijk van de anterieure subluxatie van het scheenbeen, dat wordt geëlimineerd bij verdere buiging.
Pivotshift-test Nee Macintosh wordt uitgevoerd in een vergelijkbare patiëntenpositie. Eén hand produceert de interne rotatie van het scheenbeen en de andere - valgusafwijking. Als een positieve test wordt het laterale deel van het gewrichtsvlak van de tibia (externe plateau) naar voren verplaatst door langzaam buigen van de COP 30-40 ° om haar omgekeerde voorspanning optreedt. Hoewel wordt aangenomen dat de pivot shift-test pathognomonisch de inferioriteit van de voorste kruisband, kan het negatief zijn bij beschadiging iliotibialnogo darmkanaal (ITT) volledige lengte scheuren van de mediale en laterale meniscus met een ontwrichting van het lichaam (breuk van het type "handle gezwellen"), uitgedrukt degeneratieve proces in de zijdelingse voeg afdeling hypertrofie tubercula intercondylaris voorrang van de tibia, en anderen.
De actieve Lachmann-test kan zowel voor klinisch onderzoek als voor röntgenonderzoek worden gebruikt. Als de voorste kruisband beschadigd is, bereikt de voorste verplaatsing van de tibia 3-6 mm. Het testen wordt uitgevoerd in de positie die op de rugleuning ligt met volledig gestrekte benen. Enerzijds geplaatst onder de heup onderzochte ledematen buigen van de knie in een hoek van 20 ° en borstel grip COP andere been, zodat het bovenbeen onderzochte ledematen leggen op de onderarm van de onderzoeker. Een andere borstel wordt op het voorvlak van het enkelgewricht van de patiënt geplaatst, zijn hiel wordt tegen de tafel gedrukt. Vervolgens wordt de patiënt gevraagd om de quadriceps-spier van de dij te rekken en de beweging van de tuberositas van het scheenbeen aan de voorkant nauwlettend te volgen. Wanneer het meer dan 3 mm wordt verplaatst, wordt het symptoom als positief beschouwd, wat wijst op een beschadiging van het voorste kruisband. Om de toestand van mediale en laterale gewrichtstabilisatoren te bepalen, kan een soortgelijke test worden uitgevoerd met de binnenste en buitenste rotatie van het scheenbeen.
Radiografie
Radiografie wordt uitgevoerd volgens de standaardmethode in twee standaardprojecties, evenals functionele röntgenfoto's.
Wanneer zij de afbeeldingen rekening houden met de positie van de patella, tibiofemoralny hoek, de uitstulping van de laterale tibiale plateau, de mediale concaviteit fibula dorsale plaats ten opzichte van het tibiale.
Met röntgenfoto's kunt u de algehele conditie van het kniegewricht beoordelen, degeneratieve veranderingen vaststellen, de bottoestand bepalen, het type en de positie van de metalen structuren, de locatie van de tunnels en hun uitzetting na de operatieve behandeling.
Van groot belang is de ervaring van de arts, omdat de evaluatie van de beelden nogal subjectief is.
Laterale röntgenfoto's moeten worden uitgevoerd bij 45 ° flexie in het gewricht voor een juiste evaluatie van de relatie tussen het scheenbeen en de patella. Om de rotatie van de tibia objectief te beoordelen, is het noodzakelijk om de laterale en mediale condylus van de tibia op elkaar te leggen. De hoogte van de patella wordt ook beoordeeld.
Onvoldoende extensie is gemakkelijker te diagnosticeren in de laterale projectie, de patiënt ligt met een doorboord been.
Om de as van de ledemaat te bepalen, zijn extra röntgenfoto's in een directe projectie op lange cassettes vereist in de staande positie van de patiënt, omdat er afwijkingen zijn in de vervormende artrose. De anatomische as van de ledemaat, gedefinieerd door de longitudinale oriëntatie van de dij tot die van de scheen, is gemiddeld 50-80 °. Dit is het belangrijkste punt in de loop van verdere chirurgische behandeling (corrigerende osteotomie, artroplastiek, endoprothesen).
De mate van shin-verplaatsing ten opzichte van het femur in de anteroposterieure en mediaal-laterale richting wordt bepaald met behulp van functionele röntgenfoto's met een belasting.
Bij chronische anterieure instabiliteit van het buigpunt karakteristieke radiografische tekenen: vernauwing van de intercondylaris fossa, vernauwing van de gewrichtsruimte, de aanwezigheid van perifere osteofyten de tibia, de bovenste en onderste pool van de patella, voorste meniscus uitsparinggroeven op de laterale femorale condylus, tuberculum hypertrofie en zaostronnost intercondylaris verhevenheid.
De zijradiografie geeft vaak de reden aan voor de beperking van de mobiliteit. Laterale radiogrammen bij maximale verlenging kan onvoldoende verlenging, waarbij de positieschatting ten opzichte van de tibiale tunnel intercondylaris boog, die lijkt op een kabeldoorvoerafdichting (Blumensaat lijn) te geven.
 [14], [15], [16], [17], [18], [19], [20]
[14], [15], [16], [17], [18], [19], [20]
Computed Tomography
CT wordt niet beschouwd als routine-onderzoek. CT wordt uitgevoerd bij patiënten met onvoldoende informatie bij andere soorten onderzoek, vooral in het geval van compressiefracturen van de tibiale condylen.
Met behulp van CT worden bot- en kraakbeenachtige laesies goed gevisualiseerd. Met CT is het mogelijk om verschillende dynamische tests uit te voeren met flexie in het kniegewricht onder verschillende hoeken.
CT-1000
Om de anteroposterior verplaatsing van de tibia te meten, wordt het KT-1000 apparaat gebruikt.
De CT-1000 is een artrometer, deze bestaat uit de meter van de verplaatsing van voor naar achter van het scheenbeen ten opzichte van het femur en de steunen voor het onderste derde deel van de heupen en voeten. Het apparaat wordt met behulp van klittenband aan het scheenbeen bevestigd en het bestaande touchpad drukt de patella naar het vooroppervlak van het dijbeen. In dit geval moet de voegopening worden gecombineerd met de lijn op het apparaat. Het onderste lid dat zich op de standaard bevindt, is binnen 15-30 ° gebogen om het voorste gedeelte van de schacht te meten en 70 ° om de achterwaartse verplaatsing van het scheenbeen ten opzichte van het dijbeen te meten.
Eerst wordt het gewonde kniegewricht getest. Om de voorwaartse bias van de tibia te meten, trekt de arts aan de hendel in het antero-bovengedeelte van het apparaat en probeert de scapula voor de touchpad op de patella te houden. Gebruik tegelijkertijd een kracht van 6, 8 en 12 kg, die wordt bestuurd door geluidssignalen. Bij het optreden van elk geluidssignaal markeert de arts een afwijking van een pijl op een schaal en neemt de indicaties van het apparaat op. Shin verplaatsing ten opzichte van de dij wordt uitgedrukt in millimeters. Verder test de arts de achterwaartse verplaatsing van het onderbeen door deze in het kniegewricht te buigen tot een hoek van 70 ° en maakt door middel van het handvat van het apparaat een poging om het scheenbeen naar achteren te verschuiven. Het geluidssignaal, dat optreedt wanneer de pijl wordt afgebogen, geeft de hoeveelheid achterwaartse verplaatsing van het scheenbeen ten opzichte van het dijbeen aan.
Soortgelijke testen worden uitgevoerd op een gezond kniegewricht. Vervolgens wordt een vergelijking en aftrekking van de overeenkomstige gegevens van de gezonde en beschadigde kniegewrichten uitgevoerd. Dit verschil toont de hoeveelheid anterieure verplaatsing van de tibia ten opzichte van het femur bij een belasting van 6, 8 en 12 kg.
De voorwaartse verplaatsing wordt bepaald onder een buighoek van het scheenbeen 30 °.
Wanneer het verschil in de waarde van de voorwaartse verplaatsing bij 67N en 89N van het aangetaste en gezonde gewricht meer dan 2 mm is, wordt een breuk van het voorste kruisbandverband vermoed.
Er zijn bepaalde principes van instrumentele testen in de instabiliteit van COP. Er moet rekening worden gehouden met de volgende parameters: de stijfheid van ledematen fixatie riemen, locatiesensoren op het gewricht, een volledige ontspanning van de beenspieren, arthrometer locatie ten opzichte van de gewrichtsruimte, de mate van rotatie van het scheenbeen, voet massa buighoek van de knie.
In de acute periode na de verwonding is het gebruik van een artrometer niet raadzaam, omdat het onmogelijk is om de periarticulaire spieren volledig te ontspannen. Het is noodzakelijk om de neutrale positie van het scheenbeen correct te kiezen, waarbij rekening wordt gehouden met de interne rotatie tijdens de voorwaartse verplaatsing van het scheenbeen, terwijl de externe rotatie plaatsvindt aan de buitenste schacht. Anders zal de hoeveelheid anteroposterior-translatie minder zijn dan de werkelijke waarde. Om de maximale waarde van de abnormale schachtverplaatsing te verkrijgen, is het ook noodzakelijk om de vrije rotatie ervan toe te staan.
De mate van vertaling hangt af van de grootte van de uitgeoefende kracht, het punt van zijn aantrekking en richting.
Het gebruik van voetenbankjes mag de scheenrotatie niet beperken. Het is noodzakelijk om de sensorsensors te lokaliseren, uitsluitend gericht op de articulaire spleet, omdat als ze distaal verplaatst zijn, de waarden lager zullen zijn dan de werkelijke waarde, indien proximaal, dan meer.
Een verplichte voorwaarde voor een objectieve evaluatie is de fixatie van de patella in de intercondylar sulcus. Hiervoor is het noodzakelijk om de tibia een buighoek in het gewricht te geven in de orde van 25-30 °. Met congenitale en posttraumatische subluxaties van de patella wordt de flexiehoek verhoogd tot 40 °. Met de instabiliteit aan de voorkant is de buighoek in het gewricht 30 °, met de rug - 90 °.
Twee audiosignalen begeleiden de test: de eerste - met een belasting van 67N, de tweede - op 89N. Soms is er meer kracht nodig om de breuk van het voorste kruisband te bepalen.
Normaal gesproken is het verschil tussen de twee extremiteiten bij het testen van de anteroposterior verplaatsing niet groter dan 2 mm, soms duidend op een waarde van minder dan 3 mm zoals bij de limiet van normaal.
Houd rekening met de index van forward compliance, dat wil zeggen, het verschil tussen de offset bij 67N en 89N. Deze waarde mag normaal niet groter zijn dan 2 mm.
Bij een verplaatsing van meer dan 2 mm kunnen we spreken van een scheuring van het voorste kruisband (voorste kruisbandtransplantatie).
Ik wil ook opmerken dat met de instabiliteit van beide kniegewrichten of hypermobiliteit het gebruik van de CT-1000 arthrometer onpraktisch is.
Concluderend moet gezegd worden dat bij gebruik van deze arthrometer er natuurlijk een element van subjectiviteit is dat afhankelijk is van een aantal parameters, inclusief de onderzoeker. Daarom moet het onderzoek van patiënten worden uitgevoerd (indien mogelijk) door één arts.
Met behulp van KT-1000 kan alleen de anteroposterieure verplaatsing van de tibia ten opzichte van het femur worden vastgesteld en wordt geen laterale instabiliteit geregistreerd.
Magnetische resonantie beeldvorming
MRI is de meest informatieve van niet-invasieve onderzoeksmethoden, waardoor zowel botstructuren als structuren van het zachte weefsel van het kniegewricht kunnen worden gevisualiseerd.
Een gezond voorste kruisband moet op alle afbeeldingen minder intens lijken. In vergelijking met de dichter liggende kruisband, kan het voorste kruisbandige ligament enigszins niet-homogeen zijn. In verband met zijn schuine richting geven velen de voorkeur aan schuine coronaire beelden. Wanneer de voorste kruisband scheurt, kunt u met de MRI de locatie van de laesie visualiseren.
Het voorste kruisband wordt goed gevisualiseerd op de laterale secties tijdens extensie en externe rotatie van de tibia. Het voorste kruisband is helderder dan het achterste kruisband, de vezels van het voorste kruisband zijn gedraaid. De afwezigheid van continuïteit van vezels of hun chaotische oriëntatie geeft de breuk van het ligament aan.
Volledige breuk van de voorste kruisband wordt meer gediagnosticeerd door indirecte tekenen: voorwaartse tibiale verplaatsing, buitensporige hellingshoek van de achterste kruisband, golvende contouren van de voorste kruisband.
Echoscopisch onderzoek
Voordelen van echografie - lage kosten, veiligheid, snelheid, zeer informatief beeld van zachte weefsels.
Ultrasound maakt echogene structuur om de toestand van het kniegewricht zachte weefsel, bot en kraakbeen oppervlak onderzoekt ook het verminderen van de echogeniciteit vast weefsel oedeem, vochtophoping in de gewrichtsholte of periarticulaire formaties. Echografie wordt gebruikt voor het detecteren van letsels van meniscussen van het kniegewricht, collaterale ligamenten, structuren van zacht weefsel rondom het kniegewricht.
Arthroscopy
Bij diagnostische artroscopie gebruiken de auteurs standaardbenaderingen: anterolaterale, anteromediale, bovenste patellaire laterale.
Artroscopische voorste kruisband onderzoek beoordelingen van het uiterlijk van de voorste kruisband, de integriteit van zijn eigen synoviale schede koorden, georiënteerde collageenvezels niet alleen de tibiale ligament bevestigingspunten, maar ook van de lengte, met name in de femorale insertieplaats. Indien bij beschadiging van de voorste kruisband tijdens en tibiale bevestigingsplaats met een marge van botfragment arthroscopische diagnose niet moeilijk, de diagnose intrabursale (vnutristvolovyh) vers en chronische letsels van de voorste kruisband is erg moeilijk. Dit vanwege het feit dat extern op het eerste gezicht lijkt voorste kruisband van het geheel: synovium geheel palpatie van de voorste kruisband arthroscopische haakstructuur toont de aanwezigheid van volledige dikte en gewrichtsbanden, de voorste artroscopische symptoom "laden" geeft voldoende spanning ligament vezels. Bij nadere bestudering van het capillaire netwerk in de middendelen femorale gewrichtsbanden en synoviale membraan dissectie mogelijk maakt ligamentletsel ligamentous vezels en de aanwezigheid van bloedingen of littekenweefsel te bepalen. Een tweede kenmerk van de oude intrasynoviale beschadigde VKB en synoviale hypertrofie vetweefsel van de femur van de achterste kruisband en schilddak van de intercondylaire inkeping (symptoom "weefselgroei").
Soms is het alleen arthroscopisch mogelijk om de volgende soorten schade aan het voorste kruisband te fixeren:
- schade aan het voorste kruisband in de femorale bevestigingsplaats met en zonder stompvorming;
- Intrasynoviale anterieure kruisbandverwonding;
- schade aan het voorste kruisligament gedurende de hele operatie;
- in zeldzame gevallen - schade aan het voorste kruisband in het gebied van intercondylaire elevatie met losraken van het botfragment.
Behandeling voorste kruisbandverwonding
Met gecompenseerde vorm van anterieure instabiliteit van het kniegewricht, bestaat de behandeling uit immobilisatie met daaropvolgend herstel van gewrichtsmobiliteit en de functies van actieve stabilisatoren (spieren).
Met subgecompenseerde en gedecompenseerde vormen van anterieure instabiliteit is er een behoefte aan chirurgische interventie gericht op het herstellen van de integriteit van in hoofdzaak statische stabilisatoren. De complexe behandeling omvat noodzakelijkerwijs een functionele behandeling om actieve stabilisatoren te verbeteren.
Ook moet worden opgemerkt dat als gevolg van medische ingrepen, vooral in de vorm anteromedialnom instabiliteit overgaat van subcompensated een gecompenseerde vorm, aangezien dit anatomisch gebied heeft het grootste aantal secundaire stabilisatoren die gunstig het resultaat van de behandeling beïnvloedt.
Behandeling van patiënten met anterieure instabiliteit van de knie hangt af van vele factoren: leeftijd, het type van de professionele activiteit, het niveau van de sporttraining, gelijktijdige intra-articulaire schade, de mate van instabiliteit, het risico van re-letsel periode vanaf de datum van de schade. Allereerst is de plastische restauratie van het voorste kruisband tijdens breuken geïndiceerd aan professionele atleten, vooral met bijkomende letsels van andere structuren van het kniegewricht. Ook wordt de reconstructie van het voorste kruisbandweefsel aanbevolen voor chronische instabiliteit van het kniegewricht.
De indicaties voor anterieure arthroscopische statische stabilisatie beschouwd als primaire en terugkerende Subcompensated en decompensated vormen en soorten anteromedialnoy (A2M1, A2M2, AZM1, AZM2, AZMZ) en anterolaterale (A2L1, A2L2, A2LZ, AZL1, AZL2, AZLZ) instabiliteit, het onvermogen tot pathologie conservatieve methoden te compenseren behandeling.
De beslissing over het herstel van het plastic van de voorste kruisband bij patiënten ouder dan 50 jaar wordt genomen afhankelijk van de leeftijd en mate van fysieke activiteit van de patiënt, de mate van vervormende artrose. Plastic voorste kruisband wordt aanbevolen in het geval van een sterke beperking van fysieke activiteit als gevolg van instabiliteit van het kniegewricht.
In elk afzonderlijk geval wordt de beslissing over chirurgische behandeling genomen rekening houdend met de individuele kenmerken van de patiënt.
Contra-indicaties voor statische stabilisatie zijn de volgende aandoeningen en ziekten:
- aanwezigheid van gonartrose van III-IV graad;
- uitgesproken hypotrofie van de heupspieren;
- contractuur van de joint;
- termijn na verwonding langer dan 3 dagen en minder dan 3 weken;
- infectieziekten;
- osteoporose;
- trombose van de bloedvaten van de onderste extremiteit.
In stap indicaties en contra-indicaties voor een operatie voor posttraumatische instabiliteit soms dilemma. Enerzijds, de gevolgen van langdurige instabiliteit (dijspier hypotrofie, artrose deformans) zijn contra statische stabilisatie en stabilisatie voeren met arthroscopische enten met botblokken verhoogt de belasting van gewrichtskraakbeen (als gevolg daarvan - om de progressie artrose deformans). Aan de andere kant, conservatieve werkwijzen geen voldoende stabiliserend effect, dat ook bijdraagt aan de ontwikkeling van artrose deformans.
Soms wordt aanbevolen om de operatie uit te stellen tot een toename van het aantal bewegingen in het kniegewricht, wat 2-3 weken kan duren. Uitstel van chirurgie in de acute fase leidt tot een vermindering van complicaties tijdens revalidatiemaatregelen in verband met het herstel van het volume van bewegingen in het kniegewricht na chirurgische behandeling.
De keuze van autograft en fixatiemethode
Om het herstel van de voorste kruisband wordt het meest gebruikt autotransplantaat van de knieschijf ligament, pees en teder semimembranosus, in zeldzame gevallen de achillespees en de quadriceps pees. Het centrale derde deel van het patellaire ligament met twee botblokken blijft de meest voorkomende autograaf voor de reconstructie van het voorste kruisband in atleten. Een quadriceps pees met een enkel botblok of zonder een botblok wordt in toenemende mate gebruikt als een autotransplantaat om het voorste kruisband te vervangen. Het meest gebruikte autologe materiaal voor transplantatie van het voorste kruisband in de CITO is het centrale derde deel van het patellaire ligament. Dit transplantaat heeft twee botblokken (van de knieschijf en de tuberositas van het scheenbeen) om een primaire, betrouwbare, rigide fixatie te bieden, wat bijdraagt aan vroege belasting.
De voordelen van een autotransplantaat uit een patella ligament zijn als volgt.
- Normaal gesproken maakt de breedte van het patellaire ligament een autotransplantatie van elke gewenste breedte en dikte mogelijk. Gewoonlijk heeft het transplantaat een breedte van 8-10 mm, maar soms kan de noodzakelijke breedte bij herhaalde reconstructie 12 mm bereiken.
- De patellappatch is altijd beschikbaar als een automa- tisch materiaal en heeft kleine anatomische variaties. Dit maakt het op elk moment mogelijk om een technische bemonstering van het auto-materiaal technisch uit te voeren.
- Botblokken laten toe dat het transplantaat stevig wordt bevestigd, bijvoorbeeld met tussenliggende schroeven, door ze te schroeven tussen het botblok en de wand van de bottunnel. Deze methode biedt een zeer hoge primaire fixatie.
Het gebruik van een autograft uit de pezen van de semitendinous en tedere spieren, volgens verschillende auteurs, verhoogt de pathologische externe rotatie van de schacht tot 12%. Het succes van de reconstructie van het voorste kruisband is in belangrijke mate afhankelijk van de biologische hermodellering van het transplantaat.
In verband met het verwijderen van de ligamentstroken met botblokken van de patella en tuberositas van de tibia, verschijnt de pijn van deze pleister. Hoewel het botdefect kan worden afgesloten met een sponsachtig bot, is het niet altijd mogelijk om het defect adequaat te bedekken met zachte weefsels, vooral als de primaire schade littekenvorming rond de pees veroorzaakt.
Aangezien stuk bot uit het tibiale tuberculum, wat belangrijk is voor ondersteuning op de knie, sommige patiënten (sporstmen voorbrandweerlieden, artiesten en geestelijken al.) Mag in de directe belasting van het kniegewricht of het onvermogen om de kniesteun klagen over pijn. Er zijn observatie, wanneer de patiënt klaagt niet van het kniegewricht instabiliteit en het ontbreken van ledematen functie na de operatie, echter, als gevolg van deze complicatie gedwongen op te geven of te beperken de gebruikelijke beroepsactiviteit. Daarom is een goed resultaat niet alleen gebaseerd op stabiliteit.
In de kliniek met sport- en balletverwondingen gebruikt CITO bij voorkeur autografts van een patellar ligament met twee botblokken en fixeert ze met interferentiële schroeven.
De voorste statische stabilisatie van het kniegewricht met een vrije autotransplantatie van het patellaire ligament wordt uitgevoerd na een diagnostische artroscoop om de omvang en soorten interventies te bepalen.
Autograft-bemonstering wordt gewoonlijk uitgevoerd op het ipsilaterale lid om het contralaterale als een ondersteunend lid te bewaren. Eerst wordt het botblok genomen van de tuberositas van het scheenbeen en vervolgens van de knieschijf. Een van de botblokken moet massief genoeg zijn om hem in de femurtunnel te bevestigen.
Om de kans te verkleinen dat het botblok wordt gespleten en de hoeveelheid schade op de donorplaats, worden de botfragmenten van de trapeziumvormige autograft genomen; een dergelijk botblok is gemakkelijker te hanteren met knijpbewegingen, wat het transplantaat een ronde vorm geeft, met minder risico op een patellafractuur.
Zo'n autograft is gemakkelijker te installeren in de intraostale tunnels. De autograft wordt eerst afgesneden van de tuberositas van de tibia en vervolgens van de patella.
Met behulp van arthroscopische klemmen worden de botblokken bevestigd aan een afgeronde vorm
Gelijktijdig met de voorbereiding van de autograft wordt de optimale (isometrische) positie van de tibiale tunnel bepaald. Hiervoor wordt een speciaal stereoscopisch systeem gebruikt (de hoek van het stereoscopische systeem is 5,5 °). De tunnel is gecentreerd en richt zich op het resterende scheenbeendeel van het voorste kruisband en, bij afwezigheid, op het gebied tussen de knobbeltjes van de intercondulaire elevatie of 1-2 mm erachter.
De diameter varieert afhankelijk van de grootte van de autograft (deze moet 1 mm groter zijn dan de diameter van de transplantatie). Achtereenvolgens wordt de voorgeschreven diameter van de boor gevormd door de intraosseale tunnel (strikt op de spaak, anders zal er een verlenging van het kanaal zijn). Het gewricht wordt overvloedig gewassen om botchips te verwijderen. Met behulp van de arthroscopische rasp worden de randen van de uitgang van het scheenbeen afgevlakt.
In de volgende stap wordt met behulp van de boor een femorale inbrengpunt vastgesteld op de buitenste condylus van de heup (5-7 mm van de achterste marge) voor het rechterkniegewricht na 11 uur. Wanneer revisies worden gereconstrueerd, wordt in de regel een "oud" kanaal met kleine variaties in de positie gebruikt. Met behulp van de gecannuleerde boor wordt het dijbeen doorboord, de diepte mag niet meer dan 3 cm bedragen Na het afmaken van het kanaal worden de randen van het dijbeen behandeld met een arthroscopische rasp.
In sommige gevallen wordt plasticiteit van de intercondylaire kerf geproduceerd (gotische boog, intercondylaire schroothelling).
Vóór de autotransplantatie in de bottunnels vanuit de gewrichtsholte worden alle botkraakbeenachtige fragmenten verwijderd met behulp van arthroscopische klemming en grondige spoeling van het gewricht.
Het genaaide transplantaat wordt uitgevoerd in de intraostale tunnels en gefixeerd in de femurtunnel door een interferentieschroef.
Nadat het femuruiteinde van het transplantaat is gefixeerd, wordt het gewricht met antiseptica gewassen om etterachtige complicaties te voorkomen.
Vervolgens wordt het geopereerde onderste ledematen volledig rechtgetrokken en werken tibiale fixatie in kanaal vereist volledige strekking van de knie. Filamenten gespannen langs het kanaal as, wordt de arthroscoop ingebracht in de onderste tibiale portaal via spaken definieert een punt en de richting van de schroefbevestiging (als het been in dit gebied vaste, toegediend Metchik). Door vastschroeven van de schroef in stand gezet en de filamenten volgt de offset botblok zodat deze niet uit het kanaal wordt geduwd in de gewrichtsholte. In de volgende fase via de arthroscoop gevisualiseerd zonder te spreken als stuk bot in een gewricht door zijn verplaatsing langs de as van het kanaal bij het inschroeven van de schroef (en dus een beter gebruik samonatyagivayuschy schroef), vervolgens via de arthroscoop beoordeelt de mate aanslag botblok aan de wand van het botkanaal en schroef gewerveld volledig.
Als de oorspronkelijke lengte van de autograft met botblokken groter is dan 10 cm, is de kans groot dat het botblok uit het scheenbeenkanaal naar buiten steekt.
Om post-operatieve pijn in de patellofemorale verbinding na fixatie te voorkomen, is het uitstekende deel van het botblok verveeld.
Voorafgaand aan het sluiten met zachte weefsels met behulp van rasp gladde acute projecteren van botranden en hoeken, en vervolgens hechtdraad zachte weefsels.
Inspecteer vervolgens het gebied van de tibiale schroef zorgvuldig op bloedingen, voer zonodig grondige hemostase uit met behulp van coagulatie.
Besturing van radiografische opnamen in twee projecties worden direct in de operatiekamer uitgevoerd.
Wonden worden laagjes stevig gehecht, raad het af om drainage te installeren, omdat dit de poort naar een infectie wordt; indien nodig (uiterlijk van effusie in het gewricht) de volgende dag, prik het gewricht.
Op het bediende lidmaat een postoperatieve beugel met een slot 0-180 ° opleggen.
Na de operatie wordt een koud systeem op het gewricht aangebracht, waardoor het aantal complicaties zoals paraarticular oedeem en effusie in het gewricht aanzienlijk wordt verminderd.
Voor de eerste keer in het Russisch TSITO geïnitieerd gebruiken een meer universele werkwijze Rigidfix systeem transplantaten bevestigingspennen van polymelkzuur en Interferentie nieuwste schroef Mi-La-Gro voor transplantaten met botblokken. De veelzijdigheid van de methode ligt in de toepassing ervan op transplantaties van zacht weefsel en op transplantaties met botblokken. Voordelen van de werkwijze - geen risico van beschadiging van het zachte weefsel van het transplantaat met een botblok op het tijdstip van fixatie, rigide fixatie, er waren geen problemen met het verwijderen van de borgpen door hun verspreiding. De stijfheid van de primaire fixatie en de nauwe passing van de bottransplantaatblokken worden verschaft door de zwelling van de pennen en de resulterende compressie.

