Medisch expert van het artikel
Nieuwe publicaties
Purulente pericarditis
Laatst beoordeeld: 07.06.2024

Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
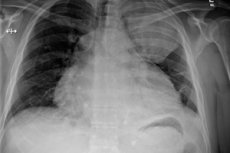
Ontstekingsprocessen in het pericardium - de pericardiale bursa - kunnen verschillende mechanismen van oorsprong en ontwikkeling hebben, verschillen in behandelingsbenaderingen en prognose. Pulent pericarditis heeft echter het meest ongunstige verloop: veel gevallen van deze ziekte eindigen bij de dood. Specialisten noemen het uiterst belangrijk om tijdige operatieve diagnostische maatregelen uit te voeren met verdere goed doordachte therapie. [1] ]
Epidemiologie
Pulent pericarditis is een zeldzame aandoening die optreedt bij minder dan 1% van de patiënten met hartproblemen. Volgens West-Europese schattingen wordt de pathologie meestal veroorzaakt door Staphylococci, Streptococci en pneumococci. Onder de bijbehorende laesies komen empyeem en longontsteking gebruikelijk.
Bij immunodeficiënte patiënten of na thoracale chirurgische interventies in de meeste gevallen worden Staphylococcus aureus (30%) en schimmelinfectie (20%) geïsoleerd. Anaërobe pathogenen kunnen worden geïsoleerd uit het oropharyngeale gebied.
Infectieuze middelen verspreiden hematogeen, hetzij door het retrofaryngeale gebied, hartkleppen of subdiaphragm.
Neisseria meninghitidis is in staat om het pericardium te beïnvloeden door een immuun-geassocieerde steriele effusie te initiëren, of door directe infectie en ontwikkeling van een etterende respons.
Het microscopische patroon bij patiënten met iatrogene en HIV-geassocieerde immuunonderdrukking kan diverser en exotischer zijn.
In het algemeen wordt etterende pericarditis opgevat als een besmettelijke (vaker microbiële) exudatieve ontsteking van het pericardium, tijdens de ontwikkeling waarvan er een accumulatie is van exudatieve pus in de pericardiale bursa. Pulent pericarditis is in de meeste gevallen een secundaire ziekte, die fungeert als een complicatie van andere cardiovasculaire, ademhalings (pulmonologische), gastro-enterologische en traumatische pathologieën.
Onder andere soorten pericarditis treedt de etterende variant in ongeveer 8% van de gevallen voor.
Tot op heden is er enige toename van het totale aantal pericarditis en tegelijkertijd een afname van het aantal etterende pericardiale ontstekingen.
De ziekte wordt gekenmerkt door een slechte prognose in het geval van het niet verstrekken van tijdige medische zorg, en een vrij goede prognose in geval van adequate tijdige behandeling.
Pulent pericarditis gaat gepaard met de accumulatie van exudatieve pus, zowel in een afzonderlijke sinus als in de gehele pericardiale holte. Tegelijkertijd kan het volume exsudaat verschillen - van 100 tot 1000 ml. Patiënten van elke leeftijd en geslacht kunnen ziek zijn. [2]
Oorzaken Purulente pericarditis
Pulent pericarditis is een overwegend secundaire ziekte die zich ontwikkelt wanneer een infectieus middel - van andere foci van infectie in het lichaam - de pericardiale holte binnenkomt.
Talrijke micro-organismen die in het milieu worden gevonden, kunnen fungeren als besmettelijke middelen. Het kunnen bacteriën, spirochetes, rickettsiae, pathogene schimmels, protozoa en virussen zijn. Infectieuze middelen kunnen een direct schadelijk effect hebben op het pericardium, of negatieve veranderingen in het immuunsysteem veroorzaken, wat leidt tot een falen in het verdedigingssysteem van het lichaam.
De functionaliteit van het immuunsysteem wordt gereguleerd door endocriene en nerveuze mechanismen. Talrijke stress en andere pathogenetische factoren veroorzaken immuniteitsstoornissen, waardoor de verdediging wordt verzwakt tegen de invloed van infectie. Daarom ontwikkelt zich zeer vaak etterende pericarditis zich tegen de achtergrond van psycho-emotionele overbelasting, ernstige stress.
De antipathogene verdediging van het lichaam tegen infectieuze invasies wordt uitgevoerd door twee soorten immuniteit:
- Aangeboren immuniteit wordt bepaald door een genetische (erfelijke) factor;
- Verworven immuniteit wordt gevormd tijdens het levensproces.
Bij de meeste patiënten treedt het purulent proces in het pericardium op tegen de achtergrond van longontsteking, pleurale empyeem, mediastinitis, long- of subdiaphragmatisch abces, endo en myocarditis. In deze situatie komt de ziekteverwekker de pericardiale bursa binnen van nabijgelegen anatomische structuren.
Soms verspreidt de infectie zich van verre foci met bloed- of lymfestroom. Dit kan worden waargenomen bij peritonitis of osteomyelitis, rogge en sepsis, difterie en tonsillitis, parodontitis en odontogene phlegmon, peritonsillar of zacht weefsel abces. In sommige gevallen voegt microbiële infectie zich aan tegen de achtergrond van een daling van de immuniteit als gevolg van virale pathologieën (kippenpokken, influenza, mazelen, enz.): Coccal purulente pericarditis ontwikkelt zich. [3], [4]
De ontwikkeling van etterend proces kan werken als een complicatie van pericardiale punctie, hart- en thoracale chirurgische manipulaties, mechanisch trauma van het hart. Er zijn bekende gevallen van microbiële ontsteking veroorzaakt door de aanwezigheid van aorta-aneurysma, kwaadaardige slokdarmtumor, schimmelziekten. [5] ]
Infectieuze ziekteverwekkers die de meeste gevallen van etterende pericarditis veroorzaken:
- Coccal Flora, Gram (-) Micro-organismen (Proteus, Pseudomonads, Klebsiella, Escherichia coli);
- Neisseria meningitidis (bij patiënten met meningitis);
- Schimmelflora en protozoa (veel minder gebruikelijk dan bacteriën).
De oorzakelijke middelen van etterende pericarditis zijn bijzonder zeldzaam:
- Microbiële pathogenen (Legionellae, Actinobacilli, Hemophilus influenzae, histoplasmose en tularemiepathogenen);
- Niet-microbiële pathogenen van blastomycosis, amoebiasis, aspergillose, nocardiose, coccidiose, candidiasis, toxoplasmose.
Risicofactoren
Pulent pericarditis is een zeldzame ziekte die vooral mensen treft die eerder hebben geleden aan pericardiale pathologieën, of verzwakte immuniteit hebben - bijvoorbeeld na het ondergaan van chemotherapiecursussen.
Extra risicofactoren kunnen zijn:
- Een geschiedenis van coronaire interventies;
- Hemodialyse;
- Ernstige onderdrukking van immuunafweer;
- Chronisch alcoholisme, drugsverslaving, ernstige stress;
- Zelfmediceren met antibiotica;
- Borsttrauma, longziekten.
Eerder, vóór de introductie van antibioticatherapie in de geneeskunde, compliceerde etterende pericarditis vaak dergelijke ziekten als longontsteking, endocarditis, meningitis en andere infectieuze-infectieve pathologieën, waaronder osteomyelitis, dermatitis en otitis media.
Het is belangrijk om te beseffen dat alleen factoren geen etterende pericarditis veroorzaken, maar er aanzienlijk bij bijdragen. Het is belangrijk om zich bewust te zijn van deze factoren, omdat velen van hen leiden tot de ontwikkeling van bijwerkingen die zowel gezondheid als leven bedreigen voor de patiënt.
De ernst van pericarditis, de symptomen en het uiteindelijke resultaat hangen af van de algemene gezondheidstoestand, de staat van immuunafweer en de eigenaardigheden van de fysiologie van een bepaalde persoon. Mensen die een gezonde levensstijl leiden, goed eten, het observeren van hygiënische normen zijn veel minder kans om een dergelijk probleem tegen te komen als etterende pericarditis.
Het is geen geheim dat frequente stress, alcohol en drugsgebruik, onjuiste voeding en de aanwezigheid van chronische ziekten de menselijke immuniteit maximaal verzwakken, voorkomen dat het lichaam de introductie van infectie voldoende weerstaat. Alcohol en drugs verstoren de normale werking van het zenuwstelsel, verminderen de activiteit, blokkeren de stroom van basislevenprocessen. Als gevolg hiervan zijn interne organen beschadigd, neemt intoxicatie toe en verliest het lichaam zijn vermogen om zichzelf te verdedigen.
Een ander veel voorkomend punt is het ongecontroleerde, ongerechtvaardigde en onjuist gebruik van antibiotica, wat "gewenning" van pathogene micro-organismen en vernietiging van nuttige flora veroorzaakt. Als gevolg van zelfbehandeling met antibacteriële geneesmiddelen, verliest het immuunsysteem het vermogen om onafhankelijk en effectief de besmettelijke invasie te bestrijden, en de risico's van het ontwikkelen van etterende processen in het lichaam nemen meerdere keren toe.
Om het optreden van de pathologie te voorkomen, is het noodzakelijk om de regels en normen van persoonlijke en algemene hygiëne zorgvuldig in acht te nemen, slechte gewoonten te weigeren, stressvolle situaties en verwondingen te vermijden, tijdig te behandelen met besmettelijke en inflammatoire processen in het lichaam, niet zelf media.
Veel voorkomende risicofactoren om op te letten:
- Hoog cholesterol- en triglycerideniveaus in het bloed;
- Hoge bloeddruk;
- Roken;
- Lage fysieke activiteit;
- Overgewicht;
- Diabetes.
Aanvullend risico is altijd aanwezig bij mensen met coronaire hartziekten, vooral tegen de achtergrond van roken, atherosclerose, hypertensie, hypodynamie, obesitas, scherp of permanent verzwakte immuniteit. [6]
Pathogenese
De ontwikkeling van purulente pericarditis wordt veroorzaakt door de binnenkomst van een besmettelijk middel in de pericardiale ruimte. Infectie activeert de productieprocessen van purulent exsudaat - effusie in de bursa van het pericardium. Pathologie is vaker secundair - dat wil zeggen, het ontwikkelt zich door andere besmettelijke processen in het lichaam. Primaire ziekte is zeer zeldzaam.
Specialisten geven de aanwezigheid aan van vijf hoofdpathogenetische mechanismen van etterende pericarditis:
- Infectieuze ziekteverwekkers verspreiden zich uit nabijgelegen gebieden - bijvoorbeeld gelokaliseerd in de borst.
- De infectie verspreidt hematogeen - met de bloedbaan komt naar het pericardium.
- Infectie infiltreert van de hartspier - bijvoorbeeld, myocarditis kan leiden tot de ontwikkeling van etterende pericarditis.
- Chirurgische interventies op het hart en de vaten, dringend trauma (wonden) dragen bij aan de binnenkomst van infectieuze middelen rechtstreeks in het pericardium of nabijgelegen structuren.
- Infectie van het diafragma reist naar het subdiaphragm en pericardium.
De verspreiding van pneumokokkenflora komt meestal voor bij de ademhalingsorganen, maar Staphylococcus aureus migreert vaker via de hematogene route.
Pathomorfologie bij etterende pericarditis omvat fibrineuze, sereuze en etterende inflammatoire stadia. Matige effusie interfereert niet met de zuigcapaciteit van de pericardiale vellen, dus in dit stadium worden alleen rood, oedeem en desquamatie van het mesothelium, evenals fibrine-afzetting tussen de pericardiale vellen opgemerkt. Tussen het epicardium en het pericardium creëert de aanwezigheid van fibrine-strengen het effect van een zogenaamd "harig" hart.
Intense effusieprocessen in de pericardiale bursa worden eerst vergezeld van een accumulatie van exsudaat, waarbij er fibrineuze vezels zijn, geëxfolieerd mesothelium en bloedcellen. Met de invoer van infectie in de pericardiale bursa wordt het exsudaat etterend: pathogenen, protozoa, schimmelinfectie, enz. In de compositie verschijnen.
In het stadium van pusvorming en verdere littekens kunnen verkalking en ossificatie van littekens optreden, wat de hartfunctie aanzienlijk schaadt. Littekensprocessen kunnen zich niet alleen verspreiden op de lagen van epicardium en pericardium, maar ook het endocardium omvatten. De sterkte en amplitude van hartcontracties lijdt en het interventriculaire septum neemt de hoofdbelasting: constrictieve pericarditis ontwikkelt zich. [7]
Symptomen Purulente pericarditis
Pulent pericarditis begint acuut, met koorts en koude rillingen, kortademigheid. De ziekte wordt vaak voorafgegaan door tonsillitis, ontsteking van de longen, evenals destructieve veranderingen in de longen, sepsis enzovoort. Vaak zijn er hartpijnen, pericardiale gemompel worden gehoord. Ontwikkel vrij snel complicaties (het is belangrijk om ze niet te missen): etterende mediastinitis, pleurale empyeem. De toetreding van complicaties verhoogt de waarschijnlijkheid van de dood drastisch, zelfs met antibioticatherapie. De doodsoorzaak van de patiënt wordt vaak:
- Cardiale tamponade;
- Beperkende veranderingen;
- Intoxicatie van het lichaam.
Als de onderliggende ziekte (hoofdoorzaak) is behandeld met antibiotica, kan etterende pericarditis op een wazige, gewist manier beginnen, waardoor het veel moeilijker is om te detecteren.
Het belangrijkste teken van pericarditis in het algemeen is ernstige intrathoracale pijn en hoesten. Het beeld is niet specifiek, dus het is noodzakelijk om aandacht te schenken aan andere mogelijke symptomen - de patiënt wordt bijvoorbeeld enigszins gemakkelijker als hij zijn romp naar voren kantelt. Bovendien kan er aanwezig zijn:
- Kortademigheid, inclusief in rust;
- Sensatie van ongemak in het linker ledemaat, schouder, schouderblad, nek;
- Verhoogd pijnsyndroom met diepe inademing of uitademing.
Naarmate het etterende ontstekingsproces zich ontwikkelt, neemt de koorts toe. Belangrijk: koorts op de achtergrond van een ander, gelijktijdig infectieus proces, kan de aandacht afleiden en etterende pericarditis maskeren. Daarom moet de diagnose zo zorgvuldig mogelijk worden benaderd.
De basisklinische verschijningen worden als volgt beschouwd:
- Toenemende koorts;
- Moeizame ademhaling;
- Intrathoracale pijn met mogelijke "terugslag" aan de linkerkant van de stam (voornamelijk aan het linker bovenste extremiteit of schouderblad);
- Pulsparadoxaliteit;
- Vergrote lever;
- Verhoogde centrale veneuze druk;
- Vergrotende vloeistofopbouw in de buikholte;
- Auscultatie: Pericardiale wrijvingsmuis.
Een overweldigend aantal patiënten meldt koorts en een febriele staat, en velen hebben moeite met ademen. Pijn op de borst is aanwezig bij ongeveer een op twee patiënten, en paradoxale pols en verhoogde centrale veneuze druk worden gevonden bij drie tot vier van de tien patiënten.
De klinische symptomatologie kan worden aangevuld met een beeld van gelijktijdige besmettelijke pathologieën: met name:
- Longontsteking (vooral pneumokokkenpneumonie);
- Middelste otitis media;
- Dermatologische infecties;
- Meningitis (overwegend meningokokken);
- Osteomyelitis (Staphylococcal);
- Subdiaphragm-abcessen.
Eerste tekenen
Pulent pericarditis heeft meestal een acuut, ernstig verloop, dat gepaard gaat met duidelijke intoxicatie, ernstige koorts, tekenen van naderende harttamponade in acute of subacute vorm.
Pulent variant van de pathologie treedt vaak op als gevolg van harttrauma, waarbij exuudatieve pus zich ophoopt in de pericardiale bursa. In een dergelijke situatie kan de patiënt alleen overleven dankzij tijdige diagnose en chirurgische interventie. Hoe sneller etterende ontsteking zich ontwikkelt, hoe erger de prognose voor de patiënt.
De acute vorm van pathologie begint met een stijging van de temperatuur en het uiterlijk van pijnlijke pijn in het gebied van de bovenkant van het hart of het onderste derde deel van het borstbeen. Soms is dergelijke pijn scherp, die doet denken aan myocardinfarct of pleurisis. Bestraling naar de linker ledemaat, schouder of nek, evenals naar het Epigastrium-gebied is mogelijk.
Bij sommige patiënten is de pijn niet erg uitgesproken, maar manifesteert zich in de vorm van ernstig ongemak, een gevoel van zwaarte en druk in de borst. Ademen wordt erg moeilijk bij het lopen of staan. Enige verlichting van kortademigheid komt als de patiënt gaat zitten en iets naar voren buigt.
Terwijl de pus op de bovenste luchtwegen drukt, is er een droge hoest door irritatie van de diafragmatische zenuw. Reflex braken treedt op bij sommige patiënten.
Met een toenemend volume van etterend exsudaat ontwikkelt zich in de pericardiale bursa. De complicatie gaat gepaard met een onjuiste bloedtoevoer van de linkerventrikel en, bijgevolg, de insufficiëntie van de grote cirkel van circulatie. Het probleem manifesteert zich met de ontwikkeling van oedeem, zwelling van de nekaders, vloeistofaccumulatie in de buikholte, leververgroting.
Tegelijkertijd of kort daarvoor begint de temperatuur te stijgen. Eerst is het subfebrile - ongeveer 37,5 ° C, waarna koorts zich ontwikkelt. De pols is paradoxaal (verlaagd bij inhalatie), de bloeddruk neemt af.
Tekenen kenmerkend voor de meeste patiënten met etterende pericarditis:
- Hectische koorts met geweldige koude rillingen;
- Ernstige zwakte, plotseling verlies van energie;
- Overvloedig zweten;
- Verlies van eetlust.
Met hartdisfunctie lijkt het blauw te maken van de ledematen, kortademigheid, hartkloppingen, zwaarte en hartpijn. De foto lijkt vaak op een angina-aanval.
Compressie van nabijgelegen structuren gaat gepaard met zwelling van de cervicale veneuze vaten, hoesten, slikstoornissen.
Het onderzoek onthult een verbreed gebied van hartstompte aan alle kanten, vergroting van de vasculaire bundel in de II-intercostale ruimte, verandert in de configuratie van het hart.
Op auscultatie zijn harttonen gedempt, "galop" ritme en aritmieën zijn mogelijk, bronchofonie en bronchiale ademhalingstonen worden genoteerd.
Percussie onthult een bot geluid, wat afneemt als de patiënt naar voren leunt.
Als tijdige zorg niet wordt verleend, wordt etterende pericarditis omgezet in een fibrotische of lijmvariant, die pericardectomie vereist. [8]
Stages
In de moderne medische classificatie vordert pericarditis de volgende fasen:
- Fibrotisch stadium (exsudaat accumuleert in een relatief kleine hoeveelheid, fibrine-depositie is merkbaar tussen de pericardiale vellen en de zuigcapaciteit van het pericardium is behouden);
- Serous stadium (exsudaat accumuleert zich intenser, bevat mesotheliale elementen, bloedcellen en fibrinevlokken);
- Pulent stadium (in het exsudaat zijn er besmettelijke middelen, er kunnen processen van verkalking, littekens zijn, die de cardiale contractiele functie beperkt).
Het ontstekingsproces begint vanaf het viscerale deel nabij de basis van het orgel. Een kleine hoeveelheid exsudaat wordt opgenomen in het bloedsomloop, fibrine-depositie begint op de pericardiale platen. Geleidelijk is de inflammatoire reactie het gehele pericardium vastgelegd, de achterkantabsorptie van vloeistof is moeilijk. Exsudate begint zich te accumuleren. Infectie Joins, die gepaard gaat met koorts en tekenen van intoxicatie van het lichaam. [9]
Vormen
- Het uitbundige, vloeiende, exudatieve type pericarditis.
Tijdens het ontstekingsproces is er een accumulatie van exudatieve secreties in de pericardiale holte. Als de norm wordt beschouwd van 15 tot 50 ml van deze vloeistof, neemt dit volume met pathologie toe tot 0,5 liter en meer. Dientengevolge - de vloeistof zet druk uit op de structuren van het hart, de functie ervan verslechtert, er zijn problemen met ademhaling, pijn achter het borstbeen, hartslag neemt toe, de bloeddruk neemt af. De kans op overlijden neemt toe.
- Acute pericarditis.
Acute variant van pathologie treedt op als gevolg van een besmettelijk proces, waaronder sepsis, reumatisme, tuberculose. De ontstekingsreactie verspreidt zich naar de externe en interne pericardiale platen. Eerst verloopt de ziekte met het "droge" type, dan verandert het in exudatieve pericarditis.
- Chronische vorm.
Bij afwezigheid van tijdige behandeling van acute pericardiale pathologie, wordt het proces omgezet in een chronische: pericardiale vellen dikker worden en plakken vervolgens aan elkaar. Er is een toename van de temperatuur, patiënten klagen over ernstige intrathoracale pijn.
- Beperkende vorm.
Constrictieve variant werkt als een complicatie van de acute vorm van exudatieve pericarditis. Pathologie komt vaak voor bij patiënten met nier- of hematologische ziekten, tuberculose, reumatisme of na eerdere verwondingen. Het probleem ligt in de hechting (lijmen) van de vellen van de hartboren, die de functie van het vitale orgaan negatief beïnvloedt. Het pericardium wordt dikker, calciumzouten accumuleren erin, de calcificatieprocessen starten: een specifiek "shell-hart" wordt gevormd.
- Traumatische vorm.
Borstletsels in het hartgebied (bot, doordringend, schot, enz.) Kan leiden tot de ontwikkeling van een traumatische vorm van ontsteking. De symptomen zijn klassiek: hartpijn, kortademigheid.
- Etterende vorm.
Vaak werkt etterende pericarditis als een complicatie van hartchirurgie of posttraumatische ontsteking, maar in de overgrote meerderheid van de gevallen is de "dader" een infectie - in het bijzonder, met name wijdverbreide Staphylococcus aureus. Pathologie gaat gepaard met een accumulatie van exudatieve pus in de pericardiale bursa. De patiënt ontwikkelt tekenen van intoxicatie, koorts en dyspneu, vrij ernstige hartpijn.
- Niet-specifieke vorm.
Pathologisch proces van het droge type ontwikkelt zich als gevolg van een allergische of besmettelijke reactie en verloopt in de vorm van afwisselende terugvallen en remissies. Tijdens terugvallen heeft de patiënt een verhoogde temperatuur, hartpijn en pericardiale wrijvingsmuis.
- Fibrineuze vorm.
Fibrineuze of droge vorm van pathologie is meer kenmerkend voor de kindertijd en ontwikkelt zich vaak bij patiënten die lijden aan reumatisme. De essentie van de ziekte is de volledige verdwijning van het exsudaat uit de bursa van het hart, dat zijn werk aanzienlijk bemoeilijkt. Het probleem gaat gepaard met ernstige stekende en pijnlijke pijn, ademhalingsproblemen.
Door de aard van exudatieve effusie kan pericardiale ontsteking sereus, fibrineus, purulent en gemengd zijn-bijvoorbeeld purulent-fibrineuze of sereuze purlent.
Pulent-fibrotische pericarditis wordt gemanifesteerd door condensatie van exsudaat met de vorming van etterende zakken.
Op zijn beurt is sereuze purulente pericarditis een voorbijgaande toestand waarin het sereuze exsudaat geleidelijk wordt omgezet in etterende vloeistof en de heldere effusie wordt troebeler: etterende ontsteking ontwikkelt zich. [10] ]
Complicaties en gevolgen
Met tijdige interventie kan etterende pericarditis met succes worden behandeld. Als de behandeling niet wordt vertraagd, gaat etterende ontsteking zonder complicaties voorbij en beïnvloedt de functionaliteit van het lichaam en de kwaliteit van leven niet nadelig.
Onomkeerbare veranderingen in het orgaan en verschillende complicaties treden op als de patiënt medische hulp laat zoekt, evenals in aanwezigheid van chronische coronaire en andere pathologieën.
Wat etterende pericarditis kan leiden:
- Naar harttamponade (pericardiale bursa vult met pus, het hart wordt tot het punt van volledige stopzetting van zijn activiteit geperst);
- Tot ontsteking van andere lagen- endocardium, myocardium;
- Tot fibrotische pericardiale verdikking en daaropvolgende beperking van de coronaire functie;
- Tot hartfalen, vergezeld van intens circulatiefout dat alle organen en systemen beïnvloedt;
- Tot septische complicaties.
Cardiale tamponade ontwikkelt zich als gevolg van de accumulatie van grote hoeveelheden pus in de pericardiale ruimte en verhoogde druk in de bursa. Dit resulteert in cardiale compressie en ineenstorting van de bloedsomloop als gevolg van verminderde cardiale output en systemische veneuze stasis. Tamponade ontwikkelt zich snel of geleidelijk, afhankelijk van de snelheid van exsudaataccumulatie. Het klinische beeld van de complicatie varieert van de ademhalingsproblemen en het verschijnen van perifeer oedeem tot de ontwikkeling van de ineenstorting van de bloedsomloop. Vroege tekenen omvatten hartkloppingen, ernstige ademhalingsproblemen, oedeem, verhoogde veneuze druk en uitpuilende jugularaders en verbreedde grenzen van relatieve cardiale botheid. De bloeddruk kan dalen tot een colaptoïde toestand.
Met het geleidelijke begin van tamponade vestigden de aandacht op de symptomen van rechter ventriculair tekort, leververgroting, ascites en pleurale effusie, evenals pulsparadoxaliteit (duidelijke afname van systolische bloeddruk - meer dan 10 mm Hg. - op inspiratie). [11]
Diagnostics Purulente pericarditis
Standaarddiagnose omvat onderzoek, interview van de patiënt, luisteren en percussie. Onder laboratoriummethoden leiden de volgende:
- Een algemene bloedtest om het niveau van witte bloedcellen en sedimentatie te bepalen;
- C-reactieve eiwitscore;
- Evaluatie van troponine en creatinekinase (hartspecifieke eiwitten en enzymen).
Bloedtesten vertonen verhoogde erytrocyten-sedimentatiesnelheid en leukocytose, leukocytische formule wordt verschoven naar links, α-globuline, fibrinogeen en haptoglobine in plasma zijn verhoogd.
Instrumentele diagnose wordt meestal weergegeven door de volgende procedures:
- Elektrocardiografie;
- Echocardiografie;
- Beoordeling radiografie van de borstorganen;
- Soms een CT- of MRI-scan.
Röntgenfoto's onthullen dergelijke afwijkingen:
- Dilatatie van de hartcontouren;
- Transformatie van een acute cardiopulmonale hoek in een stompe;
- Verlies van hart taille;
- Scherpe afname van de amplitude van pulsatie van hartcontouren (tot volledig verlies tegen de achtergrond van het behoud van pulsatie met grote vaten).
Het elektrocardiogram vertoont een afname van de spanningen van het QRS-complex en t-tooth.
De meest informatieve is echocardiografie. De studie helpt om de aard en het volume van exsudaat te beoordelen, calciumafzettingen te detecteren.
Het karakter van intrapericardiale vloeistof is etterend, eiwit is aanwezig in grote hoeveelheden, het niveau van leukocyten in de effusie overschrijdt 10000/ml (voornamelijk weergegeven door macrofagen en granulocyten). Het niveau van adenosine-deaminase is niet verhoogd.
Computertomografie en magnetische resonantiebeeldvorming worden gebruikt om de grootte en omvang van de exuudatieve spread te bepalen.
Pericardiocentese wordt uitgevoerd voor bevestigde etterende pericarditis.
Als de tuberculeuze oorsprong van etterende ontsteking in het pericardium wordt vermoed, wordt het pericardiale exsudaat direct onderzocht. Mycobacterium tuberculose kan worden gedetecteerd door uitstrijkjes, cultuur, histologie. [12] ]
Differentiële diagnose
Differentiële diagnose wordt uitgevoerd met verschillende soorten inflammatoire pericardiale processen, evenals met pathologieën van niet-inflammatoire etiologie (Hydroperyardium, Hemopericardium, Chylopericardium). Differentiatie wordt uitgevoerd door uitsluiting op basis van de resultaten van algemene diagnostische maatregelen.
Aandacht wordt besteed aan de kans op andere cardiomegalie:
- Cardiomyopathies;
- Geïsoleerde myocarditis;
- Van bepaalde aangeboren hartafwijkingen;
- Superior Vena Cava-syndroom in mediastinale tumorprocessen;
- Linkszijdige pleurale effusie (het effusievolume verandert met de ademhaling, wordt posterieur gedetecteerd uit de linker hartkamer en is tegelijkertijd afwezig, niet posterieur van het linker atrium);
- Cardiopathie vanwege
Differentiële diagnose wordt uitgevoerd, rekening houdend met symptomatische kenmerken, met de betrokkenheid van laboratoriumdiagnostische procedures en beeldvormingsstudies.
Begin tamponade vereist extra diagnose.
Als niet-inflammatoire exsudaat zich ophoopt in de pericardiale bursa, kan exuudatieve pericarditis aanwezig zijn. Hiermee moet rekening worden gehouden bij het stellen van een diagnose en voorschrijvende behandeling. Daarom wordt de kans op het ontwikkelen van dergelijke omstandigheden gecontroleerd:
- Hydropericardium -Accumulatie van een groot volume fibrinevrij pericardiaal exsudaat (zogenaamde transudaat) in de cardiale bursa. Het probleem kan optreden bij ernstig rechter ventriculair falen en gaat gepaard met perifeer oedeem, ascites en pleurale exsudatie. Er is geen pijn op de borst, pericardiale wrijving geruis of ECG verandert typisch voor pericarditis.
- Hemopericardium -Accumulatie van bloed in de pericardiale ruimte, bijvoorbeeld in het geval van verwonding of trauma, na hartchirurgie. De aandoening vereist dringende pericardiocentese.
- Chylopericardium - treedt op wanneer de pericardiale ruimte wordt gecombineerd met het thoracale lymfeduct. Het kan optreden als gevolg van trauma, aangeboren defect of als een complicatie van mediastinaal lymfangioom, hamartoma enz.
Behandeling Purulente pericarditis
Therapeutische maatregelen voor etterende pericarditis zijn onder meer:
- Naleving van regime en dieet;
- Ontstekingsremmende, symptomatische en etiotrope therapie;
- Het verminderen van het volume van exudatieve pus met verdere controle over de dynamiek ervan;
- Individueel en, indien aangegeven, therapie voor hartfalen.
Bedsteun wordt voorgeschreven met de aanbevolen semi-recumpische positie - vooral voor de duur van koorts, bloedsomloop en pijnsyndroom.
Veranderingen in voeding nemen een fractioneel dieet aan bij de eliminatie van zout en normalisatie van drinken.
Noodafvoer van de pericardiale holte om harttamponade te voorkomen, is aangegeven. Antibiotica worden ten minste 14-28 dagen parenteraal toegediend, evenals intrapericardiaal gelijktijdig met intensieve ontgifting, immunotrope en symptomatische therapeutische maatregelen.
Wanneer zich een septische aandoening ontwikkelt, zijn de doses antibacteriële geneesmiddelen vergelijkbaar met die welke worden voorgeschreven voor meningitis.
Als de schimmelkarakter van de pathologie wordt bevestigd, wordt pericardiectomie uitgevoerd.
Bacteriële purulente pericarditis wordt behandeld met beschermde penicillines in combinatie met aminoglycosiden. Na het bepalen van de exacte etiologie van het inflammatoire purulente proces, wordt etiotrope therapie voorgeschreven (afhankelijk van het oorzakelijke middel).
De duur van antibioticatherapie is minimaal 14-28 dagen.
Intraveneuze antibioticatherapie wordt uitgevoerd totdat de febriele toestand volledig is geëlimineerd en het niveau van bloedleukocyten wordt genormaliseerd. Als de patiënt zich in kritieke toestand bevindt, of de introductie van penicilline-geneesmiddelen onmogelijk is, worden bij afwezigheid van een bevestigde ziekteverwekker, vancomycine, fluorochinolonen en cefalosporines van de derde generatie voorgeschreven.
Behandeling met antibiotica gaat verder onder controle van het beeld van bacteriologische diagnostiek en onderzoek van etterende ontlading. [13]
Chirurgische behandeling
De meest voorkomende chirurgische procedure die wordt gebruikt voor purulente pericarditis is pericardiocentese of pericardiale punctie, die snel de harttamponade kan voorkomen en oplossen en zelfs de oorzaak van het ontstekingsproces kan verduidelijken.
Het is onmogelijk om de procedure uit te voeren bij patiënten met coagulopathieën, evenals patiënten die actieve anticoagulantietherapie ondergaan. Een relatieve contra-indicatie is een aantal bloedplaatjes van minder dan 50x109/l.
Pericardiocentese kan niet worden uitgevoerd als de patiënt aanwezig is:
- Aorta-aneurysma;
- Postinfarct van de hartspier;
- Traumatisch hemopericardium.
Deze gevallen zijn indicaties voor hartchirurgie.
De cardioloog moet de resultaten van de röntgenfoto's van de borst en echocardiografie bekijken voordat hij verder gaat met de punctie. De procedure kan worden uitgevoerd in de standaardmodus of onder elektrocardiografische regeling.
Voor voldoende beweging van exudatieve pus in de pericardiale bursa, moet de patiënt een half-zinkende positie innemen. Bovendien worden bloeddruk en verzadigingswaarden gecontroleerd.
Instrumentatie vereist om pericardiocentese uit te voeren:
- Intra-naaldnaalden;
- Een groeiende tool;
- Geleidend instrument;
- Gebogen radiopaque katheter;
- Multidirectionele buisadapter.
Het punt van pericardiale punctie (als de Larrey-methode wordt gebruikt) is de top van de hoek van de ribboog aan de linkerkant naar de basis van de medulla. Als de Marfan-methode moet worden gebruikt, wordt de punctie uitgevoerd aan de basis van de medulla aan de linkerkant.
Pericardiocentese is een vrij complexe manipulatie met risico's van schade aan coronaire weefsels en het kransslagader. Een van de meest ongunstige complicaties zijn perforatie of breuk van de kransslagader of myocardium, maar dergelijke problemen zijn zeer zeldzaam. Andere mogelijke complicaties zijn:
- Pneumothorax;
- De vorming van een luchtembolie;
- Hartritmestoornissen;
- Perforatie van buikorganen;
- Longoedeem;
- Vorming van een interne borstslagaderfistel.
Het is belangrijk om te beseffen dat het uitvoeren van pericardiocentese bij patiënten met purulente pericarditis een noodzakelijke maatregel is, zonder dat er elk risico op overlijden bestaat.
In sommige gevallen is er behoefte aan pericardiectomie - chirurgische verwijdering of brede resectie van de pariëtale en viscerale platen. De procedure is geïndiceerd bij patiënten met grote hoeveelheden etterend exsudaat, met frequente recidieven, resistentie tegen medicijnbehandeling, evenals in afwezigheid van effect van herhaalde pericardiocentese.
Het voorkomen
Preventie van purulente pericarditis bestaat uit een reeks maatregelen van algemene aard, aangezien specifieke preventieve maatregelen niet zijn ontwikkeld.
Allereerst is het noodzakelijk om tijdig besmettelijke infectieve processen in het lichaam te behandelen, niet te wachten op de verergering van het probleem en de verspreiding van besmettelijke middelen in het hele lichaam.
Het wordt aanbevolen om matig te oefenen, een actieve levensstijl te leiden, lange wandelingen in de frisse lucht te maken, te zwemmen en te fietsen, te gaan wandelen. Bijna elke fysieke activiteit die een persoon plezier brengt en nerveuze spanning verlicht is welkom.
Het is gepast om uzelf te wennen aan het verharden van procedures: een uitstekend herstellende effect geeft een contrastdouche of doping, op blote voeten lopen op gras, water of sneeuw, nat wrijven en inpakken.
Men moet niet voldoende rust vergeten. De voldoende slaapduur voor een gezond persoon is minimaal 8 uur (optimaal 9 uur) per dag. Sommige bijzonder actieve mensen moeten de kans om overdag te rusten niet verwaarlozen.
Voeding speelt een belangrijke rol bij de vorming van veel ziekten, waaronder pericarditis. Het is al lang bekend dat regelmatige consumptie van vet, zout, kruidig voedsel een negatieve invloed heeft op het cardiovasculaire systeem: een persoon ontwikkelt obesitas, vasculaire elasticiteit verslechtert, de bloedcirculatie is aangetast, er zijn problemen met de bloeddruk. Bovendien heeft een grote hoeveelheid zout in het dieet een negatieve invloed op de nierfunctie, wat resulteert in oedeem, en het hart ervaart een onnodige belasting. Regelmatige consumptie van sterke thee en koffie, alcoholische dranken zijn ook ongewenst.
Specifieke preventieve maatregelen in aanwezigheid van infectieuze inflammatoire processen en immunosuppressie moeten worden besproken met de aanwezige arts - cardioloog, internist, specialist in infectieziekten, reumatoloog, immunoloog. Negeer preventieve maatregelen mogen niet worden genegeerd, omdat elk probleem gemakkelijker te voorkomen is. In geen geval mag u antibiotica "voor profylaxe" nemen. Elk voorschrift van antibioticatherapie moet worden uitgevoerd door een medisch specialist op basis van bestaande indicaties.
Prognose
Pulent pericarditis vereist dringende medische interventie en constante monitoring van de patiënt. Zonder tijdige adequate behandeling is er een dodelijke uitkomst. Als de pathologie in de tijd wordt herkend en alle benodigde therapeutische manipulaties uitvoert, herstelt 85% van de patiënten zonder de ontwikkeling van nadelige gevolgen op lange termijn. Intraveneuze antibioticatherapie zou empirisch moeten beginnen, zelfs vóór het moment van het verkrijgen van diagnostische bacteriologische informatie. Een andere bijzonder belangrijke stap, naast antibioticatherapie, is het gebruik van drainage. Exudatieve pus is aftappen en accumuleert zich vaak snel. Intrapericardiale trombolyse wordt gebruikt om het aftappen van exsudaat te voorkomen: deze medicamenteuze therapie wordt gebruikt totdat de uiteindelijke beslissing over chirurgische interventie wordt genomen. In sommige gevallen zijn subclaviaanse pericardiostomie en cavitaire pericardiale lavage geschikt. Deze procedures maken een volledige drainage van pus mogelijk.
Gebrek aan competente behandeling is een garantie voor een dodelijke uitkomst voor een patiënt met etterende vorm van de ziekte: de dood van de patiënt treedt op als gevolg van toenemende intoxicatie en de ontwikkeling van harttamponade. Met adequate en tijdige behandeling van geneesmiddelen nemen de kansen op een gunstig resultaat dramatisch toe. Complexe therapie, uitgevoerd door gekwalificeerde specialisten in een gespecialiseerde cardiologieafdeling of kliniek, helpt de mortaliteit te verminderen tot 10-15%.
Gedragen en zelfs met succes behandelde etterende pericarditis is een indicatie voor verdere registratie met een specialist in cardiologie of hartchirurgie.

