Medisch expert van het artikel
Nieuwe publicaties
Ader atherosclerose
Laatst beoordeeld: 07.06.2024

Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
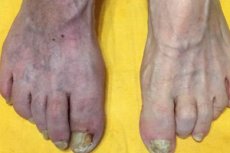
Atherosclerose wordt vaak geassocieerd met een arteriële ziekte waarbij de structuur en functie van de slagaders worden aangetast vanwege de vorming van atherosclerotische plaques bestaande uit vetafzettingen (cholesterol), cellen en andere stoffen in de slagader. Deze plaques kunnen in de loop van de tijd moeilijk worden en stenose (vernauwing) van de slagaders veroorzaken, wat kan leiden tot slechte bloedtoevoer naar organen en weefsels, die op hun beurt ernstige problemen kunnen veroorzaken, zoals een hartinfarct (hartaanval) of beroerte.
Atherosclerose kan niet alleen invloed hebben op slagaders, maar ook aderen. Veneuze atherosclerose, of veneuze atherosclerose, wordt gekenmerkt door een beperking van de structuur en functie van aderen, meestal vanwege de accumulatie van vetafzettingen in de wanden van de aderen. Dit kan leiden tot de vorming van bloedstolsels (bloedstolsels) en verminderde bloedstroom in de aderen, die spataderen kunnen veroorzaken, tromboflebitis en andere aderproblemen.
Behandeling voor aderosclerose kan levensstijlveranderingen, medicijnen en soms chirurgie omvatten, afhankelijk van de ernst van de ziekte en de effecten ervan. Als u Vein Atherosclerosis vermoedt, is het belangrijk om uw arts te raadplegen voor diagnose en een geschikt behandelplan te ontwikkelen.
Oorzaken Veneuze atherosclerose
Veneuze atherosclerose is minder gebruikelijk dan arteriële atherosclerose en minder onderzocht. Er zijn echter enkele factoren en aandoeningen die kunnen bijdragen aan de ontwikkeling van veneuze atherosclerose:
- Veroudering: Net als arteriële atherosclerose kan veroudering het risico op veneuze atherosclerose vergroten. Naarmate we ouder worden, kunnen aders hun elasticiteit en stevigheid verliezen, wat kan bijdragen aan de vorming van vetafzettingen in de aderwanden.
- Genetische aanleg: erfelijke factoren kunnen een rol spelen bij de ontwikkeling van aderosclerose. Als uw naaste familieleden aderproblemen hebben gehad, heeft u mogelijk een verhoogd risico.
- Inactieve levensstijl: een zittende levensstijl, zitten of staan in één positie gedurende lange tijd kan bijdragen aan een langzamere bloedstroom in de aderen en het risico op vette afzettingen vergroten.
- Obesitas: Overgewicht kan uw risico op het ontwikkelen van veneuze atherosclerose vergroten, omdat het de spanning op uw aderen kan verhogen en de normale bloedstroom kan verstoren.
- Roken: tabak roken kan het risico op aderosclerose vergroten omdat het een slechte gewoonte is die het bloedsomloop beïnvloedt.
- Diabetes mellitus: Hoge bloedsuikerspiegel kan aderwanden beschadigen en bijdragen aan de ontwikkeling van veneuze atherosclerose.
- Letsel en ontsteking: verwondingen of chirurgische interventies in het adergebied, evenals ontstekingsprocessen, kunnen de vorming van vetafzettingen en trombose in de aderen veroorzaken.
- Ongecontroleerd gebruik van bepaalde medicijnen: sommige medicijnen, zoals bepaalde hormonale geneesmiddelen, kunnen het risico op het ontwikkelen van aderosclerose verhogen.
Symptomen Veneuze atherosclerose
De symptomen van aderosclerose kunnen variëren, afhankelijk van welke aderen worden beïnvloed en in hoeverre ze worden beïnvloed. Hier zijn enkele veel voorkomende tekenen en symptomen die kunnen optreden met aderatherosclerose:
- Zwelling: een van de meest voorkomende symptomen van aderatherosclerose is zwelling die kan optreden in het gebied van de aangetaste aderen. Deze zwelling komt meestal voor in de onderste ledematen, vooral in de onderbenen en enkels.
- Pijn en ongemak: patiënten kunnen pijn, zwaarte of ongemak ervaren in het gebied van de getroffen aderen. Deze symptomen kunnen toenemen met langdurige staan of zitten.
- Trombose: in sommige gevallen kan atherosclerose van de aderen ervoor zorgen dat bloedstolsels (bloedstolsels) zich in de aangetaste aderen vormen. Deze aandoening wordt veneuze trombose genoemd en kan gevaarlijk zijn omdat het stolsel kan afbreken en de bloedbaan kan betreden, wat trombo-embolische complicaties kan veroorzaken.
- Huidpigmentatie: in gebieden van oedeem en veneuze veranderingen kan de huid gepigmenteerd, donker of bruinachtig worden.
- Veneuze ulceratie: in gevorderde gevallen van veneuze atherosclerose kunnen veneuze zweren vormen, die necrotische (dode) huidgebieden zijn in het gebied van de getroffen aderen.
- Vertraagde wondgenezing: veneuze zweren of andere huidletsels in het gebied van aangetaste aderen kunnen langzamer genezen.
Atherosclerose van de aderen van de onderste ledematen
Ook bekend als veneuze atherosclerose, verschilt het van arteriële atherosclerose omdat het aderen beïnvloedt in plaats van slagaders. Onderste extremiteit veneuze atherosclerose kan verschillende manifestaties en symptomen hebben:
- Zwelling: een van de meest voorkomende symptomen van de onderste extremiteits-aderosclerose is zwelling. Zwelling kan optreden in de benen, schenen, enkels en voeten, en het kan vooral merkbaar zijn aan het einde van de dag of na langdurig staan of zitten.
- Pijn en ongemak: patiënten kunnen pijn, zwaarte, branden of ongemak ervaren in het beengebied. Deze symptomen kunnen verergeren met lichamelijke activiteit.
- Veneuze zweren: in gevorderde gevallen van atherosclerose van de aderen van de onderste ledematen kunnen veneuze zweren vormen. Dit zijn huidzweren die diep en moeilijk te genezen kunnen zijn.
- Huidpigmentatie: de huid in het gebied van de aangetaste aderen kan donker, bruin of zelfs cyanotisch worden vanwege bloedstasis.
- Thrombophlebitis: Veneuze atherosclerose kan bijdragen aan de vorming van bloedstolsels (bloedstolsels) in de aangetaste aderen. Dit kan tromboflebitis veroorzaken, die wordt gekenmerkt door pijn, zwelling en ontsteking in het gebied van de aangetaste ader.
Diagnose en behandeling van atherosclerose van de onderste extremiteit omvat lichamelijk onderzoek, echografie ader, duplex scannen en andere methoden. Behandeling kan het dragen van compressie ondergoed, veranderingen in levensstijl, farmacotherapie zijn (zoals het gebruik van anticoagulantia of medicijnen die de veneuze circulatie verbeteren) en, in zeldzame gevallen, chirurgie om bloedstolsels te verwijderen of de bloedstroom te herstellen. Het is belangrijk om uw arts te zien voor diagnose en behandeling als u vermoedt dat atherosclerose van de onderste extremiteit.
Atherosclerose van de dijader
Dit is een aandoening waarin de dijaders atherosclerotische veranderingen ondergaan. De dijaders zijn de aderen die in het dijgebied lopen en leiden tot de terugkeer van bloed van de onderste ledematen naar het hart. Atherosclerose in de dijaders kan de normale bloedstroom verstoren en verschillende problemen veroorzaken.
De oorzaken van femorale atherosclerose kunnen vergelijkbaar zijn met de oorzaken van atherosclerose van aderen in andere delen van het lichaam. Deze kunnen veroudering, erfelijke factoren, lage lichamelijke activiteit, obesitas, roken, diabetes en andere omvatten. Letsel, chirurgie of ontsteking in het dijgebied kan ook het risico op het ontwikkelen van dijbeenveer atherosclerose verhogen.
Symptomen van femorale atherosclerose kunnen zijn:
- Zwelling van de onderste extremiteit.
- Een zwaar en moe gevoel in het been.
- Pijn in het been tijdens het lopen (clodicatie).
- Blauwe plekken of bleekheid van de huid van het been.
- Een gelokaliseerd brandend of tintelend gevoel.
- De vorming van bloedstolsels (bloedstolsels) in de dijader, die tromboflebitis kan veroorzaken.
De diagnose van femorale atherosclerose kan worden vastgesteld door verschillende onderzoeksmethoden, zoals adergelei (duplex scanning), röntgenfoto's met contrast en andere. Behandeling kan levensstijlveranderingen, medicamenteuze therapie, fysiotherapie en soms chirurgie omvatten, afhankelijk van de ernst en de effecten van de aandoening. Als u symptomen hebt of een verdachte femorale aterosclerose heeft, is het belangrijk om uw arts te zien voor evaluatie en passende behandeling.
Nek Veïne Atherosclerose.
Dit is een aandoening waarin de aderen in het nekgebied vatbaar worden voor atherosclerotische veranderingen. De nek bevat verschillende belangrijke grote schepen, waaronder de jugulaire ader en subclaviaanse aderen. Necka-aderosclerose kan verschillende effecten en symptomen hebben, afhankelijk van de locatie en omvang van de getroffen aderen.
De oorzaken van atherosclerose van de nekaders kunnen vergelijkbaar zijn met de oorzaken van atherosclerose van aderen in andere delen van het lichaam, zoals veroudering, erfelijke factoren, lage fysieke activiteit, obesitas, roken, diabetes mellitus en anderen. Bovendien kan trauma, ontsteking of chirurgie naar het nekoppervlak ook het risico op het ontwikkelen van veer atherosclerose in dit gebied vergroten.
Symptomen van nekader atherosclerose kunnen zijn:
- Nek zwelling.
- Zwaarheid en pijn in het nekgebied.
- Roodheid of blauwe plekken in het nekgebied.
- Een brandend of tintelend gevoel in de nek.
- Een gevoel van warmte in het nekgebied.
- Moeilijk of pijnlijk slikken (als atherosclerose de jugulaire ader beïnvloedt).
Het is belangrijk op te merken dat nekvoet atherosclerose een ernstige aandoening kan zijn die medische evaluatie en management vereist. De behandeling kan levensstijlveranderingen, medicamenteuze therapie en soms chirurgie omvatten, afhankelijk van de ernst en de effecten van de aandoening. Als u symptomen of vermoeden heeft van nekaderatherosclerose, is het belangrijk om uw arts te zien voor een meer gedetailleerde diagnose en een geschikte behandeling.
Diagnostics Veneuze atherosclerose
Diagnose van veneuze atherosclerose kan de volgende methoden omvatten:
- Klinisch onderzoek: de arts kan een lichamelijk onderzoek van de patiënt uitvoeren en vragen naar symptomen zoals zwelling, pijn of beenzweren. Deze symptomen kunnen worden geassocieerd met veinatherosclerose.
- Ultrasistisch onderzoek (Ultrasound, duplex scannen): Ultrasound kan worden gebruikt om de toestand van aderen te visualiseren en atherosclerotische veranderingen te detecteren. Het kan helpen bepalen of er trombose of stenose in de aderen is.
- Computertomografie (CT): Computertomografie kan worden gebruikt om aderen en atherosclerotische plaques erin gedetailleerder te visualiseren.
- Magnetic Resonance Imaging (MRI): MRI kan worden gebruikt om de toestand van aderen te bestuderen en de omvang van atherosclerose te bepalen.
- Venografie: Dit is een procedure waarin een veneus contrastmiddel in de aderen wordt geïnjecteerd en vervolgens röntgenfoto's worden genomen. Het kan worden gebruikt om atherosclerose van aderen te diagnosticeren, maar wordt zelden gebruikt vanwege mogelijke risico's en allergische reacties op het contrast.
- Biopsie: in zeldzame gevallen, als tumoren of andere pathologieën worden vermoed, kan een veneuze weefselbiopsie worden uitgevoerd.
De diagnose van veneuze atherosclerose kan complex zijn en de exacte methode hangt af van klinische symptomen en patiëntkenmerken.
Met wie kun je contact opnemen?
Behandeling Veneuze atherosclerose
Behandeling voor aderosclerose kan de volgende methoden en stappen omvatten:
- Diagnose: de diagnose van veneuze atherosclerose wordt gesteld op basis van klinische presentatie, medische geschiedenis, lichamelijk onderzoek en instrumentele onderzoeksmethoden zoals duplex scanning (echografie van aderen), computertomografie (CT), magnetische resonantie-beeldvorming (MRI) of angiografie.
- Controle van risicofactoren: de eerste stap bij de behandeling van adel-atherosclerose is het beheersen van risicofactoren. Dit omvat het beheren van bloeddruk, het verlagen van bloedcholesterol, het beheersen van de suikerspiegels als u diabetes hebt, stoppen met roken en het eten van een gezond dieet.
- Drugstherapie: afhankelijk van de symptomen en de ernst van de aandoening, kan uw arts medicijnen voorschrijven om de bloedsomloop te verbeteren en ontstekingen in de aderen te verminderen. Dit kan anticoagulantia, ontstekingsremmende medicijnen, cholesterolverlagende medicijnen en andere omvatten.
- Compressiebehandeling: om de bloedstroom in de onderste ledematen te verbeteren, kan patiënten met atherosclerose worden geadviseerd om compressieondergoed of verbanden te dragen. Dit kan helpen de zwelling te verminderen en de veneuze circulatie te verbeteren.
- Procedures en chirurgische behandeling: als conservatieve methoden onvoldoende verlichting bieden of de aderconditie verslechtert, kan een operatie nodig zijn. Procedures kunnen ballonangioplastiek omvatten (vernauwde tovenaars met een ballon) of stenting (speciale stents in de aderen plaatsen). In sommige gevallen kan chirurgische verwijdering van het aangetaste adergebied nodig zijn.
- Revalidatie: na procedures en operaties is het belangrijk om de aanbevelingen van uw arts voor revalidatie te volgen, inclusief lichamelijke activiteit en zorg voor veneuze structuren.
Revalidatie voor aderosclerose
Kan een belangrijke rol spelen bij het beheren van de aandoening en het verbeteren van de kwaliteit van leven van de patiënt. Het is belangrijk om te onthouden dat het revalidatieplan zal afhangen van de specifieke kenmerken van de ziekte, de ernst ervan en welke behandelingsmaatregelen zijn genomen. Hier zijn enkele veel voorkomende aspecten van revalidatie voor veneuze atherosclerose:
- Behandeling met geneesmiddelen: uw arts kan medicijnen voorschrijven om risicofactoren zoals hoog cholesterol, hoge bloeddruk of diabetes te regelen, indien beschikbaar. Medicijnen kunnen statines, anticoagulantia, bloeddrukmedicijnen en andere omvatten.
- Levensstijlveranderingen: het naleven van een gezonde levensstijl kan een belangrijk element van revalidatie zijn. Dit omvat het verminderen van vetinname, gewichtscontrole, lichamelijke activiteit, stoppen met roken en het beheren van stress.
- Fysiotherapie en lichaamsbeweging: lichamelijke activiteit kan helpen de bloedsomloop te verbeteren en het risico op bloedstolsels te verminderen. Fysiotherapie en oefeningen aanbevolen door een specialist kunnen worden opgenomen in uw revalidatieplan.
- Compressie-ondergoed: in sommige gevallen, vooral als u spataderen hebt, kan het dragen van compressie-ondergoed worden aanbevolen om de bloedstroom te verbeteren en zwelling te verminderen.
- Het vermijden van langdurig zitten of staan: patiënten kunnen worden geadviseerd om hun houding aan te passen of korte pauzes te nemen tijdens werk of lange vluchten om bloedstasis te voorkomen.
- Volgens de aanbevelingen van uw arts: het is belangrijk om de instructies van uw arts zorgvuldig te volgen, voorgeschreven medicijnen te nemen en levensstijlaanbevelingen te volgen om de effectiviteit van het revalidatieproces te maximaliseren.
- Regelmatige bezoeken aan de arts: Patiënten met aderosclerose worden geadviseerd om de arts regelmatig te bezoeken om de aandoening en de effectiviteit van de behandeling te controleren.
Het is belangrijk om een revalidatieplan met uw arts te bespreken, omdat dit wordt aangepast aan uw individuele situatie en behoeften. Rehabilitatie voor aderosclerose is gericht op het verbeteren van de vasculaire functie, het verminderen van de symptomen en het voorkomen van complicaties.

