Medisch expert van het artikel
Nieuwe publicaties
Erythema nodosum
Laatst beoordeeld: 05.07.2025

Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
Erythema nodosum (synoniem: erythema nodosum) is een syndroom dat voortkomt uit een allergische of granulomateuze ontsteking van het onderhuidse weefsel. De ziekte behoort tot de groep vasculitis. Erythema nodosum is een polyetiologische vorm van diepe vasculitis.
Erythema nodosum is een onafhankelijke vorm van panniculitis, die wordt gekenmerkt door de vorming van rode of paarse palpabele onderhuidse lymfeklieren op de schenen en soms op andere plaatsen. Het ontwikkelt zich vaak in aanwezigheid van een systemische ziekte, met name bij streptokokkeninfecties, sarcoïdose en tuberculose.
Wat veroorzaakt erythema nodosum?
Erythema nodosum ontwikkelt zich meestal bij vrouwen tussen de 20 en 30 jaar, maar kan op elke leeftijd voorkomen. De etiologie is onbekend, maar er wordt een verband vermoed met andere ziekten: streptokokkeninfectie (vooral bij kinderen), sarcoïdose en tuberculose. Andere mogelijke triggers zijn bacteriële infecties (Yersinia, Salmonella, Mycoplasma, Chlamydia, Lepra, Lymfogranuloma Venereum), schimmelinfecties (Coccidioidomycose, Blastomycose, Histoplasmose) en virale infecties (Epstein-Barr, Hepatitis B); drugsgebruik (sulfonamiden, jodiden, bromiden, orale anticonceptiva); inflammatoire darmziekten; maligniteit, zwangerschap. 1/3 van de gevallen is idiopathisch.
De oorzaak van erythema nodosum is primaire tuberculose, lepra, yersiniose, venerisch lymfogranuloom en andere infecties. Het optreden van de ziekte na inname van geneesmiddelen die de sulfanilamidegroep bevatten, is beschreven. Bij de helft van de patiënten kan de oorzaak van de ziekte niet worden vastgesteld. De pathogenese van de ziekte wordt gekenmerkt door een hyperergische reactie van het lichaam op infectieuze stoffen en geneesmiddelen. Het ontwikkelt zich bij vele acute en chronische, voornamelijk infectieuze aandoeningen (tonsillitis, virale infecties, yersiniose-infecties, tuberculose, lepra, reuma, sarcoïdose, enz.), geneesmiddelenintolerantie (jodium, broom, sulfonamiden), sommige systemische lymfoproliferatieve aandoeningen (leukemie, lymfogranulomatose, enz.), en maligne neoplasmata van inwendige organen (hypernefroid carcinoom).
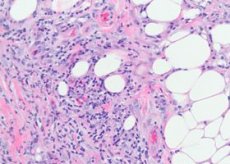
Pathomorfologie van erythema nodosum
De vaten van het subcutane weefsel worden voornamelijk aangetast - kleine slagaders, arteriolen, venulen en capillairen. In de dermis zijn de veranderingen minder uitgesproken en manifesteren ze zich slechts door kleine perivasculaire infiltraten. In verse laesies verschijnen clusters van lymfocyten en een wisselend aantal neutrofiele granulospasten tussen de lobben van vetcellen. Op sommige plaatsen zijn massievere infiltraten van lymfohistiocytaire aard met een mengsel van eosinofiele granulocyten te zien. Capillaritis, destructief-proliferatieve arteriolieten en venulitis worden opgemerkt. In grotere vaten wordt, naast dystrofische veranderingen in het endotheel, infiltratie door inflammatoire elementen gevonden, in verband waarmee sommige auteurs geloven dat vasculitis met primaire veranderingen in de vaten ten grondslag ligt aan de huidlaesie bij deze ziekte. In oude elementen zijn neutrofiele granulocyten meestal afwezig; granulatieveranderingen met de aanwezigheid van vreemde lichaamscellen overheersen. Kenmerkend voor deze ziekte is de aanwezigheid van kleine histiocytaire noduli, radiaal rond de centrale fissuur gelegen. Soms worden deze noduli gepenetreerd door neutrofiele granulocyten.
De histogenese van erythema nodosum is slecht begrepen. Ondanks de onmiskenbare associatie van de ziekte met een breed scala aan infectieuze, inflammatoire en neoplastische processen, is het in veel gevallen niet mogelijk om de etiologische factor te identificeren. Bij sommige patiënten worden circulerende immuuncomplexen, verhoogde niveaus van IgG, IgM en complementcomponent C3 in het bloed aangetroffen.
 [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ]
[ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ]
Histopathologie
Histologisch gezien is het substraat van erythema nodosum een perivasculair infiltraat bestaande uit lymfocyten, neutrofielen, een groot aantal histiocyten, endotheliale proliferatie van subcutane aderen, capillaire arteriolen, oedeem van de dermis als gevolg van verhoogde permeabiliteit van het vaatmembraan en acute nodulaire dermohypodermitis.
Symptomen van erythema nodosum
Erythema nodosum wordt gekenmerkt door de vorming van erythemateuze zachte plaques en noduli, wat gepaard gaat met koorts, algehele malaise en gewrichtspijn.
Erythema nodosum-type huiduitslag is een van de belangrijkste manifestaties van het syndroom van Sweet (acute febriele neutrofiele dermatose), dat ook wordt gekenmerkt door hoge temperatuur, neutrofiele leukocytose, artralgie, de aanwezigheid van andere polymorfe huiduitslag (vesiculopustulair, bulleus, erythema multiforme exsudatief type, erythemateus, plaque, ulceratief), voornamelijk gelegen op het gezicht, de nek, de ledematen, bij de ontwikkeling waarvan immuuncomplex vasculitis belangrijk is. Er wordt onderscheid gemaakt tussen acuut en chronisch erythema nodosum. Acuut erythema nodosum treedt meestal op tegen de achtergrond van koorts, malaise, gemanifesteerd door zich snel ontwikkelende, vaak meerdere, vrij grote dermohypodermale noduli met ovale omtrekken, halfrond van vorm, licht verheven boven de omliggende huid, pijnlijk bij palpatie. Hun grenzen zijn onduidelijk. De overheersende lokalisatie is het voorste oppervlak van de schenen, knie- en enkelgewrichten, de huiduitslag kan ook wijdverspreid zijn. De huid boven de lymfeklieren is aanvankelijk felroze, maar verkleurt vervolgens naar blauw. Een kleurverandering gedurende enkele dagen is kenmerkend, zoals een "bloeiende" blauwe plek - van felrood naar geelgroen. Resorptie van de lymfeklieren treedt binnen 2-3 weken op, minder vaak later; recidieven zijn mogelijk.
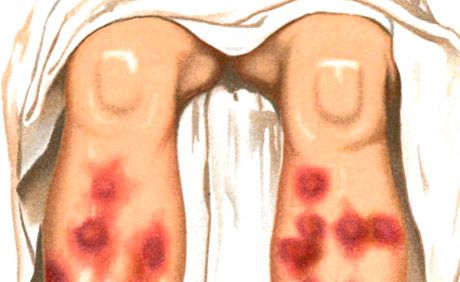
Het acute proces wordt gekenmerkt door nodulaire, dichte, bij palpatie pijnlijke haarden met een halfronde of afgeplatte vorm. De huiduitslag verschijnt vaak in golven, symmetrisch gelokaliseerd op de strekvlakken van de scheenbenen, minder vaak op de dijen, billen en onderarmen. Enkele dagen na het verschijnen beginnen de haarden te verdwijnen met een karakteristieke verandering van roze-bleekrood naar bleekbruin en groengeel, afhankelijk van het type "bloeiende kneuzing". De ontwikkeling van het element duurt 1-2 weken. De haarden vervloeien niet en zweren niet. Een uitbraak van huiduitslag wordt meestal opgemerkt in de lente en de herfst. Deze gaat gepaard met algemene verschijnselen: koorts, koude rillingen en gewrichtspijn. Nodulair erytheem kan een chronisch migrerend karakter krijgen (nodulair migrerend erytheem van Befverstedt).
Diagnose van erythema nodosum
De diagnose erythema nodosum wordt klinisch gesteld, maar er zijn andere onderzoeken nodig om de oorzakelijke factoren te bepalen, zoals een biopsie, huidtest (gezuiverd eiwitderivaat), volledig bloedbeeld, röntgenfoto van de borstkas en keeluitstrijkje. De bezinkingssnelheid van rode bloedcellen is meestal verhoogd.
De ziekte moet worden onderscheiden van Bazin's erythema indurated, Montgomery-O'Leary-Barker nodulaire vasculitis, subacute migrerende tromboflebitis bij syfilis, primaire coliquatieve tuberculose van de huid, Darier Russi's subcutane sarcoïdose en huidneoplasmata.
Wat moeten we onderzoeken?
Hoe te onderzoeken?
Welke tests zijn nodig?
Met wie kun je contact opnemen?
Behandeling van erythema nodosum
Erythema nodosum verdwijnt bijna altijd spontaan. De behandeling omvat bedrust, het hoog leggen van de ledemaat, koude kompressen en niet-steroïde anti-inflammatoire geneesmiddelen (NSAID's). Kaliumjodide 300-500 mg oraal, driemaal daags, wordt gebruikt om ontstekingen te verminderen. Systemische glucocorticoïden zijn effectief, maar dienen alleen als laatste redmiddel te worden gebruikt omdat ze de onderliggende aandoening kunnen verergeren. Indien de onderliggende aandoening wordt vastgesteld, dient de behandeling te worden gestart.
Voorschrijven van antibiotica (erytromycine, doxycycline, penicilline, ceporine, kefzol); desensibiliserende middelen; salicylaten (aspirine, askofen); vitamine C, B, PP, askorutine, rutine, flugalin, sinkumar, delagyl, plaquenil; angioprotectieve middelen - complamin, escusan, diprofen, trental; anticoagulantia (heparine); niet-steroïde anti-inflammatoire geneesmiddelen (indomethacine 0,05 g 3 keer per dag, voltaren 0,05 g 3 keer per dag, medintol 0,075 g 3 keer per dag - optioneel); xanthinol nicotinaat 0,15 g 3 keer per dag (theonikol 0,3 g 2 keer per dag); prednisolon 15-30 mg per dag (bij onvoldoende effectiviteit van de therapie, met progressie van het proces). Er wordt sanering van infectiehaarden uitgevoerd. Droge hitte, UHF-straling, UV-straling en kompressen met een 10%-oplossing van ichthyol worden lokaal voorgeschreven.

