Medisch expert van het artikel
Nieuwe publicaties
Molluscum contagiosum
Laatst beoordeeld: 04.07.2025

Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
Oorzaken molluscum contagiosum
De verwekker van de ziekte is het molluscus contagiosum-virus, dat alleen als pathogeen voor mensen wordt beschouwd en dat wordt overgedragen via direct contact (bij volwassenen - vaak tijdens geslachtsgemeenschap) of indirect via het gebruik van alledaagse hygiëneproducten (washandjes, sponzen, handdoeken, enz.).
De incubatietijd varieert van enkele weken tot enkele maanden. Soms komt de ziekte voor bij mensen met een verminderde weerstand of ernstige systemische aandoeningen.
Het virus (MCV) is een niet-geclassificeerd type pokkenvirus. De ziekte is wijdverspreid en treft alleen mensen. Kinderen jonger dan één jaar worden zelden ziek, mogelijk vanwege de immuniteit die ze van de moeder hebben gekregen en een lange incubatietijd.
Volgens talrijke observaties komt molluscum contagiosum vaker voor bij patiënten met atopische dermatitis en eczeem. Dit komt zowel door verminderde huidreactiviteit als door langdurig gebruik van topische steroïden. Ongewoon wijdverspreide huiduitslag is waargenomen bij patiënten met sarcoïdose, bij patiënten die immunosuppressiva krijgen en bij hiv-geïnfecteerde patiënten. Celgemedieerde immuniteit is daarom van groot belang bij het ontstaan en de ontwikkeling van het infectieproces.
Pathogenese
De pathogenese-verbanden zijn nog niet voldoende onderzocht, maar de doorslaggevende rol wordt gespeeld door de verstoring van de epidermale groeifactor. Het virus dringt door tot in de keratinocyten van de basale laag van de epidermis en verhoogt de celdelingssnelheid aanzienlijk. Vervolgens vindt er in de stekelhuidlaag een actieve ophoping van viraal DNA plaats. Als gevolg hiervan wordt een knobbeltje gevormd, in het centrum waarvan vernietiging en desintegratie van epidermale cellen plaatsvindt, terwijl de cellen van de basale laag niet worden aangetast. Het centrale deel van het knobbeltje wordt dus vertegenwoordigd door detritus met hyaline lichamen (weekdierlichamen) met een diameter van ongeveer 25 μm, die op hun beurt massa's viraal materiaal bevatten. Ontstekingsveranderingen in de dermis zijn onbeduidend of afwezig, maar in het geval van lang bestaande elementen kunnen ze worden vertegenwoordigd door een chronisch granulomateus infiltraat.
Hoe wordt molluscum contagiosum overgedragen?
Molluscum contagiosum verspreidt zich via direct contact met beschadigde huid of besmette voorwerpen. De belangrijkste manieren waarop molluscum contagiosum zich verspreidt, zijn:
- Molluscum contagiosum verspreidt zich voornamelijk via direct fysiek contact met een besmet persoon. Dit kan huid-op-huidcontact met de uitslag zijn, hand-op-handcontact, zoenen of seksueel contact.
- Gedeelde voorwerpen: Het molluscum contagiosum-virus kan ook worden verspreid via gedeelde voorwerpen zoals handdoeken, kleding, speelgoed, zwembaden of douches die door geïnfecteerde mensen zijn gebruikt. Het virus kan op deze voorwerpen achterblijven en op anderen worden overgedragen wanneer ze worden gebruikt.
- Krabben en trauma: De aangetaste huidgebieden kunnen een bron van het virus worden door mechanische handelingen, zoals krabben, schrapen of het verwijderen van de huiduitslag. Dit kan leiden tot verspreiding van het virus naar andere huidgebieden.
- Auto-infectie: In zeldzame gevallen kan molluscum contagiosum zich van het ene lichaamsdeel naar het andere verspreiden bij dezelfde persoon. Dit kan gebeuren als geïnfecteerde huid in contact komt met gezonde huid.
Het is belangrijk om te benadrukken dat molluscum contagiosum gemakkelijk kan worden overgedragen, vooral onder kinderen en in situaties waarin mensen dicht op elkaar staan of dezelfde hygiëneproducten gebruiken. Daarom is het belangrijk om hygiënemaatregelen te nemen en direct contact met de aangetaste huid te vermijden om overdracht van het virus te voorkomen.
Symptomen molluscum contagiosum
Molluscum contagiosum heeft een incubatietijd van 14 dagen tot 6 maanden. De uitslag wordt gekenmerkt door glanzende, parelwitte, halfronde papels met een navelvormige inzinking in het midden. De papels nemen langzaam in omvang toe en kunnen in 6-12 weken een diameter van 5-10 mm bereiken. Bij solitaire laesies bereikt de diameter van de papels aanzienlijke afmetingen. Na verwonding of spontaan, na enkele maanden, kunnen de papels etteren en ulcereren. Meestal verdwijnt de uitslag na 6-9 maanden spontaan, maar sommige kunnen tot 3-4 jaar aanhouden. De uitslag is meestal gelokaliseerd op het gezicht, de nek, de romp, vooral onder de oksels, met uitzondering van seksueel overdraagbare aandoeningen, waarbij meestal het anogenitale gebied is aangetast. Elementen kunnen ook gelokaliseerd zijn op de hoofdhuid, lippen, tong, slijmvliezen van de wangen, op elk deel van de huid, inclusief een atypische lokalisatie - de huid van de voetzolen. Papels kunnen voorkomen op littekens en tatoeages.
Op de plaatsen waar het virus zich heeft genesteld, verschijnen enkele of meerdere, dichte, glanzende, pijnloze, roze of grijsgele knobbeltjes, waarvan de grootte varieert van een gierstkorrel tot een erwt. Er is een karakteristieke holte in het midden van het element. Bij kinderen bevinden ze zich meestal op het gezicht, de nek en de handruggen, en kunnen ze willekeurig over de hele huid verspreid zijn of gegroepeerd in afzonderlijke haarden.
Bij kinderen jonger dan 10 jaar komt molluscum contagiosum meestal voor in het gezicht. De uitslag bevindt zich meestal op de oogleden, met name langs de wimperlijn, rond de ogen, op de neus en de omgeving ervan, op de wangen en de kin. Naast het gezicht worden ook andere gebieden vaak aangetast, zoals de onderkaak, de nek, de borst, de bovenste ledematen, de romp, de uitwendige geslachtsorganen, enz.
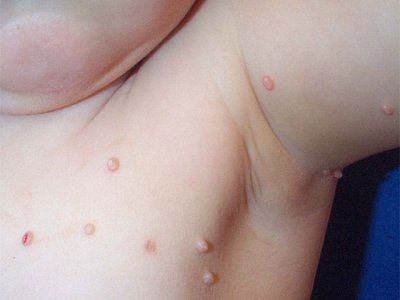
Hoewel frequente lokalisatie in het gezicht bij kinderen (ongeveer de helft van alle gevallen) verklaarbaar is en vaak voorkomt, komt molluscum contagiosum bij volwassenen zelden in het gezicht voor en wordt het beschouwd als een gevolg van een verzwakte immuniteit (atopie, immunosuppressieve therapie, aids, enz.). Volwassenen worden als immuun voor het virus beschouwd, dus de snelle verspreiding ervan over de huid, met name in het gezicht, evenals het verschijnen van atypische vormen wijzen op verworven immunodeficiëntie. In dergelijke gevallen is het noodzakelijk om de anamnese te verduidelijken en de nodige onderzoeken uit te voeren (waaronder hiv-infectie) om de pathogenese te verduidelijken.
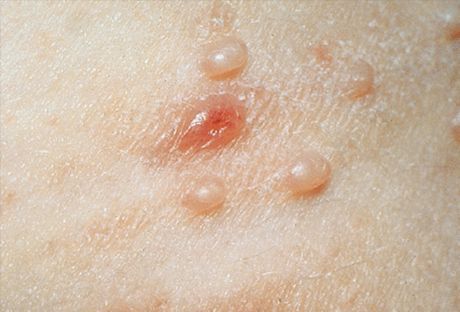
In typische gevallen zijn de primaire elementen van de huiduitslag niet-inflammatoire, halfdoorschijnende knobbeltjes, witachtig mat, vleeskleurig of geelachtig roze, ter grootte van een speldenknop of gierstkorrel. Vaker zijn er meerdere van dergelijke elementen, ze bevinden zich in kleine groepen, asymmetrisch en veroorzaken geen subjectieve sensaties. Kleine elementen vertonen geen navelstrengdeukjes in het centrum en ze doen sterk denken aan milia of jonge vormen van platte wratten. Het aantal en de grootte nemen langzaam toe en bereiken een gemiddelde grootte van een erwt. Dergelijke elementen hebben een halfronde vorm, een karakteristieke deuk in het centrum en een dichte consistentie. Wanneer de knobbel met een pincet vanaf de zijkanten wordt samengedrukt, komt een witachtige, papperige massa vrij uit de navelstrengdeuk, bestaande uit verhoornde epidermiscellen, weekdierlichaampjes en vet. Dit helpt bij de klinische en microscopische diagnose.
De klinische verschijnselen in het gezicht kunnen zeer divers zijn en lijken op andere dermatosen met vergelijkbare verschijnselen. Naast de hierboven beschreven typische elementen kunnen ook atypische vormen voorkomen. Wanneer een individueel element een grootte van 1 cm of meer bereikt, wordt een gigantische vorm gezien die lijkt op een cyste. Sommige elementen (meestal gigantische) zweren en lijken op keratoacanthoom, geulcereerd basalioom of plaveiselcelcarcinoom. Individuele elementen kunnen ontstoken raken, etteren, waardoor ze van uiterlijk veranderen en lijken op acne (acneiform), elementen van waterpokken (varicelliform), folliculitis (folliculitis-achtig) of furunkel (furunkelachtig). Dergelijke klinische vormen brengen bepaalde problemen met zich mee bij de diagnose. De gelijktijdige aanwezigheid van typische noduli vergemakkelijkt de diagnose. Suppuratie eindigt meestal met spontane regressie van dit element.
Bij mensen met een HIV-infectie is er sprake van veelvoudige huiduitslag, die zich vooral in het gezicht voordoet en resistent is tegen conventionele behandelingen.
Bij volwassenen met een seksueel overdraagbare aandoening kan de huiduitslag gelokaliseerd zijn op de genitaliën en in de perigenitale gebieden.
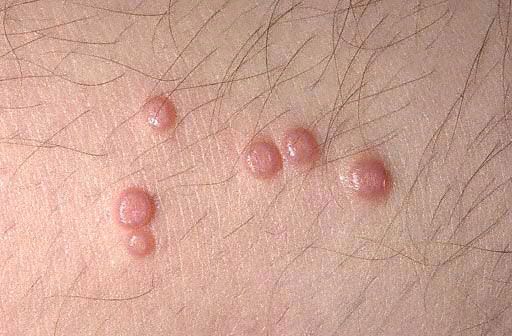
Een kenmerkend kenmerk van de noduli is het loslaten van een witte, papperige massa uit de centrale holte van de papels wanneer deze met een pincet worden samengedrukt. Subjectieve gewaarwordingen zijn meestal afwezig. Soms kunnen de huiduitslagen samensmelten tot grote, onregelmatige tumorachtige formaties ("reuzenmolluscum") of spontaan verdwijnen.
Histopathologie
Er is een karakteristieke formatie van peervormige lobben te zien. De epidermiscellen zijn vergroot en er zijn veel intraplasmatische insluitsels (lichaampjes van weekdieren) die virusdeeltjes bevatten. Er is een klein ontstekingsinfiltraat in de dermis.
De diagnose is gebaseerd op het karakteristieke klinische beeld. De diagnose kan worden bevestigd door het detecteren van karakteristieke "weekdierlichamen" tijdens microscopisch onderzoek van de uit het weekdier geperste pap (glanzend bij het bekijken van het oorspronkelijke preparaat onder een donker microscoopveld of donkerblauw gekleurd met de belangrijkste redders - methyleenblauw of Romanovsky-Giemsa). In sommige gevallen wordt histologisch onderzoek van de aangetaste huid uitgevoerd om de diagnose te verduidelijken.
Diagnostics molluscum contagiosum
Op het gezicht van kinderen en adolescenten wordt molluscum contagiosum voornamelijk gedifferentieerd naar vlakke wratten, milia, angiofibromen (geïsoleerd en symmetrisch), syringomen, epidermodysplasia verruciformis, ziekte van Darier, trichoepithelioom en atypische vormen - cysten, acne, waterpokkenuitslag, folliculitis, furunkel en gerst.
Bij mensen van middelbare leeftijd en ouderen wordt, naast de bovengenoemde dermatosen, die zeldzamer zijn voor deze groep, de differentiële diagnose van molluscum contagiosum uitgevoerd met seniele hyperplasie van de talgklieren, xanthelasma, papulair xanthoom, nodulaire elastoïdose met cysten en comedonen (ziekte van Favre-Racouchot), met hydrocystoom (op de oogleden), keratoacanthoom, ulceratief basalioom of plaveiselcelcarcinoom van de huid.
Wat moeten we onderzoeken?
Hoe te onderzoeken?
Met wie kun je contact opnemen?
Behandeling molluscum contagiosum
Patiënten dienen zwembaden en openbare baden te vermijden en de regels voor persoonlijke hygiëne zorgvuldig in acht te nemen. Cosmetische ingrepen zijn ongewenst. Er is geen specifieke behandeling voor molluscum contagiosum.
Geneesmiddelen
De behandeling van molluscum contagiosum kan bestaan uit het gebruik van verschillende medicijnen. Hier zijn er een paar:
- Topische retinoïden: Voorbeelden van deze medicijnen zijn tretinoïne (Retin-A) en tazaroteen (Tazorac). Deze medicijnen kunnen het droogproces van weekdieren versnellen.
- Trichloorazijnzuur (TCA): Deze chemische stof kan rechtstreeks op weekdieren worden aangebracht om ze te verwijderen. Deze procedure moet door een arts worden uitgevoerd.
- Imiquimod (Aldara): Deze crème kan worden gebruikt om het immuunsysteem te stimuleren om cellen van het molluscum contagiosum-virus te doden.
- Subcutaan imiquimod (Zyclara): Dit medicijn lijkt op Aldara crème, maar wordt als injectie onder de huid toegediend.
- Cantharidine: Deze chemische stof kan worden gebruikt om molluscum contagiosum te behandelen, maar het moet door een arts worden aangebracht omdat het huidirritatie kan veroorzaken.
Hoe molluscum contagiosum verwijderen?
Molluscum contagiosum kan worden verwijderd met een epileerpincet en door te schrapen met een lepel, waarna de erosie wordt ingesmeerd met een 1% alcoholoplossing van jodium. Voor het verwijderen wordt lokale anesthesie met een 10% lidocaïnespray of kortdurende bevriezing met vloeibare stikstof aanbevolen (vooral bij kinderen). Een dergelijke behandeling laat geen permanente sporen achter. Diathermocoagulatie, cryo- of laserdestructie in het gezicht kan het beste worden vermeden, omdat deze littekens kunnen veroorzaken. Bij jonge kinderen is het in sommige gevallen raadzaam om de elementen onbehandeld te laten of zich te beperken tot langdurig uitwendig gebruik van interferonzalf.
Patiënten (of ouders van kinderen) moeten zich bewust zijn van de mogelijkheid dat de ziekte terugkomt. Daarom moeten alle gezinsleden, evenals de patiënt, 2-3 weken na voltooiing van de behandeling worden onderzocht en moet rekening worden gehouden met de geïdentificeerde predisponerende factoren.
Het is noodzakelijk om de knooppunten van de Volkman-lepel te verwijderen, diathermocoagulatie te ondergaan, gevolgd door smering met een 2-5% alcoholoplossing van jodium. Diathermocoagulatie van elementen is ook mogelijk. Bij verspreide vormen van de ziekte worden antivirale middelen gebruikt: proteflazit (15-20 druppels 2 keer per dag voor volwassenen), interferon (3-4 druppels in de neus 4-5 keer per dag) of methisazon oraal.
Klinische richtlijnen
Molluscum contagiosum is een virusziekte die wordt veroorzaakt door het Molluscum contagiosum-virus. Het verschijnt als kleine, ronde, gladde, papulaire laesies op de huid die wit, roze of stevig kunnen zijn. Het virus verspreidt zich via contact met geïnfecteerde patiënten of voorwerpen zoals handdoeken of kleding.
De klinische richtlijnen voor de behandeling van molluscum contagiosum kunnen het volgende omvatten:
- Observatie zonder behandeling: Bij sommige patiënten kan molluscum binnen enkele maanden tot jaren vanzelf verdwijnen. Deze observatiemethode kan worden aanbevolen voor kinderen en volwassenen met een klein aantal laesies.
- Extrusie (extractie): Dit is een procedure waarbij een arts een instrument gebruikt om de inhoud van het weekdier eruit te persen. Extrusie wordt meestal uitgevoerd door een arts of dermatoloog en kan pijnlijk zijn. Het kan effectief zijn, maar brandwonden, littekens of recidief kunnen optreden.
- Chemische behandelingen: Uw arts kan chemicaliën voorschrijven, zoals trichloorazijnzuur (TCA) of subcutane imiquimod, om molluscum te verwijderen. Deze behandelingen kunnen ook roodheid, een branderig gevoel en schilfering veroorzaken.
- Chirurgische behandeling: Chirurgische verwijdering van het weekdier met behulp van een schaar, laser of elektrocauterisatie kan worden overwogen in gevallen waar andere methoden niet effectief zijn.
- Voorkomen van verspreiding: Omdat molluscum contagiosum zich gemakkelijk verspreidt, is het belangrijk om contact te vermijden met geïnfecteerde huiddelen en voorwerpen die mogelijk besmet zijn met het virus.
De behandeling van molluscum contagiosum dient onder toezicht van een arts te gebeuren. De keuze van de methode hangt af van het aantal en de locatie van de molluscum, evenals de leeftijd en de algemene toestand van de patiënt. Raadpleeg voor specifieke aanbevelingen en voorschriften altijd een medisch specialist.
Lijst met enkele boeken en studies met betrekking tot de studie van molluscum contagiosum
- "Molluscum Contagiosum: Diagnose en klinische behandeling" Auteur: John Bordeau, MD Jaar van publicatie: 2012
- "Molluscum Contagiosum: Een medisch woordenboek, bibliografie en geannoteerde onderzoeksgids voor internetreferenties" Auteur: Health Publica Icon Health Publications Jaar van publicatie: 2004
- "Molluscum Contagiosum: De complete gids" Auteur: Frederick Babinski, MD Jaar van publicatie: 2017
- "Epidemiologie van molluscum contagiosum bij kinderen: een systematische review" Auteurs: Seyed Alireza Abtahi-Naeini, Mahin Aflatoonian en anderen Jaar van publicatie: 2015
- "Molluscum Contagiosum Virus: huidige trends en toekomstige vooruitzichten" Auteurs: Anubhav Das, AK Singh en anderen Jaar van publicatie: 2019
- "Molluscum Contagiosum Virus: De verwaarloosde neef van pokkenvirussen" Auteurs: SR Patel, G. Varveri en anderen Jaar van publicatie: 2019
Literatuur
Butov, Yu. S. Dermatovenereologie. Nationaal leiderschap. Korte editie / red. Yu. S. Butova, Yu. K. Skripkina, OL Ivanova. - Moskou: GEOTAR-Media, 2020.


 [
[