Medisch expert van het artikel
Nieuwe publicaties
Neuroleptisch syndroom
Laatst beoordeeld: 04.07.2025

Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
Neuroleptisch syndroom (NMS) is een zeldzame maar levensbedreigende aandoening, een unieke reactie van het lichaam op het gebruik van neuroleptica. Deze aandoening wordt gekenmerkt door een verhoogde lichaamstemperatuur, spierstijfheid, veranderingen in de mentale toestand en een verstoring van de regulatie van het autonome zenuwstelsel. NMS ontwikkelt zich meestal kort na aanvang van de behandeling met neuroleptica, of na een verhoging van de dosering van de ingenomen medicijnen.
Epidemiologie
Het neuroleptisch syndroom komt voor bij patiënten die neuroleptica gebruiken met een frequentie van 0,07-2,2%. Het komt vaker voor bij mannen dan bij vrouwen, in een verhouding van 2:1. De gemiddelde leeftijd van de patiënten is 40 jaar.
Als de behandeling van de onderliggende ziekte al is begonnen, hangt de frequentie van het neuroleptisch syndroom af van verschillende factoren: het gekozen medicijn, de fysieke en mentale toestand van de patiënt en eerder hoofdletsel. De eerste tekenen ontwikkelen zich aan het begin van de behandeling, op dag 15 tot en met 21. Een derde van de gevallen van neuroleptisch syndroom hangt waarschijnlijker samen met de specifieke kenmerken van het behandelregime: een snelle verhoging van de dosering of de introductie van extra groepen medicijnen met een versterkt effect. Een voorbeeld hiervan is behandeling met aminazine en haloperidol, om sneller een antipsychotisch effect te bereiken. Ook kunnen extrapiramidale veranderingen verergeren door abrupt stoppen met medicijnen - "ontwenningssyndroom".
Het neuroleptisch syndroom en het maligne neuroleptisch syndroom ontwikkelen zich niet alleen bij patiënten met een gezonde psyche, maar ook bij patiënten met een voorgeschiedenis van schizofrenie, stemmingsstoornissen, schizoaffectieve psychose, evenals hersenpathologieën die in de baarmoeder of tijdens de bevalling zijn opgelopen (vergiftiging bij de moeder tijdens de zwangerschap, vroeggeboorte, infecties bij de moeder in de eerste helft van de zwangerschap, verstrengeling en wurging van de navelstreng, geboorteletsels, vroeggeboorte). Deze feiten wijzen erop dat de hersenen van de patiënt al op jonge leeftijd organische schade hebben opgelopen en daardoor kwetsbaarder zijn.
Bij patiënten die geen voorgeschiedenis hebben van vroege organische hersenschade, kan intolerantie voor neuroleptica een verstoring van de water-elektrolytenbalans en uitputting veroorzaken.
Oorzaken neuroleptisch syndroom
NS verwijst naar een groep neurologische aandoeningen die ontstaan als gevolg van het gebruik van antipsychotica. De manifestaties van NS zijn zeer multiform en kunnen zowel acuut als chronisch zijn. Aan het begin van de ontwikkeling van het behandelregime met aminazine werden veranderingen in de hersenen als normaal beschouwd en veel artsen geloofden dat dit een teken was van een positieve dynamiek in de behandeling. Na verloop van tijd bracht een grondiger onderzoek naar dit fenomeen echter een aantal zeer ernstige en in sommige gevallen onomkeerbare psychosomatische veranderingen aan het licht.
De beste behandelresultaten worden echter bereikt na het gebruik van neuroleptica, zelfs als we geen rekening houden met het feit dat een derde van de gevallen van de ziekte van Parkinson door het gebruik ervan wordt veroorzaakt. NS heeft een negatieve invloed op iemands persoonlijkheid: hij wordt asociaal, verliest zijn vermogen om te werken en zijn kwaliteit van leven neemt af.
Er zijn drie stadia van manifestatie van de aandoening: vroeg, langdurig en chronisch. Afhankelijk van de aard van de symptomen zijn er de volgende vormen:
- neuroleptisch parkinsonisme;
- acute dystonie;
- akitosia;
- tardieve dyskinesie;
- maligne neuroleptisch syndroom.
De oorzaken van het ontstaan van het neuroleptisch syndroom bij het gebruik van antipsychotica zijn nog niet volledig geïdentificeerd. Artsen hebben de hypothese geopperd dat de oorzaak van de stoornis een blokkade van dopaminereceptoren is, wat leidt tot een disbalans in neurotransmitters en het verbreken van de communicatie tussen de thalamus en subcorticale structuren.
Risicofactoren
Het neuroleptisch syndroom kan zich niet alleen ontwikkelen door het gebruik van antipsychotica, maar ook om andere redenen. Risicofactoren voor het ontwikkelen van het neuroleptisch syndroom:
Langdurige therapie met atypische antipsychotica:
- butyrofenonen - haloperidol, domperidon, benperidol;
- fenothiazines – dibenzothiazine, thiodifenylamine, paradibenzothiazine;
- thioxanthenen - clopixol, truxal, fluanxol.
Bijwerkingen van medicijnen bij antipsychotische behandeling:
- hoge aanvangsdoses neuroleptica;
- behandeling met neuroleptica met een hoog gehalte aan componenten zonder duidelijke dosering;
- injectie met neuroleptica;
- behandeling van de onderliggende psychische aandoening bij een openlijke extrapiramidale stoornis;
- het te snel verhogen van de dosering van medicijnen;
- toediening van geneesmiddelen die onverenigbaar zijn met neuroleptica.
Vastlegging in de anamnese van karakteristieke kenmerken:
- het voorschrijven van ECT zonder diagnose en monitoring van het welbevinden;
- het feit van uitdroging;
- het feit van fysieke uitputting (onvoldoende of inadequate voeding);
- feit van psychomotorische agitatie;
- katatonie;
- chronisch alcoholisme;
- water-elektrolyten onevenwicht;
- disfunctie van de schildklier.
Organische schade aan het hersenweefsel:
- traumatisch hersenletsel;
- encefalopathie als gevolg van trauma;
- dementie;
- aanhoudende extrapiramidale stoornis.
Pathogenese
De essentie van de neurologische aandoening is een zwakke neurale geleiding nabij de basale kernen. De pathogenese van het neuroleptisch syndroom ligt in de onderdrukking van de dopaminerge neurotransmissie, wat leidt tot extrapiramidale stoornissen en een verhoogde spierspanning. Als gevolg hiervan komt calcium vrij en wordt spierweefsel geleidelijk vernietigd. Tegelijkertijd raken de vegetatieve centra in de hypothalamus geblokkeerd, wat leidt tot verlies van controle over de warmteproductie en een hoge temperatuur veroorzaakt. Dopamineblokkade van de vegetatieve kernen leidt ook tot hypercatecholaminemie, hypersympathicotonie en hypercortisolemie. Deze veranderingen zijn abnormaal en vormen een directe bedreiging voor het leven.
Behandeling met neuroleptica leidt echter niet altijd tot ernstige neurologische veranderingen. Predisponerende factoren spelen ook een belangrijke rol: het behandelschema en de duur ervan, de primaire en aanvullende medicatie, hersenletsel en de fysieke conditie van de patiënt.
Antipsychotica zijn zeer krachtige medicijnen en kunnen bij langdurig gebruik, zelfmedicatie of verhoging van de voorgeschreven dosering leiden tot ernstige psychosomatische veranderingen, invaliditeit en asocialisatie. Daarom is voorzichtigheid geboden bij gebruik en moet de patiënt de nodige hulp en ondersteuning krijgen.
Symptomen neuroleptisch syndroom
Het neuroleptisch syndroom is gebaseerd op een groep symptomen die, indien vroegtijdig opgemerkt, ernstige psychische stoornissen in de toekomst kunnen helpen voorkomen. De belangrijkste symptomen van het neuroleptisch syndroom:
- Verergerende spierzwakte en hoge temperatuur. Kan zich uiten in lichte hypertonie van de spieren en kan leiden tot bewegingsbeperking (het "loden pijp"-symptoom).
- het optreden van symptomen uit de groep van extrapiramidale stoornissen - het optreden van chorea, dysartrie, bradykinesie, onvermogen om te slikken als gevolg van spasmen van de kauwspieren, ongecontroleerde oogbewegingen, "dwalende blik", hyperexpressieve gezichtsuitdrukkingen, toegenomen reflexen, trillen van de handen, benen, hoofd, onvermogen om het evenwicht te bewaren, verlies van ruimte, moeite met lopen.
- hoge temperatuur, tot 41-41 graden, waardoor dringend medisch ingrijpen noodzakelijk is.
- somatische afwijkingen - het optreden van tachycardie, hoge bloeddruk, bleke huid en hyperhidrose, speekselvloed, bedplassen.
- water-elektrolyten onevenwicht, uitputting - ingevallen ogen, droge slijmvliezen, slappe huid, beslag op de tong.
- psychische stoornissen - angst, delirium, het optreden van katatonie, vertroebeling van het bewustzijn.
Eerste tekenen
NS begint in de regel niet abrupt, daarom zullen de eerste tekenen van het neuroleptisch syndroom helpen om het begin van de ziekte op tijd te herkennen, zodat deze zeer snel en zonder schade voor de gezondheid kan worden gestopt.
Bradykinesie - bewegingsmoeilijkheden worden merkbaar, ze zijn traag, draaien is moeilijk. Bewegingen vinden plaats in een onvolledig volume, stapsgewijs - het "tandrad"-symptoom, de patiënt kan zijn evenwicht niet bewaren, het wordt moeilijk om te bewegen, trillingen breiden zich uit naar het hoofd, armen en benen, de gezichtsuitdrukking is meer als een masker, spraak is traag of afwezig, speekselvloed is toegenomen. Mentale veranderingen in de persoonlijkheid worden merkbaarder - depressie, asociaal gedrag, slecht humeur, remming van het denken.
Dit syndroom ontwikkelt zich in de eerste week van de behandeling en komt vaker voor bij oudere mensen.
Parkinsonisme is vooral uitgesproken bij behandeling met zwakbindende neuroleptica (haloperidol, flufenazine, triftazine). Parkinsonisme is uiterst zeldzaam bij behandeling met atypische antipsychotica.
Door medicijnen veroorzaakte parkinsonisme duurt niet lang en verdwijnt zodra de behandeling wordt gestopt. Er zijn echter sporadische gevallen bekend waarbij de symptomen onomkeerbaar waren en levenslang aanhielden.
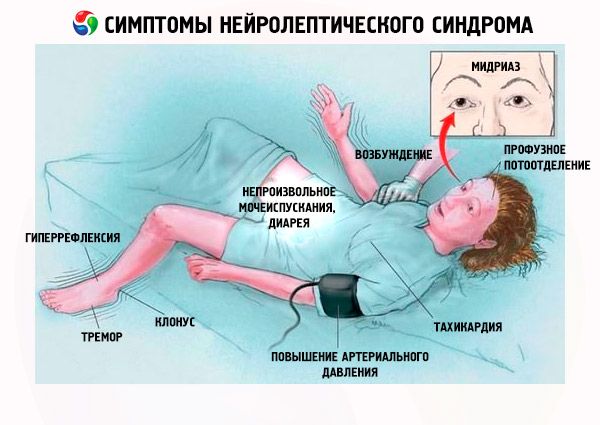
De eerste klinische tekenen van het neuroleptisch syndroom zijn dus als volgt:
- Spierstijfheid.
- Hyperthermie (temperatuur > 38 °C).
- Zweten.
- Kwijlen.
- Bleekheid van de huid.
- Dysfagie.
- Kortademigheid.
- Tachypneu, ademhalingsmoeilijkheden (in 31% van de gevallen).
- Tachycardie.
- Verhoogde of labiele bloeddruk.
- Hypoxemie.
- Tremor.
- Incontinentie voor urine en ontlasting.
- Loopstoornis.
- Psychomotorische agitatie.
- Delirium, lethargie, stupor, coma.
 [ 25 ]
[ 25 ]
Stages
De exacte oorzaken van extrapiramidale stoornissen zijn niet vastgesteld, maar de meeste specialisten in de psychiatrie en neurologie houden vast aan de hypothese van blokkade van dopaminereceptoren met als gevolg vernietiging van de verbinding tussen de thalamus en de subcorticale zone. Stoornissen kunnen worden uitgelokt door het gebruik van neuroleptica, maar zijn het meest uitgesproken na behandeling met klassieke antipsychotica.
Er wordt onderscheid gemaakt in de volgende stadia van het neuroleptisch syndroom:
- Vorming van neuroleptisch parkinsonisme. Bewegingen worden onderbroken, de persoon is inactief, de gezichtsspieren zijn bewegingloos, er treedt speekselvloed en zweten op, het is moeilijk om zich te concentreren, het vermogen om informatie te onthouden en te verwerken neemt af, de interesse in de wereld om zich heen gaat verloren.
- Acute dystonie. Treedt op aan het begin van de medicamenteuze behandeling of na verhoging van de dosering van het hoofdmedicijn. Er treden onwillekeurige spierspasmen op, die ongemak veroorzaken en in ernstige gevallen leiden tot gewrichtsontwrichtingen.
- Vroege of late vormen van acathisie. Verhoogde motoriek, behoefte aan beweging en actie. De persoon voelt zich angstig, bezorgd en raakt voortdurend kleding aan of trekt eraan. De aandoening wordt vaak verergerd door depressie, wat het beloop van de ziekte compliceert en zelfs tot zelfmoord kan leiden.
- Tardieve dyskinesie. Ontwikkelt zich lang na het begin van de behandeling en komt vooral voor op oudere leeftijd. Gekenmerkt door spierspasmen, loopvervorming, problemen met socialisatie en spraakstoornissen.
- Vorming van het maligne neuroleptisch syndroom. MNS is verantwoordelijk voor een kwart van alle complicaties na behandeling met neuroleptica. Het gevaar is dat zelfs met spoedopname en intensieve therapie een gunstige afloop niet gegarandeerd is en persoonlijkheidsveranderingen al onomkeerbaar zijn.
Vormen
Afhankelijk van de ontwikkelingssnelheid wordt er onderscheid gemaakt tussen acute, langdurige en chronische neuroleptica. Bij de acute vorm, die zich in de beginfase van de behandeling ontwikkelt, worden geen ernstige, onomkeerbare veranderingen waargenomen. Om de toestand te normaliseren, is het voldoende om de dosis neuroleptica te staken of te verlagen.
Langdurige behandeling met antipsychotica kan een langdurig beloop hebben, maar deze aandoening is ernstiger en, afhankelijk van de ernst van de laesies, kan behandeling onder observatie in een ziekenhuis nodig zijn. De symptomen verdwijnen binnen enkele maanden na het stoppen met het medicijn.
De chronische vorm treedt op tegen de achtergrond van een langdurig gebruik van neuroleptica; alle veranderingen zijn al onomkeerbaar en worden niet gecorrigeerd, afhankelijk van de tactiek van de medicamenteuze behandeling.
Symptomen die de verschillende typen neuroleptisch syndroom verenigen:
- Lethargie, traagheid, slechte oriëntatie in de ruimte, bewegingsproblemen, spierspasmen en trillingen.
- Apathie, depressieve stemming, asociaal gedrag.
- Bij kwaadaardige progressie – volledige immobiliteit, gebrek aan contact, hyperthermie.
NS is een zeer ernstige aandoening die niet alleen een deskundige en tijdige behandeling vereist, maar ook patiëntenzorg om te voorkomen dat er secundaire infecties, doorligwonden, longontsteking en accidenteel letsel ontstaan.
Maligne neuroleptisch syndroom
Als gevolg van langdurige neurolepticatherapie ontwikkelt zich een levensbedreigende complicatie zoals het maligne neurolepticasyndroom. Dit kan echter ook optreden na het gebruik van andere medicijnen die dopaminereceptoren blokkeren. MNS is verantwoordelijk voor een kwart van alle complicaties na behandeling met neuroleptica. Het gevaar is dat zelfs met spoedopname en een intensieve therapie een gunstige afloop niet gegarandeerd is en persoonlijkheidsveranderingen al onomkeerbaar zijn.
Het is belangrijk om het maligne neuroleptisch syndroom te onderscheiden van andere ziekten om in een vroeg stadium hulp te kunnen bieden. Het klinische beeld lijkt het meest op:
- serotoninesyndroom;
- dodelijke katatonie;
- infectieziekten - encefalitis, tetanus, meningitis, hondsdolheid, sepsis;
- epileptische toestand;
- ontwenning (alcohol, barbituraat, kalmeringsmiddel);
- ischemische beroerte;
- kwaadaardige vorm van hyperthermie;
- hitteberoerte, oververhitting;
- vergiftiging met medicijnen (amfetamine, salicylaten, zouten van zware metalen, organofosforverbindingen, anticholinergica, strychnine, lithium);
- auto-immuunziekten;
- Tumoren in het centrale zenuwstelsel.
Extrapiramidaal neuroleptisch syndroom
Behandeling met neuroleptica leidt in de overgrote meerderheid van de gevallen tot motorische, autonome en psychische stoornissen. Het extrapiramidaal neuroleptisch syndroom is een reeks symptomen die wijzen op schade aan de piramidale structuren van de hersenen. Deze categorie omvat gevallen van parkinsonisme, dystonie, tremoren van handen en hoofd, chorea, acathisie en myoclonische aanvallen. Motorische stoornissen veroorzaakt door het gebruik van antipsychotica worden onderverdeeld in:
- Parkinsonisme. Gekenmerkt door een mild beloop, spiegelgladde laesies, hoge prolactinespiegels, traagheid van beweging, remming, verlies van evenwicht, dwalende blik, zwakte en beperkte bewegingsvrijheid.
- Acute dystonie.
- Acute acathisie. Gekenmerkt door angst, constante bewegingsdrang, herhaalde bewegingen, depressie en asociaal gedrag.
- Tardieve dyskinesie.
Het extrapiramidale neuroleptisch syndroom kan worden uitgelokt door het gebruik van andere medicijnen (calciumantagonisten, antidepressiva, cholinomimetica, lithiumpreparaten, anti-epileptica). Extrapiramidale aandoeningen vereisen gespecialiseerde medische zorg in een ziekenhuisomgeving; zonder passende behandeling is er een hoog risico op overlijden.
 [ 31 ], [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ]
[ 31 ], [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ]
Neuroleptisch deficiëntiesyndroom
Behandeling met klassieke neuroleptica leidt tot een neuroleptisch defect, dat na stopzetting niet altijd omkeerbaar is. Het neuroleptisch deficiëntiesyndroom wordt gekenmerkt door een affectieve stoornis en onderdrukking van cognitieve en sociale functies. De symptomen lijken grotendeels op die van schizofrenie en worden onderverdeeld in primair en secundair. Primair is direct gerelateerd aan de ziekte, terwijl secundair verband houdt met de neuroleptische bijwerking en met medicatie kan worden gecorrigeerd.
Het neuroleptisch deficiëntiesyndroom heeft de volgende symptomen:
- Depressie van de wilskracht, een futloze, initiatiefloze toestand, gebrek aan emotionele reacties op gebeurtenissen. De interesse in het leven neemt af, de motivatie is afwezig, gebruikelijke interesses veroorzaken geen enkele reactie, de persoon beperkt de communicatiekring en trekt zich terug in zichzelf.
- Vertraging van motorische en mentale activiteit, lagere denksnelheid, onvermogen om zich op een taak te concentreren, verminderd geheugen, een gevoel van “leegheid” in het hoofd en als gevolg daarvan een verminderde intelligentie.
- Terugtrekking uit de maatschappij, onthechting, depressieve toestand, gepaard gaande met slaapstoornissen, angst, prikkelbaarheid en woede, acathisie. In de praktijk zijn er gevallen bekend waarin het neuroleptisch syndroom zonder de juiste behandeling en zorg, in combinatie met depressie, tot zelfmoord heeft geleid.
Acuut neuroleptisch syndroom
Afhankelijk van de duur van de ziekte is het gebruikelijk om onderscheid te maken tussen acute, langdurige en chronische varianten van het beloop van het neuroleptisch syndroom. Het acute neuroleptisch syndroom is een vroege vorm van de ziekte, die zich ontwikkelt in de eerste dagen van de medicamenteuze behandeling van de onderliggende ziekte. In dit stadium leidt abrupte stopzetting van het medicijn tot de initiële toestand.
Het beloop van de ziekte gaat gepaard met een aantal symptomen die niet als één geheel kunnen worden gecategoriseerd, wat de differentiële diagnostiek aanzienlijk vertraagt. Veel voorkomende symptomen zijn bewegingsmoeilijkheden, bewustzijnsvertroebeling, verminderd denkvermogen, bewegingsmoeilijkheden ("tandrad"), coördinatiestoornissen, trillen van handen en hoofd (Parkinsonisme). De patiënt is communicatief, toont geen emoties, is teruggetrokken en de gezichtsuitdrukkingen zijn uitdrukkingsloos. Een kenmerkend kenmerk is hyperkinesie (obsessieve, cyclisch repeterende bewegingen die niet door wilskracht kunnen worden gestopt, alleen na toediening van kalmeringsmiddelen).
Als u de medicijnen blijft gebruiken, kan dit leiden tot de ernstigste vorm: het maligne neuroleptisch syndroom. Naast de bovengenoemde neuropsychiatrische symptomen treden er ook lichamelijke veranderingen op: hoge temperatuur (41-42 graden Celsius) en volledige immobiliteit. Als in dit stadium geen intensieve therapie wordt toegepast, is de kans op overlijden groot.
Complicaties en gevolgen
Elk medicijn heeft naast een positief effect ook een ander effect op het lichaam. Dit geldt met name voor neuroleptica. Bij langdurig gebruik of bij een sterke dosisverhoging kunnen de volgende gevolgen en complicaties van het neuroleptisch syndroom optreden:
- Alle bewegingen worden versneld, een persoon moet constant bewegen, lopen en heel snel. De motorische activiteit van een persoon kan alleen worden onderbroken met behulp van kalmerende middelen.
- Een ander kenmerkend kenmerk is de constante oogbeweging: de blik is vluchtig, fixeert zich nergens langdurig op, er is een uitgesproken mimiek, de persoon steekt vaak zijn tong uit. Tegelijkertijd wordt hyperlordose opgemerkt.
- De gezichtsspieren worden aangetast, wat leidt tot veranderingen in de normale gelaatstrekken, maar deze toestand kan onveranderd blijven.
- De behandeling met neuroleptica gaat, naast de lichamelijke veranderingen, ook gepaard met depressieve gevoelens.
- Maag-darmklachten - langzame speekselvloed, zwaarte in de bovenbuik, gevoel van "barsten" in de leverstreek.
Bij abrupt stoppen met neuroleptica kunnen agressie, pijn in het hele lichaam, spierpijn, slaapstoornissen en depressie optreden - de patiënt is huilerig en rusteloos. Het gevaarlijkste aan abrupt stoppen met het medicijn is dat de onderliggende ziekte, die met deze medicijnen werd bestreden, terug kan komen. Neem in dat geval contact op met uw arts, zodat hij/zij de optimale dosis van het medicijn kan verlagen. Dit bereidt het lichaam voor op de voltooiing van de kuur en veroorzaakt op psychosomatisch niveau weinig schade.
Andere mogelijke complicaties van het neuroleptisch syndroom zijn:
- Acute skeletspiernecrose.
- Nierfalen.
- Hartritmestoornissen en hartinfarct.
- Aspiratiepneumonie.
- Ademhalingsfalen.
- Longembolie en diepe veneuze trombose.
- Leverfalen.
- DIC-syndroom.
- Terugval van psychiatrische ziekte na stopzetting van neuroleptica.
Diagnostics neuroleptisch syndroom
Het extrapiramidale syndroom als zodanig kent geen algemeen aanvaarde diagnostische criteria, waardoor de diagnose van het neuroleptisch syndroom beperkt blijft tot het uitsluiten van vergelijkbare pathologische aandoeningen. Differentiatie kan echter moeilijk zijn bij letale katatonie, maligne hyperthermie van niet-erfelijke aard en het serotoninesyndroom. Ter bevestiging wordt een anamnese afgenomen, een reeks analyses en functionele tests uitgevoerd en worden alle noodzakelijke onderzoeken voorgeschreven.
 [ 48 ], [ 49 ], [ 50 ], [ 51 ], [ 52 ]
[ 48 ], [ 49 ], [ 50 ], [ 51 ], [ 52 ]
Testen
De meest informatieve tests voor het neuroleptisch syndroom zijn gebaseerd op de studie van biologisch actieve lichaamsvloeistoffen, namelijk:
- het uitvoeren van een algemeen bloedonderzoek (verhoogde BSE tot 70 mm/u, laag percentage leukocyten, laag percentage eiwitfracties in het serummonster, ureum en creatinine boven normaal).
- urine voor klinische analyse;
- arterieel bloed om het gasgehalte erin te bepalen. (verhoogd stikstofgehalte).
- leverfunctietesten;
- bloedserum en urine voor toxicologisch onderzoek;
- punctie voor analyse van hersenvocht ter uitsluiting van meningitis, encefalitis, enz.;
- bepaling van de bloedstollingssnelheid.
Als de tests significante afwijkingen van de norm laten zien, sluiten instrumentele en differentiële diagnostiek andere aandoeningen uit. De patiënt met het neuroleptisch syndroom moet dan in het ziekenhuis worden opgenomen en verder behandeld. Afhankelijk van de vorm en het stadium van de ziekte kunnen we de verdere prognose voor de gezondheid van de patiënt bespreken.
 [ 53 ], [ 54 ], [ 55 ], [ 56 ], [ 57 ], [ 58 ], [ 59 ]
[ 53 ], [ 54 ], [ 55 ], [ 56 ], [ 57 ], [ 58 ], [ 59 ]
Instrumentele diagnostiek
Tot de meest informatieve laboratoriumtests behoort het onderzoek naar biologisch actieve lichaamsvloeistoffen, namelijk:
- het uitvoeren van een algemeen bloedonderzoek;
- urine voor klinische analyse;
- arterieel bloed om het gasgehalte erin te bepalen;
- leverfunctietesten;
- bloedserum en urine voor toxicologische screening;
- punctie voor analyse van hersenvocht;
- bepaling van de bloedstollingssnelheid.
De instrumentele diagnostiek van het neuroleptisch syndroom vindt plaats in twee fasen:
- organisatie van de thoraxfoto;
- Het doel van elektro-encefalografie is het monitoren van de elektrische geleidbaarheid van impulsen in de hersenen.
De resultaten van de NS-testen geven de volgende gegevens aan:
- detectie van leukocytose, verschuiving van de formule naar links;
- hoge creatinefosfokinase;
- bevestiging van metabole acidose.
Het maligne neuroleptisch syndroom wordt gekenmerkt door een verstoord elektrolytenevenwicht, een hoge alanineaminotransferase, aspartaataminotransferase, aldolase, lactaatdehydrogenase of melkzuurspiegel, een laag ijzergehalte in het serum, een hoog stikstofgehalte in het bloed, afbraak van spiereiwitten en de aanwezigheid ervan in de urine.
Differentiële diagnose
Het kan lastig zijn om het neuroleptisch syndroom in een vroeg stadium te herkennen, vooral omdat de symptomen worden toegeschreven aan de onderliggende ziekte. Het is ook gevaarlijk om de eerste symptomen te missen, omdat late differentiële diagnose van het neuroleptisch syndroom leidt tot maligniteit, wat de psychosomatische toestand van de patiënt verergert en mogelijk onomkeerbaar is.
Diagnose en differentiatie van deze aandoening zijn lastig vanwege de grote verscheidenheid aan vergelijkbare aandoeningen. Tijdens het onderzoek is het noodzakelijk om de volgende zaken uit te sluiten:
- goedaardig neuroleptisch extrapiramidaal syndroom (ontstaat zonder dat de temperatuur stijgt);
- verlies van helderheid van bewustzijn, rhabdomyolyseprocessen);
- katatonische toestand (het is noodzakelijk om de gegevens te verduidelijken bij het verzamelen van de anamnese);
- meningitis;
- encefalitis;
- bloedingen in de subcortex van de hersenen (bevestigd na een lumbaalpunctie);
- hitteberoerte (de huid is droog en de spieren zijn, in vergelijking met het zenuwstelsel, hypotoon);
- sluit de mogelijkheid van maligne hyperthermie uit (de anamnese kan pijnbestrijding met behulp van een gehalogeneerd anestheticum, succinylcholine-injecties omvatten);
- niet-convulsieve epilepsie;
- koortsen van infectieuze aard;
- serotoninesyndroom (voorgeschiedenis van het gebruik van antidepressiva, diarree, misselijkheid, maar geen significante spierafbraak);
- vergiftiging (amfetaminen, cocaïne, alcohol, barbituraten).
Met wie kun je contact opnemen?
Behandeling neuroleptisch syndroom
De medische aanpak bij een neuroleptisch syndroom vereist de snelst mogelijke stopzetting van het belangrijkste neurolepticum, gevolgd door een stapsgewijs herstel van alle functies. De behandeling van een neuroleptisch syndroom verloopt als volgt:
- De toediening van neuroleptica of andere medicijnen die de stoornissen veroorzaken (lithium, antidepressiva, setrons), wordt stopgezet.
- Stopzetting van de toediening van geneesmiddelen die de verschijnselen van rhabdomyolyse verergeren.
- Verwijdering van medicijnresten, ontgifting – maagspoeling, darmspoeling, toediening van enterosorbens, toediening van diuretica en, indien geïndiceerd, plasmazuivering.
- Er wordt dantroleen voorgeschreven, een medicijn dat de afgifte van calcium uit spiercellen blokkeert, spierspanning wegneemt, de temperatuur normaliseert en de groei van rhabdomyolyse blokkeert.
- Het uitvoeren van een elektroconvulsietherapieprocedure.
- Introductie van dopamine-antagonisten en corrigerende medicijnen - amantadine, bromocriptine. Het is noodzakelijk om cyclodol, mydocalm en baclofen voor te schrijven. Om de spierspanning te verminderen.
- Voor de vrijmaking van dopamine – dexamethason, methylprednisolon.
- Herstel van de water- en elektrolytenbalans. Monitoring van elektrolytenniveaus, suiker, preventieve maatregelen met betrekking tot de nierfunctie.
- Preventie van de ontwikkeling van maagzweren – toediening van ranitidine, omeprazol.
- Voorkomen van bloedstolsels.
- Normalisatie van de lichaamstemperatuur, antiperitoneale druk, lytisch mengsel, koude op de grote slagaders.
- Continue patiëntenzorg – preventie van doorligwonden en longontsteking.
Delirium na het innemen van cyclodol en bomocriptine vormen een minimaal gevaar en kunnen gemakkelijk worden geblokkeerd met kalmeringsmiddelen, maar hyperthermie, spierspasmen en immobiliteit vormen een direct levensbedreigend gevaar.
Spoedeisende hulp bij neuroleptisch syndroom
Het neuroleptisch syndroom kan een negatief gevolg van de behandeling met antipsychotica worden genoemd. De spoedeisende hulp bij het neuroleptisch syndroom is gericht op het elimineren van levensbedreigende symptomen. De symptomen manifesteren zich op drie gebieden:
- Vegetatief. Het optreden van tachycardie, verlaagde bloeddruk, zweten, speekselvloed, urine-incontinentie, bleke huid, lichtgevoeligheid, lethargie en algemene zwakte.
- Neurologisch. Verhoogde tonus van de gladde spieren, verminderde flexibiliteit van de ledematen als een "tandwiel", stuiptrekkingen, trillen van armen, benen en hoofd, hypermobiliteit. De spieren van de gezichtsschedel en gezichtsuitdrukkingen zijn onbeweeglijk ("maskerachtig"), het optreden van het Kulenkampff-Taranov-syndroom (stuipen van de slikspieren in combinatie met de drang om de tong uit te steken).
- Mentaal. Angst, innerlijke onrust, hypermobiliteit, opdringerigheid en slaapproblemen.
De gevaarlijkste aandoening tijdens de behandeling met neuroleptica is het maligne neuroleptisch syndroom. Dit wordt gekenmerkt door kritieke hyperthermie, vegetatieve stoornissen en de ontwikkeling van toxische dermatitis.
De spoedeisende hulp bij het neuroleptisch syndroom bestaat uit het volgende:
- Volledige stopzetting van neuroleptica en ziekenhuisopname op de intensive care.
- Toediening van koortswerende middelen.
- Bestrijdt uitdroging en een verstoord water-elektrolytenevenwicht.
- Amantadine intraveneus, na stabilisatie van de toestand - oraal.
- Benzodiazepinen intraveneus.
- Verbetering van de bloedmicrocirculatie.
- Bij ademhalingsproblemen – kunstmatige beademing.
- Onderzoek van de maag via de neusholte – voor voeding en hydratatie.
- Heparine om de vloeibaarheid van het bloed te verbeteren.
- Preventieve maatregelen om secundaire infectie te voorkomen.
- Indien nodig kan elektroconvulsietherapie worden toegepast.
 [ 60 ], [ 61 ], [ 62 ], [ 63 ]
[ 60 ], [ 61 ], [ 62 ], [ 63 ]
Medicamenteuze behandeling
Extrapiramidale stoornissen vereisen, net als andere psychosomatische aandoeningen, een dringende behandeling met medicijnen. Medicijnen voor het neuroleptisch syndroom worden voorgeschreven afhankelijk van de vorm en het stadium, dus de dosering van de basismedicatie kan door de arts worden aangepast.
Bij dyskinesie wordt akineton voorgeschreven in een dosering van 5 mg om de aandoening te verlichten. Indien niet beschikbaar, kan aminazine worden toegediend in een dosering van 25-50 mg via injectie + 2% cafeïne-oplossing onder de huid. Akineton kan niet worden voorgeschreven in combinatie met levodopa - dit verergert de dyskinetische stoornis. Bij gelijktijdig gebruik met alcohol wordt de werking van het centrale zenuwstelsel onderdrukt. Aminazine kan niet worden voorgeschreven bij cirrose, hepatitis, myxoedeem, nierfalen, hartafwijkingen, trombo-embolie, reuma, artritis, evenals bij alcohol-, barbituraten- en drugsvergiftiging.
Bij een extrapiramidaal syndroom in de acute fase worden antiparkinsoncorrectoren toegediend - cyclodol van 6 tot 12 mg, akineton, injectie met treblex (uitsluitend in combinatie met fluspirileen in één injectie) om spierspasmen te verlichten en de motoriek te normaliseren. Cyclodol dient onder voortdurend toezicht van een arts te worden voorgeschreven, aangezien het in hoge doseringen delirium en braken kan veroorzaken.
Naast medicamenteuze behandeling wordt een positieve dynamiek bereikt door plasmazuivering, waardoor extrapiramidale stoornissen in 2-3 procedures volledig worden geëlimineerd en de manifestaties van akinesie, spierhypertonie, tremor en hyperkinesie worden verzwakt. Depressieve toestand, melancholische overgang en emotionele toestand worden genormaliseerd.
Het voorkomen
Het gebruik van neuroleptica dient onder toezicht van de behandelend arts te gebeuren, met strikte naleving van de dosering en toedieningstermijnen. Preventie van het neuroleptisch syndroom bestaat uit het monitoren van de fysieke en mentale toestand van de patiënt en het bewaken van zijn vitale functies.
Als de psychische stoornis waarvoor de neuroleptica zijn voorgeschreven, een voortzetting van de behandeling vereist nadat er zich een of andere vorm van neuroleptisch syndroom heeft voorgedaan, dan kan de herhaalde behandeling pas worden hervat nadat de symptomen van NMS zijn verdwenen.
Bovendien wordt een herhaalde kuur met neuroleptica alleen onder klinisch toezicht in een ziekenhuisomgeving uitgevoerd. Dit is van vitaal belang, omdat het een recidief van het neuroleptisch syndroom helpt voorkomen en levensbedreigende complicaties voorkomt.
Neuroleptica zijn een zeer krachtige groep medicijnen. Ongecontroleerd gebruik en zelfmedicatie kunnen niet alleen leiden tot onderdrukking van de hersenfunctie, verlies van helderheid van bewustzijn en sociale isolatie, maar ook tot de dood.
Prognose
Langdurig gebruik van neuroleptica leidt vaak tot complicaties in de toekomst. De prognose van het neuroleptisch syndroom wordt verder gecompliceerd door het feit dat zich in de meeste gevallen een secundaire vorm van de ziekte ontwikkelt, die wordt gekenmerkt door een ernstig beloop en een overwicht aan neurologische aandoeningen. Dit leidt tot een kwaadaardig beloop van de ziekte en kan tot de dood leiden.
Onder de pathologieën die zich ontwikkelen op basis van secundair en maligne neuroleptisch syndroom, zijn gevallen van rhabdomyolyse (spiervezeldepletie en weefselatrofie) en functionele ademhalingsstoornissen geregistreerd - gevallen van longembolie, aspiratiepneumonie, longoedeem en ademnoodsyndroom. Ook het spijsverteringsstelsel wordt aangetast (ontwikkeling van leverfalen), het cardiovasculaire systeem (ritmestoornissen, elektrische geleiding van het hart tot aan de hartstilstand), multifocale infecties van het lichaam (bloedvergiftiging, infectieziekten van het urogenitale stelsel), schade aan het zenuwstelsel - ontwikkeling van cerebrale insufficiëntie.
Zonder de juiste behandeling ontwikkelt de primaire vorm van NS zich tot een ernstigere vorm van het beloop, maar zelfs met de juiste behandeling zijn recidieven niet uitgesloten. De ziekte vereist daarom strikte naleving van medische voorschriften en aanvullende zorg voor de persoon.
De mortaliteit door het neuroleptisch syndroom wordt momenteel geschat op 5-11,6%. De mortaliteit wordt veroorzaakt door een of meer complicaties (bijv. ademhalingsfalen, cardiovasculaire collaps, nierfalen, aritmie, trombo-embolie, diffuse intravasculaire stolling). Nierfalen is in 50% van de gevallen de doodsoorzaak.
 [ 70 ]
[ 70 ]

