Medisch expert van het artikel
Nieuwe publicaties
Proteus syndroom, of gedeeltelijk gigantisme.
Laatst beoordeeld: 04.07.2025

Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
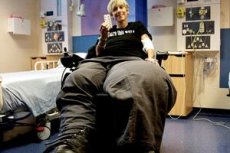
Een zeldzame ziekte, het Proteus-syndroom, is een genetische multisysteempathologie met uitgesproken klinische manifestaties, namelijk: selectief gigantisme, schade aan het bloed- en lymfestelsel.
De eerste vermelding van het syndroom werd gedaan door Michael Cohen in 1979. Vier jaar later kreeg de pathologie in Duitsland haar huidige naam: Proteus-syndroom, naar de oude Griekse godheid Proteus de Veelzijdige.
Het Proteus-syndroom wordt vaak verkeerd gediagnosticeerd als een hamartomateuze ziekte in de vorm van neurofibromatose, die op autosomaal dominante wijze wordt overgedragen.
Andere namen voor het Proteus-syndroom zijn: Proteus-syndroom, olifantsmensziekte, gedeeltelijk gigantisme-syndroom.
Epidemiologie
Het Proteus-syndroom wordt beschouwd als een uiterst zeldzame aandoening, aangezien er in de loop der tijd slechts zo'n tweehonderd vergelijkbare gevallen zijn ontdekt. Deze statistieken laten zien dat het syndroom bij minder dan één geval per miljoen pasgeborenen voorkomt.
Oorzaken Proteus-syndroom
De oorzaak van het Proteus-syndroom is een bepaalde genmutatie. We weten allemaal dat het menselijk lichaam een groot aantal DNA-ketens heeft die we van onze ouders hebben geërfd. Maar soms treedt er tijdens de embryonale ontwikkeling een genetische afwijking op, wat leidt tot het ontstaan van aangeboren erfelijke aandoeningen.
Het Proteus-syndroom wordt vastgesteld wanneer het AKT-gen is aangetast: dit eiwit is verantwoordelijk voor de snelheid van celgroei in het lichaam. Bij een gezonde persoon is het AKT-gen inactief. Bij patiënten met het Proteus-syndroom is dit gen actief en versnelt het de celgroei.
De ernst van de pathologie hangt af van het stadium van de zwangerschap waarin de genmutatie optrad. Hoe eerder dit stadium, hoe ernstiger het Proteus-syndroom zal zijn.
Momenteel werken wetenschappers aan de volgende vragen:
- Hoe kan een mutatie van één gen de groeisnelheid van totaal andere menselijke weefsels beïnvloeden?
- Waar hangt selectieve weefselgroei van af? Waarom ervaren sommige patiënten hypertrofie van de huid, terwijl anderen hypertrofie van de botten en/of bloedvaten ervaren?
Risicofactoren
De exacte factoren die de ontwikkeling van het Proteus-syndroom beïnvloeden, zijn onbekend. Wetenschappers hebben echter een aantal factoren geïdentificeerd die theoretisch zouden kunnen bijdragen aan de ontwikkeling van een dergelijke pathologie bij een kind:
- ongeplande bevruchting;
- gebrek aan medisch toezicht op de zwangerschap;
- virale ziekten bij zwangere vrouwen;
- gebruik van verboden drugs tijdens de zwangerschap, evenals chronische en acute intoxicatie;
- roken en alcohol drinken tijdens de zwangerschap;
- verslaving;
- onvoldoende inname van vitaminen en andere essentiële stoffen in het lichaam van de zwangere vrouw;
- slechte ecologie, straling, beroepsrisico's.
Pathogenese
De pathogenese van het Proteus-syndroom is nog niet volledig onderzocht. Het is alleen bekend dat de ontwikkeling van de pathologie wordt veroorzaakt door mozaïcisme van somatische cellen – een afwijking in de combinatie van geslachtschromosomen volgens een dominant gen, dat nog niet is geïdentificeerd.
Deze theorie wordt echter ook door sommige wetenschappers in twijfel getrokken, omdat er geïsoleerde gevallen zijn bekend van lichte symptomen van de ziekte bij de ouders van getroffen personen.
Het naast elkaar bestaan van hyper- en hypoplasie bij het Proteus-syndroom suggereert een mogelijke embryonale somatische recombinatie die resulteert in het verschijnen van minstens drie cellulaire subtypes: normale, hypertrofische en atrofische cellulaire structuren.
Symptomen Proteus-syndroom
Meestal verschillen mensen met het Proteus-syndroom niet van andere kinderen in de babytijd: pathologische veranderingen beginnen zich in de loop der jaren te manifesteren. Het is in het begin erg moeilijk om het Proteus-syndroom te diagnosticeren, omdat de eerste tekenen van de ziekte per patiënt kunnen verschillen. Het enige karakteristieke symptoom van de ziekte is weefselproliferatie. Elk weefsel in het menselijk lichaam kan prolifereren: bot-, spier- en vetweefsel, evenals bloedvaten en lymfevaten. De proliferatie kan vrijwel elk orgaan aantasten. Een groter percentage weefselproliferatie wordt echter waargenomen in de ledematen en in het hoofd.
Het Proteussyndroom heeft een directe invloed op de vermindering van de levensverwachting van de patiënt, wat te wijten is aan frequente problemen met de bloedvaten. Trombo-embolie, trombose, enz. komen vaak voor. Tumoren en afwijkingen aan het endocriene systeem komen eveneens vaak voor.
Het syndroom zelf heeft geen invloed op de afname van het intellectuele niveau van de patiënt, maar de pathologische proliferatie van zenuwweefsel kan een aanzienlijke vertraging in de geestelijke ontwikkeling veroorzaken.
De eerste tekenen van het syndroom kunnen zich voordoen bij kinderen vanaf 2 of 4 jaar. Dit zijn meestal de volgende symptomen:
- toename in de omvang van een van de ledematen;
- toename van de omvang van individuele botten;
- plaatselijke verdichting en verdikking van bepaalde huidgebieden, bijvoorbeeld in het gezicht, op de handpalmen en op de voeten;
- ontwikkeling van tumorprocessen.
Complicaties en gevolgen
- Hypertrofische asymmetrie van de armen, benen en vingers, hemihyperplasie, megalospondylodysplasie.
- Kromming van de wervelkolom.
- Vergroting van de tong, pathologische proliferatie van onveranderd botweefsel van de schedel (hyperostose), microcefalie.
- Vaatdefecten, lipomen en naevi (bindweefsel, opperhuid).
- Lokale invasieve defecten van vetweefsel of bloedvaten.
- Cystevorming in de longen.
- Vorming van bloedstolsels in diepe vaten, longtrombo-embolie.
- Cystevormingen in de aanhangsels, goedaardige tumoren van de parotisklieren, sommige vormen van oncologie.
- Scheelzien.
- Afwijkingen van de gebitsrij.
- Verstandelijke beperking, problemen met schoolprestaties.
Diagnostics Proteus-syndroom
Het is vrijwel onmogelijk om het Proteus-syndroom in een vroeg stadium te diagnosticeren, omdat de belangrijkste diagnostische criteria de karakteristieke symptomen van de ziekte zijn:
- weefselproliferatie;
- onevenredige hypertrofie van de ledematen;
- vergroting van organen of lichaamsdelen;
- kromming van de wervelkolom als gevolg van een onevenredige ontwikkeling van de wervels;
- cystische afwijkingen;
- lipomen, defecten van het bloedsomloop- en lymfestelsel.
Er zijn geen tests om de diagnose van het Proteus-syndroom te bevestigen. Bloedstollingsindicatoren worden gecontroleerd, aangezien de ziekte wordt gekenmerkt door trombose en trombo-embolie.
Instrumentele diagnostiek kan bestaan uit röntgenonderzoek, MRI, computertomografie, angiografie, encefalografie, enzovoort.
- Met behulp van röntgenfoto's kan de toestand van een kromme wervelkolom worden beoordeeld, evenals veranderingen in het botweefsel van de ledematen of vingers.
- Tomografische onderzoeksmethoden helpen bij het beoordelen van de toestand van de schedelholte, het identificeren van defecten in de hersenontwikkeling en het opsporen van vasculaire afwijkingen, tumoren, cysten, etc.
- Bij epileptische aanvallen wordt encefalografie voorgeschreven om de oorzaak ervan vast te stellen.
- Met behulp van angiografie en dopplerografie kunnen we vaststellen of er sprake is van trombose en embolie in de diepe bloedvaten.
Soms schrijven artsen bij het Proteus-syndroom, vooral als er sprake is van tumorprocessen, een histologisch onderzoek met een voorafgaande biopsie voor.
 [ 28 ]
[ 28 ]
Differentiële diagnose
Differentiële diagnose van het Proteus-syndroom wordt uitgevoerd bij de volgende ziekten:
- met het Klippel-Trenaunay-Weber-syndroom;
- met neurofibromatose;
- met encefalocraniolipomatose;
- met lipomatose-hemihyperplasie-syndroom.
Met wie kun je contact opnemen?
Behandeling Proteus-syndroom
Het Proteus-syndroom wordt beschouwd als een ongeneeslijke ziekte. Vroegtijdige diagnose van de ziekte maakt het echter mogelijk om de belangrijkste tekenen van pathologie succesvol te behandelen en complicaties te voorkomen. Bij kromming van de wervelkolom, overmatige botgroei of beenlengteverschil wordt de patiënt bijvoorbeeld een speciaal orthopedisch hulpmiddel aangeboden.
Indien de stoornis in het hematopoëtische systeem wordt waargenomen, of indien de groei van tumoruitlopers wordt gedetecteerd, dient de patiënt met het Proteus-syndroom onder levenslang medisch toezicht te staan.
De medicamenteuze behandeling van het Proteus-syndroom bestaat uitsluitend uit het voorschrijven van symptomatische medicijnen. Deze omvatten pijnstillers (ibuprofen, ketolong), diuretica (furosemide, lasix), anticoagulantia (heparine, fragmin, fondaparinux, tinzaparine), vasopressoren (dopamine, dobutamine) en trombolytica (urokinase, streptokinase, alteplase).
Geneesmiddelen die zijn goedgekeurd voor gebruik bij het Proteus-syndroom
Toedieningswijze en dosering |
Bijwerkingen |
Speciale instructies |
|
Ibuprofen |
Bij pijn, neem 600 mg 2-3 maal daags. |
Het innemen van het medicijn kan gepaard gaan met misselijkheid, dyspepsie en maagpijn. |
Ibuprofen wordt niet gebruikt bij hematopoëtische disfunctie. |
Lasix |
Bij oedeem, neem 20-80 mg per dag, met een mogelijke verdere verhoging van de dosering. |
Mogelijke bloeddrukverlaging, zwakte, hoofdpijn, dorst, allergieën. |
Het innemen van het medicijn moet gecombineerd worden met compensatie van elektrolytstoornissen. |
Tinzaparine |
Het wordt gebruikt als antistollingsmiddel volgens individuele behandelingsregimes. |
Bij langdurige behandeling kunnen er bloedingscomplicaties ontstaan. |
Het medicijn wordt gebruikt met voortdurende controle op de mate van bloedstolling. |
Dobutamine |
Het medicijn wordt volgens individueel gekozen behandelschema’s gebruikt. |
Bij langdurige behandeling kunnen er hartritmestoornissen en veranderingen in de bloeddruk optreden. |
Bij behandeling met dit medicijn is het noodzakelijk om de hartslag, bloeddruk en diurese te controleren. |
Streptokinase |
Het geneesmiddel wordt intraveneus toegediend via een infuus, met een gemiddelde dosering van 250.000 IE in 50 ml zoutoplossing, met een snelheid van 30 druppels/min. |
Een hyperreactie op eiwitten is mogelijk: hoofdpijn, misselijkheid, koorts. |
De behandeling bestaat uit het controleren van de bloedstollingsparameters en het fibrinogeengehalte. |
Vitaminen
Het dieet van iemand met het Proteus-syndroom moet verrijkte en evenwichtige maaltijden bevatten. Daarnaast kunnen periodiek extra vitamines worden ingenomen, met name om de bloedvaten en het hart te versterken en de conditie en structuur van cellen en weefsels te verbeteren.
- Riboxin - heeft een gunstige invloed op de stofwisseling en de leverfunctie
- Asparkam – voorkomt problemen met het cardiovasculaire stelsel.
- Doppelherz bevat kalium, wat essentieel is voor een ziek organisme, en nuttige omega 3-zuren.
- Sophora is een medicijn ter voorkoming van vaatziekten en hartziekten.
- Ascorutine is een medicijn dat de normale conditie van de vaatwand behoudt en trombusvorming voorkomt.
Vitaminepreparaten worden doorgaans individueel voorgeschreven, omdat sommige patiënten intolerant kunnen zijn voor een of meerdere bestanddelen.
Fysiotherapiebehandeling
Fysiotherapie bij het Proteus-syndroom is meestal gericht op het behoud van de functie van het cardiovasculaire systeem en het verbeteren van de coronaire en perifere bloedsomloop. Door een verbeterde bloedsomloop neemt het zuurstoftransport toe, worden de processen in het centrale en autonome zenuwstelsel gefaciliteerd en worden neuro-endocriene en immuunreacties genormaliseerd.
Er zijn verschillende fysiotherapiemethoden beschikbaar om de conditie van een patiënt met het Proteus-syndroom te verbeteren, afhankelijk van de dominante manifestatie van de ziekte.
Contra-indicaties voor fysiotherapie kunnen zijn:
- onstabiele angina pectoris;
- ernstig circulatiefalen;
- ernstige hartritmestoornissen;
- aneurysma;
- koortsachtige aandoeningen;
- oncologie en vermoeden van soortgelijke processen;
- trombo-embolie;
- hartaanval-longontsteking.
De keuze voor een specifieke procedure bij het Proteus-syndroom hangt af van de ernst van de functionele stoornis van het cardiovasculaire stelsel, de toestand van het zenuwstelsel en het neurohumorale stelsel die de bloedsomloop reguleren, en de aanwezigheid van andere problemen in het lichaam.
Volksremedies
Om de kwaliteit van het bloed bij het Proteus-syndroom te verbeteren, wordt aangeraden om regelmatig dranken te drinken die gemaakt zijn van viburnumbessen, duindoorn, veenbessen en bosbessen.
Ter voorkoming van trombusvorming bij het Proteus-syndroom worden theeën en infusies op basis van klein hoefblad, moerasspirea, astragalus, smeerwortel en frambozenblad als nuttig beschouwd. Trek 1 eetlepel kruiden in ½ liter kokend water en laat het afkoelen onder het deksel. Drink driemaal daags een half glas van dit medicijn.
De beroemde gemberthee is zeer heilzaam: het verdunt het bloed, verbetert de bloedsomloop en voorkomt de ophoping van gifstoffen. Om medicinale gemberthee te bereiden, rasp je een stukje gemberwortel en giet je er kokend water over. Laat het 20 minuten trekken. Voeg na afkoeling een beetje honing en/of citroen toe aan de thee. Om de lymfecirculatie te verbeteren, kun je een snufje kaneel aan de thee toevoegen.
Als er zwelling is ontstaan in de aangetaste weefsels, kunt u het volgende doen: leg een in plakjes gesneden tomaat op de aangetaste plekken. Vervang de plakjes na 3-4 uur door verse plakjes.
Een voorbeeld van de behandeling van het Proteus-syndroom met mumiyo:
- Los 8 g mumiyo op in 500 ml gekookt water;
- Drink 1 eetlepel 's ochtends op een lege maag gedurende 10 dagen.
De behandeling kan na 5 dagen worden herhaald. Er worden in totaal 4 kuren aanbevolen.
De aangedane plekken kunnen behandeld worden met een zalf. Deze bestaat uit 20% verdunde mumiyo gemengd met vaseline.
 [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ]
[ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ]
Kruidenbehandeling
- De ginsengwortelstok wordt oraal ingenomen vóór de maaltijd - 20 druppels tinctuur in alcohol driemaal daags, of in tabletten van 0,15-0,3 g driemaal daags. De gebruiksduur is ½ tot 1 maand.
- Maak een mengsel van 20 g duindoornschors, 80 g berkenbladeren en 100 g wilgenschors. Maak een aftreksel van 1 eetlepel van het mengsel en 250 ml kokend water. Drink dagelijks 2 glazen van het medicijn.
- Neem gedurende een maand maximaal 3 maal daags 20 druppels knoflooktinctuur, of 25 druppels uientinctuur drie maal daags.
- Bij oedeem worden kruidenthee bereid op basis van berkenbladeren, paardenstaartgras, peterseliewortelstokken, jeneverbessen, paardenbloemwortelstokken en rozenbottels.
Homeopathie
Tegenwoordig erkennen veel medisch specialisten de effectiviteit van homeopathische geneesmiddelen bij de behandeling van diverse ziekten, waaronder chronische. Er zijn ook homeopathische middelen die de symptomen van een ziekte zoals het Proteus-syndroom kunnen helpen, zo niet genezen, dan toch aanzienlijk verminderen.
Lymphomyosot is bijvoorbeeld een complex homeopathisch geneesmiddel dat in Duitsland wordt geproduceerd en dat meerdere nuttige functies tegelijk vervult in het lichaam:
- verwijdert giftige stoffen, weefselafbraakproducten en stofwisseling;
- stopt pathologische weefselgroei;
- voorkomt de vorming van oedeem.
Lymphomyosot is verkrijgbaar bij apotheken in de vorm van druppels, tabletten of injectievloeistof. Het wordt aanbevolen om het medicijn driemaal daags (tabletten of druppels) of 1-3 keer per week (intramusculaire of subcutane injecties) te gebruiken zoals voorgeschreven door een arts. De behandeling met Lymphomyosot kan lang duren, tot enkele maanden indien nodig.
Om de effectiviteit van het medicijn te versterken, kan het gecombineerd worden met andere homeopathische middelen. De meest gebruikte middelen zijn: conium, thuja en calcium fluoricum. Minder vaak en afhankelijk van de indicatie: solanum tuberosum, succinum, apis en tropaeolum.
Bovendien is het afgelopen decennium actief gebruik gemaakt van versterkte chalonmiddelen (medicijnen die de mitotische celdeling reguleren), epidermale groeifactor (EGF)-middelen en fibroblastgroeifactor (FGF)-middelen.
De genoemde medicijnen hebben vrijwel geen vervelende bijwerkingen, maar kunnen de toestand van patiënten met het Proteus-syndroom aanzienlijk verbeteren.
Chirurgische behandeling
Sommige soorten weefselgroei bij het Proteus-syndroom vereisen chirurgische correctie. Bijvoorbeeld bij kaakafwijkingen zijn de volgende afwijkingen mogelijk:
- chirurgische orthodontische correctie van de beet;
- het opbouwen van de individuele tanden, het vormen van een correcte rij tanden;
- kaakchirurgie, enz.
Bij huid- en onderhuidse gezwellen en oppervlakkige hemangiomen kan laserverwijdering of cryodestructie worden toegepast. Cysten en tumoren (inclusief inwendige) worden operatief verwijderd.
- Een operatie kan noodzakelijk zijn bij progressieve kromming van de wervelkolom, overmatige verlenging van de vingers, etc.
- Een chirurgische ingreep is gerechtvaardigd bij de aanwezigheid van gezwellen die de normale ademhaling, het gezichtsvermogen, het gehoor en die zich in de buurt van vitale organen bevinden, belemmeren.
- Groeiwijzen die snel groeien, worden altijd verwijderd.
Sommige operaties voor het Proteus-syndroom worden om esthetische redenen uitgevoerd, bijvoorbeeld als er weefselgroei in het gezicht of hoofd wordt aangetroffen.
Het voorkomen
Wetenschappers hebben de zogenaamde "10 geboden" opgesteld voor vrouwen om geboorteafwijkingen bij hun toekomstige kinderen te voorkomen, waaronder het voorkomen van het Proteus-syndroom. Deze "geboden" bestaan uit de volgende aanbevelingen:
- Een vrouw in de vruchtbare leeftijd, die seksueel actief is en geen anticonceptie gebruikt, moet erop voorbereid zijn dat ze op elk moment zwanger kan worden.
- Een zwangerschap moet altijd verstandig gepland worden, en het is raadzaam om dit te doen vóór de leeftijd van 30-35 jaar.
- Gedurende de gehele zwangerschap is het noodzakelijk om een arts te bezoeken en het verloop van de zwangerschap en de toestand van de foetus in de gaten te houden.
- Het is raadzaam om je vóór de zwangerschap te laten vaccineren tegen rodehond. Vermijd tijdens de zwangerschap contact met mensen die besmet zijn met virusziekten: bezoek geen openbare plaatsen tijdens epidemieën, was je handen met zeep bij terugkomst van de straat, enz.
- Het is ten strengste verboden om tijdens de zwangerschap medicijnen te gebruiken zonder toestemming van een arts.
- U mag geen alcohol drinken, roken of drugs gebruiken.
- Om verder te gaan op het vorige punt: rookruimtes en -kamers moeten worden vermeden.
- Het is noodzakelijk om een kwalitatief hoogstaand en evenwichtig dieet te volgen en voldoende plantaardige voedingsmiddelen te consumeren.
- Zorg ervoor dat u tijdens uw zwangerschap voldoende rust neemt en uw lichaam niet overbelast met fysieke arbeid.
- Als u twijfels of vermoedens heeft, dient u een arts te raadplegen.
Prognose
Allerlei complicaties, zoals een afwijkende functie van het centrale zenuwstelsel, een snel toenemende kromming van de wervelkolom, trombose en schade aan inwendige organen, kunnen de kwaliteit en de duur van het leven van patiënten met het Proteus-syndroom negatief beïnvloeden.
Hoe eerder de diagnose wordt gesteld, hoe groter de kans dat de patiënt veel complicaties kan voorkomen. Tijdige preventieve en therapeutische maatregelen kunnen de kwaliteit van leven positief beïnvloeden en de duur ervan verlengen.
Over het algemeen weerhoudt het Proteus-syndroom patiënten die geen chirurgische behandeling nodig hebben er niet van om een relatief actieve levensstijl te leiden.
 [ 42 ]
[ 42 ]

