Medisch expert van het artikel
Nieuwe publicaties
Behandeling van astrocytoom van de hersenen en het ruggenmerg
Laatst beoordeeld: 04.07.2025

Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
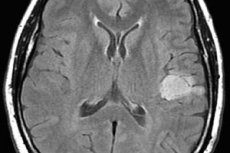
Astrocytoom van de hersenen is een verzamelnaam voor verschillende varianten van het tumorproces van gliaweefsel, die verschillen in hun agressiviteit in groei, de kans op degeneratie tot een kwaadaardige tumor en de prognose van de behandeling. Het is duidelijk dat we niet kunnen spreken van een algemeen behandelplan. Tegelijkertijd verschillen niet alleen de benaderingen voor de behandeling van verschillende soorten astrocytomen, maar ook de behandelschema's per individuele patiënt.
Er bestaan officieel speciaal ontwikkelde protocollen voor de diagnose en behandeling van astrocytoom als een van de gliale tumoren, evenals aanbevolen behandelregimes voor specifieke tumortypen, rekening houdend met de mate van maligniteit. In het buitenland werkt de geneeskunde volgens een gemeenschappelijk, bewezen protocol voor de behandeling van goedaardige en kwaadaardige tumoren, wat goede resultaten oplevert. In ons land is er geen sprake van een dergelijke eenheid. Behandelprotocollen worden vaak opgesteld door behandelend artsen, met de nadruk op hun eigen ervaring, hoewel ze in feite door specialisten zouden moeten worden ontwikkeld ter ondersteuning van de praktiserende arts.
In Oekraïne bevindt de implementatie van behandelprotocollen die artsen vertrouwd maken met effectieve methoden voor het diagnosticeren en behandelen van een specifieke ziekte (in dit geval astrocytoom) en patiënten in staat stellen de rechtvaardiging van de handelingen van de arts te controleren, zich nog in de ontwikkelingsfase. Weinig specialisten gebruiken internationale methoden, en binnenlandse methoden worden vaak door de verkeerde mensen samengesteld en beantwoorden de verkeerde vragen (ze stellen de kosten van de behandeling voorop, wat het leven van de patiënt niet helpt redden, terwijl de bestaande methoden niet de nodige aandacht krijgen).
Het is duidelijk dat zelfs de meest wetenschappelijke protocollen die behandelmethoden met bewezen effectiviteit aanbieden, geen dogma zijn. De geneeskunde staat niet stil en ontwikkelt steeds meer nieuwe methoden die het mogelijk maken een patiënt te redden en zijn leven zoveel mogelijk te verlengen. Bestaande protocollen, die in wezen gedocumenteerde klinische aanbevelingen zijn, zouden daarom regelmatig moeten worden aangepast om het werk van de arts te optimaliseren.
Behandeling met onbewezen effectiviteit, gebaseerd op de kennis en ervaring van een specifieke arts, is een van de redenen voor een slechte prognose van de ziekte. In de oncologie is tijd van essentieel belang en heeft de arts niet het recht om een fout te maken door verschillende behandelmethoden op de patiënt uit te proberen. Behandelprotocollen voor tumoren van verschillende maligniteiten zijn ontworpen om het werk van de arts te vergemakkelijken en zo effectief mogelijk te maken. Niemand verbiedt het gebruik van nieuwe methoden met onbewezen effectiviteit met toestemming van de patiënt of zijn familieleden, maar dit moet binnen het kader van het behandelprotocol gebeuren als ondersteunende procedures.
Omdat de behandeling van tumorziekten verschillende soorten zorg voor de patiënt omvat, is het behandelprotocol voor dergelijke patiënten gebaseerd op de relevante protocollen (bijvoorbeeld protocollen voor het verlenen van palliatieve zorg bij pijnsyndroom en bloedingen bij terminaal zieke patiënten), die niet alleen in de praktijk van oncologische ziekenhuizen worden gebruikt.
Tegenwoordig omvatten de behandelprotocollen voor astrocytomen het gebruik van standaardmethoden zoals chirurgie, chemotherapie en radiotherapie. Dit heeft niets te maken met radiotherapie, maar is in wezen een effect op de laesie met ioniserende straling (radiotherapie). Laten we deze methoden eens nader bekijken.
Chirurgische behandeling van astrocytomen
Terwijl bij de behandeling van de meeste somatische aandoeningen, waar een chirurgische ingreep noodzakelijk is, een operatie als een extreme maatregel wordt beschouwd, verdient deze in het geval van een tumorproces de voorkeur. Klassieke chirurgie wordt als de veiligste van alle tumorbehandelingsmethoden voor de mens beschouwd, omdat de gevolgen ervan niet te vergelijken zijn met de gevolgen van chemotherapie en bestraling. Het is echter niet altijd mogelijk om een tumor operatief te verwijderen, dus de beslissing om een operatie uit te voeren wordt genomen met inachtneming van het concept "operabiliteit".
De noodzaak van een operatie voor een hersenastrocytoom is te wijten aan de aanwezigheid van een hersentumor. Naarmate het neoplasma groeit (ongeacht de maligniteit), neemt het massa-effect toe (gevolgen zijn compressie van de hersenvaten, vervorming en verplaatsing van de structuren). Bij het bepalen van de mogelijke reikwijdte van een chirurgische ingreep wordt rekening gehouden met de leeftijd van de patiënt, zijn algemene toestand (de toestand van de patiënt volgens de Karnovsky- en Glasgow-schaal), de aanwezigheid van bijkomende ziekten, de locatie van de tumor en de chirurgische toegankelijkheid. De taak van de chirurg is om zoveel mogelijk componenten van de tumor te verwijderen, de risico's op functionele complicaties en overlijden te minimaliseren, de vochtafvoer (circulatie van het hersenvocht) te herstellen en de morfologische diagnose te verduidelijken. De operatie moet zo worden uitgevoerd dat de kwaliteit van leven van de patiënt niet wordt aangetast, maar dat hij/zij een min of meer volledig leven kan leiden.
De keuze van de chirurgische tactiek is gebaseerd op de volgende punten:
- locatie en chirurgische toegankelijkheid van de tumor, de mogelijkheid van volledige verwijdering ervan,
- leeftijd, toestand van de patiënt volgens Karnovsky, bestaande gelijktijdige ziekten,
- de mogelijkheid om de gevolgen van het massa-effect te verminderen met behulp van de gekozen operatie,
- interval tussen operaties in geval van terugkerende tumor.
Chirurgische behandelingsmogelijkheden voor hersentumoren omvatten open en stereotactische biopsie, volledige of gedeeltelijke tumorresectie. Verwijdering van een hersenastrocytoom heeft verschillende doelen. Enerzijds biedt het de mogelijkheid om de intracraniële druk en de intensiteit van neurologische symptomen te verminderen door het tumorvolume maximaal te verkleinen. Anderzijds is het de beste optie om de benodigde hoeveelheid biomateriaal te verzamelen voor histologisch onderzoek om de maligniteit van de tumor nauwkeurig te bepalen. De tactiek van verdere behandeling hangt af van deze laatste factor.
Als het onmogelijk is om de gehele neoplasma te verwijderen (totale verwijdering van een astrocytoom betekent verwijdering van de tumor binnen het zichtbare gezonde weefsel, maar niet minder dan 90% van de tumorcellen), wordt partiële resectie toegepast. Dit zou de symptomen van intracraniële hypertensie moeten helpen verminderen en biedt tevens materiaal voor een completer onderzoek van de tumor. Volgens onderzoek is de levensverwachting van patiënten na totale tumorresectie hoger dan die van patiënten met subtotale resectie [ 1 ].
Tumorverwijdering wordt meestal uitgevoerd door middel van craniotomie, waarbij een opening wordt gemaakt in de zachte en benige bekleding van het hoofd, waardoor de tumor operatief wordt verwijderd met behulp van microchirurgische apparatuur, navigatie- en controle-optica. Na de operatie worden de hersenvliezen hermetisch afgesloten met een implantaat. Ook een open biopsie wordt op deze manier uitgevoerd.
Bij een stereotactische biopsie wordt het te onderzoeken materiaal met een speciale naald afgenomen. De minimaal invasieve ingreep wordt uitgevoerd met behulp van een stereotactisch frame en een navigatiesysteem (tomograaf). Het biomateriaal wordt met een speciale naald afgenomen zonder een craniotomie uit te voeren. [ 2 ] Deze methode wordt in bepaalde gevallen gebruikt:
- als de differentiële diagnose moeilijk is (het is niet mogelijk om de tumor te onderscheiden van ontstekings- en degeneratieve haarden, metastasen van een andere tumor, enz.),
- als het niet mogelijk is de tumor operatief te verwijderen (bijvoorbeeld omdat er contra-indicaties zijn voor een operatie) of als verwijdering als niet zinvol wordt beschouwd.
Voor een zeer nauwkeurige diagnose dient het materiaal voor het histologisch onderzoek een weefselgebied te zijn waarin zich veel contrastmiddel ophoopt.
Bij oudere patiënten of patiënten met ernstige somatische aandoeningen kan zelfs het gebruik van minimaal invasieve diagnostische methoden aanleiding geven tot bezorgdheid. In dit geval zijn de behandelstrategieën gebaseerd op klinische symptomen en tomogramgegevens.
Na verwijdering van een hersenastrocytoom is histologisch onderzoek verplicht om het type tumor en de mate van maligniteit te bepalen. Dit is noodzakelijk om de diagnose te verduidelijken en kan van invloed zijn op de behandelstrategieën van de patiënt, aangezien de kans op een foutieve diagnose zelfs na stereotactische en soms open biopsie blijft bestaan, wanneer een onbeduidend deel van de tumorcellen voor onderzoek wordt afgenomen. [ 3 ] Tumordegeneratie is een geleidelijk proces, waardoor niet alle cellen in het beginstadium van maligniteit atypisch kunnen zijn.
De definitieve en betrouwbare diagnose wordt gesteld op basis van de conclusie over de aard van de tumor door 3 pathomorfologen. Indien bij een kind jonger dan 5 jaar een kwaadaardige tumor wordt vastgesteld, wordt aanvullend genetisch onderzoek voorgeschreven (immunohistochemische methode wordt gebruikt om de deletie van het INI-gen te onderzoeken, wat kan leiden tot een verandering in de eigenschappen van cellen en hun ongecontroleerde deling).
Immunohistochemische analyse van de tumor met het IDH1-antilichaam wordt ook uitgevoerd bij glioblastoom. Dit maakt voorspellingen mogelijk over de behandeling van deze agressieve vorm van kanker, die binnen een jaar (en alleen als de behandeling wordt voortgezet) leidt tot de dood van hersencellen.
Histologisch onderzoek van tumorweefsel maakt het alleen mogelijk een onweerlegbare diagnose te stellen als er voldoende biomateriaal aanwezig is. Als er weinig biomateriaal aanwezig is, worden er geen tekenen van maligniteit gevonden en bedraagt de focale proliferatieve activiteitsindex (Ki-67-marker) niet meer dan 8%, dan kan de diagnose tweeledig zijn: "astrocytoom WHO-graad 2 met een neiging tot graad 3", waarbij WHO de internationale afkorting is van de Wereldgezondheidsorganisatie. [ 4 ] Immunohistochemische analyse van eiwitten van de Bcl-2-, Bcl-X- en Mcl-1-familie wordt ook uitgevoerd [ 5 ]. Een correlatie tussen ATRX, IDH1 en p53 in glioblastoom en de overleving van de patiënt is bewezen. [ 6 ]
Als het gaat om een maligne astrocytoom zonder necrotische haarden en met onvoldoende biopsiemateriaal, kan de diagnose "maligne astrocytoom WHO graad 3-4" worden gesteld. Deze formulering bevestigt eens te meer dat astrocytomen vatbaar zijn voor progressie en degeneratie tot een maligne tumor. Daarom kunnen zelfs neoplasmata van maligniteit graad 1-2 beter worden behandeld zonder te wachten tot hun eigenschappen en gedrag veranderen.
Moderne technologieën (radiochirurgie)
Kleine tumoren in een vroeg stadium van de ziekte kunnen, indien geïndiceerd, worden verwijderd met minimaal invasieve technieken. Dit omvat stereotactische radiochirurgie, waarbij goedaardige en kwaadaardige tumoren worden verwijderd zonder weefselincisies, en craniotomie met ioniserende straling.
Tegenwoordig gebruiken neurochirurgen en neuro-oncologen twee effectieve systemen: een cybermes op basis van fotonenbestraling en een gammames met behulp van gammastraling. De laatste wordt alleen gebruikt voor intracraniële operaties. Het cybermes kan worden gebruikt om tumoren op verschillende locaties te verwijderen zonder rigide traumatische fixatie (bij gebruik van een gammames wordt het hoofd van de patiënt gefixeerd met een metalen frame dat in de schedel is geschroefd; voor het cybermes is een thermoplastisch masker voldoende), pijn en het gebruik van anesthesie. [ 7 ], [ 8 ], [ 9 ], [ 10 ]
Astrocytoom van de hersenen kan zowel in het hoofd als in het ruggenmerg voorkomen. Met behulp van het cybermes kunnen dergelijke tumoren worden verwijderd zonder traumatische ingrepen aan de wervelkolom.
Bij het verwijderen van astrocytomen in de hersenen zijn de belangrijkste vereisten:
- tumorverificatie, d.w.z. beoordeling van de morfologische aard van de neoplasma, verduidelijking van de diagnose door biopsie,
- de tumor is niet groter dan 3 cm in diameter,
- afwezigheid van ernstige hart- en vaatziekten (ECG is vereist),
- de Karnofsky-status van de patiënt is niet lager dan 60%,
- de toestemming van de patiënt voor het gebruik van radiotherapie (dit is wat gebruikt wordt in radiochirurgische systemen).
Het is duidelijk dat het niet verstandig is om een vergevorderde ziekte met deze methode te behandelen. Het heeft geen zin om een enorme tumor lokaal te bestralen zonder deze operatief te verwijderen, aangezien er geen zekerheid is dat alle pathologische cellen zullen afsterven. De effectiviteit van radiochirurgie bij de behandeling van diffuse tumoren met een onscherpe lokalisatie is eveneens twijfelachtig, aangezien ioniserende straling niet alleen de dood van kankercellen, maar ook van gezonde hersencellen veroorzaakt, wat bij een grote tumor iemand in alle opzichten invalide kan maken.
Een nadeel van radiochirurgie is dat het onmogelijk is om de tumor na verwijdering te verifiëren, omdat er geen biologisch materiaal is voor histologisch onderzoek.
Radiotherapie voor astrocytomen
Het gebruik van radiochirurgische technologieën voor de behandeling van goedaardige en hooggedifferentieerde kwaadaardige astrocytomen in een vroeg stadium van hun ontwikkeling geeft een alomvattend antwoord op de vraag of astrocytomen bestraald moeten worden. Radiotherapie remt niet alleen de tumorgroei, maar veroorzaakt ook de dood van kankercellen.
Radiologische therapie wordt meestal gebruikt bij kwaadaardige gezwellen; goedaardige tumoren kunnen operatief worden verwijderd. Maar de verraderlijkheid van gliale tumoren, bestaande uit astrocyten, ligt in hun aanleg voor recidief. Zowel kwaadaardige als goedaardige tumoren kunnen recidief zijn. Recidief van goedaardige astrocytomen in de hersenen gaat vaak gepaard met de degeneratie van een over het algemeen veilige tumor tot een kankergezwel. Daarom kiezen artsen ervoor om op safe te spelen en het resultaat van de operatie te consolideren met behulp van radiotherapie. [ 11 ]
Indicaties voor radiotherapie kunnen bestaan uit zowel een biopsiebevestigde diagnose van een goedaardige of kwaadaardige tumor, als een tumorrecidief na behandeling (inclusief radiotherapie). De procedure kan ook worden voorgeschreven als tumorverificatie onmogelijk is (zonder biopsie), bijvoorbeeld in het geval van een astrocytoom in de hersenstam, aan de schedelbasis, in het gebied van het chiasma opticum en in sommige andere gebieden die moeilijk chirurgisch bereikbaar zijn.
Omdat de meeste patiënten met hersenastrocytomen patiënten zijn van oncologische klinieken (het is namelijk zo dat de verdeling van kwaadaardige en goedaardige gliale tumoren verre van in het voordeel van laatstgenoemde is), is behandeling van tumoren met radiochirurgische methoden minder gebruikelijk dan fractionele radiotherapie op afstand. Bij kwaadaardige tumoren wordt deze voorgeschreven na verwijdering van pathologische cellen. Het interval tussen de operatie en de eerste sessie radiotherapie bedraagt gewoonlijk 14-28 dagen. [ 12 ], [ 13 ]
Bij bijzonder agressieve tumoren met razendsnelle groei kan, indien de toestand van de patiënt bevredigend is, na 2-3 dagen radiotherapie worden voorgeschreven. De laesie die overblijft na tumorverwijdering (bed) wordt bestraald, met daaromheen 2 cm gezond weefsel. Volgens de norm omvat radiotherapie het voorschrijven van 25-30 fracties gedurende 1-1,5 maand.
De bestralingszone wordt bepaald op basis van de MRI-resultaten. De totale stralingsdosis voor de laesie mag niet hoger zijn dan 60 Gy, en indien het ruggenmerg wordt bestraald, zelfs lager, tot 35 Gy.
Een van de complicaties van radiotherapie is de vorming van een necrotische laesie in de hersenen na een paar jaar. Dystrofische veranderingen in de hersenen leiden tot een verstoring van de hersenfuncties, wat gepaard gaat met overeenkomstige symptomen die lijken op die van de tumor zelf. In dit geval wordt de patiënt onderzocht en wordt differentiële diagnostiek verricht (PET met methionine, computer- of magnetische resonantiespectroscopie worden voorgeschreven) om onderscheid te maken tussen stralingsnecrose en tumorrecidief. [ 14 ]
Naast radiotherapie op afstand kan ook contactbestraling (brachytherapie) worden toegepast, maar dit wordt bij hersentumoren zeer zelden toegepast. Hoe dan ook, de stroom ioniserende straling, die het pathologische DNA van cellen aantast en vernietigt, leidt tot de dood van tumorcellen, die gevoeliger zijn voor een dergelijke impact dan gezonde cellen. Gemoderniseerde lineaire versnellers maken het mogelijk om de mate van destructieve impact op gezond weefsel te verminderen, wat vooral belangrijk is in de hersenen.
Radiotherapie helpt de resterende verborgen tumorcellen te vernietigen en voorkomt dat ze terugkeren, maar deze behandeling is niet voor iedereen geïndiceerd. Als artsen vaststellen dat het risico op mogelijke complicaties hoog is, wordt radiotherapie niet toegepast.
Contra-indicaties voor radiotherapie zijn onder meer:
- locatie en infiltratieve groei van de tumor in vitale delen van de hersenen (stam, subcorticale zenuwcentra, hypothalamus).
- zwelling van hersenweefsel met symptomen van ontwrichting (verplaatsing) van de hersenen
- aanwezigheid van postoperatief hematoom,
- purulente-ontstekingsgebieden in de zone van blootstelling aan ioniserende straling,
- inadequaat patiëntgedrag, verhoogde psychomotorische prikkelbaarheid.
Bestraling wordt niet gegeven aan terminaal zieke patiënten met ernstige somatische aandoeningen, omdat dit de toestand van de patiënt alleen maar kan verergeren en het onvermijdelijke einde kan bespoedigen. Aan dergelijke patiënten wordt palliatieve therapie voorgeschreven (volgens het juiste protocol) om pijn te verlichten en ernstige bloedingen te voorkomen. Met andere woorden, artsen proberen het lijden van de patiënt in de laatste dagen en maanden van zijn leven zoveel mogelijk te verlichten.
Chemotherapie voor astrocytoom
Chemotherapie is een systemische methode van inwerking op het lichaam met als doel de resterende atypische cellen te vernietigen en hun hergroei te voorkomen. Het gebruik van krachtige middelen die een schadelijk effect hebben op de lever en de samenstelling van het bloed veranderen, is alleen gerechtvaardigd bij kwaadaardige tumoren. [ 15 ] Vroegtijdige chemotherapie, parallelle chemotherapie en korte chemotherapie na radiotherapie zijn mogelijk en worden goed verdragen [ 16 ].
Als het om astrocytomen gaat, kan chemotherapie in sommige gevallen worden voorgeschreven voor een goedaardige tumor, indien er een hoog risico is dat deze tot kanker uitgroeit. Zo kunnen bij mensen met een erfelijke aanleg (er zijn gevallen van bevestigde oncologie in de familie bekend) goedaardige tumoren, zelfs na chirurgische verwijdering en radiotherapie, terugkeren en zich ontwikkelen tot kankergezwellen.
Eenzelfde situatie doet zich voor bij dubbele diagnoses, wanneer er geen zekerheid is dat de tumor een lage maligniteitsgraad heeft of wanneer er contra-indicaties zijn voor radiotherapie. In dergelijke gevallen wordt gekozen voor de minste van twee kwaden: chemotherapie.
Maligne astrocytoom van de hersenen is een agressieve tumor die snel groeit, dus het is noodzakelijk om er met even agressieve methoden tegen te handelen. Omdat astrocytomen geclassificeerd worden als primaire hersentumoren, worden medicijnen geselecteerd voor de behandeling van dit type oncologie, rekening houdend met het histologische type van de tumor.
Bij chemotherapie van astrocytoom worden cytostatische antitumormiddelen met alkylerende werking gebruikt. De alkylgroepen van deze middelen kunnen zich hechten aan het DNA van atypische cellen, dit vernietigen en het proces van hun deling (mitose) onmogelijk maken. Dergelijke middelen zijn onder andere: "Temodal", "Temozolomide", "Lomustine", "Vincristine" (een geneesmiddel op basis van de alkaloïde van maagdenpalm), "Procarbazine", Dibromodulcitol [ 17 ] en andere. Het is mogelijk om voor te schrijven:
- platina-medicijnen (cisplatine, carboplatine), die de DNA-synthese in atypische cellen remmen, [ 18 ]
- topoisomerase-remmers (Etoposide, Irinotecan), die de celdeling en de synthese van erfelijke informatie verhinderen,
- monoklonale IgG1-antilichamen (Bevacizumab), die de bloedtoevoer en de voeding van de tumor verstoren en zo de groei en uitzaaiing ervan verhinderen (ze kunnen onafhankelijk worden gebruikt, maar vaker in combinatie met topomerase-remmers, bijvoorbeeld met het medicijn Irinotecan). [ 19 ]
Voor anaplastische tumoren zijn nitroderivaten (Lomustine, Fotemustine) of combinaties daarvan (Lomustine + geneesmiddelen uit een andere serie: Procarbazine, Vincristine) het meest effectief.
Bij recidieven van anaplastische astrocytomen is Temozolomide (Temodal) het middel van eerste keuze. Het wordt alleen of in combinatie met radiotherapie gebruikt; combinatietherapie wordt meestal voorgeschreven bij glioblastomen en recidiverende anaplastische astrocytomen. [ 20 ]
Tweecomponentenkuren worden vaak gebruikt voor de behandeling van glioblastomen: temozolomide + vincristine, temozolomide + bevacizumab, bevacizumab + irinotecan. Een kuur bestaat uit 4-6 cycli met tussenpozen van 2-4 weken. Temozolomide wordt dagelijks voorgeschreven gedurende 5 dagen; de overige medicijnen dienen op bepaalde dagen van de behandeling 1-2 keer per dag te worden ingenomen.
Er wordt aangenomen dat deze therapie de overlevingskans na één jaar van patiënten met kwaadaardige tumoren met 6% verhoogt. [ 21 ] Zonder chemotherapie overleven patiënten met glioblastoom zelden langer dan één jaar.
Om de effectiviteit van bestraling en chemotherapie te beoordelen, wordt een herhalings-MRI uitgevoerd. Gedurende de eerste 4-8 weken kan een atypisch beeld zichtbaar zijn: het contrast neemt toe, wat kan wijzen op progressie van het tumorproces. Trek geen overhaaste conclusies. Het is relevanter om 4 weken na de eerste MRI een herhalings-MRI uit te voeren en indien nodig een PET-onderzoek.
De WHO stelt criteria vast waarmee de effectiviteit van de therapie kan worden beoordeeld, maar er moet rekening worden gehouden met de toestand van het centrale zenuwstelsel van de patiënt en de gelijktijdige behandeling met corticosteroïden. Een acceptabel doel van complexe behandeling is het verhogen van het aantal overlevende patiënten en patiënten die binnen zes maanden geen tekenen van ziekteprogressie vertonen.
Bij 100% verdwijning van de tumor spreekt men van volledige regressie, een afname van het neoplasma met 50% of meer is gedeeltelijke regressie. Lagere indicatoren duiden op stabilisatie van het proces, wat eveneens als een positief criterium wordt beschouwd en zorgt voor een stopzetting van de tumorgroei. Een toename van de tumor met meer dan een kwart wijst echter op progressie van de kanker, wat een slecht prognostisch symptoom is. Symptomatische behandeling wordt eveneens toegepast.
Behandeling van astrocytoom in het buitenland
De toestand van onze geneeskunde is zodanig dat mensen vaak bang zijn om niet zozeer aan de ziekte te sterven, maar eerder aan een chirurgische fout of een gebrek aan de benodigde medicijnen. Het leven van iemand met een hersentumor is niet te benijden. Wat zijn de constante hoofdpijn en epileptische aanvallen waard? De psyche van patiënten loopt vaak tegen de grenzen van haar kunnen aan, dus niet alleen professionele diagnostiek en de juiste behandelaanpak zijn van groot belang, maar ook de juiste houding van het medisch personeel ten opzichte van de patiënt.
In ons land bevinden mensen met een beperking en mensen met ernstige ziekten zich nog steeds in een dubbelzinnige positie. Veel mensen spreken met woorden medelijden met hen uit, maar in werkelijkheid krijgen ze niet de liefde en zorg die ze nodig hebben. Medelijden is immers niet de hulp die iemand stimuleert om na een ziekte weer op de been te komen. Wat hier nodig is, is steun en het wekken van het vertrouwen dat er bijna altijd hoop is en dat zelfs de kleinste kansen benut moeten worden om te leven, omdat het leven de hoogste waarde op aarde is.
Zelfs mensen met kanker in stadium 4, die een wrede straf krijgen, hebben hoop en zorg nodig. Zelfs als iemand maar een paar maanden krijgt, kan hij of zij die op verschillende manieren doorstaan. Artsen kunnen het lijden van de patiënt verlichten en nabestaanden kunnen er alles aan doen om hun dierbare een gelukkige dood te bezorgen.
Sommige mensen doen, met de steun van anderen, meer in de toegewezen dagen en weken dan in hun hele leven. Maar dit vereist de juiste houding. Kankerpatiënten hebben meer dan wie ook de hulp nodig van psychologen die hen helpen hun houding ten opzichte van de ziekte te veranderen. Helaas wordt dergelijke hulp niet altijd geboden in binnenlandse medische instellingen.
We hebben oncologische klinieken en gespecialiseerde afdelingen, we behandelen kanker van verschillende lokalisaties en beschikken hiervoor over gekwalificeerde specialisten, maar de uitrusting van onze medische centra laat vaak te wensen over. Niet alle artsen zijn bereid hersenoperaties uit te voeren, en de psychologische begeleiding en de houding van het personeel laten vaak te wensen over. Dit alles is reden om te zoeken naar behandelingsmogelijkheden in het buitenland, omdat de recensies van buitenlandse klinieken overwegend positief en dankbaar zijn. Dit geeft hoop, zelfs bij degenen die, naar het schijnt, gedoemd zijn te mislukken vanwege de diagnose, die bovendien onnauwkeurig kan zijn (slechte apparatuur met diagnostische apparatuur verhoogt het risico op fouten).
We zijn er inmiddels aan gewend dat buitenlandse artsen patiënten behandelen die door binnenlandse specialisten zijn afgewezen. Zo zijn veel patiënten met maligne anaplastisch astrocytoom al succesvol behandeld in Israëlische klinieken. Mensen hebben de kans gekregen om een volwaardig leven te leiden. Tegelijkertijd liggen de cijfers van recidieven in Israëlische klinieken veel lager dan in ons land.
Tegenwoordig is Israël, met zijn geavanceerde klinieken en hooggekwalificeerd personeel, een koploper in de behandeling van oncologische aandoeningen, waaronder hersenastrocytoom. De hoge waardering voor het werk van Israëlische specialisten is niet toevallig, want het succes van de operaties wordt mogelijk gemaakt door moderne apparatuur, die regelmatig wordt geüpdatet en verbeterd, de ontwikkeling van wetenschappelijk bewezen effectieve behandelmethoden en -schema's, en de houding ten opzichte van patiënten, of het nu burgers of bezoekers zijn.
Zowel staats- als privéklinieken hechten waarde aan hun prestige en hun werk wordt gecontroleerd door overheidsinstanties en relevante wetten, die niemand haastig overtreedt (een andere mentaliteit). In ziekenhuizen en medische centra staan het leven en de gezondheid van de patiënt voorop, en zowel medisch personeel als speciale internationale organisaties zorgen daarvoor. Patiëntenondersteuning en -hulpdiensten helpen bij de vestiging in het buitenland, voeren snel en efficiënt de nodige onderzoeken uit en bieden mogelijkheden om de kosten van de aangeboden diensten te verlagen in geval van financiële problemen.
De patiënt heeft altijd een keuze. Tegelijkertijd betekent een lagere prijs voor zorg niet dat de kwaliteit ervan minder is. In Israël kunnen niet alleen particuliere, maar ook openbare klinieken wereldwijd bogen op hun faam. Deze faam is bovendien verdiend door de vele succesvolle operaties en het redden van vele levens.
Bij het overwegen van de beste Israëlische klinieken voor de behandeling van astrocytoom, zijn de volgende overheidsinstellingen het vermelden waard:
- Hadassah University Hospital in Jeruzalem. De kliniek heeft een afdeling voor de behandeling van tumoren in het centrale zenuwstelsel. De neurochirurgische afdeling biedt patiënten een volledig scala aan diagnostische diensten: onderzoek door een neuroloog, radiografie, CT-scan of MRI, elektro-encefalografie, echografie (voorgeschreven voor kinderen), PET-CT, angiografie, ruggenmergpunctie, biopsie in combinatie met histologisch onderzoek.
Operaties om astrocytomen van verschillende gradaties van maligniteit te verwijderen, worden uitgevoerd door wereldberoemde neurochirurgen die gespecialiseerd zijn in de behandeling van kankerpatiënten. De behandelmethoden en -regimes worden individueel gekozen, wat artsen er niet van weerhoudt zich te houden aan wetenschappelijk onderbouwde behandelprotocollen. De kliniek beschikt over een afdeling neuro-oncologische revalidatie.
- Sourasky Medisch Centrum (Ichilov) in Tel Aviv. Een van de grootste openbare medische instellingen van het land, die bereid is buitenlandse patiënten te accepteren. Tegelijkertijd is de effectiviteit van kankerbehandelingen ronduit verbluffend: 90% effectiviteit van de kankerbehandeling in combinatie met 98% succesvolle hersenoperaties. Het Ichilov Ziekenhuis behoort tot de TOP 10 van populairste klinieken. Het biedt een uitgebreid onderzoek en behandeling door meerdere specialisten tegelijk, snelle voorbereiding van een behandelplan en kostenberekening. Alle artsen die in het ziekenhuis werken, zijn hooggekwalificeerd, hebben stages gelopen in gerenommeerde klinieken in de VS en Canada, beschikken over een ruime voorraad aan de nieuwste kennis en voldoende praktische ervaring in de behandeling van kankerpatiënten. Operaties worden uitgevoerd onder controle van neuronavigatiesystemen, waardoor mogelijke complicaties tot een minimum worden beperkt.
- Itzhak Rabin Medisch Centrum. Een multidisciplinaire medische instelling met het grootste oncologische centrum "Davidov", uitgerust met de nieuwste technologie. Een vijfde van de kankerpatiënten in Israël wordt behandeld in dit centrum, dat bekendstaat om zijn hoge diagnosenauwkeurigheid (100%). Ongeveer 34-35% van de diagnoses die ziekenhuizen in andere landen stellen, wordt hier betwist. Mensen die zichzelf terminaal ziek achten, krijgen een tweede kans en het meest waardevolle: hoop.
De nieuwste ontwikkelingen, gerichte therapie, immunotherapie en robotica, worden gebruikt bij de behandeling van kankerpatiënten. Tijdens de behandeling verblijven patiënten op hotelafdelingen.
- Staatsziekenhuis "Rambam". Een modern, goed uitgerust centrum, topspecialisten, uitgebreide ervaring in de behandeling van patiënten met hersentumoren, een goede houding en zorg voor patiënten, ongeacht hun land van herkomst - dit is een kans om in korte tijd een kwaliteitsbehandeling te ontvangen. U kunt zonder tussenpersonen contact opnemen met het ziekenhuis en binnen 5 dagen vertrekken voor een behandeling. Er is een mogelijkheid om deel te nemen aan experimentele methoden voor patiënten met een slechte prognose die behandeld moeten worden met traditionele methoden.
- Sheba Medical Center. Een gerenommeerd universitair ziekenhuis dat al jarenlang samenwerkt met het Amerikaanse MD Anderson Cancer Center. Naast de goede apparatuur, de hoge diagnostische nauwkeurigheid en de succesvolle operaties om hersenastrocytomen te verwijderen, is de kliniek bijzonder door een speciaal patiëntenzorgprogramma met voortdurende psychologische ondersteuning.
Wat betreft privéklinieken waar u een gekwalificeerde en veilige behandeling van hersenastrocytoom kunt ondergaan, is het de moeite waard om aandacht te besteden aan de multidisciplinaire kliniek "Assuta" in Tel Aviv, die is gebouwd op basis van het instituut. Het is vermeldenswaard dat dit een van de bekendste en meest populaire klinieken is, waarvan de kosten vergelijkbaar zijn met die in openbare ziekenhuizen en worden gecontroleerd door de staat. Nauwkeurige diagnostiek, moderne behandelmethoden voor hersentumoren, een hoog percentage herstel bij stadium 1 van kanker (90%), de hoogste mate van uitrusting van laboratoria, diagnosekamers en operatiekamers, comfortabele omstandigheden voor patiënten, professionaliteit van alle artsen en medisch personeel dat betrokken is bij de behandeling van de patiënt.
Een bijzonder kenmerk van bijna alle particuliere en openbare klinieken in Israël is de professionaliteit van de artsen en een voorzichtige, zorgzame houding ten opzichte van patiënten. Tegenwoordig zijn er geen speciale problemen wat betreft communicatie en registratie voor een behandeling in Israël (behalve financiële, omdat buitenlandse patiënten daar tegen betaling worden behandeld). De betaling voor de behandeling vindt meestal plaats bij ontvangst, en daarnaast bestaat de mogelijkheid van een betalingsregeling.
Sterke concurrentie, overheidscontrole en voldoende financiering dwingen Israëlische klinieken, zoals ze zeggen, om hun merknaam hoog te houden. Wij hebben die concurrentie niet, noch de mogelijkheid om accurate diagnostiek en kwaliteitsbehandelingen uit te voeren. Wij hebben goede artsen die machteloos staan tegenover de ziekte, niet vanwege een gebrek aan kennis en ervaring, maar vanwege het gebrek aan de benodigde apparatuur. Patiënten zouden graag hun specialisten in hun thuisland vertrouwen, maar dat kunnen ze niet, omdat hun leven op het spel staat.
Tegenwoordig is de behandeling van hersentumoren in Israël de beste optie om voor uzelf of uw dierbaren te zorgen, of het nu gaat om hersenkanker of dat er een operatie aan andere belangrijke organen nodig is.

