Medisch expert van het artikel
Nieuwe publicaties
Verklevingen van darmen en bekken na een operatie: wat zijn de oorzaken en hoe kunnen ze worden behandeld?
Laatst beoordeeld: 04.07.2025

Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
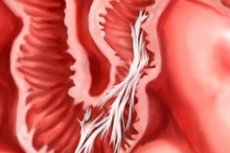
Dunne laagjes bindweefsel tussen inwendige organen zijn verklevingen. Ze komen het vaakst voor na een operatie. Laten we eens kijken naar hun uiterlijk en behandeling.
De inwendige organen van een mens zijn aan de buitenkant bedekt met een dun membraan dat ze van elkaar scheidt. Een kleine hoeveelheid vloeistof en glad weefsel zorgen voor de verplaatsing van organen tijdens bewegingen.
Normaal gesproken is er na de operatie sprake van littekenvorming op het inwendige orgaan, en de genezingsperiode wordt het verklevingsproces genoemd. Dat wil zeggen dat verklevingen van bindweefsel (vergelijkbaar met polyethyleenfolie of vezelachtige strepen) een fysiologische aandoening zijn die vanzelf verdwijnt en de werking van het lichaam niet verstoort.
Naarmate het pathologische proces zich ontwikkelt, verkleven de strengen aan elkaar, waardoor de normale beweging en werking van organen wordt verstoord. Na de operatie worden ze meestal gediagnosticeerd bij de volgende organen:
- Aandoeningen aan het aanhangsel en de darmen leiden tot orgaanobstructie en vereisen een aanvullende chirurgische behandeling.
- Vormingen in het bekken kunnen de gezondheid van een vrouw en haar vermogen om een kind te verwekken, ernstig verstoren.
- Insluitsels in de eierstokken of eileiders - ontstaan door een ontsteking van de aanhangsels of infectieuze laesies en kunnen leiden tot onvruchtbaarheid.
- Zonder tijdige diagnose en behandeling bestaat het risico op ernstige complicaties en hevige pijn.
Waarom zijn verklevingen gevaarlijk na een operatie?
Patiënten vragen zich vaak af wat gevaarlijk is aan verklevingen na een operatie. Als de verklevingen bijvoorbeeld in de buikholte, bijvoorbeeld in de dunne darm, ontstaan, heeft dit een negatieve invloed op de werking van het spijsverteringsstelsel. Dergelijke tumoren compliceren chirurgische ingrepen in de buikholte en verhogen het risico op orgaanperforatie en bloedingen aanzienlijk.
Bindweefselinsluitsels in het buikvlies zijn gevaarlijk omdat ze darmobstructie en darmverstoppingen kunnen veroorzaken. Neoplasmata buigen en rekken afzonderlijke delen van de darmen of organen uit, waardoor hun werking wordt verstoord. In dit geval is een volledige darmobstructie een levensbedreigende aandoening.
De groei van bindweefsel op de ademhalingsorganen veroorzaakt ademhalings- en cardiovasculair falen. Door verstoring van de lokale bloedtoevoer zijn weefselnecrose en het ontstaan van peritonitis mogelijk. Vormingen op de bekkenorganen zijn zeer gevaarlijk. Zo kunnen verklevingen van de eierstokken, baarmoeder of darmen leiden tot obstructie van de eileiders en onvruchtbaarheid.
Epidemiologie
Volgens medische statistieken is de epidemiologie van verklevingen in 98% van de gevallen geassocieerd met chirurgische ingrepen. Verklevingen komen vaker voor bij vrouwen (na appendectomie en operaties aan de baarmoeder en aanhangsels) dan bij mannen (na buiktrauma).
- Na een operatie aan de buikorganen ontstaan bij 80-85% van de patiënten verklevingen in de dunne en dikke darm.
- Herhaalde laparotomie leidt bij 93-96% van de patiënten tot verklevingen.
- Na een blindedarmontsteking ontstaan bij 23% van de geopereerde patiënten na een jaar darmverklevingen en bij 57% na drie jaar.
- Bij gynaecologische aandoeningen ontstaan in 70% van de gevallen navelstrengen in de baarmoeder en de eierstokken.
De vorming van collageenvezels begint op de derde dag van het pathologische proces en bindweefselverklevingen verschijnen tussen de 7e en de 21e dag. Gedurende deze periode transformeren losse vezels in dicht littekenweefsel, waarin bloedvaten en zelfs zenuwuiteinden verschijnen.
Oorzaken verklevingen na de operatie
Er zijn een aantal factoren die de groei van bindweefsel in inwendige organen beïnvloeden. De oorzaken van verklevingen na een operatie hangen grotendeels af van de professionaliteit van de chirurg. Meestal treedt de pathologische aandoening op wanneer:
- Ontstekings- en infectieuze complicaties.
- Bloedingen in de buikholte.
- Trauma aan de buik en de bekkenorganen.
- Langdurige weefselischemie.
- Vreemde voorwerpen in de wond.
- Overtredingen van de chirurgische techniek.
Het verklevingsproces kan door de patiënt zelf worden veroorzaakt, bijvoorbeeld door het niet opvolgen van de aanbevelingen van de arts voor herstel na een operatie. Strengstrengen ontstaan na appendicitis, een buitenbaarmoederlijke zwangerschap of abortus, bij darmobstructie, endometriose en ulceratieve laesies van de maag.
Op basis hiervan kunnen we concluderen dat postoperatieve insluitsels om vele redenen ontstaan. Zonder tijdige diagnose en behandeling belemmeren ze de werking van inwendige organen, wat leidt tot diverse complicaties.
Risicofactoren
De proliferatie van bindweefsel in inwendige organen wordt in de meeste gevallen geassocieerd met een chirurgische ingreep, maar er zijn andere risicofactoren. De pathologische aandoening is mogelijk bij:
- Strengweefsel in de buikholte kan ontstaan bij kneuzingen en buiktrauma. Bloedingen in de retroperitoneale ruimte en hematomen in het mesenterium leiden tot lymfostase en een verstoorde bloedafvoer. Dit leidt vervolgens tot een verstoorde exsudatie in de buikholte. Hierdoor raken de inwendige organen verstoken van natuurlijke smering, beginnen ze tegen elkaar te wrijven en vergroeien ze.
- Abdominale obesitas - overtollig vetweefsel in het gebied van het omentum magnum, d.w.z. de plooien achter de viscerale laag van het peritoneum en de sluitlis van de darm, kan verklevingen van bindweefsel veroorzaken. Het losse weefsel van het omentum is bijzonder gevoelig voor de vorming van strengen door de druk van vetafzettingen in de buikstreek.
- Verklevingen kunnen optreden tijdens ontstekingsprocessen. Bij chronische cholecystitis bijvoorbeeld, verschijnen verklevingen niet alleen aan de galblaas, maar ook aan de lever, maag, twaalfvingerige darm en het omentum. Dit komt het vaakst voor na griep, dysenterie of de ziekte van Botkin.
- Een andere risicofactor zijn aangeboren afwijkingen van de buikorganen. Verklevingen worden meestal vastgesteld in het gebied van het ileum en het caecum.
- Sommige chemicaliën bevorderen de vorming van strengen. Alcohol, Ravinol en jodium bijvoorbeeld veroorzaken een aseptische ontsteking van de buikholte. Meestal komen deze vloeistoffen tijdens de operatie in het buikvlies terecht.
Naast bovengenoemde factoren is er een groot risico op verklevingen na een laparotomie. Elke operatie aan de buikorganen gaat gepaard met mechanisch trauma aan het buikvlies. Tegelijkertijd geldt: hoe ruwer de chirurg te werk gaat, hoe groter het risico op pathologische verklevingen. Deze aandoening ontstaat door een verstoring van het fibrinolytische systeem van het lichaam.
Pathogenese
Het mechanisme van de ontwikkeling van de interne orgaanstrengen is geassocieerd met cellulaire en humorale processen. De pathogenese van verklevingen na een operatie is gebaseerd op de verstoring van de lokale balans tussen fibrinesynthese en fibinolyse, oftewel de afbraak ervan. Chirurgische ingrepen leiden tot schade aan de mesotheliale laag van weefsels en bloedvaten. Als gevolg hiervan ontstaan een ontstekingsreactie, activering van ontstekingsmediatoren en de vorming van bloedstolsels.
De permeabiliteit van de bloedvaten neemt geleidelijk toe en beschadigde weefsels scheiden sereus-hemorragisch exsudaat af (bevat leukocyten, trombocyten, interleukinen, macrofagen, fibrinogeen, hyaluronzuur en proteoglycanen). Onder normale omstandigheden wordt fibrine afgebroken, maar door de operatie neemt de fibrinolytische activiteit af en wordt overtollig fibrinogeen omgezet in een soort gel die de aangetaste weefsels bedekt. Geleidelijk aan groeien de fibroblasten en hechten ze zich aan elkaar, waardoor er interne littekens ontstaan, oftewel verklevingen.
Symptomen verklevingen na de operatie
De duur van de vorming van bindweefselverklevingen hangt direct af van het aangetaste orgaan. Symptomen van verklevingen na een operatie uiten zich meestal in pijnlijke gevoelens in het gebied van het operatielitteken.
De meest voorkomende symptomen van postoperatieve stress zijn:
- Misselijkheid en braken.
- Overtreding van de regels voor ontlasting.
- Gebrek aan ontlasting.
- Regelmatige verstopping.
- Pijn bij palpatie van de chirurgische hechting.
- Verhoogde lichaamstemperatuur.
- Moeilijk ademhalen en kortademigheid.
- Roodheid en zwelling van het buitenste litteken.
Aanvankelijk zijn er geen pijnklachten, maar naarmate het litteken dikker wordt, worden ze trekkend. De pijn neemt toe bij fysieke inspanning en bewegingen. Na een operatie aan bijvoorbeeld de lever, longen of het hartzakje treedt er pijn op bij diep ademhalen. Als er verklevingen ontstaan aan de bekkenorganen, kan er pijn optreden tijdens het vrijen. Het klinische beeld is afhankelijk van de lokalisatie van de strengen en de algehele conditie van het lichaam.
Eerste tekenen
Na een operatie krijgen patiënten vaak te maken met problemen zoals verklevingen van bindweefsel tussen aangrenzende organen of oppervlakken. De eerste tekenen van verklevingen uiten zich in krampen in het littekengebied. De pijn is zeurend van aard en neemt toe bij lichamelijke inspanning.
De pathologische aandoening gaat gepaard met aanvallen van misselijkheid en braken. Een opgeblazen gevoel in de buik en frequente constipatie zijn mogelijk. De paroxysmale pijnen verzwakken en keren terug. Hierdoor wordt de patiënt prikkelbaar en zijn gewichtsveranderingen door gebrek aan eetlust mogelijk. Naarmate de ziekte vordert, treden er aandoeningen van het cardiovasculaire en respiratoire systeem op.
Pijn door verklevingen na een operatie
Symptomen zoals pijn door verklevingen na een operatie komen bij veel patiënten voor. De pijn is paroxysmaal en snijdend. Tegelijkertijd biedt het gebruik van spasmolytica en pijnstillers geen positieve dynamiek.
Afhankelijk van de pijn worden de volgende vormen van verklevingen onderscheiden:
- Acute vorm – verklevingen veroorzaken pijn van wisselende intensiteit, wat leidt tot een sterke verslechtering van het welbevinden. De temperatuur stijgt, kortademigheid treedt op en de pols versnelt. Pogingen om het postoperatieve litteken te palperen veroorzaken hevige pijn. Tegen deze achtergrond kunnen darmobstructie en nierfalen ontstaan.
- Chronische vorm - als de strengen zich in het bekken hebben gevormd, lijken de symptomen van de ziekte op die van het premenstrueel syndroom. Er kunnen problemen zijn met de darmen en de blaas. Pijn treedt op tijdens geslachtsgemeenschap en bij het veranderen van lichaamshouding.
- Intermitterende vorm – gekenmerkt door ernstige verstoringen in de werking van het maag-darmkanaal. Chronische constipatie wordt afgewisseld met maagklachten. De pijn komt minder vaak voor, maar is vrij intens.
Naast de pijn zijn er vaak aanvallen van misselijkheid en braken, verlies van eetlust, mogelijk verlies van het vermogen om te werken, migraine en duizeligheid.
Darmverklevingen na een operatie
Bindweefselvorming tussen darmlissen en buikorganen zijn darmverklevingen. Deze ontstaan meestal na een operatie. Chirurgische ingrepen leiden tot verkleving van sereuze membranen van organen en tot functiestoornissen. In dit geval bestaan de bindweefselstrengen uit hetzelfde weefsel als de buitenwand van de darm.
Beschouw de belangrijkste oorzaken voor het ontstaan van bindweefselverklevingen in de darm:
- Chirurgische ingreep - volgens medische statistieken worden bij een primaire laparotomie van de darm bij 14% van de patiënten insluitsels gevormd. Bij de 3e of 4e operatie treedt in 96% van de gevallen verharding op. De pathologie wordt verergerd door infectieuze en inflammatoire processen.
- Abdominaal trauma (open, gesloten) – mechanische schade leidt vaak tot inwendige bloedingen. Hematomen vormen zich in de darmen, de lymfedrainage en stofwisselingsprocessen in de orgaanweefsels raken verstoord. Er ontstaat een ontsteking die een verkleving veroorzaakt.
Naast de hierboven beschreven redenen kan de stoornis ook optreden als gevolg van een ontsteking van de aanhangsels bij vrouwen, aangeboren afwijkingen in de ontwikkeling van het orgaan, vreemde voorwerpen in het buikvlies of het gebruik van bepaalde medicijnen.
Er worden aanvullende risicofactoren voor verklevingen na een darmoperatie geïdentificeerd:
- Ischemie van orgaanweefsel.
- Aanbrengen van niet-oplosbare hechtingen.
- Postoperatieve infecties.
- Intraoperatief trauma.
- Bloed in het buikvlies na de operatie.
- Erfelijke aanleg voor het vormen van navelstrengen.
- Hyperactiviteit van bindweefsel.
- Verminderde lokale immuniteit.
De symptomen van de pathologische aandoening worden onderverdeeld in verschillende stadia. De eerste symptomen die de patiënt ervaart, zijn darmobstructie. Er zijn paroxysmale pijnen in de buikstreek, die gepaard gaan met misselijkheid en hevig braken. Een asymmetrisch opgeblazen gevoel is mogelijk. Palpatie van de buikholte veroorzaakt hevige pijn. Een vroege adhesieve obstructie ontstaat meestal tegen de achtergrond van een ontstekingsproces. Zonder medische hulp leidt dit tot intoxicatiecomplicaties en orgaanparese.
De diagnose van postoperatieve darmpathologieën is gebaseerd op karakteristieke symptomen, visueel onderzoek van de patiënt en het verzamelen van anamnese. Om de diagnose te verduidelijken, worden röntgenfoto's van de buikholte, elektrogastro-enterografie, echografie, MRI en laparoscopie gebruikt. Tijdens het onderzoek is het noodzakelijk om de strengen te onderscheiden van andere vormen van acute darmobstructie of tumorvorming. De behandeling is chirurgisch, met fysiotherapie om proliferatie van bindweefsel te voorkomen.
 [ 22 ]
[ 22 ]
Verklevingen na een buikoperatie
Vrijwel elke patiënt krijgt na een buikoperatie te maken met een pathologie zoals verklevingen. De proliferatie van bindweefsel kan leiden tot verklevingen, wat gepaard gaat met ernstige verstoringen in de werking van inwendige organen.
Een adhesief proces met een grote insnijding in de buikwand, dat wil zeggen na een laparotomie, kan om de volgende redenen voorkomen:
- Ontstekingsreacties.
- Infectieuze complicaties van operaties.
- Antistollingswerking.
- Verhoogde eiwitgehaltes in het bloed.
- Individuele kenmerken van het organisme.
Als slechts één van de peritoneale lagen beschadigd raakt tijdens een trauma aan het peritoneum en de laag waarmee de inwendige organen in contact staan intact is, ontstaan er in de regel geen verklevingen. Als er verklevingen ontstaan, leidt dit niet tot disfunctie van de organen, omdat de strengen oppervlakkig zijn en gemakkelijk delamineren.
Als twee contacterende lagen beschadigd raken, veroorzaakt dit een reeks pathologische reacties. De verstoring van de integriteit van de bloedcapillairen wordt geassocieerd met bepaalde bloedeiwitten, en de hechting van organen aan stollingsfactoren en de werking van globulinen.
Verklevingen van bindweefsel zijn klein van omvang, maar kunnen leiden tot vervorming van de orgaanstructuur. De klinische symptomen van de ziekte zijn afhankelijk van de locatie en de grootte van de verklevingen. Meestal hebben patiënten last van de volgende problemen: buikpijn, verslechtering van de algemene gezondheid, constipatie, misselijkheid en braken. De pijn wordt veroorzaakt door een verstoring van de darmfunctie en is meestal paroxysmaal. Om de ziekte te diagnosticeren, wordt een anamnese afgenomen en wordt de patiënt onderzocht. De behandeling is chirurgisch.
Verklevingen na hysterectomie
Bindweefselverklevingen die ontstaan tijdens chirurgische ingrepen en ontstekingsprocessen zijn verklevingen. Na een hysterectomie komen ze bij 90% van de vrouwen voor. Verklevingen vormen een vrij gevaarlijke complicatie, omdat ze kunnen leiden tot functionele stoornissen in de werking van inwendige organen en zelfs tot ernstige darmobstructie.
Hysterectomie, oftewel verwijdering van de baarmoeder, wordt gekenmerkt door de vorming van bindweefsellittekens op de plaats van de incisies en littekens. Als het fysiologische proces gecompliceerd is (infectie, ontsteking), blijven de vezelstrengen doorgroeien en groeien ze door naar andere inwendige organen.
De belangrijkste redenen voor de proliferatie van bindweefsel na verwijdering van de baarmoeder zijn afhankelijk van de volgende factoren:
- Duur van de operatie.
- De omvang van de chirurgische ingreep.
- Volume van het bloedverlies.
- Endometriose.
- Genetische aanleg voor adhesieve ziekte.
- Inwendige bloedingen en wondinfecties in de postoperatieve periode.
- Aandoeningen van het immuunsysteem.
Naast bovengenoemde factoren hangt de ontwikkeling van pathologie grotendeels af van de handelingen van de chirurg. In sommige gevallen ontstaat de aandoening door vreemde voorwerpen in de buikholte, bijvoorbeeld wanneer vezels van een tampon of gaasje, of talkdeeltjes van de handschoenen van de chirurg in de wond terechtkomen.
Tekenen van de ontwikkeling van een pathologisch proces worden gemanifesteerd door de volgende symptomen:
- Spannende en zeurende pijn in de onderbuik. Het ongemak komt periodiek voor.
- Problemen met urineren en ontlasting.
- Dyspeptische stoornissen.
- Een sterke temperatuurstijging.
- Pijnlijke sensaties tijdens de geslachtsgemeenschap.
Als er meer dan een maand is verstreken sinds de hysterectomie en de bovenstaande symptomen niet verdwijnen, dient u onmiddellijk medische hulp in te roepen. Om de aandoening in de postoperatieve periode te diagnosticeren, worden de volgende onderzoeken aan de patiënt voorgeschreven:
- Complex van laboratoriumonderzoeken.
- Echografie van de buikholte en de bekkenorganen.
- Röntgenfoto van de darm met contrastmiddel.
- Laparoscopische diagnostiek.
Bindweefselverklevingen worden operatief behandeld. Dissectie en verwijdering van neoplasmata worden uitgevoerd met behulp van lasertherapie, aquatische dissectie en elektrochirurgie. In de postoperatieve periode is medicamenteuze profylaxe geïndiceerd. De patiënt krijgt breedspectrumantibiotica en anticoagulantia voorgeschreven. Fysiotherapie met elektroforese van fibrine-afbrekende enzymen wordt ook voorgeschreven.
Als verklevingen in de baarmoeder onbehandeld blijven, kan dit ertoe leiden dat de eileider verandert in een bindweefselzakje. Het orgaan verliest dan het vermogen om bevruchte eicellen te verplaatsen. In dit geval kan zelfs een chirurgische behandeling de functie van de eileiders niet herstellen, wat een van de oorzaken van onvruchtbaarheid is.
Verklevingen na een appendicitisoperatie
Een van de meest voorkomende chirurgische ingrepen is appendectomie. Ondanks de eenvoud van de procedure, wacht de patiënt een lange herstelperiode. Verklevingen na een appendicitisoperatie komen veel voor en vormen een van de complicaties.
De proliferatie van bindweefsel gaat gepaard met irritatie van inwendige organen door mechanische belasting. Geleidelijk vormen zich dichte bindweefselstrengen op de membranen die de darmen bedekken. Ze groeien tussen de inwendige organen door en nemen een bepaalde ruimte in. Het pathologische proces gaat gepaard met schade aan de bloedvaten en leidt tot vervorming van de darmen door de vergroeiing van de darmlussen.
Het ontstaan van strengen na behandeling van appendicitis hangt samen met de volgende factoren:
- Verwijdering van de blindedarm via open weg in plaats van laparoscopie.
- Langdurig ontstekingsproces na een operatie (buikvlies- en darmweefsels worden aangetast door pathogene micro-organismen en hun toxines).
- Genetische aanleg voor verhoogde activiteit van bepaalde enzymen die het littekenproces versnellen.
- Ontwikkeling van pathologie als gevolg van een medische fout (bijvoorbeeld een servet achtergelaten in de buikholte).
- Coagulatie (strengen kunnen ontstaan bij het dichtbranden van bloedvaten) of inwendige bloedingen.
De pijnlijke aandoening manifesteert zich als zeurende pijn in het gebied van het postoperatieve litteken en dieper in de buik. Tegen deze achtergrond ontstaan klachten vanuit het maag-darmkanaal: een opgeblazen gevoel, misselijkheid en braken. Er is ook sprake van een daling van de bloeddruk en hartklachten, en algemene zwakte. Om bindweefselverklevingen te diagnosticeren, zijn een echo van de buikholte, het afnemen van een anamnese, een reeks laboratoriumonderzoeken, een röntgenfoto en een diagnostische laparoscopie geïndiceerd.
De behandeling is afhankelijk van de diagnostische resultaten. De patiënt krijgt conservatieve therapie voorgeschreven, bestaande uit medicatie, een therapeutisch dieet en fysiotherapie. In bijzonder ernstige gevallen wordt een chirurgische behandeling voorgeschreven. De operatie wordt uitgevoerd met een laser of een elektrisch mes. De arts disseceert de verklevingen en maakt de organen los.
Als blindedarmontstekingen onbehandeld blijven, kunnen er ernstige complicaties optreden. Allereerst is er sprake van darmobstructie door compressie van de orgaanlussen. Als de aanhangsels, baarmoeder of eileiders worden aangetast, kan onvruchtbaarheid ontstaan. De gevaarlijkste complicatie is weefselnecrose. Verklevingen drukken op het weefsel en comprimeren de bloedvaten, wat leidt tot stoornissen in de bloedsomloop. Het bloedloze gebied sterft geleidelijk af.
Verklevingen in de neus na een operatie
Synechiae of verklevingen in de neus na een operatie zijn kraakbeen- of botbruggen tussen de slijmvliezen van de neusbijholten. Naast chirurgische ingrepen kunnen neoplasmata ook om de volgende redenen ontstaan:
- Intra-uteriene ontwikkelingsstoornissen en genetische pathologieën.
- Chemische of thermische brandwonden van het slijmvlies.
- Infectieziekten.
- Regelmatige bloedneuzen.
- Syfilis.
- Scleroma.
Sommige patiënten ervaren geen ongemak van de navelstrengen, omdat ze zacht en dun zijn. Maar meestal ondervinden patiënten de volgende problemen:
- Moeilijkheden met ademhalen door de neus.
- Verandering van stem.
- Droge keel in de ochtend.
- Volledige of gedeeltelijke waarneming van geuren.
- Ontsteking van de bovenste luchtwegen.
- Ontsteking van de bijholten.
Synechiae in de neusholte worden gedifferentieerd afhankelijk van hun locatie en het weefsel waaruit ze zijn gevormd. Als de vergroeiingen zich in de vestibule van de neus vormen, bevinden ze zich aan de voorkant, insluitsels tussen de neusschelp en het septum aan de mediaan, en formaties in de choanae zijn posterieure synechiae. Dit laatste type verklevingen is het gevaarlijkst, omdat ze de luchttoevoer van de neus naar de keelholte volledig of gedeeltelijk kunnen blokkeren.
Er wordt ook onderscheid gemaakt tussen bindweefselstrengen, die een zachte textuur hebben en gemakkelijk te disseceren zijn. Dichtere en bottumoren wijzen meestal op aangeboren afwijkingen en vereisen een chirurgische behandeling. Om postoperatieve verklevingen in de neus te diagnosticeren, dient u een KNO-arts te raadplegen. Met behulp van een rhinoscopie stelt de arts de aanwezigheid van de aandoening vast. Daarnaast is het noodzakelijk om een reeks laboratoriumtests te ondergaan die ontstekingsprocessen en andere aandoeningen identificeren.
Behandeling wordt uitsluitend operatief uitgevoerd, aangezien neoplasmata niet vanzelf genezen. Hiervoor kan een klassieke operatie worden voorgeschreven, namelijk verwijdering met een scalpel, laserverwijdering of blootstelling aan radiogolven. Medicamenteuze therapie wordt alleen gebruikt om het infectieuze of ontstekingsproces te stoppen.
Als de aandoening onbehandeld blijft, kan dit leiden tot verschillende KNO-aandoeningen (faryngitis, otitis, longontsteking, bronchitis). Bovendien is onvoldoende ventilatie van de bijholten een ideale omgeving voor infecties, wat de oren en de gehoorkwaliteit kan aantasten.
Verklevingen in het bekken na een operatie
Verklevingen van bindweefsel in de bekkenorganen zijn een veelvoorkomende aandoening bij vrouwen, die leidt tot onvruchtbaarheid. Verklevingen in het bekken na een operatie ontstaan door weefseltrauma en diverse ontstekingscomplicaties. Bovendien geldt: hoe langer en traumatischer de operatie, hoe groter het risico op bandvorming.
Het klinische beeld van het adhesieproces kent verschillende vormen:
- Acuut - het pijnsyndroom is progressief. Misselijkheid en braken, een verhoogde lichaamstemperatuur en een versnelde hartslag treden op. Palpatie van de buik kan scherpe pijn veroorzaken. Acute darmobstructie, algemene zwakte en slaperigheid, en urinewegproblemen zijn ook mogelijk.
- Intermitterende vorm – periodieke pijn, er zijn darmstoornissen (diarree, afgewisseld met constipatie).
- Chronisch – de symptomen van deze vorm zijn verborgen. Pijn in de onderbuik, constipatie. Meestal wordt dit type aandoening toevallig vastgesteld tijdens een onderzoek bij verdenking op onvruchtbaarheid of endometriose.
De diagnose is moeilijk te stellen. Bij de eerste medische hulpvraag verzamelt de arts de medische voorgeschiedenis en klachten van de patiënt. Bimanueel onderzoek toont immobiliteit of beperkte mobiliteit van organen aan. Echografie, MRI, laboratoriumonderzoek en andere onderzoeken worden ook uitgevoerd.
De behandeling van bekkenstrengen na een operatie bestaat uit medische en chirurgische methoden. De volgende methoden worden gebruikt om verklevingen te verwijderen en organen te scheiden: lasertherapie, aquadissectie en elektrochirurgie. Conservatieve therapie is gebaseerd op het elimineren van het ontstekingsproces. Patiënten krijgen een therapeutisch dieet, fysiotherapie en een reeks andere maatregelen voorgeschreven voor een normaal herstel.
Verklevingen na galblaasoperatie
De vorming van strengen tijdens een galblaasoperatie komt bij één op de drie patiënten voor. Verklevingen na een galblaasoperatie worden geassocieerd met verschillende factoren, laten we ze eens bekijken:
- Trauma's en kneuzingen van het buikvlies waardoor de bloedafvoer uit de weefsels aan de binnenkant van de buikholte wordt verstoord.
- Aseptische ontsteking veroorzaakt door het binnendringen van bepaalde stoffen (alcohol, jodium of rivanoloplossing) in het buikvlies tijdens een operatie.
- Ontstekingsinfiltratie in het operatiegebied.
- Chronische cholecystitis veroorzaakt littekenvorming in de galblaas, waardoor het proces van verwijdering en herstel na de operatie aanzienlijk wordt gecompliceerd.
- Atypische anatomische structuur van het orgaan, zijn vaten en galwegen.
Risicofactoren voor het ontstaan van verklevingen zijn onder andere een hoge leeftijd, overgewicht en chronische ziekten. De pijnlijke aandoening kan gepaard gaan met bloed of ontstekingsvocht dat na de operatie niet is opgelost, maar is verdikt en vervangen door bindweefsel.
Symptomen van de ligamenten na een galblaasoperatie zijn onder meer een afname van de druk, scherpe, acute pijn, constipatie, algemene zwakte en een verhoging van de temperatuur. Als de aandoening chronisch wordt, treden de volgende symptomen op: darmkrampen, een opgeblazen gevoel, braken met ontlasting, intense dorst en een verslechtering van de algemene gezondheid.
De behandeling hangt volledig af van de fysieke conditie van de patiënt en het verloop van het adhesieproces. Anticoagulantia, proteolytische enzymen en fibrinolytica zijn geïndiceerd als medicamenteuze therapie. In ernstige gevallen wordt een operatie uitgevoerd. Bijzondere aandacht wordt besteed aan preventie, wat bestaat uit een speciaal dieet en fysiotherapie.
Verklevingen na eierstokoperatie
Er zijn verschillende redenen waarom verklevingen ontstaan na een eierstokoperatie. De belangrijkste factor is een langdurig ontstekingsproces, een infectie of complicaties tijdens de operatie. Mogelijke oorzaken van de aandoening zijn:
- Cervicale erosie- of cauterisatiestoornissen.
- Meerdere breuken opgelopen tijdens de bevalling.
- Externe endometriose en bloed dat de buikholte binnendringt.
Het risico op postoperatieve verklevingen hangt rechtstreeks af van de individuele lichaamskenmerken van de patiënt en de naleving van medische aanbevelingen na de operatie. Zo kunnen buiktrauma's, diverse aandoeningen van de bekkenorganen, soa's, abortus, onderkoeling en zelfs langdurig antibioticagebruik het ontstaan van insluitsels na een eierstokoperatie veroorzaken.
Het pathologische proces doorloopt verschillende stadia in zijn ontwikkeling.
- De strengen bevinden zich rond de eierstok, maar verhinderen het vangen van de eicel niet.
- Er groeit weefsel tussen de eierstok en de eileider, waardoor het eitje wordt geblokkeerd.
- De eileider raakt verdraaid, maar de doorgankelijkheid blijft intact.
De aandoening wordt gekenmerkt door menstruatieonregelmatigheden, zeurende pijn in de onderbuik en onderrug, ongemak tijdens het vrijen en het langdurig uitblijven van een zwangerschap. Omdat de symptomen kunnen samengaan met andere gynaecologische of endocriene aandoeningen, is het raadzaam een arts te raadplegen voor een grondige diagnose.
Voor de behandeling van bindweefselverklevingen worden laparoscopie, lasertherapie, elektrochirurgie of aquadissectie (het inkorten van neoplasmata met water) gebruikt. De patiënt krijgt een kuur met antibacteriële therapie voorgeschreven om de infectie te onderdrukken, ontstekingsremmende en fibrinolytische middelen, anticoagulantia en vitaminen.
Verklevingen na een wervelkolomoperatie
Littekens en verklevingen na een wervelkolomoperatie komen bij bijna alle patiënten voor. Dit leidt tot vernauwing van het wervelkanaal. Zowel infectieuze als auto-immuunprocessen met een verminderde doorstroming van hersenvocht kunnen zich ontwikkelen op de plaats van de laesie. Vezelstrengen verenigen de wortels van de wervelkolom met hernia's, epiduraal weefsel en ruggenmergvliezen. Neoplasmata kunnen licht of zwaar en dicht zijn.
De belangrijkste oorzaken van verklevingen in de wervelkolom:
- Traumatische hematomen.
- Infectieuze complicaties.
- Epidurale toediening van bepaalde medicijnen.
- Verwijdering van tussenwervelschijfhernia's.
De ziekte begint met een aseptische ontsteking. In het operatiegebied treedt zwelling op, die de wortel van de wervelkolom en het omliggende weefsel aantast. Geleidelijk aan gaat het ontstekingsproces over in het fibroblaststadium, waarbij dichte verklevingen ontstaan.
De littekenverkleving fixeert de zenuwwortel in één positie en oefent er verhoogde druk op uit. Dit veroorzaakt hevige pijn met wisselende intensiteit. Chronische pijn is vermomd als diverse aandoeningen van de wervelkolom. Zo vertonen ruggenmergstrengen in de lumbale regio een vergelijkbare pijn als lumbago. De pijn kan zich uitbreiden langs de ischiaszenuw, zowel naar één als naar beide benen. Zonder behandeling leidt deze aandoening tot verstoring van de weefselvoeding en atrofische processen.
Verklevingen na longoperatie
Een dergelijk probleem als verklevingen na een longoperatie komt voor bij 30% van de patiënten die een operatie hebben ondergaan. De vergrote bindweefselstrengen bevinden zich meestal tussen de sereuze membranen van de pleuraholte. Ze kunnen zich door de verkleving van de pleurabladen in alle delen van de pleura (totaal) en individuele holten bevinden. De strengen vormen zich overal waar bindweefsel aanwezig is.
Naast een borstoperatie kunnen insluitsels ook om de volgende redenen voorkomen:
- Pleuritis en eerdere longontsteking.
- Bronchitis (acuut, chronisch).
- Ontsteking of longkanker.
- Aangeboren afwijkingen.
- Longinfarct of parasitaire infectie.
- Inwendige bloedingen.
- Allergische reacties, roken, beroepsrisico's.
De pathologische aandoening heeft de volgende symptomen: kortademigheid, snelle hartslag, ademhalingsfalen, pijn op de borst, diverse ademhalingsstoornissen als gevolg van verminderde natuurlijke ventilatie van de longen. Verslechtering van de algemene gezondheid, hoesten, sputumproductie, verhoogde lichaamstemperatuur, zuurstofgebrek en intoxicatie.
De koorden beïnvloeden de werking van de ademhalingsorganen negatief, belemmeren hun werk en beperken hun mobiliteit. In sommige gevallen treedt volledige overgroei van de holtes op, wat acuut ademhalingsfalen veroorzaakt en dringende medische zorg vereist.
Om de ziekte te diagnosticeren, worden fluorografie en röntgenfoto's van de longen uitgevoerd. De behandeling hangt af van de ernst van de ziekte. Chirurgische interventie is geïndiceerd als weefselinsluitingen longinsufficiëntie en andere levensbedreigende aandoeningen hebben veroorzaakt. In andere gevallen worden medicamenteuze therapie en fysiotherapie toegepast.
Verklevingen na een maagoperatie
De buikorganen zijn het meest vatbaar voor het ontstaan van postoperatieve strengen. De neoplasmata bevinden zich tussen de darmlissen, de maag en andere organen, waardoor de sereuze membranen geleidelijk versmelten.
Verklevingen na een maagoperatie kunnen verergeren door de volgende factoren:
- Buikletsels (open, gesloten).
- Verhoogde synthese van enzymen die de proliferatie van bindweefsel veroorzaken.
- Ontstekings- en infectieziekten van inwendige organen.
- Radiotherapie voor oncologie.
Volgens medische statistieken ontwikkelt 15% van de patiënten verklevingen na een chirurgische ingreep. Het klinische beeld van de pathologie gaat gepaard met de volgende symptomen: zeurende pijn, spijsverteringsstoornissen, darmobstructie, eetluststoornissen, plotseling gewichtsverlies en problemen met de ontlasting. De behandeling kan zowel conservatief als chirurgisch zijn, afhankelijk van de ernst van de pathologie.
Complicaties en gevolgen
Een adhesieproces kan, net als elke andere pathologie, ernstige gevolgen en complicaties veroorzaken als het niet behandeld wordt. Patiënten worden vaak geconfronteerd met de volgende problemen:
- Acute darmobstructie.
- Ademhalingsfalen.
- Ontstekings- en infectieziekten.
- Obstructie van de eileiders.
- Onvruchtbaarheid.
- Buikvliesontsteking.
- Weefselnecrose.
- Retroversie van de baarmoeder.
- Chronische pijn.
Ongeacht de ernst van de complicaties, vereist het verklevingsproces een chirurgische behandeling en een reeks preventieve maatregelen.
 [ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ]
[ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ]
Diagnostics verklevingen na de operatie
Bij verdenking op een postoperatieve verkleving krijgt de patiënt een reeks van verschillende onderzoeken voorgeschreven. Diagnostiek van verklevingen na de operatie bestaat uit:
- Het verzamelen van anamnese en visueel onderzoek.
- Analyse van patiëntenklachten.
- Een reeks laboratoriumtests (bloed, urine).
- Instrumentele diagnostiek (echografie, MRI, CT, radiografie, laparoscopie).
De resultaten van een uitgebreid medisch onderzoek stellen ons in staat om de aanwezigheid van navelstrengen, hun locatie, dikte en zelfs vorm vast te stellen. We beoordelen de werking van inwendige organen en identificeren bestaande aandoeningen. Op basis van de resultaten van de diagnostiek wordt een behandelplan opgesteld.
 [ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ]
[ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ]
Testen
Laboratoriumdiagnostiek van het verklevingsproces is noodzakelijk om de omvang van de impact ervan op het lichaam te bepalen. Tests worden meestal voorgeschreven op basis van klinische symptomen. Meestal klagen patiënten over pijn op verschillende plaatsen en darmklachten.
Om een pijnlijke aandoening te diagnosticeren, moeten de volgende tests worden uitgevoerd:
- Een volledig bloedbeeld is een standaardtest die aan alle patiënten wordt voorgeschreven, ongeacht de vermoedelijke ziekte. Het bepaalt de algemene toestand van het lichaam en maakt het mogelijk conclusies te trekken over het functioneren van al zijn organen en systemen. Bij adhesieve aandoeningen kunnen de volgende afwijkingen in het bloed aanwezig zijn:
- Leukocytose – een verhoogd aantal leukocyten wijst op een ontstekingsproces. Bovendien geldt: hoe meer bandcellen, hoe heftiger de ontsteking.
- Bloedarmoede - een afname van het aantal rode bloedcellen die gepaard gaat met bloedingen in het lichaam. Bij postoperatieve navelstrengbloedingen is dit een zeldzame afwijking die gepaard kan gaan met verhoogde fysieke activiteit en het scheuren van verklevingen. Deze aandoening vereist behandeling, omdat een laag aantal rode bloedcellen de beschermende eigenschappen van het immuunsysteem vermindert.
- Biochemische bloedtest – geeft de werking van interne organen weer, met name de lever en de nieren. Bij een pathologische aandoening zijn de volgende aandoeningen mogelijk:
- Verhoogde ureumspiegel – treedt op als gevolg van urineretentie. Dit wordt waargenomen wanneer de wanden van de blaas of urineleider vervormd zijn door slierten. Dit duidt op betrokkenheid van de urinewegen bij het adhesieproces.
- Laag hemoglobinegehalte – dit bevindt zich in rode bloedcellen, dus kan duiden op inwendige bloedingen.
- C-reactief proteïne – geeft de acute fase van ontsteking aan.
Ook kan een ontlastingsonderzoek worden voorgeschreven, dat wordt uitgevoerd bij verdenking op darmobstructie door verklevingen. Bij gelijktijdige onvruchtbaarheid zijn een bloedonderzoek naar hormonen en een spermaonderzoek geïndiceerd, waarmee reproductiestoornissen en eventuele bindweefselverklevingen kunnen worden vastgesteld.
 [ 43 ], [ 44 ], [ 45 ], [ 46 ], [ 47 ], [ 48 ]
[ 43 ], [ 44 ], [ 45 ], [ 46 ], [ 47 ], [ 48 ]
Instrumentele diagnostiek
Een andere methode om verklevingen op te sporen is instrumentele diagnostiek. Bij verdenking op verklevingen na de operatie dient de patiënt de volgende onderzoeken te ondergaan:
- Echografie – echografisch onderzoek van inwendige organen om visueel verklevingen van bindweefsel vast te stellen.
- CT-scans (computertomografie) maken het niet alleen mogelijk om het pathologische proces te bestuderen, maar ook de factoren die het hebben veroorzaakt. Het is een van de meest effectieve diagnostische methoden.
- Röntgenfoto met contrastvloeistof - vóór de ingreep moet u een glas bariumzout op een lege maag drinken. De röntgenfoto's laten darmklachten en andere complicaties zien die pijn veroorzaken.
- Laparoscopie – voor deze diagnostische methode wordt een kleine punctie in de buikholte gemaakt en een glasvezelbuis met camera ingebracht. Het apparaat fixeert verklevingen en maakt het mogelijk deze te verwijderen.
Op basis van de uitslagen van de instrumentele diagnostiek kan de arts de nodige behandeling of aanvullend onderzoek voorschrijven.
Differentiële diagnose
Symptomen van het verklevingsproces lijken op die van veel andere aandoeningen. Differentiële diagnostiek stelt ons in staat om verklevingen van bindweefsel te identificeren en te onderscheiden van andere pathologieën. Postoperatief pijnsyndroom en de aanwezigheid van littekens wijzen niet altijd op verklevingen. Tegelijkertijd kunnen verklevingen wijzen op nierschade, een maagzweer, ademhalingsfalen, pancreatitis, galblaasontsteking en lumbago.
Laten we de differentiële diagnostische tekenen van abdominale verklevingen en andere ziekten van inwendige organen eens bekijken:
- Beknelde hernia – de aanwezigheid van een hernia-uitstulping, pijn en spanning in het getroffen gebied.
- Acute pancreatitis of cholecystitis – hevige pijn in het rechter hypochondrium of met een gordelachtige aard. Verhoogde lichaamstemperatuur, ernstige misselijkheid en braken.
- Ulceratieve laesie van de maag of twaalfvingerige darm - acute, paroxysmale buikpijn, die verergert bij de geringste beweging. Röntgenonderzoek toont vrij gas in het buikvlies.
- Acute appendicitis – pijn in de rechter iliacale regio, die verergert bij beweging. Verhoogde lichaamstemperatuur en verhoogd aantal witte bloedcellen.
- Torsie van een ovariumcyste – paroxysmale pijn in de onderbuik. Bij palpatie van de buik wordt een volumetrische neoplasie vastgesteld.
Differentiatie vindt plaats bij het eerste vermoeden van postoperatieve verklevingen. Hiervoor worden laboratorium- en instrumentele diagnostische methoden gebruikt.
Behandeling verklevingen na de operatie
De behandelingsmethode voor verklevingen na een operatie hangt af van de algemene toestand van de patiënt. Aangezien de belangrijkste oorzaak van de vorming van verklevingen een chirurgische ingreep is, moet de behandeling zo mild mogelijk zijn, bij voorkeur therapeutisch. Chirurgische verwijdering van neoplasmata wordt alleen in extreme gevallen uitgevoerd, wanneer er levensgevaar voor de patiënt bestaat.
In de beginfase van het verklevingsproces worden preparaten met vitamine E, foliumzuur en aloë gebruikt. Deze middelen voorkomen de vorming van nieuwe verklevingen en maken bestaande verklevingen elastischer.
In acute gevallen van de pathologie is laparoscopie geïndiceerd. Met behulp hiervan worden de ruggenmergstrengen losgemaakt, waardoor de normale werking van de aangetaste organen kan worden hersteld. Bijzondere aandacht wordt besteed aan fysiotherapie en therapeutische voeding, die de pijn van de patiënt verlichten.
Geneesmiddelen
De behandeling van postoperatieve bindweefselverklevingen wordt zowel operatief als conservatief, d.w.z. met medicijnen, uitgevoerd. Anti-verklevingsmedicijnen worden onderverdeeld in:
- Fibrinolytische middelen – deze geneesmiddelen bevatten stoffen die fibrine oplossen, die zich hechten aan weefsel. Fibrinolysine, urokinase, hyaluronidase, chemotrypsine, streptokinase, trypsine en weefselplasminogeenactivatoren.
- Anticoagulantia – voorkomen bloedstolling. Geneesmiddelen uit de citraat- en oxalaatgroep, heparine.
- Antibacteriële en ontstekingsremmende middelen – voorkomen de ontwikkeling van infectieuze en ontstekingscomplicaties. Meestal krijgen patiënten medicijnen voorgeschreven uit de tetracyclinegroep, cefalosporines, sulfonamiden, NSAID's, antihistaminica of corticosteroïden.
Laten we eens kijken naar de meest effectieve medicijnen die worden voorgeschreven aan patiënten met postoperatieve navelstrengen, ongeacht de locatie:
- Streptokinase
Fibrinolytisch middel dat bloedstolsels oplost. Beïnvloedt het enzymsysteem en lost fibrine in bloedstolsels op.
- Indicaties voor gebruik: occlusie van de longslagader en zijn aftakkingen, trombose, occlusie van de netvliesbloedvaten, acuut myocardinfarct in de eerste 10-12 uur, vorming van strengen op inwendige organen.
- Toedieningswijze: het geneesmiddel wordt intraveneus toegediend via een infuus, in zeldzame gevallen intra-arterieel. De aanvangsdosis is 250.000 IE (IE) opgelost in 50 ml isotone natriumchloride-oplossing. Bij ernstige verklevingen moet het geneesmiddel langdurig worden toegediend.
- Bijwerkingen: hoofdpijn, misselijkheid, koude rillingen, allergische reacties, niet-specifieke reacties op eiwitten.
- Contra-indicaties: toegenomen bloedingen, recente bloedingen, maagzweer, microbiële ziekten, zwangerschap, diabetes, ernstige nier- en leverziekten, actieve tuberculose, hypertensie.
- Chemotrypsine
Lokale toepassing van dit geneesmiddel breekt necrotisch weefsel en fibrineuze structuren af en helpt viskeuze secreties, exsudaten en bloedstolsels te verdunnen. Bevat het actieve bestanddeel chymotrypsine.
- Indicaties voor gebruik: tromboflebitis, inflammatoire-dystrofische vorm van parodontitis, otitis, tracheïtis. Gebruikt in fysiotherapieprocedures voor de behandeling van verklevingen.
- Toedieningswijze: intramusculair 0,0025 g eenmaal daags. Voor injectie wordt het geneesmiddel opgelost in een isotone oplossing van natriumchloride. De oplossing wordt diep in de billen geïnjecteerd. De behandelingskuur bestaat uit 6-15 injecties.
- Bijwerkingen: branderig gevoel op de plek van aanbrengen, allergische reacties, bloedingen in genezende gebieden.
- Contra-indicaties: individuele intolerantie voor de werkzame bestanddelen, intraveneuze toediening, bloedende wonden, kwaadaardige gezwellen.
- Hyaluronidase (Lidase)
Een enzymatisch middel dat gebruikt wordt om gewrichtscontracturen te verhelpen, littekenweefsel te verzachten en hematomen te behandelen. Bevat hyaluronzuur.
- Indicaties voor gebruik: littekenveranderingen van de huid van verschillende oorsprong, hematomen, gewrichtscontracturen, langdurig niet-genezende ulcera, sclerodermie, traumatische letsels van de zenuwplexussen, reumatoïde artritis.
- Toepassingsmethode: het geneesmiddel wordt subcutaan toegediend onder littekenweefsel, intramusculair, via elektroforese en via slijmvliezen. In de oogheelkundige praktijk wordt het geneesmiddel subconjunctivaal en retrobulbair toegediend. De behandeling is individueel voor elke patiënt en hangt af van de ernst van het pathologische proces.
- Bijwerkingen: allergische huidreacties.
- Contra-indicaties: kwaadaardige gezwellen.
- Overdosering: In zeldzame gevallen kunnen er allergische huidreacties optreden.
- Urokinase
Fibrinolytisch: lost bloedstolsels op door activering van plasminogeen.
- Indicaties voor gebruik: trombo-embolische occlusieve vaatziekten, lokale trombose, coronaire trombose, bloedingen in de voorste oogkamer en het glasvocht, lokale behandeling van verklevingen.
- Toedieningsmethode: gemiddelde dosis 1000-2000 IE/kg/uur, de behandelingsduur wordt bepaald door de behandelend arts.
- Bijwerkingen: shock, veranderingen in leverfunctietesten, misselijkheid en braken, verlies van eetlust, verhoogde lichaamstemperatuur, hoofdpijn, verslechtering van de algemene gezondheid, allergische huidreacties.
- Contra-indicaties: hersenbloeding, bloedingen, recente biopsie, arteriële hypertensie, recente operatie, ernstige nier- of leverinsufficiëntie, zwangerschap.
- Fibrinolysine
Beïnvloedt het bloedsysteem en de fibrinolyse. Wordt zeer vaak gebruikt in combinatie met heparine. De werking is gebaseerd op het natuurlijke antistollingssysteem van het lichaam en het vermogen om fibrinedraden op te lossen.
- Indicaties voor gebruik: vasculaire occlusie door een bloedstolsel van de perifere of longslagaders, recent myocardinfarct, acute tromboflebitis.
- Toedieningswijze: intraveneus (infuus) met een isotone natriumchloride-oplossing, lokaal.
- Bijwerkingen: verhoogde lichaamstemperatuur, pijn op de plaats van aanbrengen, allergische reacties, koude rillingen.
- Contra-indicaties: toegenomen bloedingen, maag- en twaalfvingerige darmzweren, tuberculose, stralingsziekte, laag fibrinogeengehalte in het bloed.
Als het adhesieproces gepaard gaat met hevige pijn, worden paracetamol, No-shpa of Spazmalgon gebruikt om de pijn te verlichten. Bij lokaal gebruik van anti-adhesiemedicijnen worden elektroforese, applicaties en andere fysiotherapieprocedures toegepast.
Zalven voor verklevingen na een operatie
Voor de resorptie van bindweefselverklevingen en littekens worden veel lokale preparaten, oftewel zalven, gebruikt. De volgende middelen zijn effectief tegen verklevingen na een operatie:
- Vishnevsky-zalf
Een antisepticum met ricinusolie, xeroform en teer. Veelgebruikt voor de behandeling van ontstekingen veroorzaakt door abcessen of furunkels. Herstelt weefsel na brandwonden, doorligwonden en bevriezing, gebruikt in de gynaecologie. Bevordert de verzachting van postoperatieve littekens en verklevingen.
De zalf wordt gelijkmatig over een gaasje verdeeld en op de aangedane plekken aangebracht. De verbanden worden 2-3 keer per dag verwisseld. De licht irriterende werking op de weefselreceptoren versnelt het regeneratieproces. Langdurig gebruik van het product kan allergische reacties en huidirritatie veroorzaken. De belangrijkste contra-indicatie is nierziekte.
- Zalf Ziel-T
Homeopathisch chondroprotectief middel met een breed werkingsspectrum. Het heeft beschermende, ontstekingsremmende en pijnstillende eigenschappen. Bevat actieve plantaardige bestanddelen die zwelling verminderen en een therapeutisch effect hebben op kraakbeen, bot en zacht weefsel. Het geneesmiddel is effectief bij de behandeling van postoperatieve verklevingen en littekens.
De samenstelling van het medicijn omvat chondroïtinesulfaat (een structureel element van kraakbeenweefsel), sius-orgaancomponenten die degeneratieve veranderingen in kraakbeenweefsel vertragen, de microcirculatie verbeteren en de versterking van plastische processen bevorderen en biokatalysatoren van oxidatie-reductiereacties van het lichaam.
- Indicaties voor gebruik: diverse aandoeningen van het bewegingsapparaat (osteochondrose, tendinopathie, spondyloartrose, deformerende artrose), verwondingen en operaties die hebben geleid tot verklevingen en contracturen.
- Gebruiksaanwijzing: breng 2-5 keer per dag een kleine hoeveelheid zalf aan op de aangedane plek. Het product kan gebruikt worden tijdens massages en diverse fysiotherapeutische ingrepen.
- Bijwerkingen: allergische reacties, jeuk, huiduitslag. Symptomen van overdosering zijn niet gemeld. De zalf is gecontra-indiceerd bij individuele intolerantie voor de bestanddelen.
- Heparine zalf
Vermindert ontstekingen, voorkomt bloedstolling, verwijdt oppervlakkige bloedvaten en verlicht pijn.
- Indicaties voor gebruik: tromboflebitis van de extremiteiten, flebitis, trombose van de aambeienaderen, ulcera van de extremiteiten, postoperatieve strengen.
- Gebruiksaanwijzing: breng de zalf 2-3 keer per dag aan op de aangedane huid. Het product kan onder een gaasverband worden gebruikt tijdens massage.
- Contra-indicaties: ulceratieve-necrotische processen, verminderde bloedstolling, trombopenie.
- Hydrocortison zalf
Ontstekings- en allergische huidletsels van niet-microbiële oorsprong, allergische en contactdermatitis, eczeem, neurodermitis, resorptie van postoperatieve littekens en strengen. Het product wordt 2-3 keer per dag in een dunne laag op de huid aangebracht. De zalf is gecontra-indiceerd bij infectieuze huidziekten, pyodermie, mycosen, ulceratieve laesies en wonden.
Gels voor verklevingen na een operatie
Naast de zalf kan een gel worden gebruikt om het verklevingsproces te behandelen. Deze toedieningsvorm bevat geen vetten of oliën, is viskeus en zacht van samenstelling en consistentie. De gel bestaat voor 70% uit verdikkingsmiddelen en water, waardoor de actieve bestanddelen snel in het wondoppervlak doordringen.
Laten we eens kijken naar populaire gels voor verklevingen na een operatie:
- Traumeel gel
Een complex homotoxisch middel met regenererende, pijnstillende, ontstekingsremmende en anti-exsudatieve eigenschappen. Verlicht snel zwelling en stopt bloedingen. Verhoogt de vaattonus en vermindert de permeabiliteit ervan.
- Indicaties voor gebruik: ontstekingsprocessen van het bewegingsapparaat, kneuzingen, verwondingen, verstuikingen, fracturen, ernstig pijnsyndroom, preventie van postoperatieve complicaties, waaronder adhesieve aandoeningen, purulent-inflammatoire aandoeningen.
- De gel wordt 2-3 maal daags in een dunne laag op de aangedane huid aangebracht. Het product kan onder een verband worden gebruikt.
- Bijwerkingen manifesteren zich in de vorm van lokale allergische reacties, jeuk en roodheid. De belangrijkste contra-indicatie is intolerantie voor de bestanddelen van het geneesmiddel.
- Intercat
Gel gebruikt bij laparotomie en laparoscopische operaties in de gynaecologie en chirurgie om het aantal postoperatieve draadjes te verminderen. Het absorberende materiaal is een samenstelling van polyethyleenoxide en natriumcarboxymethylcellulose.
- Indicaties voor gebruik: open en gesloten operaties in de buikholte en aan de bekkenorganen. Het geneesmiddel wordt vrijgegeven in een speciale spuit, wat het gebruik ervan vergemakkelijkt. Het is gemakkelijk aan te brengen en lost verklevingen van bindweefsel binnen vier weken op.
- Contra-indicaties: infectieuze processen of complicaties.
- Contractubex
Antiproliferatief, ontstekingsremmend, verzachtend en gladmakend littekenweefselpreparaat. Bevat de werkzame stof uienextract, dat de afgifte van ontstekingsremmende mediatoren in het aanbrenggebied en allergische reacties vermindert. Vermindert de groei van fibroblastcellen en heeft bacteriedodende eigenschappen. De gel bevat ook heparine en allantoïne, die het genezingsproces versnellen, de weefselpermeabiliteit verbeteren en de collageensynthese vertragen.
- Indicaties voor gebruik: postoperatieve en posttraumatische littekens en strengen, contractuur van Dupuytren, keloïden, traumatische contracturen.
- Gebruiksaanwijzing: breng een kleine hoeveelheid gel aan op het postoperatieve litteken en wrijf het in tot het volledig is opgenomen. Het product kan onder een verband worden gebruikt.
- Bijwerkingen manifesteren zich in de vorm van lokale allergische reacties. De gel is gecontra-indiceerd bij individuele intolerantie voor de componenten.
- Mesogel
Antihechtmiddel op basis van carboxymethylcellulosepolymeer. Het wordt gebruikt bij chirurgische ingrepen waarbij er een risico bestaat op verklevingen. Het heeft geen algemeen toxisch, lokaal irriterend of allergeen effect. Het is effectief in aanwezigheid van exsudaat of bloed, is niet ingekapseld en vormt geen voedingsbodem voor pathogene micro-organismen.
Het werkingsmechanisme van de gel is gebaseerd op het losmaken van beschadigde oppervlakken totdat ze volledig genezen zijn. Het medicijn creëert omstandigheden voor normaal glijden van organen en verlaagt de fibrinespiegel. Het wordt geproduceerd in steriele spuiten van 5-100 ml en in polymeercontainers van 200 ml.
- Indicaties voor gebruik: voorkomen van navelstrengvorming bij operaties aan organen en weefsels met verhoogde verklevingsvorming.
- De toedieningsmethode en dosering zijn afhankelijk van de verpakking van het medicijn en de wijze waarop de operatie wordt uitgevoerd. De gel wordt aangebracht op de weefselgebieden waar strengen zich kunnen vormen. Het product wordt in een dunne laag aangebracht op het te behandelen oppervlak, waardoor een betrouwbare coating ontstaat gedurende de genezing van het weefsel.
- Contra-indicaties: overgevoeligheid voor cellulose-ethers, elke ziekte in het stadium van decompensatie, terminale aandoeningen, nier- en leverziekten, acute fase van purulente peritonitis.
Na gebruik lost Mesogel geleidelijk op en neemt de concentratie af door volumetoename en de splitsing van de moleculen in korte fragmenten. Bij gebruik in de buikholte worden de moleculen opgenomen in het capillaire netwerk van het peritoneum en dringen ze door tot in het lymfestelsel via het sereuze membraan van de darm. Het grootste deel van het geneesmiddel wordt uitgescheiden via de urine en de rest wordt afgebroken tot glucose, water en koolstofdioxide.
Zetpillen tegen verklevingen na een operatie
Ter voorkoming en behandeling van bindweefselverklevingen na een operatie (met name tijdens gynaecologische of urologische ingrepen) worden zetpillen tegen verklevingen aanbevolen. Na de operatie kunnen de volgende medicijnen worden gebruikt:
- Ichthyol zetpillen
Ze hebben antiseptische, ontstekingsremmende en lokaal anesthetische eigenschappen. Ze worden gebruikt bij neuralgie, ontstekingsziekten van de bekkenorganen en na recente operaties. Zetpillen dienen te worden toegediend na een reinigend klysma; de duur en frequentie van de behandeling worden bepaald door de behandelend arts.
- Longidaza
Zetpillen voor vaginaal of rectaal gebruik. Het geneesmiddel is een macromoleculair complex van het proteolytische enzym hyaluronidase met een hoogmoleculaire drager. Het heeft uitgesproken anti-oedeem, ontstekingsremmende, immunomodulerende en antioxiderende eigenschappen. Verhoogt de weefselpermeabiliteit en -trofie, verhelpt hematomen en verhoogt de elasticiteit van littekens. Vermindert en elimineert verklevingen en contracturen volledig en verbetert de gewrichtsmobiliteit.
- Indicaties voor gebruik: aandoeningen die gepaard gaan met bindweefselproliferatie. Het wordt het meest voorgeschreven in de urologische en gynaecologische praktijk, in de chirurgie, cosmetologie, pulmonologie en phthisiologie, na chirurgische ingrepen in de buikholte en na langdurig niet-genezende wonden.
- Toedieningswijze: zetpillen worden rectaal toegediend na darmspoeling, 1 zetpil eenmaal per 48 uur, of vaginaal, 1 zetpil om de drie dagen. De behandelingsduur wordt bepaald door de behandelend arts. Indien nodig kan een herhalingskuur worden voorgeschreven, maar niet eerder dan 3 maanden na afloop van de vorige kuur.
- Bijwerkingen: systemische of lokale allergische reacties.
- Contra-indicaties: intolerantie voor de werkzame bestanddelen, ernstige nierfunctiestoornissen, maligne neoplasmata, patiënten jonger dan 12 jaar. Met speciale voorzichtigheid wordt het voorgeschreven aan patiënten met nierfalen, recente bloedingen en acute infectieziekten.
Naast de hierboven beschreven zetpillen kunt u tampons met verschillende zalven gebruiken, bijvoorbeeld met heparine of Vishnevsky-zalf.
Vitaminen
Voor de behandeling en preventie van verklevingen na een operatie wordt patiënten aangeraden vitamines te gebruiken. Tocoferol (vitamine E) en foliumzuur (vitamine B9) hebben bewezen effectief te zijn in de strijd tegen verklevingen.
- Tocoferol
Vitamine E is een actieve antioxidant die verschillende stoffen beschermt tegen oxidatie, zoals retinol of meervoudig onverzadigde vetzuren. Deze natuurlijke antioxidant is betrokken bij de eiwitsynthese, weefselrespiratie en belangrijke processen in de celstofwisseling. Een tekort leidt tot degeneratieve veranderingen in zenuwcellen en schade aan de weefsels van inwendige organen, met name het leverparenchym.
- Indicaties voor gebruik: spierdystrofieën, ziekten van het centrale zenuwstelsel, dermatosen, spasmen van perifere bloedvaten, diverse stoornissen van de motoriek, complexe behandeling van cardiovasculaire en oftalmologische ziekten.
- De toedieningsmethode en dosering zijn afhankelijk van de vorm van het geneesmiddel, de indicaties voor gebruik en de individuele kenmerken van het lichaam van de patiënt.
- Bijwerkingen: hoge doseringen van de vitamine veroorzaken maag-darmklachten, prestatieverlies en creatinurie.
- Contra-indicaties: destructieve veranderingen in de hartspier, hartinfarct, groot risico op trombo-embolie.
Een tekort aan vitamine E kan gepaard gaan met een afname van rode bloedcellen. De vitamine is verkrijgbaar in verschillende vormen: flesjes, olie-oplossingen, capsules voor orale toediening, ampullen voor intraveneuze of intramusculaire toediening.
- Foliumzuur
Behoort tot de groep B-vitamines. Komt het lichaam binnen via de voeding en wordt gesynthetiseerd door de darmflora. Neemt deel aan belangrijke stofwisselingsprocessen in het lichaam en is noodzakelijk voor de cholinestofwisseling. Stimuleert de bloedvorming. Heeft een tabletvorm.
Na orale toediening wordt het volledig geabsorbeerd in de twaalfvingerige darm en de proximale delen van de dunne darm. Ongeveer 98% van de ingenomen dosis dringt binnen 3-6 uur door in het bloed. Het wordt gemetaboliseerd in de lever, 50% wordt uitgescheiden via de urine en de rest via de feces.
- Indicaties voor gebruik: hyperchrome macrocytaire en megaloblastaire anemie, normalisatie van de erytropoëse, anemie en leukopenie, pellagra, pernicieuze anemie, postoperatieve omstandigheden, verbetering van de opperhuid.
- Gebruiksaanwijzing: Tabletten worden aanbevolen voor orale inname na de maaltijd. Doorgaans 3-5 capsules per dag. De behandelingsduur is 20-30 dagen.
- Bijwerkingen: in zeldzame gevallen kunnen allergische reacties optreden. Deze kunnen worden verlicht met anti-allergische medicijnen.
- De belangrijkste contra-indicatie is individuele intolerantie voor foliumzuur. Er zijn geen gevallen van overdosering gemeld.
Om het herstel te versnellen en het risico op verklevingen te minimaliseren, is het belangrijk om dagelijks vitamines in te nemen. Bijzondere aandacht moet worden besteed aan een evenwichtige voeding met de nodige micro- en macro-elementen, mineralen en natuurlijk vitaminen.
Fysiotherapiebehandeling
Een van de effectieve methoden om postoperatieve verklevingen te verhelpen, is fysiotherapie. Deze therapie wordt meestal voorgeschreven bij verklevingen in de bekkenorganen.
Het hoofddoel van fysiotherapieprocedures:
- Activering van de weefselstofwisseling – fysiotherapie verbetert de bloedcirculatie en de stofwisseling in de aangetaste weefsels. Dit helpt compressie en verdraaiing van organen te voorkomen.
- Verweking van bindweefsel – door de invloed van fysieke factoren op bindweefsel wordt het elastischer. Dit helpt pijn en het risico op darmobstructie of verstopping van de eileiders te minimaliseren.
Het meest merkbare effect is mogelijk in de eerste maanden van de ziekte, wanneer de strengen nog niet te hard en sterk zijn. Behandeling voorkomt de versteviging ervan en de groei van nieuw weefsel. Bij het adhesieproces worden de volgende methoden gebruikt:
- Toepassingen van ozokeriet en paraffine.
- Elektroforese met absorbeerbare en pijnstillende medicijnen.
- Laser- of magneettherapie.
- Elektrische stimulatie.
- Ultrageluid en massage.
- Hirudotherapie.
Laten we de meest effectieve fysiotherapieprocedures eens nader bekijken:
- Toepassingen met ozokeriet en paraffine zijn gericht op het opwarmen van de bekkenorganen. Hun effect is vergelijkbaar met dat van lasertherapie en ultrageluid. Ze verhogen de lokale immuniteit en stimuleren de bloedsomloop en lymfestroom. Toepassingen zijn gecontra-indiceerd bij ontstekingen in het bekken en huidaandoeningen.
- Echografie is een methode om organen en weefsels te beïnvloeden met behulp van ultrasone golven. Het versnelt metabolische processen op moleculair niveau. Het helpt pathogene micro-organismen in chronische infectiehaarden te vernietigen. Het vernietigt de microstructuur van verklevingen en verhoogt hun elasticiteit.
- Lasertherapie – verhitting van het aangetaste weefsel om de bloedsomloop te stimuleren en de vorming van collageeneiwit (de basis van verklevingen en littekenweefsel) te voorkomen. Deze methode is vooral effectief in de vroege stadia van het pathologische proces.
- Elektrische stimulatie – gebaseerd op het sturen van elektrische impulsen met behulp van een speciaal apparaat naar het aangetaste weefsel. Stimuleert de bloedsomloop en lymfestroom, bevordert regeneratieprocessen en vermindert pijn.
- Elektroforese – deze procedure bestaat uit blootstelling aan apparatuur en medicijnen. Met behulp van een elektrisch veld worden medicijnen die het enzym hyaluronidase bevatten (Lidase, Longidaza en andere) in het lichaam ingebracht. Elektroforese is vooral effectief in de eerste maanden na de operatie, omdat het de vorming van strengen voorkomt. Met behulp hiervan is het mogelijk om de werking van organen te herstellen, zelfs met vergevorderde bindweefselvorming. De techniek is absoluut pijnloos, maar kent een aantal contra-indicaties: ernstige intoxicatie, bloedziekten, oncologie, cachexie, hartritmestoornissen en intolerantie voor de gebruikte medicijnen.
- Behandeling met bloedzuigers (hirudotherapie) - de effectiviteit van deze methode is gebaseerd op het enzym hyaluronidase, dat deel uitmaakt van bloedzuigers. Het verzacht de verklevingen en maakt ze doorlaatbaar voor medicijnen, waardoor ze kleiner worden. Door deze behandeling wordt de beweeglijkheid van organen hersteld en pijn verminderd. Bloedzuigers worden 30-40 minuten op de probleemgebieden geplaatst. Er mogen geen wonden of andere huidbeschadigingen ontstaan. In de regel worden patiënten 7-10 sessies voorgeschreven. Deze methode heeft geen contra-indicaties of bijwerkingen.
Fysiotherapeutische behandeling wordt ook toegepast bij geavanceerde adhesieve processen die hebben geleid tot orgaanvervorming en het optreden van acute pathologische symptomen. Deze therapie maakt het mogelijk om pijngevoelens te minimaliseren en de conditie van de patiënt te verbeteren.
Volksremedies
Naast medicamenteuze en chirurgische behandeling van postoperatieve navelstrengen, worden vaak volksremedies gebruikt om ze te verwijderen. Alternatieve therapie helpt de groei van tumoren te voorkomen. Laten we eens kijken naar populaire volksrecepten:
- Neem 50 gram lijnzaad, wikkel het in een gaasje en dompel het 5-10 minuten in 500 ml kokend water. Laat het afkoelen en breng het 1-2 uur lang, 2-3 keer per dag, aan op de pijnlijke plek.
- Giet 250 ml kokend water over een eetlepel gedroogde sint-janskruid en laat 10-15 minuten sudderen. Zeef het aftreksel en neem er driemaal daags een kwart kopje van.
- Neem twee delen rozenbottel en brandnetel en meng dit met een deel rode bosbessen. Giet er 250 ml kokend water over en laat het 2-3 uur trekken. Neem twee keer per dag een half glas.
- Neem gelijke delen honingklaver, duizendguldenkruid en klein hoefblad. Giet er 250 ml kokend water over en laat het 1,5 uur trekken. Neem 3-5 keer per dag een kwart kopje.
- Zwarte komijnolie, verkrijgbaar bij de apotheek, heeft medicinale eigenschappen. Het bevat fytosterolen, tannines, carotenoïden en vetzuren. Het heeft een antibacteriële, regenererende en ontstekingsremmende werking. De olie kan gebruikt worden om tampons in te weken, voor vaginale douches, voor uitwendig of inwendig gebruik.
Volksbehandeling van verklevingen na een operatie mag alleen worden uitgevoerd na overleg met de behandelend arts en alleen als het pathologische proces mild is.
 [ 49 ], [ 50 ], [ 51 ], [ 52 ], [ 53 ], [ 54 ]
[ 49 ], [ 50 ], [ 51 ], [ 52 ], [ 53 ], [ 54 ]
Kruidenbehandeling
Een andere optie voor de behandeling van verklevingen is kruidentherapie. Laten we eens kijken naar populaire kruidenrecepten:
- Maal drie eetlepels Bergenia-wortels fijn en giet er 300 ml water over. Laat het middel 3-4 uur trekken, bij voorkeur in een thermoskan of een goed afgesloten bakje. Zeef het en neem 2-3 theelepels een uur voor de maaltijd. De behandelingskuur duurt drie dagen, waarna u een pauze van 2-3 dagen moet inlassen en de therapie vervolgens weer moet voortzetten.
- Neem aloë vera (niet jonger dan 3 jaar), snijd een paar bladeren af en leg ze 48 uur op een koude plaats. Maal ze fijn, voeg 5 eetlepels honing en 50 ml melk toe. Meng alle ingrediënten goed en neem driemaal daags 1 eetlepel.
- Giet 200 ml kokend water over een eetlepel mariadistelzaad en kook het 10 minuten. Na afkoeling het aftreksel zeven en 3 keer per dag 15 ml innemen.
- Giet 1 liter wodka over 50 g gemalen pioenwortel en laat dit 10 dagen trekken op een donkere plaats. Neem gedurende een maand 40 druppels van de infusie, 2-3 keer per dag, voor de maaltijd. Neem daarna 10 dagen pauze en herhaal de behandeling.
Kruidenbehandelingen moeten met de grootste voorzichtigheid worden uitgevoerd en alleen na toestemming van een arts. Bijzondere aandacht moet worden besteed aan de verhoudingen van de medicinale componenten.
Homeopathie
Voor de behandeling van strengen van verschillende lokalisaties wordt niet alleen traditionele geneeskunde gebruikt, maar ook alternatieve methoden. Homeopathie is daar één van. Bij postoperatieve adhesies worden de volgende medicijnen aanbevolen:
- Arsenicum album – pijnlijke gezwellen na verwondingen.
- Calcarea fluorica – ruggenmerg na operaties, diepe wonden en diverse verwondingen.
- Cundurango – verklevingen en ulceraties in de mondholte.
- Dulcamara, Euphrasia, Plumbum, Rhus toxicodendron, Thuja – proliferatie van bindweefsel in de neus.
- Ranunculus bulbosus – strengen na pleuritis.
- Silicea – gebruikt voor genezing na operaties, verwondingen en wonden. Stimuleert het lichaam om de afbraak van vezelachtige formaties en littekenweefsel te versnellen.
Homeopathische geneesmiddelen mogen alleen worden ingenomen volgens voorschrift van een homeopathisch arts. Deze bepaalt voor iedere patiënt afzonderlijk het geneesmiddel (dosering en behandelkuur).
Chirurgische behandeling
Als het adhesieproces zich in een vergevorderd of acuut stadium bevindt en pathologische symptomen van de inwendige organen veroorzaakt, is chirurgische behandeling geïndiceerd. Het hoofddoel van een dergelijke behandeling is het mechanisch verwijderen van insluitsels die de bloedtoevoer verstoren en de normale werking van het maag-darmkanaal en andere organen verstoren.
Chirurgische behandeling kan worden uitgevoerd met de volgende methoden: laparoscopie en laparotomie. Hierbij wordt rekening gehouden met het feit dat een buikoperatie nieuwe bindweefselverklevingen kan veroorzaken. Daarom wordt bij de keuze van een methode de voorkeur gegeven aan de minst traumatische.
Verwijst naar laagtraumachirurgie. Via een punctie in de buikholte brengt de arts een glasvezelbuis in met een miniatuurcamera en verlichting. Chirurgische instrumenten worden via extra incisies ingebracht, waarmee verklevingen worden losgemaakt en bloedvaten worden dichtgeschroeid. Dissectie kan worden uitgevoerd met een elektrisch mes, laser of hydraulische druk. Na een dergelijke operatie is het herstel snel en met minimale complicaties. Maar er is nog steeds geen garantie dat er geen recidief zal optreden.
- Laparotomie
Voorgeschreven voor een groot aantal verklevingen. De operatie wordt uitgevoerd via een incisie (10-15 cm) in de voorste buikwand om uitgebreide toegang tot de inwendige organen te verkrijgen. De methode is traumatisch, het herstel is lang en er is een verplichte kuur anti-adhesieve fysiotherapie.
Bij de keuze van de chirurgische behandelingsmethode worden veel factoren in aanmerking genomen. Ten eerste is er de leeftijd van de patiënt. Oudere patiënten ondergaan alleen een laparoscopie. Een andere factor is de aanwezigheid van bijkomende pathologieën en de algemene gezondheidstoestand. Als de patiënt ernstige aandoeningen van het cardiovasculaire of respiratoire stelsel heeft, is dit een contra-indicatie voor een operatie.
Er moet speciale aandacht worden besteed aan de postoperatieve periode. Het is noodzakelijk om de darmen functionele rust te gunnen totdat de wonden volledig genezen zijn. Om dit te bereiken, moet u de eerste dagen na de operatie geen voedsel eten en alleen vloeistoffen drinken. Vanaf de tweede of derde dag kunt u geleidelijk vloeibare voeding (bouillon, pap, groentepuree) gebruiken. Naarmate de toestand verbetert, dat wil zeggen na ongeveer 7-10 dagen, kunt u het dieet geleidelijk weer hervatten.
Na de operatie is het ten strengste verboden om alcohol, sterke koffie en thee, snoepgoed, gekruid, zout, vet of gefrituurd voedsel te nuttigen. Een dieet volgen zorgt voor een snel herstel na de behandeling en voorkomt het ontstaan van nieuwe strengen.
Verwijderen van verklevingen na buikoperaties
Veel patiënten ontwikkelen littekens, oftewel banden, na chirurgische ingrepen of langdurige ontstekingsprocessen. Dergelijke verklevingen verstoren de werking van inwendige organen en veroorzaken acute pijn. Dit is de belangrijkste indicatie voor het verwijderen van verklevingen. Na buikoperaties wordt meestal de laparoscopische methode gebruikt.
Als het pathologische proces vergevorderd is, wordt laparotomie uitgevoerd. Deze methode heeft de volgende indicaties:
- Proliferatie van bindweefsel in de buikholte.
- Het ontstaan van purulente formaties in de darmen.
- Ernstige darmobstructie.
- Acuut ontstekingsproces in de buikholte.
Bij een laparotomie wordt toegang tot inwendige organen verkregen via een incisie in de buikwand, net als bij een volledige buikoperatie. Bij een laparoscopie worden meerdere kleine incisies gemaakt waardoor apparatuur wordt ingebracht. In beide gevallen duurt de operatie ongeveer 1-2 uur. De patiënt heeft een lange herstelperiode en een reeks preventieve maatregelen nodig.
Oefeningen tegen verklevingen na een operatie
Een van de methoden om verklevingen te voorkomen is therapeutische gymnastiek. Oefeningen tegen verklevingen na een operatie zijn gericht op het activeren van de lokale bloedtoevoer naar de aangetaste weefsels en interne spiervezels, waardoor hun elasticiteit toeneemt.
Laten we eens een aantal anti-adhesieve oefeningen bekijken:
- Ga op de grond zitten en strek je benen. Buig ze door je knieën en trek ze naar je borst, waarbij je ze langzaam strekt tot de beginpositie.
- Ga op de grond liggen, leg je handen achter je hoofd, buig je knieën en rust op de grond. Hef langzaam je schouderbladen op.
- Ga op de grond liggen, buig je knieën, druk je schouderbladen tegen de vloer en strek je armen langs je lichaam. Breng je bekken geleidelijk omhoog, laat je knieën naar je borst zakken en keer terug naar de beginpositie.
- Ga op de grond liggen, plaats je handen onder je billen, strek je benen en til ze op. Maak kruisende bewegingen met je benen (schaarbewegingen). Een andere variant van deze oefening is de fiets, waarbij de bewegingen groot van omvang moeten zijn en gericht op de buik en borst.
Yoga, gebaseerd op buikademhaling, heeft een helende werking. Gymnastiek in combinatie met goede voeding versnelt het herstelproces en verlicht pijnklachten.
Het voorkomen
Methoden om verklevingen te voorkomen zijn gebaseerd op het verminderen van weefselschade tijdens verschillende chirurgische ingrepen. Preventie bestaat uit het beschermen van de buikholte tegen vreemde voorwerpen (verbandmateriaal) en het zorgvuldig reinigen van het operatiegebied. Het is ook zeer belangrijk om het risico op postoperatieve bloedingen te minimaliseren.
Om verklevingen te voorkomen, krijgen patiënten antibacteriële en ontstekingsremmende medicijnen voorgeschreven, evenals fibrinolytica, anticoagulantia en proteolytische enzymen. Bijzondere aandacht wordt besteed aan therapeutische oefeningen en fysiotherapie met medicijnen (elektroforese met lidase).
Voeding is belangrijk voor zowel preventieve als herstellende doeleinden. Laten we eens kijken naar de belangrijkste voedingsadviezen:
- U mag niet verhongeren of te veel eten, omdat dit de pathologische toestand verergert en complicaties kan veroorzaken.
- Het is noodzakelijk om het eetpatroon op vaste tijden te volgen. Maaltijden moeten fractioneel zijn, je moet 4-6 keer per dag kleine porties eten.
- Zware en vette voedingsmiddelen, voedingsmiddelen met een hoog vezelgehalte en voedingsmiddelen die winderigheid veroorzaken (peulvruchten, kool, radijs, raap, radijs, druiven, maïs) moeten uit het dieet worden geschrapt. Koolzuurhoudende en alcoholische dranken, pittige kruiden en sauzen, en volle melk zijn verboden.
- Het menu moet calciumrijk voedsel bevatten, zoals kwark, kaas en gefermenteerde melkproducten. Deze bevorderen de darmperistaltiek. Tegelijkertijd moet het voedsel op kamertemperatuur zijn, aangezien te koud of te warm voedsel spasmen kan veroorzaken.
- Patiënten moeten magere bouillons, gestoomd, gekookt of gebakken mager vlees en vis eten. U kunt groenten, fruit en bladgroenten eten. Marinades en gerookte producten moeten echter worden vermeden.
Om het ontstaan van verklevingen te voorkomen, moet constipatie tijdig worden behandeld en moeten voedselvergiftigingen en ontstekingsprocessen worden vermeden. Een actieve levensstijl is noodzakelijk, maar zware fysieke inspanning moet worden vermeden. Bovenstaande aanbevelingen minimaliseren het risico op het ontwikkelen van pathologie.
Prognose
Enkelvoudige verklevingen na een operatie hebben een gunstige prognose, terwijl meervoudige laesies een aantal ernstige en zelfs levensbedreigende complicaties kunnen veroorzaken. Om verklevingen te voorkomen, is een gezonde levensstijl, een therapeutisch dieet en alle medische aanbevelingen noodzakelijk. Vergeet ook niet dat het optreden van bindweefselverklevingen grotendeels afhangt van medische competentie, naleving van de techniek en de regels van de operatie en een adequaat postoperatief herstel.
 [ 65 ]
[ 65 ]

