Medisch expert van het artikel
Nieuwe publicaties
Appendicitis
Laatst beoordeeld: 12.07.2025

Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
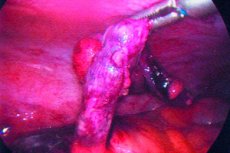
Appendicitis is een acute ontsteking van de blinde darm, die zich meestal kenmerkt door buikpijn, gebrek aan eetlust en buikgevoeligheid.
De diagnose wordt klinisch gesteld, vaak aangevuld met CT of echografie. [ 1 ]
De behandeling van appendicitis bestaat uit chirurgische verwijdering van de appendix. [ 2 ], [ 3 ]
Anatomie van de appendix
De officiële naam van de appendix is "Appendix Vermiformis". De appendix is een echt divertikel dat ontspringt aan de posteromediale rand van het caecum, gelegen in de directe nabijheid van de ileocaecale klep. De basis van de appendix kan betrouwbaar worden gelokaliseerd nabij de convergentie van de taeniae coli aan de top van het caecum. De term "vermiformis" is Latijn voor "wormvormig" [ 4 ] en wordt verklaard door zijn lange buisvormige architectuur. In tegenstelling tot het verworven divertikel is het een echt divertikel van de dikke darm, dat alle lagen van de dikke darm bevat: mucosa, submucosa, longitudinale en circulaire spierlaag en serosa. Het histologische onderscheid tussen de dikke darm en de appendix hangt af van de aanwezigheid van B- en T-lymfoïde cellen in de mucosa en submucosa van de appendix. [ 5 ]
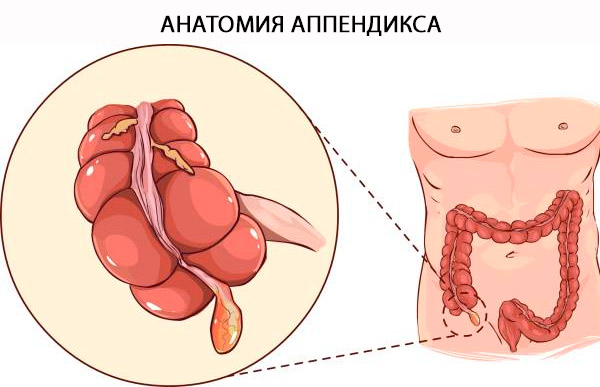
Structuur en functies
De appendix kan een variabele lengte hebben van 5 tot 35 cm, met een gemiddelde van 9 cm. [ 6 ] De functie van de appendix is traditioneel onderwerp van discussie geweest. De neuro-endocriene cellen van het slijmvlies produceren aminen en hormonen die helpen bij het uitvoeren van verschillende biologische controlemechanismen, terwijl het lymfoïde weefsel betrokken is bij de rijping van B-lymfocyten en de productie van IgA-antilichamen. Er is geen duidelijk bewijs voor de functie ervan bij mensen. De aanwezigheid van darm-geassocieerd lymfoïde weefsel in de lamina propria heeft geleid tot de overtuiging dat het een immuunfunctie heeft, hoewel de exacte aard hiervan nooit is vastgesteld. Als gevolg hiervan heeft het orgaan grotendeels zijn reputatie als rudimentair orgaan behouden. Naarmate het begrip van de intestinale immuniteit de afgelopen jaren echter is verbeterd, is er een theorie ontstaan dat de appendix een "heiligdom" is voor symbiotische darmmicroben. [ 7 ] Ernstige aanvallen van diarree die de darmen van commensale bacteriën kunnen ontdoen, kunnen mogelijk worden vervangen door medicijnen die in de appendix zitten. Dit suggereert een evolutionair voordeel in het behouden van de appendix en verzwakt de theorie dat het orgaan rudimentair is. [ 8 ]
Fysiologische varianten
Hoewel de locatie van de appendixopening aan de basis van het caecum een stabiel anatomisch kenmerk is, is de positie van de punt dat niet. Variaties in positie omvatten retrocecaal (maar intraperitoneaal), subcecaal, pre- en postileaal, pelvisch en tot aan de hepatorenale pouch. Daarnaast kunnen factoren zoals houding, ademhaling en uitzetting van de aangrenzende darm de positie van de appendix beïnvloeden. De retrocecale positie is de meest voorkomende. Dit kan klinische verwarring veroorzaken bij de diagnose van appendicitis, aangezien veranderingen in positie verschillende symptomen kunnen veroorzaken. Agenesie van de appendix, evenals duplicatie of triplicatie, worden zelden beschreven in de literatuur. Naarmate de zwangerschap vordert, verplaatst de groter wordende uterus de appendix craniaal, zodat tegen het einde van het derde trimester pijn met appendicitis in het rechterbovenkwadrant kan worden gevoeld.
Klinische betekenis
De pathogenese van acute appendicitis is vergelijkbaar met die van andere holle viskeuze organen en wordt vermoedelijk het vaakst veroorzaakt door obstructie. Een galsteen, of soms een galsteen, tumor of worm, sluit de opening van de appendix af, wat leidt tot verhoogde intraluminale druk en verminderde veneuze uitstroom. Bij jongvolwassenen wordt obstructie vaker veroorzaakt door lymfoïde hyperplasie. De appendix ontvangt zijn bloedtoevoer vanuit de appendixarterie, de terminale arterie. Naarmate de intraluminale druk de perfusiedruk overschrijdt, treedt ischemische schade op, wat bacteriële overgroei bevordert en een ontstekingsreactie veroorzaakt. Dit vereist spoedeisende chirurgische zorg, aangezien perforatie van de ontstoken appendix kan leiden tot lekkage van bacteriële inhoud in de peritoneale holte.[ 9 ]
Wanneer de wand van de appendix ontstoken raakt, worden viscerale afferente vezels gestimuleerd. Deze vezels komen het ruggenmerg binnen bij T8-T10, wat de klassieke diffuse periumbilicale pijn en misselijkheid veroorzaakt die bij een vroege appendicitis voorkomen. Naarmate de ontsteking voortschrijdt, raakt het pariëtale peritoneum geïrriteerd, waardoor somatische zenuwvezels worden gestimuleerd en meer lokale pijn ontstaat. De locatie hangt af van de positie van de apex van de appendix. Een retrocecale appendix kan bijvoorbeeld pijn in de rechterflank veroorzaken. Het strekken van de rechterheup van de patiënt kan deze pijn veroorzaken. Pijn die optreedt wanneer de iliopsoas-spier wordt uitgerekt door de heup in de linker laterale decubituspositie te strekken, staat bekend als het "psoas-teken". Een ander klassiek teken van acute appendicitis is het teken van McBurney. Dit wordt vastgesteld door palpatie van de buikwand op het punt van McBurney (twee derde van de afstand van de navel tot de spina iliaca anterior superior rechts) wanneer er pijn optreedt. Helaas zijn deze tekenen en symptomen niet altijd aanwezig, wat de klinische diagnose bemoeilijkt. Het klinische beeld omvat vaak misselijkheid, braken, lichte koorts en een licht verhoogd aantal witte bloedcellen.
Epidemiologie
Acute buikpijn is verantwoordelijk voor 7 tot 10% van alle bezoeken aan de spoedeisende hulp.[ 10 ] Acute appendicitis is een van de meest voorkomende oorzaken van pijn in de onderbuik waarmee patiënten zich op de spoedeisende hulp melden en is de meest voorkomende diagnose die wordt gesteld aan jonge patiënten die met een acute buik in het ziekenhuis worden opgenomen.
De incidentie van acute appendicitis neemt sinds eind jaren veertig gestaag af. In ontwikkelde landen komt acute appendicitis voor met een frequentie van 5,7 tot 50 patiënten per 100.000 inwoners per jaar, met een piek tussen de leeftijd van 10 en 30 jaar.[ 11 ],[ 12 ]
Er zijn geografische verschillen gerapporteerd, waarbij het levenslange risico om acute appendicitis te ontwikkelen 9% bedraagt in de Verenigde Staten, 8% in Europa en 2% in Afrika.[ 13 ] Bovendien zijn er grote verschillen in de presentatie, de ernst van de ziekte, het radiologisch onderzoek en de chirurgische behandeling van patiënten met acute appendicitis, wat verband houdt met het inkomen van het land.[ 14 ]
De incidentie van perforaties varieert van 16% tot 40%, waarbij de incidentie hoger is bij jongere leeftijdsgroepen (40-57%) en bij patiënten ouder dan 50 jaar (55-70%).[ 15 ]
Sommige auteurs rapporteren een geslachtsgebonden predispositie op alle leeftijden, iets hoger bij mannen, met een levenslange incidentie van 8,6% voor mannen en 6,7% voor vrouwen.[ 16 ] Vrouwen hebben echter de neiging een hogere incidentie van appendectomie te hebben als gevolg van verschillende gynaecologische ziekten die op appendicitis lijken.[ 17 ]
Volgens op de bevolking gebaseerde etnische statistieken komt appendicitis vaker voor bij blanke, niet-Spaanstalige en Spaanstalige groepen, en minder vaak bij zwarten en andere raciaal-etnische groepen.[ 18 ] Uit gegevens blijkt echter dat minderheidsgroepen een groter risico lopen op perforatie en complicaties.[ 19 ],[ 20 ]
Oorzaken blindedarmontsteking
Men denkt dat appendicitis ontstaat door een obstructie van het lumen van de appendix, meestal als gevolg van hyperplasie van lymfeweefsel, maar soms ook door fecale stenen, vreemde voorwerpen of zelfs helminthen. Obstructie leidt tot uitzetting van de appendix, snelle ontwikkeling van infectie, ischemie en ontsteking.
Indien onbehandeld, ontstaan necrose, gangreen en perforatie. Als de perforatie bedekt is met het omentum, vormt zich een appendiculair abces.
In de Verenigde Staten is acute appendicitis de meest voorkomende oorzaak van acute buikpijn waarvoor een chirurgische behandeling noodzakelijk is.
Tumoren van de appendix, zoals carcinoïde tumoren, appendixadenocarcinoom, darmparasieten en hypertrofisch lymfeweefsel, zijn bekende oorzaken van appendixobstructie en appendicitis. De appendix kan ook betrokken zijn bij de ziekte van Crohn of colitis ulcerosa met pancolitis.
Nederlands Een van de meest populaire misvattingen is het verhaal van de dood van Harry Houdini. Na een onverwachte klap op de buik, gaat het gerucht dat zijn appendix scheurde, wat onmiddellijk leidde tot sepsis en de dood. De feiten zijn dat Houdini wel stierf aan sepsis en peritonitis als gevolg van een gescheurde appendix, maar dat dit niets te maken had met de klap op de buik. Het had meer te maken met wijdverbreide peritonitis en de beperkte beschikbaarheid van effectieve antibiotica. [ 21 ], [ 22 ] De appendix bevat aerobe en anaerobe bacteriën, waaronder Escherichia coli en Bacteroides spp. Recente studies met behulp van next-generation sequencing hebben echter aanzienlijk meer bacteriële typen geïdentificeerd bij patiënten met gecompliceerde geperforeerde appendicitis.
Andere oorzaken zijn onder meer stenen, zaden, parasieten zoals Enterobius vermcularis (aarsmaden) en enkele zeldzame tumoren, zowel goedaardig (slijmtumoren) als kwaadaardig (adenocarcinoom, neuro-endocriene tumoren).[ 23 ]
Risicofactoren
Onderzoek naar de risicofactoren die geassocieerd worden met acute appendicitis is beperkt. Sommige factoren die mogelijk de kans op het ontwikkelen van deze ziekte kunnen beïnvloeden, zijn echter demografische factoren zoals leeftijd, geslacht, familiegeschiedenis en omgevings- en dieetfactoren. Onderzoek suggereert dat acute appendicitis mensen van alle leeftijden kan treffen, hoewel het vaker lijkt voor te komen bij adolescenten en jongvolwassenen, met een hogere incidentie bij mannen.[ 24 ],[ 25 ] Zoals bij veel andere ziekten speelt de familiegeschiedenis een belangrijke rol bij acute appendicitis; bewijsmateriaal suggereert dat mensen met een positieve familiegeschiedenis van acute appendicitis een verhoogd risico lopen om de ziekte te ontwikkelen.[ 26 ] Verschillende dieetrisicofactoren zijn in verband gebracht met appendicitis, zoals een vezelarm dieet, verhoogde suikerinname en verminderde waterinname. [ 27 ] Omgevingsfactoren die betrokken zijn bij de ontwikkeling van appendicitis zijn blootstelling aan luchtvervuiling, allergenen, sigarettenrook en gastro-intestinale infecties. [ 28 ], [ 29 ], [ 30 ]
Nieuw bewijsmateriaal suggereert een mogelijke correlatie tussen verhoogde temperatuur en acute appendicitis, wat erop duidt dat hoge temperaturen de kans op het ontwikkelen van de aandoening als gevolg van uitdroging kunnen vergroten.[ 31 ]
Uit onderzoek is ook gebleken dat patiënten met psychische stoornissen die dagelijks hoge doses antipsychotische medicijnen voorgeschreven krijgen, een groter risico lopen op het ontwikkelen van gecompliceerde appendicitis.[ 32 ]
Symptomen blindedarmontsteking
Klassieke symptomen van acute appendicitis zijn pijn in de bovenbuik of periumbilicale regio, vergezeld van kortdurende misselijkheid, braken en anorexia; na enkele uren verplaatst de pijn zich naar het rechteronderkwadrant van de buik. De pijn verergert bij hoesten en beweging. [ 33 ]
Klassieke symptomen van appendicitis zijn gelokaliseerd in het rechter onderkwadrant van de buik en op het punt van McBurney (een punt gelegen aan de buitenkant op 1/3 van de lijn die de navel verbindt met de spina iliaca superiore anterior), waar pijn wordt gedetecteerd met een plotselinge daling van de druk tijdens palpatie (bijvoorbeeld het symptoom van Shchetkin-Blumberg). [ 34 ]
Bijkomende symptomen zijn onder meer pijn die optreedt in het rechter onderkwadrant bij palpatie van het linker onderkwadrant (teken van Rovsing), verergering van de pijn bij passieve flexie van het rechter heupgewricht, waardoor de iliopsoas-spier samentrekt (teken van psoas), of pijn die optreedt bij passieve interne rotatie van de gebogen heup (teken van obturator). Een lichte koorts is gebruikelijk [rectale temperatuur 37,7-38,3 °C (100-101 °F)]. [ 35 ]
Helaas worden deze klassieke symptomen bij iets meer dan 50% van de patiënten waargenomen. Er zijn verschillende variaties van symptomen en verschijnselen.
De pijn van appendicitis is mogelijk niet gelokaliseerd, vooral niet bij baby's en kinderen. De pijn kan diffuus zijn of, in zeldzame gevallen, afwezig. Ontlasting is meestal onregelmatig of afwezig; als er diarree ontstaat, moet men een retrocecale locatie van de appendix vermoeden. Rode of witte bloedcellen kunnen in de urine aanwezig zijn. Atypische symptomen komen vaak voor bij oudere patiënten en zwangere vrouwen; met name de pijn en lokale pijn kunnen mild zijn.[ 36 ]
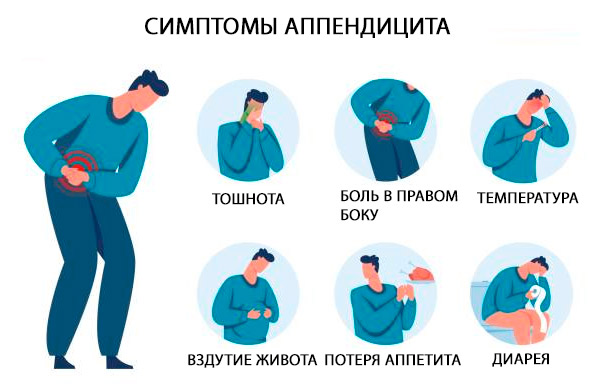
Anatomische aspecten van de manifestatie van acute appendicitis
De blindedarm is een buisvormige structuur die zich vasthecht aan de basis van de blindedarm, waar de taeniae coli binnendringt. Bij volwassenen is de blindedarm ongeveer 8-10 cm lang en vormt het het onderontwikkelde uiteinde van de grote blindedarm die ook bij andere dieren voorkomt. Bij mensen wordt de blindedarm beschouwd als een rudimentair orgaan en acute ontsteking van deze structuur wordt acute appendicitis genoemd.
Retrocecaal/retrocolisch (75%) - presenteert zich vaak met pijn in de rechter lumbale wervelkolom en gevoeligheid bij onderzoek. Spierstijfheid en gevoeligheid bij diepe palpatie zijn vaak afwezig vanwege de bescherming van het bovenliggende caecum. In deze positie kan de psoasspier geïrriteerd raken, wat leidt tot flexie van de heup en toegenomen pijn bij extensie van de heup (teken van een psoasverrekking).
Subcecum en bekkengebied (20%) - suprapubische pijn en frequent urineren kunnen overheersen. Diarree kan het gevolg zijn van rectale irritatie. Buikpijn kan afwezig zijn, maar rectale of vaginale pijn kan rechts aanwezig zijn. Microscopische hematurie en leukocyten kunnen bij urineonderzoek worden aangetoond.
Pre- en postileum (5%) - tekenen en symptomen kunnen afwezig zijn. Braken kan ernstiger zijn en diarree kan het gevolg zijn van irritatie van het distale ileum.
Symptomen van appendicitis bij kinderen
Bij kinderen vertoont appendicitis een variabiliteit in presentatie, afhankelijk van de leeftijdsgroep. [ 37 ] Het is zeldzaam en moeilijk te diagnosticeren bij pasgeborenen en zuigelingen. [ 38 ] De symptomen uiten zich doorgaans met een opgeblazen gevoel, braken, diarree, een voelbare abdominale massa en prikkelbaarheid. [ 39 ] Bij lichamelijk onderzoek vertonen ze vaak uitdroging, hypothermie en ademhalingsmoeilijkheden, waardoor een diagnose van appendicitis voor de arts onwaarschijnlijk is. Kinderen in de voorschoolse leeftijd tot 3 jaar vertonen doorgaans braken, buikpijn, overwegend diffuse koorts, diarree, moeite met lopen en stijfheid in de rechter lies. [ 40 ] Evaluatie kan een opgeblazen gevoel, stijfheid of een massa bij rectaal onderzoek onthullen. [ 41 ] Kinderen van 5 jaar en ouder hebben meer kans op klassieke symptomen, waaronder migrerende buikpijn, anorexia, misselijkheid en braken. Klinische evaluatie toont koorts en tachycardie, verminderde darmgeluiden en pijn in het rechteronderkwadrant, wat de kans op de diagnose in deze leeftijdsgroep vergroot.[ 42 ] De presentatie van acute appendicitis bij jonge kinderen is meestal atypisch, met overlappende symptomen die andere systemische ziekten nabootsen, wat vaak leidt tot een verkeerde diagnose en complicaties die tot morbiditeit leiden. Bovendien is een jongere leeftijd een bekende risicofactor voor ongunstige uitkomsten als gevolg van gecompliceerde appendicitis.[ 43 ]
De typische presentatie van appendicitis bij volwassenen omvat migrerende pijn in de rechter fossa iliaca, anorexia, misselijkheid met of zonder braken, koorts en gelokaliseerde stijfheid/gegeneraliseerde stijfheid.[ 44 ],[ 45 ] De klassieke symptomenreeks omvat vage navelpijn, anorexia/misselijkheid/tijdelijk braken, migrerende pijn in het rechter onderste kwadrant en lichte koorts.
Atypische tekenen en symptomen van appendicitis
Naast de typische presentatie van appendicitis kunnen ook atypische tekenen en symptomen worden waargenomen. Deze kunnen linkszijdige buikpijn omvatten, gelokaliseerd in het linker bovenkwadrant. Hoewel linkszijdige appendicitis relatief zeldzaam is en voorkomt bij ongeveer 0,02% van de volwassen bevolking, komt het vaker voor bij mensen met intestinale malrotatie of een omgekeerde darm.[ 46 ] Appendicitis wordt ook geassocieerd met diarree als een atypisch symptoom bij gedissemineerde appendicitis, vooral bij patiënten met interintestinale abcessen.[ 47 ]
Bij kinderen zijn de symptomen over het algemeen vaag, waardoor de diagnose op basis van anamnese en onderzoek moeilijk is. Atypische presentatie van appendicitis bij kinderen kan pijn en gevoeligheid in de gehele rechterflank omvatten, die zich uitstrekt van het rechter bovenste kwadrant tot de rechter fossa iliaca. Dit kan het gevolg zijn van arrestatie van de blindedarmafdaling van de appendix, waarbij de blindedarm zich in een subhepatische positie bevindt.[ 48 ] Volwassen mannen kunnen zich presenteren met atypische symptomen van appendicitis, zoals ernstige rechter hemiplegische pijn, die later overgaat in milde diffuse buikpijn. Vrouwen daarentegen kunnen zich presenteren met urogenitale klachten, zoals gevoeligheid van de dij met een massa en diarree.[ 49 ],[ 50 ] Bij ouderen kan appendicitis zich atypisch presenteren als een beknelde liesbreuk met niet-specifieke symptomen.[ 51 ]
Zwangere patiënten presenteren zich vaker met atypische klachten zoals gastro-oesofageale reflux, malaise, bekkenpijn, ongemak in de bovenbuik, indigestie, winderigheid, dysurie en verandering in stoelganggewoonten.[ 52 ] Bovendien zijn de bevindingen bij lichamelijk onderzoek uitdagend en abnormaal omdat de buik is opgezwollen, waardoor de afstand tussen de ontstoken appendix en het peritoneum toeneemt, wat resulteert in maskering van stijfheid en verminderde gevoeligheid. In de late zwangerschap kan de appendix craniaal naar de bovenbuik verplaatsen als gevolg van de vergrote baarmoeder, wat resulteert in RUQ-pijn.[ 53 ] Echter, ongeacht de zwangerschapsduur blijft RLQ-pijn de meest voorkomende klinische manifestatie van acute appendicitis tijdens de zwangerschap. [ 54 ] Leukocytose is mogelijk geen betrouwbare indicator van acute appendicitis bij zwangere vrouwen vanwege de fysiologische leukocytose tijdens de zwangerschap. Studies hebben aangetoond dat zwangere vrouwen een lagere incidentie van appendicitis hebben dan niet-zwangere vrouwen. Er is echter een groter risico op het ontwikkelen van acute appendicitis in het tweede trimester. [ 55 ]
Complicaties en gevolgen
De overheersende microbiële flora die geassocieerd wordt met acute appendicitis zijn E. coli, Kleibciella, Proteus en Bacteroides (Altemeier 1938 [ 56 ]; Leigh 1974 [ 57 ]; Bennion 1990 [ 58 ]; Blewett 1995 [ 59 ]). Deze microben kunnen postoperatieve infecties veroorzaken, afhankelijk van de mate van appendiculaire ontsteking, de chirurgische techniek en de duur van de operatie. [ 60 ]
Perforatie van de appendix
Perforatie van de appendix gaat gepaard met verhoogde morbiditeit en mortaliteit in vergelijking met niet-perforerende acute appendicitis. Het mortaliteitsrisico bij acute maar niet-gangreneuze acute appendicitis is minder dan 0,1%, maar bij gangreneuze acute appendicitis neemt het risico toe tot 0,6%. Aan de andere kant heeft geperforeerde acute appendicitis een hoger mortaliteitspercentage van ongeveer 5%. Er is nu steeds meer bewijs dat suggereert dat perforatie niet noodzakelijkerwijs een onvermijdelijk gevolg is van appendixobstructie, en een groeiend aantal bewijzen suggereert nu niet alleen dat niet alle patiënten met AA zullen evolueren naar perforatie, maar dat genezing zelfs vaak voorkomt.[ 61 ]
Postoperatieve wondinfectie
De incidentie van postoperatieve wondinfectie wordt bepaald door intraoperatieve wondcontaminatie. De infectie-incidentie varieert van < 5% bij eenvoudige appendicitis tot 20% bij perforatie en gangreen. Het gebruik van perioperatieve antibiotica is aangetoond om de incidentie van postoperatieve wondinfecties te verminderen.
Intra-abdominale of bekkenabcessen
Intra-abdominale of bekkenabcessen kunnen zich postoperatief vormen wanneer de peritoneale holte ernstig verontreinigd is. De patiënt heeft koorts en de diagnose kan worden bevestigd door middel van echografie of CT-scans. Abcessen kunnen radiografisch worden behandeld met pigtaildrainage, hoewel bekkenabcessen mogelijk open of rectale drainage vereisen. Het gebruik van perioperatieve antibiotica blijkt de incidentie van abcessen te verminderen.
Peritonitis
Als de blindedarm scheurt, raakt het buikvlies (peritoneum) geïnfecteerd met bacteriën. Deze aandoening wordt peritonitis genoemd.
Symptomen van peritonitis kunnen zijn:
- hevige, constante buikpijn;
- ziek voelen of onwel zijn;
- hoge temperatuur;
- verhoogde hartslag;
- kortademigheid met snelle ademhaling;
- een opgeblazen gevoel.
Als peritonitis niet onmiddellijk wordt behandeld, kan het langdurige problemen veroorzaken en zelfs dodelijk zijn.
Diagnostics blindedarmontsteking
De Alvarado-score kan worden gebruikt om patiënten met symptomen die wijzen op appendicitis te stratificeren; de betrouwbaarheid van de score in specifieke patiëntengroepen en op verschillende momenten is nog onduidelijk. De Alvarado-score is een nuttige diagnostische 'uitsluitscore' met een grenswaarde van 5 voor alle patiëntengroepen. De score is goed gekalibreerd bij mannen, inconsistent bij kinderen en overschat de kans op appendicitis bij vrouwen in alle risicogroepen.[ 62 ]
De Alvarado-score maakt risicostratificatie mogelijk bij patiënten met buikpijn door de waarschijnlijkheid van appendicitis te relateren aan aanbevelingen voor ontslag, observatie of operatie.[ 63 ] Verder onderzoek zoals echografie en computertomografie (CT) wordt aanbevolen wanneer de waarschijnlijkheid van appendicitis in het tussenliggende bereik ligt.[ 64 ] De tijdsvertraging, de hoge kosten en de wisselende beschikbaarheid van beeldvormende procedures betekenen echter dat de Alvarado-score een waardevolle diagnostische hulp kan zijn wanneer wordt vermoed dat appendicitis de onderliggende oorzaak is van de acute buik, met name in gebieden met weinig middelen waar beeldvorming niet beschikbaar is.
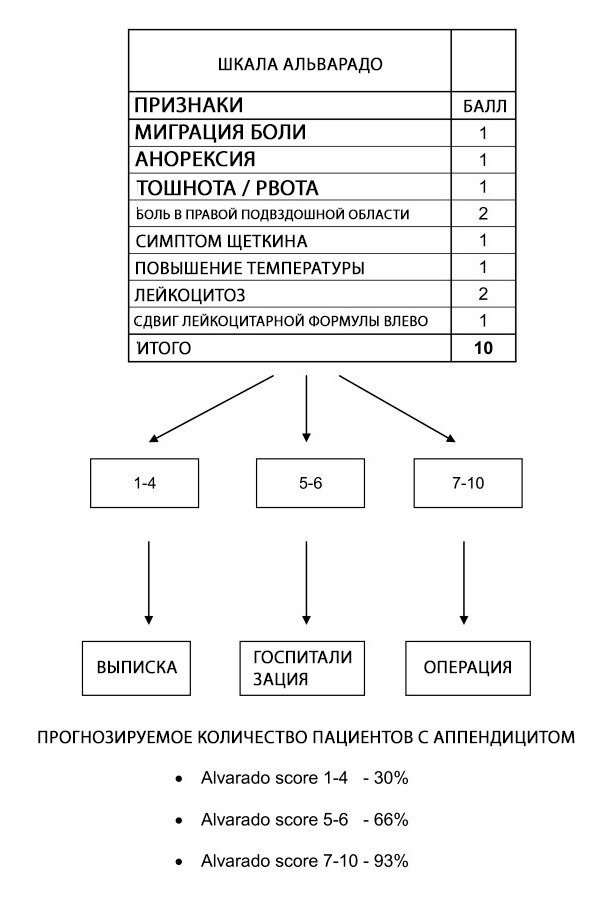
Hoewel de Alvarado-score niet specifiek genoeg is voor de diagnose AA, is een afkappuntscore van <5 gevoelig genoeg om acute appendicitis uit te sluiten (99% sensitiviteit). De Alvarado-score kan dus worden gebruikt om de duur van het verblijf op de spoedeisende hulp en de blootstelling aan straling te verminderen bij patiënten met vermoedelijke acute appendicitis. Dit wordt ondersteund door een groot retrospectief cohortonderzoek waaruit bleek dat 100% van de mannen met een Alvarado-score van 9 of hoger en 100% van de vrouwen met een Alvarado-score van 10 een acute appendicitis hadden die werd bevestigd door chirurgische pathologie. Omgekeerd werd bij 5% of minder van de vrouwelijke patiënten met een Alvarado-score van 2 of lager en 0% van de mannelijke patiënten met een Alvarado-score van 1 of lager de diagnose acute appendicitis gesteld op het moment van de operatie.[ 65 ]
De Alvarado-schaal maakt echter geen onderscheid tussen gecompliceerde en ongecompliceerde acute appendicitis bij oudere patiënten en lijkt minder gevoelig te zijn bij HIV-positieve patiënten.[ 66 ],[ 67 ]
De RIPASA-score (Raja Isteri Pengiran Anak Saleh appendicitis) toonde een betere gevoeligheid en specificiteit dan de Alvarado-score bij Aziatische en Midden-Oosterse populaties. Malik et al. publiceerden onlangs de eerste studie die het nut van de RIPASA-score evalueerde bij het voorspellen van acute appendicitis bij een westerse populatie. Met een waarde van 7,5 (een score die wijst op acute appendicitis bij een oosterse populatie) toonde RIPASA een redelijke gevoeligheid (85,39%), specificiteit (69,86%), positief voorspellende waarde (84,06%), negatief voorspellende waarde (72,86%) en diagnostische nauwkeurigheid (80%) bij Ierse patiënten met vermoedelijke AA en was nauwkeuriger dan de Alvarado-score.[ 68 ]
De Adult Appendicitis Score (AAS) verdeelt patiënten in drie groepen: hoog, gemiddeld en laag risico op het ontwikkelen van acute appendicitis. Deze score is een betrouwbaar instrument gebleken voor het stratificeren van patiënten voor selectieve beeldvorming, wat resulteerde in een laag percentage negatieve appendectomieën. In een prospectieve studie onder 829 volwassenen met een klinische verdenking op acute appendicitis had 58% van de patiënten met histologisch bevestigde acute appendicitis een score van ten minste 16 en werd geclassificeerd als een groep met een hoge waarschijnlijkheid met een specificiteit van 93%. Patiënten met een score lager dan 11 werden geclassificeerd als patiënten met een lage waarschijnlijkheid op acute appendicitis. Slechts 4% van de patiënten met acute appendicitis had een score lager dan 11 en geen van hen had complicaties van acute appendicitis. Daarentegen had 54% van de niet-AA-patiënten een score lager dan 11. Het gebied onder de ROC-curve was significant groter met de nieuwe score van 0,882 vergeleken met de Alvarado-score AUC van 0,790 en AIR van 0,810.[ 69 ]
Nederlands De Alvarado-score kan hoger zijn bij zwangere vrouwen vanwege hogere WBC-waarden en de incidentie van misselijkheid en braken, vooral in het eerste trimester, wat resulteert in een lagere nauwkeurigheid in vergelijking met de niet-zwangere populatie. Studies tonen aan dat de sensitiviteit van de Alvarado-score (cutoff 7 punten) 78,9% is en de specificiteit 80,0% bij zwangere vrouwen.[ 70 ],[ 71 ] De specificiteit van de RIPASA-score (cutoff 7,5 punten) is 96%, maar moet in grotere studies worden geverifieerd. Er zijn geen studies over de Alvarado-score die onderscheid kunnen maken tussen ongecompliceerde en gecompliceerde AA tijdens de zwangerschap.
Bij aanwezigheid van klassieke symptomen en tekenen wordt de diagnose klinisch gesteld. Bij dergelijke patiënten verhoogt het uitstellen van laparotomie vanwege aanvullend instrumenteel onderzoek de kans op perforatie en daaropvolgende complicaties alleen maar. Bij patiënten met atypische of twijfelachtige gegevens dienen instrumentele onderzoeken onmiddellijk te worden uitgevoerd.
Contrastversterkte CT is redelijk nauwkeurig bij het diagnosticeren van appendicitis en kan ook andere oorzaken van acute buikpijn aantonen. Gegradeerde compressie-echografie kan meestal sneller worden uitgevoerd dan CT, maar het onderzoek wordt soms beperkt door de aanwezigheid van gas in de darm en is minder informatief voor de differentiële diagnose van oorzaken van niet-appendicale pijn. Het gebruik van deze studies heeft het percentage negatieve laparotomieën verminderd.
Laparoscopie kan worden gebruikt voor de diagnose; het onderzoek is met name nuttig bij vrouwen met onverklaarbare pijn in de onderbuik. Laboratoriumonderzoek toont meestal leukocytose (12.000-15.000/μl), maar deze bevindingen zijn zeer variabel; het leukocytenaantal mag niet worden gebruikt als criterium voor het uitsluiten van appendicitis.
De arts van de spoedeisende hulp dient geen pijnstillers voor te schrijven totdat de patiënt door een chirurg is gezien. Pijnstillers kunnen peritoneale symptomen maskeren en leiden tot een vertraging van de diagnose of zelfs tot een ruptuur van de appendix.
Laboratoriumtesten
Laboratoriummetingen, waaronder het totale aantal witte bloedcellen (WBC), het percentage neutrofielen en de concentratie C-reactief proteïne (CRP), zijn essentieel om het diagnostisch onderzoek bij patiënten met vermoedelijke acute appendicitis voort te zetten.[ 72 ] Klassiek is er een verhoogd aantal witte bloedcellen (WBC) met of zonder een linksverschuiving of bandemie, maar tot een derde van de patiënten met acute appendicitis heeft een normaal aantal WBC. Ketonen worden vaak in de urine gedetecteerd en de C-reactieve proteïnespiegels kunnen verhoogd zijn. De combinatie van normale WBC- en CRP-resultaten heeft een specificiteit van 98% voor het uitsluiten van acute appendicitis. Bovendien hebben WBC- en CRP-resultaten een positieve voorspellende waarde voor het onderscheiden tussen niet-ontstoken, ongecompliceerde en gecompliceerde appendicitis. Beide verhogingen in CRP- en WBC-spiegels correleren met een significant verhoogde kans op gecompliceerde appendicitis. De kans op het ontwikkelen van appendicitis bij een patiënt met normale WBC- en CRP-waarden is extreem laag. [ 73 ] Een leukocytenaantal van 10.000 cellen/mm³ is goed voorspelbaar bij patiënten met acute appendicitis; het niveau zal echter verhoogd zijn bij patiënten met gecompliceerde appendicitis. Een leukocytenaantal gelijk aan of groter dan 17.000 cellen/mm³ wordt dan ook geassocieerd met complicaties van acute appendicitis, waaronder geperforeerde en gangreen appendicitis.
Visualisatie
Appendicitis wordt traditioneel klinisch gediagnosticeerd. Verschillende beeldvormende technieken worden echter gebruikt om de diagnose te ondersteunen, waaronder een CT-scan van de buik, echografie en MRI.
Computertomografie
CT-scans van de buik hebben een nauwkeurigheid van >95% voor de diagnose van appendicitis en worden steeds vaker gebruikt. CT-criteria voor appendicitis omvatten een vergrote appendix (>6 mm in diameter), een verdikte appendixwand (>2 mm), vetophoping rond de appendix, verdikking van de appendixwand en de aanwezigheid van een appendicolith (bij ongeveer 25% van de patiënten). Het is ongebruikelijk om lucht of contrastmiddel in het lumen te zien bij appendicitis vanwege lumendilatatie en mogelijke obstructie in de meeste gevallen van appendicitis. Het niet kunnen visualiseren van de appendix sluit appendicitis niet uit. Echografie is minder gevoelig en specifiek dan CT, maar kan nuttig zijn om ioniserende straling bij kinderen en zwangere vrouwen te vermijden. MRI kan ook nuttig zijn bij zwangere vrouwen met verdenking op appendicitis en een onbepaalde echo-uitslag. Traditioneel gezien is de beste manier om acute appendicitis te diagnosticeren met een goede anamnese en een grondig lichamelijk onderzoek door een ervaren chirurg; het is echter zeer eenvoudig om een CT-scan te verkrijgen op de spoedeisende hulp. Het is gebruikelijk geworden om voornamelijk op CT-scans te vertrouwen om de diagnose acute appendicitis te stellen. Soms worden appendicolieten toevallig ontdekt op routinematige röntgenfoto's of CT-scans.
Op een CT-scan is een ontstekingsmassa te zien in de rechter fossa iliaca, veroorzaakt door acute appendicitis.
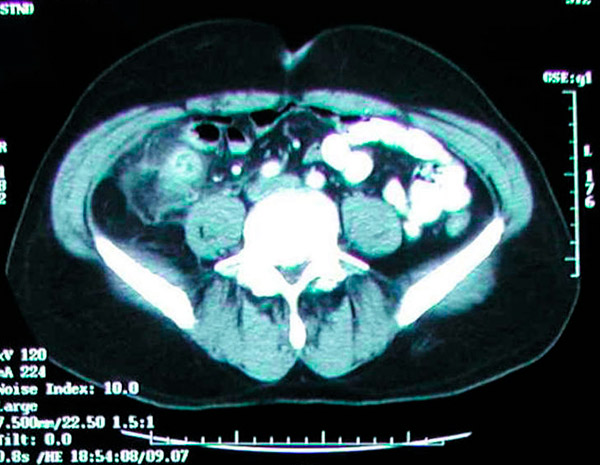
Nederlands De primaire zorg bij abdominale en bekken-CT is blootstelling aan straling; de gemiddelde blootstelling aan straling van een typische CT-scan zal echter niet hoger zijn dan 4 mSv, wat iets hoger is dan de achtergrondstraling van bijna 3 mSv. Ondanks de hogere resolutie van CT-beelden verkregen met een maximale stralingsdosis van 4 mSv, zullen lagere doses de klinische uitkomsten niet beïnvloeden. Bovendien moet abdominale en bekken-CT met intraveneus contrast bij patiënten met verdenking op acute appendicitis beperkt worden tot een aanvaardbare glomerulaire filtratiesnelheid (GFR) van 30 ml/min of hoger. Deze patiënten hebben een hoger risico op het ontwikkelen van appendicitis dan de algemene bevolking. Profylactische appendectomie moet bij deze patiënten overwogen worden. Studies hebben ook aangetoond dat de incidentie van appendicolieten in appendectomiemonsters die zijn uitgevoerd voor acute appendicitis varieert van 10% tot 30%. [ 74 ], [ 75 ], [ 76 ]
Echografie met echografie
Abdominale echografie is een veelgebruikte en betaalbare eerste evaluatie van patiënten met acute buikpijn. Een specifieke compressibiliteitsindex van minder dan 5 mm in diameter wordt gebruikt om appendicitis uit te sluiten. Daarentegen wijzen bepaalde bevindingen, waaronder een anteroposterieure diameter groter dan 6 mm, appendicolieten en abnormaal verhoogde echogeniciteit van het periappendicale weefsel, op acute appendicitis. De belangrijkste bezwaren bij het gebruik van abdominale echografie om een mogelijke diagnose van acute appendicitis te evalueren, zijn de inherente beperkingen van echografie bij obese patiënten en de afhankelijkheid van de behandelaar bij het detecteren van suggestieve kenmerken. Bovendien is gegradeerde compressie moeilijk te verdragen bij patiënten die gecompliceerd zijn door peritonitis.[ 77 ]
MRI
Ondanks de hoge gevoeligheid en specificiteit van MRI in de context van het detecteren van acute appendicitis, zijn er aanzienlijke problemen bij het uitvoeren van abdominale MRI. Het uitvoeren van abdominale MRI is niet alleen duur, maar vereist ook een hoog niveau van expertise om de resultaten te interpreteren. Daarom zijn de indicaties ervan grotendeels beperkt tot speciale patiëntengroepen, waaronder zwangere vrouwen, die een onaanvaardbaar risico lopen op blootstelling aan straling. [ 78 ]
Wat moeten we onderzoeken?
Hoe te onderzoeken?
Differentiële diagnose
De differentiële diagnose omvat de ziekte van Crohn, mesenteriale adenitis, ontsteking van het blindedarmdivertikel, Mittelschmerz, salpingitis, ruptuur van een ovariumcyste, buitenbaarmoederlijke zwangerschap, tubo-ovarieel abces, musculoskeletale aandoeningen, endometriose, ontsteking van het kleine bekken, gastro-enteritis, colitis rechts, nierkoliek, nierstenen, prikkelbaredarmziekte, testistorsie, ovariële torsie, ligamentsyndroom, epididymitis en andere onopvallende gastro-intestinale problemen. Een gedetailleerde anamnese en een probleemgericht lichamelijk onderzoek zijn noodzakelijk om differentiële diagnoses uit te sluiten. Een recente virusinfectie wijst daarom over het algemeen op acute mesenteriale adenitis en verergerende, ernstige pijn bij cervicale beweging tijdens transvaginaal onderzoek, wat vaak wordt gezien bij ontsteking van het kleine bekken. Een van de lastige differentiële diagnoses is de ziekte van Crohn. Hoewel een positieve voorgeschiedenis van de ziekte van Crohn in het verleden onnodige chirurgische ingrepen kan voorkomen, kan de ziekte van Crohn zich voor het eerst acuut presenteren, waarbij het lijkt op acute appendicitis. De aanwezigheid van een ontstoken ileum ten tijde van de operatie zou het vermoeden van de ziekte van Crohn moeten doen toenemen, samen met andere bacteriële oorzaken van acute ileitis, waaronder Yersinia of Campylobacter ileitis. De voorkeursbenadering is appendectomie, zelfs bij afwezigheid van tekenen van acute appendicitis. Bij patiënten met tekenen van ileitis samen met blindedarmontsteking is appendectomie echter gecontra-indiceerd, omdat het de procedure verder zal compliceren. [ 79 ]
Met wie kun je contact opnemen?
Behandeling blindedarmontsteking
Het doel van niet-operatieve behandeling (NOM) is om patiënten een operatie te laten vermijden door antibiotica te gebruiken.[ 80 ] Vroege studies in de jaren vijftig meldden succesvolle behandeling van acute appendicitis met alleen antibiotica en adviseerden behandeling voor appendicitis met symptomen die minder dan 24 uur aanhielden.[ 81 ],[ 82 ] De laatste jaren is er hernieuwde interesse in NOM van ongecompliceerde acute appendicitis, waarbij verschillende studies succesvolle behandeling van ongeveer 65% van de gevallen met alleen antibiotica melden. Studies zoals APPAC, ACTUAA en meta-analyses hebben echter gemengde resultaten laten zien, met kortetermijn- en langetermijnfalenpercentages van NOM variërend van 11,9% tot 39,1%. [ 83 ] Bovendien zijn studies over het gebruik van NOM bij gecompliceerde appendicitis beperkt, maar hebben ze aangetoond dat hoewel het succesvol kan zijn, het geassocieerd wordt met hogere heropnamepercentages en langere ziekenhuisopnames. [ 84 ], [ 85 ]
De behandeling van acute appendicitis bestaat uit het verwijderen van de ontstoken appendix; aangezien de mortaliteit toeneemt met vertraging van de behandeling, wordt een negatieve appendectomiepercentage van 10% als acceptabel beschouwd. De chirurg verwijdert de appendix meestal, zelfs als deze geperforeerd is. Soms is het moeilijk om de locatie van de appendix te bepalen: in deze gevallen bevindt de appendix zich meestal achter het caecum of ileum, of het mesenterium van de rechtercolonflank.
Contra-indicaties voor appendectomie zijn onder andere inflammatoire darmziekten waarbij de blindedarm betrokken is. Bij terminale ileitis met een intacte blindedarm dient de appendix echter te worden verwijderd.
Verwijdering van de appendix dient te worden voorafgegaan door intraveneuze antibiotica. Cefalosporinen van de derde generatie hebben de voorkeur. Bij ongecompliceerde appendicitis zijn verdere antibiotica niet nodig. Indien perforatie optreedt, dient de antibiotische behandeling te worden voortgezet totdat de temperatuur en het aantal witte bloedcellen van de patiënt weer normaal zijn (ongeveer 5 dagen). Indien een operatie niet mogelijk is, verbeteren antibiotica, hoewel ze geen behandeling vormen, de overleving aanzienlijk. Zonder operatie of antibiotische therapie loopt de mortaliteit op tot meer dan 50%.
Op de afdeling spoedeisende hulp mag de patiënt geen orale vloeistoffen (NPO) krijgen en moet hij intraveneus gehydrateerd worden met kristalloïden, en moeten antibiotica intraveneus worden toegediend zoals voorgeschreven door de chirurg. Toestemming is de verantwoordelijkheid van de chirurg. De gouden standaardbehandeling voor acute appendicitis is appendectomie. Laparoscopische appendectomie heeft de voorkeur boven de open benadering. De meeste ongecompliceerde appendectomieën worden laparoscopisch uitgevoerd. Verschillende onderzoeken hebben de uitkomsten van een laparoscopische appendectomiegroep vergeleken met patiënten die een open appendectomie ondergingen. De resultaten toonden een lager percentage wondinfectie, verminderde behoefte aan postoperatieve pijnstillers en een korter postoperatief ziekenhuisverblijf in de eerste groep. Het belangrijkste nadeel van laparoscopische appendectomie is de langere operatietijd.[ 86 ]
Bedrijfstijd
Uit een recent retrospectief onderzoek is geen significant verschil gebleken in complicaties tussen een vroege (<12 uur na presentatie) en een late (12–24 uur) appendectomie.[ 87 ] Hierbij wordt echter geen rekening gehouden met de werkelijke tijd tussen het begin van de symptomen en de presentatie, die van invloed kan zijn op de perforatiegraad.[ 88 ] Na de eerste 36 uur na het begin van de symptomen bedraagt de gemiddelde perforatiegraad 16% tot 36%, en is het risico op perforatie 5% voor elke volgende 12 uur.[ 89 ] Daarom moet, zodra de diagnose is gesteld, een appendectomie zonder onnodige vertraging worden uitgevoerd.
Laparoscopische appendectomie
Bij een abces of een gevorderde infectie kan een open benadering noodzakelijk zijn. De laparoscopische benadering biedt minder pijn, een sneller herstel en de mogelijkheid om een groter deel van de buik te onderzoeken via kleine incisies. Situaties met een bekend abces of een geperforeerde appendix kunnen een percutane drainageprocedure vereisen, meestal uitgevoerd door een interventioneel radioloog. Dit stabiliseert de patiënt en geeft de tijd om de ontsteking te laten afnemen, waardoor later een minder complexe laparoscopische appendectomie kan worden uitgevoerd. Artsen schrijven ook breedspectrumantibiotica voor. Er is enige controverse over het preoperatieve gebruik van antibiotica bij ongecompliceerde appendicitis. Sommige chirurgen zijn van mening dat routinematig antibioticagebruik in deze gevallen ongepast is, terwijl anderen ze routinematig voorschrijven.
Bij patiënten met een appendixabces zetten sommige chirurgen antibiotica enkele weken voort en voeren vervolgens een electieve appendectomie uit. In het geval van een gescheurde appendix kan de procedure laparoscopisch worden uitgevoerd, maar uitgebreide irrigatie van de buik en het bekken is noodzakelijk. Bovendien moeten trocarplaatsen mogelijk open blijven. Een aanzienlijk aantal patiënten met verdenking op acute appendicitis kan zonder complicaties worden behandeld met de laparoscopische benadering. Verschillende factoren voorspellen echter de behoefte aan conversie naar een open benadering. De enige preoperatieve onafhankelijke factor die conversie naar laparoscopische appendectomie voorspelt, is de aanwezigheid van comorbiditeiten. Bovendien zijn verschillende intraoperatieve bevindingen, waaronder de aanwezigheid van een periappendicaal abces en diffuse peritonitis, onafhankelijke voorspellers van niet alleen een hogere conversieratio, maar ook een significante toename van postoperatieve complicaties.[ 90 ]
Open appendectomie
Hoewel laparoscopische appendectomie in veel centra de voorkeursbehandeling is voor acute appendicitis, kan open appendectomie nog steeds als praktische optie worden gekozen, vooral bij de behandeling van gecompliceerde appendicitis met cellulitis en bij patiënten die een chirurgische overstap hebben ondergaan van de laparoscopische benadering, voornamelijk vanwege mogelijke problemen in verband met slecht zicht.
Alternatieve chirurgische benaderingen
Recentelijk zijn verschillende andere alternatieve chirurgische benaderingen geïntroduceerd, waaronder transluminale endoscopische chirurgie met natuurlijke opening (NOTES) en laparoscopische chirurgie met één incisie (SILS). Het idee om een flexibele endoscoop te gebruiken om het maag-darmkanaal of vaginaal kanaal binnen te dringen en vervolgens het genoemde orgaan door te snijden om de buikholte binnen te dringen, is een interessant alternatief voor patiënten die gevoelig zijn voor de cosmetische aspecten van de procedures. Dit werd later getest in een succesvolle transgastrische appendectomie bij een groep van tien Indiase patiënten. De belangrijkste potentiële voordelen van appendectomie met NOTES zijn de afwezigheid van littekenvorming en beperking van postoperatieve pijn. Gezien het beperkte aantal patiënten dat een appendectomie met NOTES ondergaat, is een gedetailleerde vergelijking van de postoperatieve resultaten nog niet mogelijk. Het belangrijkste nadeel van deze techniek is daarom de noodzaak om deze te combineren met een laparoscopische benadering om adequate retractie tijdens de procedure te garanderen en de sluiting van de toegangsplaats te bevestigen. [ 91 ], [ 92 ], [ 93 ] Als chirurgische techniek wordt SILS voor appendectomie uitgevoerd via een navelstrengincisie of een reeds bestaand abdominaal litteken. Mogelijke voordelen van SILS zijn onder meer verminderde postoperatieve pijn, postprocedurele wondcomplicaties en resulterende kortere ziekteverlofperiodes. [ 94 ] Echter, tot 40% van de patiënten stapt op een bepaald punt tijdens de procedure nog steeds over op traditionele laparoscopie. Het grootste nadeel van SILS voor appendectomie is de grotere kans op complicaties op de lange termijn die gepaard gaan met een incisiehernia.
Indien een grote, ontstekingsachtige, ruimte-innemende laesie wordt gevonden in de appendix, het distale ileum en het caecum, dan verdient resectie van de gehele laesie en een ileostoma de voorkeur.
In vergevorderde gevallen, wanneer er zich al een pericolisch abces heeft gevormd, wordt dit gedraineerd met een percutaan ingebrachte buis onder echografische controle of via een open operatie (met daaropvolgende vertraagde verwijdering van de appendix). Het divertikel van Meckel wordt parallel aan de verwijdering van de appendix verwijderd, maar alleen als de ontsteking rond de appendix deze procedure niet verstoort.
Meer informatie over de behandeling
Prognose
Bij tijdig chirurgisch ingrijpen bedraagt de mortaliteit minder dan 1% en is het herstel meestal snel en volledig. Bij complicaties (perforatie en het ontstaan van een abces of peritonitis) is de prognose slechter: herhaalde operaties en een langdurig herstel zijn mogelijk.

