Medisch expert van het artikel
Nieuwe publicaties
Gepigmenteerde xeroderma
Laatst beoordeeld: 23.04.2024

Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
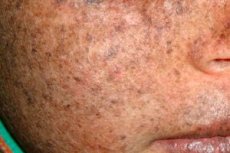
Pigment xeroderma is een autosomaal recessieve genetische aandoening van DNA-herstel. De ziekte is gebaseerd op mutaties in genen die betrokken zijn bij de reparatie van beschadigd DNA onder invloed van ultraviolette en andere toxische stoffen.
Meestal treft deze ziekte kinderen, die ook 'kinderen van de nacht' worden genoemd. Frequente complicaties van de ziekte zijn basaalcelcarcinoom en andere maligne neoplasma's van de huid, metastatisch maligne melanoom en plaveiselcelcarcinoom.
 [1],
[1],
Oorzaken pigmentaire xeroderma
Pathogenese
Bij de opkomst van de ziekte speelt de deficiëntie van enzymen van het UV-endonuclease in de cellen van de patiënt (in fibroblasten) of de volledige afwezigheid ervan een belangrijke rol. Dit enzym is verantwoordelijk voor de reproductie van DNA, aangetast door ultraviolette stralen. Volgens andere informatie speelt bij sommige patiënten het tekort aan DNA-polymerase-1-enzym een belangrijke rol bij het ontstaan van de ziekte. De ziekte ontwikkelt zich meestal onder invloed van stralen met een golflengte van 280-310 nm. De mening wordt uitgedrukt dat pigmentaire xeroderma ontstaat door opname van verschillende fotodynamische stoffen of porfyrinen in de menselijke biologische omgeving.
In de beginperiode van de ziekte waargenomen hyperkeratose, focale atrofie van de epidermis, dunner worden van de Malpighian laag, verhoogde melanine korrels in de basale cellaag, chronisch inflammatoir infiltraat in de bovenste dermis (vooral rond bloedvaten). Later onthullen collageen en elastische vezels degeneratieve veranderingen en in het stadium van tumoren - tekenen die kenmerkend zijn voor huidkanker.
Symptomen pigmentaire xeroderma
Mannen en vrouwen worden op dezelfde manier door deze ziekte getroffen. De ziekte begint met de vroegste jeugd in de lente of de zomer. In dit geval is de huid van de patiënt bijzonder gevoelig voor zonlicht. Daarom verschijnt de eerste uitslag in de vorm van hyperpigmentatie, vergelijkbaar met een mol, op de huidzones die worden beïnvloed door zonlicht. De uitslag neemt toe, erytheem wordt intenser, wordt donkerbruin, er is telangiectasie, angioom en atrofie. Bij de daaropvolgende groei van papilloma en wratten (voornamelijk op de huid van het gezicht, nek), het verschijnen van vlekken en zweren. Als gevolg van littekens van zweren, wordt de neus dunner (de "vogelbek"), het ooglid blijkt. Meestal veranderen papillomen in kwaadaardige tumoren. Pigmentxerodermie komt in de regel samen met spinale celcarcinomen, melanosarcomen voor.
Wat zit je dwars?
Stages
In het klinische beloop van pigmentaire xeroderma worden vijf stadia onderscheiden: inflammatoire (erythemateuze), hyperpigmentatie, atrofie, hyperkeratose en kwaadaardige tumoren.
In inflammatoire (erythemateuze) etappe op de gebieden van de huid blootgesteld aan de invloed van zonlicht (het gezicht, hals, borst, armen, handen), zijn er zwellingen, rode vlekken en soms blaren en bubbels. In gebieden die niet worden blootgesteld aan zonlicht, is er bijna geen uitslag.
Wanneer hyperpigmentatie in plaats van rode vlekken lijkt op moedervlekken, lichtbruine, bruine hyperpigmentatieplekken.
Met atrofie droogt de huid uit, verkleint, rimpelt. Op de huid van de lippen en neus zijn veel kleine, stervormige telangiëctasieën, littekens met een glanzend oppervlak. Als gevolg van atrofie en littekens ontwikkelt zich een microtomie (een afname in de mondopening), een ectopion, een uitdunning van de oren en neus, een atresie van de opening van neus en mond. Bij 80-85% van de patiënten worden de ogen getroffen: conjunctivitis, keratitisontwikkeling, hoorn- en slijmvliesbeschadiging, verzwakking van het gezichtsvermogen. Dyschromie, telangiëctasieën, hyperkeratotische veranderingen en tumoren worden waargenomen op de huid van de oogleden.
Bij hyperkeratose verschijnen wrattumor, papilloma, keratoacanthoom, fibroom, angiofibrioma en andere goedaardige tumoren in de bovengenoemde pathologische foci. Daarom omvatten sommige wetenschappers pigmentaire xeroderma in de groep van voorstadia van kanker.
Na 10-15 jaar na het begin van de ziekte verschijnen kwaadaardige huidtumoren (basale cel, endothelioom, angiosarcoom) in atrofisch veranderde foci en gepigmenteerde plekken. Tumoren worden in korte tijd vernietigd, geven uitzaaiïngen aan interne organen en leiden tot de dood. In de interne organen en weefsels van sommige patiënten worden algemene dystrofische veranderingen waargenomen (syndeclium II, derde teen, dystrofie van de tanden, volledig haarverlies, enz.).
Vormen
De neurologische vorm van pigmentaire xeroderma manifesteert zich door twee syndromen.
Bij het syndroom worden klinische manifestaties van pigmentaire xeroderma en microcefalie, idiopathie, een vertraging van de groei van het skelet waargenomen. Met een neurologische vorm van de ziekte is DNA-herstel moeilijk en leidt röntgentherapie tot een toename van de belangrijkste pathologische foci.
Het syndroom van Sanctis-Kakkione (De Sinctis-X Cocchione) komt tot uiting in de volgende klinische symptomen:
- ontwikkeling van klinische tekenen van pigmentaire xerodermie op met name lichtgevoelige huid;
- vroege verschijning van kwaadaardige tumoren;
- gelijktijdige loop van spastische verlamming, microcefalie en dementie;
- aangeboren misvormingen en dwerggroei;
- onderontwikkeling van geslachtsklieren;
- frequente miskramen;
- recessieve overdracht door overerving.
Volgens sommige dermatologen is het Santis-Kakkione-syndroom geen onafhankelijke ziekte, maar een ernstige en volledig uitgesproken klinische manifestatie van pigmentaire xeroderma.
Genetische vormen
|
Types |
Gen |
Meetkundige plaats |
Beschrijving |
|
TIP A, I, XPA |
XPA |
9q22.3 |
Pigment xeroderm (XP) van groep A - klassieke vorm |
|
Tип B, II, XPB |
XPB |
2q21 |
XP-groep B |
|
Tип C, III, XPC |
XPC |
3p25 |
XP Group C |
|
Tип D, IV, XPD |
XPD ERCC6 |
19q13.2-q13.3, 10q11 |
XP van groep D of syndroom De Sanctis - Kakkione |
|
Dit is E, V, XPE |
DDB2 |
11p12-p11 |
XP Group E |
|
Type F, VI, XPF |
ERCC4 |
16p13.3-p13.13 |
XP-groep F |
|
Type G, VII, XPG |
RAD2 ERCC5 |
13q33 |
XP-groep G en COFS-syndroom (cerebro-oculo-faciaal skelet-syndroom) van type 3 |
|
Type V, XPV |
Fola ः |
6p21.1-p12 |
Variant pigment Xeroderma |
Wat moeten we onderzoeken?
Hoe te onderzoeken?
Met wie kun je contact opnemen?
Behandeling pigmentaire xeroderma
Antimalariamiddelen (delagil, Plaquenil, rezohin et al.), DNA beschermen tegen ultraviolette straling, remmen de depolymerisatiewerkwijze, verminderde gevoeligheid (lichtgevoeligheid) van de huid aan zonlicht. Deze medicijnen hebben ontstekingsremmende en hyposensibiliserende eigenschappen. Wordt bij voorkeur uitgevoerd algemene therapie met vitamine therapie (B1, B2, PP, B6, B12, A, E), antihistaminica (Tavegilum, difenhydramine, Suprastinum), desensibiliserende middelen (natriumthiosulfaat, een ader - 10% calciumchloride 10 ml ).
Als lokale behandeling worden fotoprotectieve crèmes en zalven gebruikt.
In de tumorvorm van pigmentaire xeroderma worden de chirurgische methode, vloeibare stikstof en laserstralen gebruikt. Ter bescherming tegen zonlicht moet u losse kleding, panama's en handschoenen dragen.
Prognose
De meerderheid van de patiënten (2/3) sterft vóór het bereiken van de leeftijd van 15. Sommige patiënten kunnen 40-50 jaar leven.
 [20]
[20]

