Medisch expert van het artikel
Nieuwe publicaties
T-cellymfoom van de huid
Laatst beoordeeld: 23.04.2024

Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
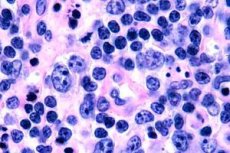
Meestal worden T-cel lymfomen geregistreerd bij ouderen, hoewel er geïsoleerde gevallen zijn, zelfs bij kinderen. Mannen zijn twee keer zo vaak ziek als vrouwen. T-cel lymfomen zijn epidermotroop van aard.
Oorzaken t-cel lymfomen van de huid
De oorzaken en pathogenese van T-cel lymfomen worden niet volledig begrepen. Momenteel beschouwen de meeste onderzoekers menselijke T-celleukemie type 1 (HTLV-1) I-virus als de belangrijkste etiologische factor die de ontwikkeling van T-cel kwaadaardige lymfomen van de huid initieert. Daarnaast wordt de rol van andere virussen in de ontwikkeling van T-cellymfoom besproken: Epstein Barr-virus, herpes simplex type 6. Bij patiënten met T-cellymfoom worden virussen aangetroffen in de huid, perifeer bloed, Langerhans-cellen. Antistoffen tegen HTVL-I worden bij veel patiënten met schimmelmycosis gedetecteerd.
Een belangrijke rol bij de pathogenese van T-cellymfomen spelen immunopathologische processen in de huid, de belangrijkste daarvan is de ongecontroleerde proliferatie van klonale cellen.
Cytokines geproduceerd door lymfocyten, epitheliale cellen en cellen van macrofagensysteem heeft pro-inflammatoire en proliferatieve activiteit (IL-1, verantwoordelijk voor de differentiatie van lymfocyten, IL-2 - groeifactor T-cellen, IL-4 en IL-5, versterkende instroom laesies eosinofielen en hun activering, etc.). Als gevolg van de toestroom van intralesionale T-lymfocyten gevormd microabscesses Potro. Gelijktijdig met het verhogen van de proliferatie van lymfocyten plaatsvindt antitumor remmingsactiviteit beschermen cellen: natuurlijke killercellen, lymphocytotoxic lymfocyten, dendritische cellen, met name van Langerhans-cellen en cytokines (IL-7, IL-15, enz.) - de tumorgroei remmer. De rol van erfelijke factoren is niet uitgesloten. Beschikbaarheid familiegevallen, frequente ontdekking van bepaalde histocompatibility antigenen (HLA B-5 en HLA B-35 - een hoge maligniteitsgraad huid lymfomen HLA A-10 - lymfomen optreedt minder agressief, HLA B8 - wanneer eritrodermicheskoy vorm mycosis fungoides) bevestig de erfelijke aard van dermatose.
Klinische observaties wijzen op een mogelijke transformatie van chronische dermatosen op de lange termijn (neurodermitis, atopische dermatitis, psoriasis, enz.) In mushroom-mycose. In dit geval is de sleutel is op lange termijn persistentie van lymfocyten in ontsteking die immuunsurveillance verstoren en bijdragen tot het ontstaan van kwaadaardige lymfocyten kloon en dus de ontwikkeling van kwaadaardige proliferatieve proces.
Effecten op het lichaam van de fysieke factoren, zoals blootstelling aan de zon, ioniserende straling, kan chemicaliën kloon "genotravmaticheskih" lymfocyten veroorzaken mutageen effect op lymfoïde cellen en de ontwikkeling van kwaadaardigheid van de B-lymfocyten.
Daarom kan T-cel lymfomen worden beschouwd als een multifactoriële ziekte die begint met de activatie van lymfocyten blootgesteld aan verschillende kankerverwekkende stoffen, "genotravmiruyuschih" factoren en de opkomst van een dominante T-cel kloon. De ernst van verzwakte immuunsurveillance, een kloon van kwaadaardige lymfocyten, bepaalt de klinische manifestaties (gevlekte, plaque of tumorelementen) van T-cel lymfomen.

Pathogenese
In het vroege stadium van mycosis fungoides gemarkeerd acanthosis met brede processen, verdichting en hyperplasie van basale keratinocyten vacuolaire degeneratie van de basale celgedeelte, atypische mitose in verschillende lagen van de epidermis, epidermogropizm infiltratie met infiltratie van lymfocyten in de epidermis. In de dermis zijn er kleine infiltraties rond de vaten, bestaande uit geïsoleerde mononucleaire cellen met hyperchromatische kernen, - "mycotische" cellen. In de tweede stap er verhoogde ernst van dermale infiltratie en infiltratie epidermotropizm cellen, wat resulteert in een kwaadaardige lymfocyten dringen de epidermis, die zich ophopen in de vorm microabscesses PONV. In de derde, een tumor, een massieve fase gekenmerkt acanthosis en lichte atrofie van de epidermis, toegenomen epidermale tumor infiltratie door lymfocyten, die meerdere microabscesses vormen PONV. Massale infiltratie zich over de gehele dikte van de dermis en de hypodermis vastleggen deel. Blastvormen van lymfocyten worden genoteerd.
Anaplastisch T-cellymfoom van de grote cel van de huid
Gepresenteerd door een groep lymfoproliferatieve processen, die worden gekenmerkt door de aanwezigheid van proliferaten van atypische klonale grote anaplastische CD30 + T-cellen. In de regel ontwikkelt het zich secundair in het tumortraject van mycosen van schimmels of met het syndroom van Sie-zary, maar het kan zich onafhankelijk ontwikkelen of tijdens de verspreiding van systemische lymfomen van dit type. Klinisch komen dergelijke lymfomen overeen met de zogenaamde onthoofde vorm van schimmelmycosen in de vorm van enkele of meerdere knopen, gewoonlijk gegroepeerd.
Histologisch gezien, prolifereert bijna de gehele dermis met of zonder epidermotropism, wanneer de epidermis atrofie is.
Cytologisch tumorcellen kunnen variëren in grootte en vorm. Op grond van deze eigenschappen teruggewonnen middelgrote en grote pleomorfe T-cellymfoom met kernen gevarieerd onjuiste configuratie - konvolyutnymi, meerdere bladen, met een dichte chromatine, een uitgesproken nucleolus en nogal overvloedig cytoplasma; immunoblastisch - met grote ronde of ovale kernen met een verlicht karyoplasma en een centraal gelegen nucleolus; anaplastisch - met lelijke zeer grote cellen met kernen met een onregelmatige configuratie en overvloedig cytoplasma. Fenotypisch behoort de hele groep tot T-helper lymfomen en kan CD30 + of CD30- zijn.
R. Willemze et al. (1994) toonde aan dat het beloop van CD30 + -lymfoom gunstiger is. De klonale reorganisatie van de T-lymfocytreceptor is genotypisch onthuld.
 [1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12],
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12],
Symptomen t-cel lymfomen van de huid
De meest voorkomende ziekte in de groep van T-cel lymfomen van de huid is paddestoelmycose, die ongeveer 70% van de gevallen veroorzaakt. Er zijn drie klinische vormen van de ziekte: klassiek, erytrodermisch en onthoofd. T-cel lymfomen worden gekenmerkt door polymorfisme van huiduitslag in de vorm van vlekken, plaques, tumoren.
Erythrodermische vorm van mycosis fungoides begint meestal met onderdrukken jeuk, zwelling, roodheid universeel, verschijnt op de huid van de romp en ledematen erythemateuze-squameuze laesies die de neiging hebben samen te voegen en te ontwikkelen erytrodermie binnen 1-2 maanden. Vrijwel alle patiënten hebben palmoplantaire hyperkeratose en diffuus haar dat dunner wordt door de huid. Alle groepen lymfeklieren zijn sterk vergroot. Vergrote inguinale, femorale, oksel, cubitaal tastbare lymfeknopen in de vorm van "pakketten" plotnoelasticheskoy consistentie, niet gesoldeerd aan omringende weefsels, pijnloos. Algemene toestand verslechtert: ontstaan koorts met een lichaamstemperatuur tot 38-39 ° C, nachtelijk zweten, vermoeidheid en gewichtsverlies. Op dit moment wordt veel dermatologen Sezary syndroom beschouwd als de meest zeldzame leukemische variant eritrodermicheskoy vorm van mycosis fungoides,
Er is een uitgesproken leukocytose in lymfocytogrammen - Cesari-cellen. Cesari-cellen zijn kwaadaardige T-helpers, van wie de kernen een gevouwen cerebraal oppervlak hebben met diepe invaginaties van het kernmembraan. Het dodelijke resultaat wordt waargenomen na 2-5 jaar, waarvan cardiovasculaire pathologie en intoxicatie vaak voorkomen.
De onthoofde vorm van schimmelmycosen wordt gekenmerkt door de snelle ontwikkeling van tumorachtige foci op een ogenschijnlijk gezonde huid zonder eerdere, langdurige plaques. Deze vorm wordt gekenmerkt door een hoge mate van maligniteit, die wordt beschouwd als een manifestatie van lymfosarcoom. Het dodelijke resultaat wordt het hele jaar door genoteerd.
Stages
De klassieke vorm van schimmelmycosen wordt gekenmerkt door drie stadia van ontwikkeling: erythemateus-squameus, plaque en tumor.
De eerste fase lijkt op het klinische beeld van sommige goedaardige inflammatoire dermatosen - eczeem, seborrheic dermatitis, paraphorasis van de plaque. In dit stadium van de ziekte gemarkeerde plaatsen van verschillende grootte, intense roze, roze-rode kleur met een zweem van violet, ronde of ovale vorm, waarbij de relatief scherpe randen, of het oppervlak pityriasis melkoplastinchatym afschilfering. Elementen bevinden zich vaak op verschillende delen van de huid, vaker op de romp en het gezicht. Geleidelijk aan neemt het aantal ervan toe. In de loop van de tijd kan het proces de aard van erythroderma (erythrodermische fase) aannemen. Huiduitslag kan jaren bestaan of spontaan verdwijnen. In tegenstelling tot goedaardige inflammatoire dermatosen zijn uitslag en jeuk in dit stadium resistent tegen de lopende therapie.
Infiltrative-bpley stadium ontwikkelt zich binnen enkele jaren. In plaats van bestaande maculaire uitbarstingen verschijnen plaques met afgeronde of onregelmatige contouren, intens violet, duidelijk afgebakend van een gezonde huid, dicht, met een afbladderend oppervlak. Hun consistentie lijkt op "dik karton". Sommigen van hen worden spontaan opgelost, waardoor er gebieden met donkerbruine hyperpigmentatie en / of atrofie (poikilodermie) overblijven. Jeuk in dit stadium is zelfs intenser en pijnlijker, koorts wordt opgemerkt, gewichtsverlies wordt genoteerd. In dit stadium kan lymfadenopathie worden waargenomen.
In het derde stadium van de tumor verschijnen er pijnloze tumoren met een strak elastische consistentie van geel-rode kleur, die uit plaques ontwikkelen of op een ogenschijnlijk gezonde huid verschijnen. De vorm van de tumoren is bolvormig of afgeplat en lijkt vaak op een paddestoelmuts. Tumoren kunnen overal verschijnen. Het aantal varieert sterk van enkele tot tientallen, met afmetingen van 1 tot 20 cm in diameter. Met het uiteenvallen van lange-termijn tumoren bereiken zweren met ongelijke randen en een diepe bodem de fascie of botten. De meest aangetaste lymfeklieren, milt, lever en longen. De algemene toestand verergert, verschijnt en groeit uit tot het fenomeen van intoxicatie, ontwikkelt zwakte. De gemiddelde levensverwachting van patiënten met een klassieke vorm van schimmelmycosis vanaf het moment van diagnose is 5 tot 10 jaar. Sterfte wordt meestal opgemerkt bij chronische ziekten: pneumonie, cardiovasculaire insufficiëntie, amyloïdose. Jeuk wordt subjectief gevoeld, en met de desintegratie van tumoren - de pijn in de laesies.
Wat moeten we onderzoeken?
Hoe te onderzoeken?
Behandeling t-cel lymfomen van de huid
Bij stap erythemateuze-squameuze patiënten hebben geen behoefte aan de anti-tumor therapie, die zij aanwijzen externe corticosteroïden (prednisolon derivaten, betamethason, dexamethason), alfa-interferon (3 miljoen dagelijkse ME, gevolgd door 3 maal per week gedurende 3-6 maanden., Afhankelijk van de klinische manifestaties of effectiviteit van de behandeling), interferon-gamma (100 000 ME per dag gedurende 10 d., is 12-3 maal de cyclus herhaald met een interval van 10 dagen.), PUVA of Fe PUVA-therapie. De effectiviteit van de werkwijze van PUVA-therapie is gebaseerd op de selectieve vorming van covalent verknoopt psoralen aan DNA in prolifererende T-helpercellen, waardoor hun scheiding remt. In de tweede stap, behalve de bovengenoemde middelen worden gebruikt systemische corticosteroïden (30-40 mg prednison per dag gedurende 1,5-2 maanden), cytostatica (prospedin 100 mg per dag elke dag 4-5 injecties in totaal). Samen met andere vormen van interferon therapie met een meer uitgesproken therapeutisch effect (+ PUVA interferonen, interferonen + cytostatica, interferonen + aromatische retinoïden).
In de tumorfase is de belangrijkste methode polychemotherapie. Breng een combinatie van vincristine (0,5-1 mg / eenmaal per dag, 4-5 injecties in totaal) met prednison (60 tot 40 mg per dag oraal gedurende chemotherapie) prospidina (100 mg per dag, in totaal 3 g), interferonen. Aanbevolen fotodynamische, elektronenstraalen, fototherapie (extracorporale fotochemotherapie).

