Medisch expert van het artikel
Nieuwe publicaties
Ostit
Last reviewed: 05.07.2025

Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
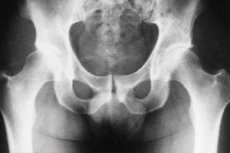
Osteïtis (van het Griekse osteon, wat "bot" betekent) is een ziekte die gekenmerkt wordt door ontstekingsprocessen in het botweefsel.
Een dergelijke ontsteking kan zich ontwikkelen als gevolg van blootstelling aan traumatische factoren of infectie, en wordt voornamelijk geassocieerd met fracturen of mislukte chirurgische ingrepen aan het bot. Deze ontsteking is niet-specifiek. Specifieke botontsteking treedt op als gevolg van de hematogene verspreiding van een infectie met tuberculose, syfilis, enz. In veel gevallen verwijst ostitis naar botlaesies die voorkomen bij tuberculose, met name bij tuberculeuze artritis.
Ostitis kan chronisch of acuut verlopen. In een acute toestand is het bot onderhevig aan vernietiging, en bij een chronische ziekte is er sprake van proliferatieprocessen. Bij congenitale en tertiaire syfilis wordt gesproken van syfilitische, ossificerende en verdwijnende ostitis.
Elk van de bovengenoemde soorten botweefselschade vereist behandeling met bepaalde passende maatregelen. Bij specifieke ostitis ligt de focus van medische maatregelen daarom primair op de onderliggende ziekte. In andere gevallen kan het geschikter zijn om een chirurgische behandeling voor te schrijven om het ontstekingsproces te desinfecteren. Chirurgische interventie gaat gepaard met het gebruik van antibacteriële, desensibiliserende en immunostimulerende medicijnen.
Wanneer ostitis tijdig wordt gediagnosticeerd en zo snel mogelijk met de noodzakelijke rationele behandeling wordt begonnen, is de prognose voor het beloop gunstig en is de kans op volledig herstel groot.
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
Oorzaken van osteïtis
De oorzaken van ostitis worden gevormd door twee hoofdgroepen factoren die het ontstaan van deze ziekte bepalen.
De meest voorkomende hiervan is een traumatische verstoring van de botintegriteit door een klap, kneuzing, breuk (open of gesloten), evenals een chirurgische ingreep voor laatstgenoemde. Fracturen vormen een gevaar voor de ontwikkeling van purulente microflora in de wond.
Wat de microflora betreft, moet worden opgemerkt dat specifieke soorten, zoals syfilitische en tuberculeuze ostitis, ook ostitis kunnen veroorzaken. Ze veroorzaken respectievelijk syfilitische en tuberculeuze ostitis. De verklaring hiervoor is dat wanneer iemand syfilis of tuberculose heeft, de infectie zich via de bloedbaan door het hele lichaam kan verspreiden en onder andere botweefsel kan aantasten.
Medische statistieken melden ook een beperkt aantal gevallen waarbij ostitis optrad tegen de achtergrond van ziekten als brucellose, gonorroe, lepra, paratyfus en reumatoïde artritis.
De oorzaken van ostitis worden dus voornamelijk herleid tot mechanische, traumatische invloeden op het bot, en daarnaast tot verschillende factoren die een infectieuze pathogenese veroorzaken. Op basis hiervan wordt, afhankelijk van de oorzaak van de botontsteking die kenmerkend is voor ostitis, de juiste behandelingsmethode gekozen.
Symptomen van osteïtis
De symptomen van ostitis en de mate van ernst ervan worden bepaald door de etiologie, de omvang van het pathologische proces, de objectieve algemene toestand van de patiënt en of er in verband met ostitis gelijktijdig ziekten en disfuncties van het lichaam zijn opgetreden.
Ostitis kan zich vaak ontwikkelen zonder dat er merkbare symptomen optreden, totdat er op een gegeven moment een verergering optreedt.
Acute ostitis gaat doorgaans gepaard met het optreden van lokale pijnklachten. Vervolgens treedt er enige zwelling op, waardoor de functie van het aangetaste deel van de ledemaat of wervelkolom negatief verandert. Pathologische fracturen en secundaire deformaties zijn niet uitgesloten. Er zijn stoornissen in de functie van de zenuwen en het ruggenmerg, wat typisch is voor spondylitis, oftewel tuberculose van de wervelkolom. Als het periost en de weke delen door ontstekingsprocessen worden aangetast, ontstaan er fistels en flegmonen.
Chronische ostitis kan in wezen een verdere ontwikkeling zijn van chronische parodontitis. In dit geval manifesteert de ziekte zich als een verdikking van het kaakbot, die unilateraal of bilateraal is. In dit geval kunnen grote delen van de kaak bij dit proces betrokken zijn. Tot het punt dat de ontsteking de gehele kaakhelft rechts of links bedekt, afhankelijk van de lokalisatie van de ostitis.
Het optreden van exacerbaties wordt onder bepaalde omstandigheden opgemerkt als gevolg van ongunstige omstandigheden, zoals verkoudheid, stress, enz. Het klinische beeld is in dit geval vergelijkbaar met dat van het acute proces. Wat de tijdsfactor betreft, lijkt deze alleen te kunnen worden vastgesteld op basis van anamnese en röntgenfoto's.
Symptomen van osteïtis kunnen volledig onopvallend zijn en de aanwezigheid van de ziekte wordt vaak pas vastgesteld in het stadium van exacerbatie. Vroege diagnose van dergelijke botontstekingen is daarom van groot belang, aangezien osteïtis zonder passende behandeling de neiging kan hebben om de laesie aanzienlijk te verspreiden in het menselijk lichaam.
Waar doet het pijn?
BCG-osteïtis
Het BCG-vaccin werd voor het eerst gebruikt in 1923. Subcutane toediening van het medicijn wordt al sinds 1962 toegepast en is tot op de dag van vandaag de enige manier van vaccinatie tegen tuberculose. BCG is de Russische transcriptie van BCG, een afkorting voor Bacillum Calmette Guerin, zoals de kweek genoemd wordt naar de namen van de bedenkers ervan, de Franse wetenschappers A. Calmette en C. Guerin.
Vaccinatie met BCG helpt de ontwikkeling van tuberculose in de meest ernstige vormen, zoals tuberculeuze meningitis en fulminante tuberculose, te voorkomen. Jaarlijks krijgen tot wel honderd miljoen kinderen deze vaccinatie.
Bij gebruik van dit vaccin kan echter niet met absolute zekerheid worden gesteld dat er geen complicaties na de vaccinatie zullen optreden. Hoewel deze complicaties slechts in zeer geringe aantallen voorkomen (0,004-2,5%), komen ze toch voor.
Naast de meest voorkomende negatieve gevolgen, die zich manifesteren in aantasting van de regionale supraclaviculaire en subclaviale, axillaire en cervicale lymfeklieren, wordt tegenwoordig ook opgemerkt dat osteïtis zich vaak ontwikkelt na BCG-vaccinatie.
Algemeen wordt aangenomen dat de belangrijkste redenen hiervoor de mogelijke oneerlijke houding van de persoon die de manipulatie uitvoert, in strijd met de techniek van de uitvoering ervan, zijn. Dit kan een te diepe inbrenging van het vaccin in de huid zijn of een dosis die de voorgeschreven norm overschrijdt. De gevolgen van dergelijke handelingen kunnen verschillende negatieve lokale reacties veroorzaken in de vorm van necrotische verschijnselen in weefsels, het ontstaan van ulcera, lymfadenitis, keloïden en koude abcessen, evenals lupus op de plaats waar het vaccin is toegediend.
BCG-osteïtis kan ook veroorzaakt worden door vaccinatie, zonder dat er rekening gehouden hoeft te worden met de bestaande contra-indicaties. Dit kan gebeuren wanneer vaccinatie onaanvaardbaar is vanwege de individuele kenmerken van de immuunrespons van het kind.
BCG-ostitis en vele andere mogelijke negatieve reacties van het lichaam van het kind op vaccinaties kunnen alleen worden uitgesloten als de vaccinatie wordt toevertrouwd aan een gekwalificeerde specialist.
 [ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ]
[ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ]
Tuberculeuze osteïtis
Tuberculeuze ostitis wordt gekenmerkt door een specifiek type ontsteking, die vooral ontstaat in het menselijk skelet, in die delen daarvan waar zich veel rood, hematopoëtisch, myeloïde beenmerg bevindt.
De grootste schade ontstaat in de wervellichamen, in de metafysen van het scheenbeen, dijbeen en opperarmbeen. Ook de lichamen van het schaambeen, het darmbeen en de zitbeenderen zijn vatbaar voor de ontwikkeling van een dergelijke aandoening.
Meestal is de ontsteking op één plek aanwezig, maar soms kan de schade ook in meerdere delen van het skelet optreden.
Wat betreft de leeftijd waarop de kans groot is dat deze ziekte zich ontwikkelt, vallen de kindertijd en de adolescentie onder de risicogroep.
Ontstekingshaarden worden het vaakst waargenomen in de nabijheid van gewrichten, wat onder bepaalde omstandigheden kan leiden tot een mogelijke verspreiding naar een nabijgelegen gewricht. Zonder adequate behandeling kan dit verergeren door het optreden van een ontsteking in het synoviaal membraan van het gewrichtskapsel. Aan de andere kant, als de ontstekingshaard bij tuberculeuze ostitis zich ver van het gewricht bevindt, is inkapseling mogelijk, maar dit kan alleen gebeuren als het menselijk lichaam over een goede weerstand beschikt.
Tuberculeuze ostitis wordt gekenmerkt door een lange periode van ontwikkeling en progressie van het pathologische proces en gaat in de beginfase niet gepaard met noemenswaardige pijnklachten, waardoor het vaak geen angst bij de patiënt veroorzaakt. Maar hierin schuilt het grootste gevaar van deze ziekte. Dit is immers de reden waarom veel mensen de start van de behandeling lang uitstellen, wat uiteindelijk tot een zeer ongunstig resultaat leidt.
Osteitis van de kaak
Osteïtis van de kaak is een aandoening waarbij ontstekingen in het botweefsel optreden. Een veelvoorkomend gelijktijdig verschijnsel is een ontsteking van het periost, ook wel periostitis genoemd. Daarnaast kunnen flegmonen en fistels ontstaan, en kan er ook een ontsteking van het beenmerg - osteomyelitis - optreden.
Het optreden van kaakostitis kan worden aangegeven door pijn in een bepaald deel van de kaak. Vervolgens wordt op die plek enige zwelling waargenomen, wat problemen veroorzaakt bij het kauwen van voedsel. Vervolgens wordt pijn in de hele kaak waargenomen.
Deze ziekte kan worden veroorzaakt door ernstige mechanische schade door stoten, verwondingen en kneuzingen, wat kan leiden tot een kaakbotbreuk. Ook de gevolgen van een mislukte chirurgische ingreep kunnen de oorzaak zijn.
Osteïtis kan in de kaak ontstaan doordat bij een aantal ziekten, bijvoorbeeld tuberculose en syfilis, het gehele lichaam via hematogene weg wordt geïnfecteerd.
De behandeling is gebaseerd op een integrale aanpak en bestaat uit chirurgische ingrepen in combinatie met het voorschrijven van antibacteriële en immuunstimulerende medicijnen. De aanwezigheid van een algemene infectieziekte vereist een primaire behandeling.
Osteitis van de kaak is een zeer onaangename aandoening die zowel door traumatische als door infectieuze factoren kan worden veroorzaakt. De behandeling ervan vereist het gebruik van vrij radicale medische maatregelen.
Vezelige osteïtis
Fibreuze osteïtis is een van de mogelijke complicaties die gepaard gaan met het beloop van de ziekte hyperparathyreoïdie, waarbij de botten onderhevig zijn aan verweking en vervorming. Hyperparathyreoïdie wordt gekenmerkt door het feit dat bijschildklierhormoon wordt geproduceerd in hoeveelheden die aanzienlijk hoger zijn dan nodig is voor een normale lichaamsfunctie. Als gevolg hiervan wordt het calcium-fosformetabolisme verstoord en worden osteoclastische processen geïntensiveerd, waarbij fosfor en calcium uit de botten worden uitgescheiden. Tegelijkertijd, als gevolg van het feit dat de tubulaire absorptie afneemt en fosfor met een hogere activiteit wordt uitgescheiden, wordt het optreden van hyperfosfaturie en hypofosfatemie opgemerkt.
Veranderingen die het botweefsel aantasten, zijn onder meer het optreden van osteomalacie en osteoporose.
De botten worden brozer, waardoor er een grotere kans is op breuken in de bovenste en onderste ledematen en op letsel aan de wervelkolom.
Volgens de resultaten van bloedonderzoek tijdens deze ziekte worden hoge calcium- en alkalische fosfatasewaarden vastgesteld. Ook bijschildklierhormoon is in grote hoeveelheden aanwezig. Fosforwaarden zijn verlaagd. Röntgenonderzoek toont verdunning van de botten, schending van de integriteit ervan in de vorm van scheuren en breuken, en de vorming van cysten.
In de meeste gevallen van fibreuze osteïtis gaat het verloop niet gepaard met duidelijke specifieke symptomen; deze kunnen zich alleen voordoen bij complicaties. Dit mag echter geenszins de indruk wekken dat fibreuze osteïtis, als het geen hinder veroorzaakt en het welzijn niet significant beïnvloedt, geen bedreiging vormt voor de gezondheid. Het moet, net als elke andere ziekte, behandeld worden.
 [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
[ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
Condenserende osteitis
Condenserende ostitis is een ontstekingsproces dat alle botdelen gelijktijdig aantast: het bot zelf – ostitis, het periost, ook wel periostitis genoemd, en myelitis – een ontsteking die zich ontwikkelt in het beenmerg. Het specifieke kenmerk is dat het een focaal scleroserend karakter heeft en een chronisch beloop heeft.
De etiologie van condenserende ostitis hangt samen met het optreden van een atypische reactie van botweefsel bij patiënten met een hoge weerstand of een lage infectiegraad, voornamelijk op jonge leeftijd.
Deze aandoening is meestal gelokaliseerd in het gebied waar de onderste premolaren zich bevinden. Tandextractie leidt niet tot het verdwijnen van sclerotische veranderingszones. De aanwezigheid van kleine osteoscleroseranden treedt soms op als gevolg van gecompenseerde occlusale overbelasting, die niet te wijten is aan een verband met eerder optredende ontstekingsprocessen in het parodontium.
De pathomorfologische veranderingen die door condenserende osteïtis worden veroorzaakt, kunnen worden gekarakteriseerd als een van de opeenvolgende stadia waarin het aseptische proces zich ontwikkelt, wat leidt tot osteoporose, dat wil zeggen de vernietiging van bot, en osteosclerose, waarbij de botdichtheid toeneemt.
Op basis van al het bovenstaande komen we tot de conclusie dat condenserende ostitis een chronische aandoening is die wordt gekenmerkt door een pathologische ontwikkeling die zich over grote gebieden verspreidt, waarbij zowel het bot zelf als het beenmerg en het periost betrokken zijn bij scleroserende processen. Gezien dit alles kan de aanwezigheid ervan een zeer ingrijpende behandeling en preventieve maatregelen vereisen.
 [ 28 ]
[ 28 ]
Diagnose van ostitis
De diagnose van ostitis wordt hoofdzakelijk gesteld op basis van informatie over de toestand van de botten, verkregen uit röntgenonderzoek.
Op röntgenfoto's ziet ostitis eruit als haarden van destructieve veranderingen in compacte of sponsachtige botmassa, die in vorm variëren. Deze haarden zijn enkele millimeters groot en kunnen in centimeters worden gemeten. De randen zijn helder of onduidelijk. Soms wordt de aanwezigheid van een osteosclerotische reactie in het omliggende botweefsel zichtbaar en is er een schaduw van sequestratie in de haarden zelf te zien.
Tuberculeuze ostitis wordt gekenmerkt door het feit dat botweefsel een overwegend zwak geëxprimeerde productieve reactie vertoont, die eruitziet als een smalle sclerotische rand rond de vernietigingshaard. Bij tuberculeuze ostitis wordt een sponsachtig sequestrum gevormd.
Botontsteking die ontstaat in de metafysaire regio, met een excentrisch gelegen focus, voornamelijk bij kinderen, kan een voorwaarde zijn voor de gelaagde of lineaire periostale reactie die kenmerkend is voor tuberculeuze osteïtis. In dit geval wordt tomografie gebruikt voor een nauwkeurige diagnose.
Diagnostische maatregelen voor ostitis omvatten ook radionuclidenonderzoek om de lokalisatie van de ontsteking nauwkeurig te identificeren wanneer röntgenfoto's geen uitsluitsel geven. Dit helpt bij het bepalen van de locatie waar een botweefselbiopsie moet worden uitgevoerd.
Specifieke ostitis wordt gediagnosticeerd met behulp van immunologische en microbiologische methoden.
Diagnose van ostitis is noodzakelijk om deze ziekte zo goed mogelijk te kunnen onderscheiden van dystrofisch-degeneratieve cysteuze formaties, corticale lacuna, beperkte aseptische necrose, osteoïd osteoom, chondroblastoom, eosinofiel granuloom, etc. Het stellen van een nauwkeurige en ondubbelzinnige diagnose is een positieve factor voor een effectief behandelproces en succesvol herstel.
 [ 29 ], [ 30 ], [ 31 ], [ 32 ]
[ 29 ], [ 30 ], [ 31 ], [ 32 ]
Röntgendiagnostiek van tuberculeuze osteïtis van het heupgewricht
Het heupgewricht is een van de meest voorkomende plaatsen in het menselijk lichaam waar bot- en gewrichtsontstekingen voorkomen. Daarom is het belangrijk om de ziekte in een zo vroeg mogelijk stadium te identificeren, wat de behandeling aanzienlijk vergemakkelijkt en complicaties minimaliseert. Diagnostiek wordt in veel gevallen uitgevoerd met behulp van röntgenonderzoek. Röntgendiagnostiek van tuberculeuze ostitis van het heupgewricht wordt met name uitgevoerd.
Volgens röntgenfoto's tonen de eerste onderzoeken tekenen van osteoporose aan, en deze kunnen alleen worden vastgesteld door vergelijking van beelden van beide heupgewrichten. Zelfs in het stadium vóór tuberculeuze osteïtis kunnen veranderingen in de weke delen worden waargenomen, die zich manifesteren als vergrote schaduwen van de intermusculaire lagen in de contouren tussen het gewrichtskapsel en de middelste en kleine bilspieren. Een asymmetrische stand van de bekkenbeenderen kan worden waargenomen doordat iemand een verkeerde houding aanneemt door spieratrofie of verdikking van het gewricht aan de aangedane zijde, of door een pijnlijke contractuur.
Na anderhalf tot twee maanden laten röntgenfoto's het ontstaan van haarden van destructieve processen in het botweefsel zien, waarvan de randen ongelijkmatig en onduidelijk zijn en waarin de aanwezigheid van meerdere sponsachtige sequestreerders wordt opgemerkt.
Tuberculeuze osteïtis komt het meest voor in de botten die het acetabulum vormen; in mindere mate wordt deze aandoening vastgesteld in de femurhals en uiterst zelden in de femurkop. Wat dit laatste betreft, moet worden opgemerkt dat deze beter zichtbaar zijn op röntgenfoto's waarbij het femur naar buiten is geabduceerd. In het acetabulum wordt de detectie van foci van botdestructie vergemakkelijkt door het maken van posterieure röntgenfoto's.
In sommige gevallen kan de patiënt vroegtijdig een vervorming van de kern, ossificatie en vergroting van de heupkop vertonen.
Röntgendiagnostiek van tuberculeuze osteïtis van het heupgewricht wordt in verschillende stadia van de ziekte uitgevoerd, waardoor we de dynamiek van het pathologische proces kunnen identificeren en op basis daarvan bepaalde aanpassingen in het behandelplan kunnen maken, met als doel de prognose te verbeteren en de kans op een effectieve behandeling te vergroten.
Wat moeten we onderzoeken?
Hoe te onderzoeken?
Met wie kun je contact opnemen?
Behandeling van ostitis
De behandeling van ostitis omvat een reeks medische maatregelen die in elk specifiek geval worden geselecteerd op basis van de etiologie en de oorzaken die de ontwikkeling van de ziekte veroorzaken. In de regel wordt een chirurgische ingreep uitgevoerd om de aangetaste weefsels die necrotische processen hebben ondergaan te verwijderen - necroectomie. Deze chirurgische behandelingsmethode is geïndiceerd voor tuberculeuze ostitis. Daarnaast wordt sequestrectomie uitgevoerd om botfragmenten, zogenaamde sequesters, te verwijderen die door de ziekte van het bot zijn losgekomen. Segmentale en longitudinale resectie van botten, behandeling van de holtes met vacuüm en echografie, en het gebruik van instroom-zuigdrainage kunnen ook raadzaam zijn.
Therapeutische behandelingsmaatregelen voor ostitis omvatten antimicrobiële therapie met antibiotica en sulfonamiden. Chemotherapie omvat effectieve antiseptica, waaronder specifieke, intramusculair en intravasculair, inwendig en lokaal. Proteolytische enzymen zoals papaïne, chymotrypsine, enz. worden veel gebruikt.
Passieve en actieve immunisatie en fysiotherapie spelen een belangrijke rol bij de behandeling van ostitis. Het aangedane been moet ook geïmmobiliseerd worden.
De behandeling van ostitis vindt daarom voornamelijk plaats in een ziekenhuisomgeving en wordt voorgeschreven op basis van de etiologie en aard van de ziekte, evenals de algemene toestand van de patiënt. Op basis van de combinatie van deze factoren maakt de arts een keuze voor bepaalde methoden en ontwikkelt hij het meest geschikte en effectieve behandelplan.
Preventie van ostitis
Osteïtis in zijn specifieke vorm ontstaat vaak door de aanwezigheid van een aantal ziekten bij een persoon, zoals syfilis, tuberculose, enz. In dit geval wordt het hele lichaam blootgesteld aan infectie via de hematogene route via de bloedstroom in de bloedsomloop. De infectie dringt met name door tot in het botweefsel, waar het ontstekingen veroorzaakt.
Preventie van ostitis veronderstelt in dit geval dus in de eerste plaats de nodige medische maatregelen om deze belangrijke infectieziekte te behandelen. Het is van groot belang om zo snel mogelijk met de behandeling te beginnen nadat de persoon de diagnose van de betreffende infectie heeft gekregen. Vroegtijdige behandeling draagt aanzienlijk bij aan het voorkomen van wijdverspreide verspreiding.
Om ostitis van traumatische oorsprong te voorkomen, is in de eerste plaats een primaire behandeling van de open fractuur vereist, evenals strikte naleving van de principes van het handhaven van de strengste aseptische omstandigheden tijdens osteosynthese van gesloten fracturen.
Om samen te vatten wat preventie van ostitis zou moeten zijn, benadrukken we twee belangrijke principes. Ten eerste is dit de noodzaak van verplichte behandeling van acute vormen van ziekten om te voorkomen dat ze overgaan in een chronische vorm. En een andere onmisbare voorwaarde is passende sanitaire behandeling in geval van schade aan de integriteit van botten bij stoten, verwondingen, kneuzingen en fracturen, met name open fracturen. Dit om de penetratie van pathogene micro-organismen en infecties te voorkomen.

