Medisch expert van het artikel
Nieuwe publicaties
Toxische leverhepatitis: acuut, chronisch, door drugs veroorzaakt, alcoholisch
Last reviewed: 04.07.2025

Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
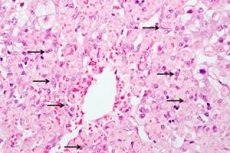
Toxische hepatitis is een pathologisch proces in de lever dat ontstaat doordat giftige stoffen het lichaam binnendringen. Omdat de belangrijkste verwerking en neutralisatie ervan in de lever plaatsvindt, ontwikkelt zich een acuut of chronisch ontstekingsproces. Acute toxische hepatitis ontstaat wanneer een hoge concentratie toxine het lichaam binnendringt, wat de structurele en functionele stoornis van de lever verstoort. Bij chronische hepatitis wordt het lichaam langdurig en constant blootgesteld aan schadelijke stoffen, waardoor de pathologie geleidelijk verergert.
Eerst raken levercellen beschadigd, waarna ze afsterven. Het weefsel transformeert geleidelijk en wordt vervangen door bindweefsel. Dit gaat gepaard met functionele stoornissen, pijn in de leverstreek en progressie van geelzucht.
Als u op tijd met de behandeling begint, kunt u de progressie ervan vertragen of stoppen. Als u geen actie onderneemt, kunt u ernstige complicaties krijgen, waaronder cirrose en ernstige leverinsufficiëntie, die vaak tot de dood leiden.
Epidemiologie
Analyse van statistische gegevens toonde aan dat vrouwen gevoeliger zijn voor leverschade dan mannen. Hoe eerder de behandeling wordt gestart, hoe beter de uitkomst van de ziekte. Bloedingen zijn in ongeveer 30-50% van de gevallen de doodsoorzaak. Coma heeft in 80-100% van de gevallen een fatale afloop. Ascites leidt in 80% van de gevallen tot een fatale afloop, met overlijden binnen 3-4 jaar.
Oorzaken toxische hepatitis
Hepatitis kan ontstaan wanneer giftige stoffen het lichaam binnendringen. Deze inname kan zowel onbedoeld als opzettelijk gebeuren. Zo vergiftigen mensen zichzelf vaak met giftige paddenstoelen, die ze aanzien voor eetbaar. Beroepsactiviteiten worden vaak geassocieerd met onbedoelde vergiftiging. Bij het werken met giftige stoffen komen zuren, dampen en stof in het menselijk lichaam terecht en hebben een schadelijk effect. Opzettelijke vergiftiging is een geval van zelfmoord, waarbij iemand gif binnenkrijgt.
De belangrijkste manier waarop gifstoffen de lever binnendringen is via de mond, via het spijsverteringskanaal. Vanuit de maag vindt absorptie plaats en vervolgens transport. In het leverweefsel hebben ze de grootste schadelijke werking.
Vergiftiging kan worden veroorzaakt door langdurig gebruik van medicijnen of hoge doseringen. Het grootste gevaar wordt gevormd door medicijnen die werken tegen virussen, convulsies en isoniazide.
Stoffen die bij de productie worden gebruikt, kunnen ook de lever vergiftigen. In dit geval kan de lever acuut of chronisch ziek worden. Dit alles gaat gepaard met leverschade. Het grootste gevaar wordt gevormd door fenolische verbindingen, arseen en fosfor. De oorzaak kan alcoholmisbruik zijn, vooral als het van slechte kwaliteit is, of drugs. Dit komt doordat de belangrijkste verwerkingsactiviteit aan de lever is toegewezen. Het risico op toxische effecten is te wijten aan een verstoring van de vetstofwisseling: er treedt vettige degeneratie van levercellen op. Narcotische elementen worden ook geneutraliseerd. Veel onkruid en paddenstoelen hebben een toxisch effect.
Risicofactoren
Tot de risicogroep behoren mensen wier beroepsactiviteiten verband houden met gifstoffen en bijtende bestanddelen. Alcoholisten en drugsverslaafden eindigen vaak met leveraandoeningen. Zelfmoordenaars die gif innamen met het doel zelfmoord te plegen, maar het overleefden, hebben al ernstige leverschade, die kan verergeren.
Mensen die gedwongen worden om constant zware medicijnen te slikken, moeten hun leverconditie goed in de gaten houden. Dit geldt met name voor patiënten die pijnstillers of tuberculoseremmers gebruiken. Als iemand al een leveraandoening, virale hepatitis of drager van virale hepatitis heeft, valt hij automatisch in de risicogroep. Op oudere leeftijd neemt het risico op het ontwikkelen van deze aandoening aanzienlijk toe, omdat de lever de belasting niet meer aankan en alles veel langzamer verwerkt. Vrouwen lopen een groter risico dan mannen. Dit komt door een tragere stofwisseling. Gifstoffen worden bij vrouwen veel langer uitgescheiden dan bij mannen.
Erfelijkheid speelt een belangrijke rol. Er is een genetische aanleg voor het ontstaan van leverziekten. Ook mogelijke afwijkingen in de leverstructuur en functionele stoornissen worden in aanmerking genomen. Bovendien kan een onjuiste enzymproductie niet alleen de neutralisatie van gifstoffen vertragen, maar ook de extra synthese ervan in het lichaam stimuleren. Ook vandaag de dag lopen mensen met een niet-traditionele vorm van intieme relaties en mensen met een niet-traditionele oriëntatie risico.
Pathogenese
De pathogenese is gebaseerd op de schadelijke werking van gifstoffen op het menselijk lichaam. Levercellen raken beschadigd, er ontstaan structurele en functionele stoornissen, ze sterven af en worden vervangen door vetweefsel.
Er is ook een tweede mechanisme dat pathologie kan veroorzaken. De microcirculatie van bloed in de lever kan verstoord raken. Het vaatbed raakt beschadigd, waardoor de bloedtoevoer verstoord raakt en het orgaan niet de benodigde hoeveelheid voedingsstoffen en zuurstof ontvangt. Een hoge concentratie stofwisselingsproducten en koolstofdioxide hoopt zich op. Dit beschadigt de lever en heeft een toxisch effect. Stofwisselingsprocessen in de lever, waaronder oxidatie-reductieprocessen, raken verstoord. De koolhydraat- en eiwitstofwisseling lijdt eronder. Zelfs de samenstelling van het bloed verandert geleidelijk. Dit veroorzaakt onomkeerbare processen in celmembranen: de DNA-replicatie wordt verstoord, de enzymactiviteit neemt af en ademhalingsprocessen worden onderdrukt. Hepatocyten ondergaan dystrofische processen en sterven geleidelijk af.
Het derde pad van aandoeningen houdt verband met een verstoring van de normale galzuurstofwisseling, waardoor de galstofwisseling verstoord raakt, de bloedstroom in de galcapillairen afneemt en de galafvoer via de intrahepatische galwegen afneemt. Het resultaat is hetzelfde als in de eerste twee gevallen: hepatocyten raken beschadigd, degenereren en sterven geleidelijk af.
Hoe wordt toxische hepatitis overgedragen?
Veel mensen maken zich zorgen over het besmetten van hun familieleden met toxische hepatitis. We kunnen u geruststellen: er is geen reden tot bezorgdheid. Het is onmogelijk dat hepatitis zich binnen families ontwikkelt. Een uitzondering hierop zijn gevallen van het eten van giftige stoffen (bijvoorbeeld paddenstoelen) of bedorven voedsel. Besmetting via contacten en huishoudelijke artikelen is uitgesloten.
Symptomen toxische hepatitis
Hepatitis is meestal te herkennen aan een pijnlijk gevoel onder de rechterrib. Meestal treedt de pijn op tussen de 2e en 5e dag. De lever vergroot. Spierzwakte maakt zich kenbaar. Het acute proces gaat gepaard met hevige bloedingen, bloedend tandvlees, broze bloedvaten en kleine blauwe plekken op het huidoppervlak. Het gedrag van een persoon verandert ook aanzienlijk: hij raakt overprikkeld, of juist in een langzame reactie. Geleidelijk komen er trillingen in het lichaam bij, geleidelijk gewichtsverlies. Periodiek treedt er een opgeblazen gevoel en diarree op. Dit wordt veroorzaakt door een verstoring van de galafvoer. Het werkvermogen neemt sterk af, vermoeidheid neemt toe. Een belangrijk teken is jeuk over het hele lichaam. De huid begint te jeuken als gevolg van een toename van de hoeveelheid vetzuren in de lederhuid. De lever en milt nemen in omvang toe. Chronische hepatitis wordt gekenmerkt door afwisselende periodes van remissie en exacerbatie.
Zodra u pijn in de leverstreek (onder de rechterrib) opmerkt, moet u zo snel mogelijk een arts raadplegen. Vroege symptomen kunnen ook verlies van eetlust en dyspeptische stoornissen zijn.
Jeukende huid bij toxische hepatitis
Jeuk wordt veroorzaakt door de ophoping van galzuren in de onderste huidlagen. Om dit onaangename verschijnsel te voorkomen, is het belangrijk om hepatoprotectors te drinken die de huid beschermen tegen schadelijke effecten.
Verergering van toxische hepatitis
De periode van remissie, waarin de persoon zich redelijk goed voelt, wisselt af met verergeringen. Verergeringen gaan gepaard met spijsverteringsstoornissen, een zodanige vergroting van de lever dat deze gemakkelijk onder de rechterrib kan worden gepalpeerd. De temperatuur kan stijgen en er treedt intoxicatie op.
 [ 15 ], [ 16 ], [ 17 ], [ 18 ]
[ 15 ], [ 16 ], [ 17 ], [ 18 ]
Toxische hepatitis tijdens de zwangerschap
De ontwikkeling van hepatitis bij een zwangere vrouw wordt gekenmerkt door pijn in de leverstreek, koorts, bloedingen en bloedingen. Het gedrag verandert dramatisch: er treedt remming of verhoogde prikkelbaarheid op. Bewustzijnsverlies is mogelijk. Niet alleen de lever, maar ook de milt neemt in omvang toe en er treedt jeuk op.
Bij de eerste tekenen is het belangrijk om onmiddellijk een arts te raadplegen voor een juiste diagnose en behandeling. Zelfmedicatie is ten strengste verboden. Een zwangere vrouw moet een strikt dieet volgen. Bedrust is ook geboden. Er wordt een detoxkuur uitgevoerd en absorberende middelen worden gebruikt. Leverbeschermende middelen en choleretica helpen de levercellen te herstellen. In ernstige gevallen worden tegengiffen gebruikt.
Ter preventie is het noodzakelijk om een zwangerschap van tevoren te plannen en u vooraf te laten onderzoeken. Het is belangrijk om leveraandoeningen te behandelen, zelfs als ze in remissie of latent zijn, en de vrouw er geen last van te bezorgen. Anders kan ontsteking niet worden vermeden. Als u in het verleden leveraandoeningen heeft gehad, moet u zich regelmatig laten onderzoeken.
Voor zwangere vrouwen is toxische hepatitis bijzonder gevaarlijk vanwege de complicaties die het met zich meebrengt. Er ontwikkelt zich hepatopathie, wat leidt tot een verstoorde bloedstolling. Dit is gevaarlijk tijdens de bevalling, omdat het het risico op bloedingen verhoogt. Wanneer dergelijke complicaties zich voordoen, wordt in de meeste gevallen coagulopathische therapie toegepast, waarna de zwangerschap wordt beëindigd en de behandeling wordt voortgezet. Een even gevaarlijke complicatie is hypercoagulatie, waarbij de bloedstolling toeneemt. Dit gaat gepaard met de vorming van bloedstolsels. Beide aandoeningen vereisen een zwangerschapsafbreking. Een bevalling gaat gepaard met hepatoprotectieve therapie, infusie van vers ingevroren plasma en stimulatie van de hemostase. Alle zwangere vrouwen met leverschade, ongeacht de oorzaak, moeten dringend in het ziekenhuis worden opgenomen.
Toxische hepatitis bij kinderen
Toxische leverschade bij kinderen is zeldzaam. Als we deze zeldzame gevallen van schade analyseren, kunnen we vaststellen dat neurologische en cardiorespiratoire symptomen bij deze kinderen overheersen. Er ontwikkelen zich stoornissen in de bloedsomloop van de lever. Meestal wordt bij kinderen een accidentele vergiftiging waargenomen, namelijk vergiftiging met een dodelijke dop. Minder vaak is er sprake van inname van hoge concentraties drugs of giftige stoffen. Kinderen gebruiken deze onbewust uit overmatige nieuwsgierigheid, als de ouders het gif niet ver genoeg van het kind hebben verborgen. Het kind wordt onmiddellijk naar de intensive care gestuurd, omdat acute necrose zich snel ontwikkelt.
Bij kinderen kunnen laesies, in tegenstelling tot volwassenen, worden veroorzaakt door allergieën en ernstige aandoeningen van het immuunsysteem. Ze manifesteren zich ernstiger. Naast de klassieke symptomen kunnen kinderen last hebben van een anafylactische shock, intense huiduitslag en aandoeningen van het immuunsysteem, waaronder immunodeficiënties. De diurese neemt ook toe. Necrose ontwikkelt zich zeer snel.
Stages
Eerst ontwikkelt zich de acute fase. Zonder behandeling en onvolledig herstel wordt het chronisch. De laatste fase is ascites, wat vaak tot de dood leidt.
- Activiteit bij toxische hepatitis
Afhankelijk van de dosis, de aanwezigheid van gelijktijdig optredende pathologieën, de snelheid en de mate van activiteit. Hepatitis met de hoogste toxische activiteit ontwikkelt zich het snelst. Het heeft vaak een fatale afloop.
- Toxische hepatitis met minimale activiteit
De mate van activiteit is typerend voor toxische hepatitis. Hepatitis met een minimale activiteit heeft een gunstige prognose. Het ontwikkelt zich langzaam en is gemakkelijk te behandelen. De ontwikkeling ervan wordt voornamelijk gestimuleerd door een verzwakt immuunsysteem. Deze vorm wordt gekenmerkt door een milde ontsteking die geen pijn of ongemak veroorzaakt. Het leidt wel tot een toename van de omvang van de ziekte.
Vormen
Er bestaan vele soorten hepatitis. Er bestaan verschillende classificaties op basis van verschillende factoren. Volgens de hoofdindeling wordt de ziekte onderverdeeld in acuut en chronisch. Het acute proces wordt gekenmerkt door een snelle progressie van de pathologieën – vanwege de duur van de inwerking van schadelijke factoren. Het ontwikkelt zich langzaam en is minder ernstig. De gevolgen en complicaties zijn niet minder ernstig.
Er zijn vele soorten hepatitis. De meest voorkomende zijn geneesmiddel-geïnduceerde, beroeps-, voedings-, virale, geneesmiddel-geïnduceerde en alcoholische cirrose. Toxische hepatitis met overgang naar levercirrose wordt apart behandeld.
 [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ]
[ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ]
Acute toxische hepatitis
Het kenmerkende is dat hepatitis zich zeer snel ontwikkelt. De ziekte bereikt zijn hoogtepunt op de derde dag van blootstelling aan het gif. Er treedt hevige pijn op, die optreedt als gevolg van hypertrofie. De temperatuur stijgt sterk, tot 38 graden en hoger. Zwakte, lichaamspijnen, verhoogde fragiliteit en dyspeptisch syndroom treden op.
 [ 30 ], [ 31 ], [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ]
[ 30 ], [ 31 ], [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ]
Door giftige medicijnen veroorzaakte hepatitis
Toxicose is vaak een gevolg van drugsvergiftiging. De oorzaak is een te hoge dosering of langdurig drugsgebruik. Bij langdurig gebruik ontwikkelt zich meestal een chronische vorm, bij een overdosis een acute vorm. De lever is vaak het enige doelorgaan dat aan toxines wordt blootgesteld. De lever reageert primair op de werking van drugs, aangezien de verwerking ervan in de lever plaatsvindt. De lever neutraliseert ook de restanten en verwijdert ze.
De dosering en duur van medicatie lopen sterk uiteen. Momenteel zijn er duizenden medicijnen die leverschade kunnen veroorzaken. Vaak is zelfmedicatie de oorzaak van dergelijke complicaties, aangezien veel van dergelijke medicijnen zonder recept verkrijgbaar zijn. In 50% van de gevallen is de oorzaak een fout van artsen die medicijnen verkeerd voorschrijven of verkeerd combineren.
Sommige medicijnen hebben onvermijdelijke bijwerkingen op de lever, ongeacht de dosering. Maar vaak is het gebruik van dergelijke medicijnen onvermijdelijk. Bijvoorbeeld chemotherapie, antiretrovirale therapie en antitumormedicijnen. Bij mensen met een verhoogde gevoeligheid van het lichaam, frequente allergische reacties en bij ouderen neemt het risico op toxische hepatitis toe bij het gebruik van elk medicijn. Zelfs schijnbaar onschadelijke antibiotica en koortsverlagende middelen kunnen aanzienlijke schade aan de lever veroorzaken.
Hormonale middelen, antidepressiva, psychotrope stoffen en neuroleptica, diuretica, antibacteriële en antivirale middelen zijn bijzonder gevaarlijk voor de lever. Sommige combinaties van geneesmiddelen kunnen een toxisch effect hebben. Overschrijding van de dosering van veel geneesmiddelen leidt tot de dood. Zo ontstaat levernecrose bij inname van 10 gram paracetamol. Dit geneesmiddel wordt vaak gebruikt voor suïcidale doeleinden. Toxische hepatitis ontwikkelt zich vaak na behandeling van aandoeningen zoals leukopenie en splenomegalie.
De belangrijkste voorwaarde voor herstel is het stoppen met geneesmiddelen die een toxisch effect hebben op de lever. Het is ook noodzakelijk om andere oorzaken die het ontstekingsproces verergeren, weg te nemen. Daarna wordt een passende behandeling gestart, die leidt tot het terugdraaien van de pathologie. Indien tijdig maatregelen worden genomen, kan de prognose gunstig zijn. In ernstige gevallen kan hemodialyse nodig zijn, wat meestal een positief effect heeft en het herstel van het lichaam bevordert. Bij leverfalen kan een spoedlevertransplantatie nodig zijn.
Om door medicijnen veroorzaakte hepatitis te voorkomen, moeten zware medicijnen met bijwerkingen worden gecombineerd met hepatoprotectieve middelen. Ze beschermen tegen negatieve effecten, verminderen de kans op schade en verminderen de ernst van de aandoening.
Alcoholische toxische hepatitis
Alcohol, vooral alcohol van lage kwaliteit, heeft een negatief effect. Het wordt in de lever geneutraliseerd. Er worden gifstoffen gevormd die schadelijk zijn voor de mens. Ze necroseren, wat uiteindelijk leidt tot cirrose, een fatale afloop.
 [ 37 ]
[ 37 ]
Beroepsmatige toxische hepatitis
Het is een gevolg van de impact van schadelijke productiefactoren op het lichaam. Het komt het vaakst voor bij werknemers die langdurig in de productiesector of in laboratoria hebben gewerkt. Het risico op beroepshepatitis is vooral hoog bij werknemers met een verminderde immuniteit en gelijktijdige virale hepatitis of andere leveraandoeningen.
Het kan zich zowel acuut als chronisch ontwikkelen. In de acute vorm ontstaat het als gevolg van industriële lekkages, onachtzaamheid, defecten aan apparatuur of een defecte afzuigkap. In deze gevallen krijgt het lichaam in één keer een grote dosis van het medicijn toegediend.
Bij de chronische vorm ontwikkelt de vergiftiging zich langzaam en geleidelijk. Bijvoorbeeld, iemand ademt langdurig dampen van giftige stoffen in. De belangrijkste industriële vergiften zijn gele fosfor, trichloorethyleen en koolstof. Biologische agentia, zoals schimmels, virussen en bacteriën, waarmee microbiologen, virologen en bacteriologen te maken hebben, zijn ook gevaarlijk. Niet minder gevaarlijk zijn farmaceutische en chemische preparaten die voor medische doeleinden of voor onderzoek worden gebruikt.
Alimentaire toxische hepatitis
Deze vorm van de ziekte wordt ook wel fecaal-orale hepatitis genoemd. De belangrijkste oorzaak van de ziekte zijn stukjes ontlasting die van een geïnfecteerd persoon op een gezond persoon terechtkomen. Verspreiding vindt plaats via de mond, tijdens oraal contact. Mensen die verlangen naar onconventionele vormen van seksuele betrekkingen zijn vatbaar voor deze vorm van infectie.
Dit mechanisme suggereert ten onrechte dat toxische hepatitis besmettelijk is. Maar dat is niet het geval. Het is belangrijk om te begrijpen dat het niet de ziekte zelf is die wordt overgedragen, maar de toxische stof die de ziekte veroorzaakt. Dit leidt tot de ontwikkeling van soortgelijke schade in het lichaam.
 [ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ], [ 43 ]
[ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ], [ 43 ]
Virale toxische hepatitis
De ontwikkeling wordt veroorzaakt door een virus dat gifstoffen en producten van de virale stofwisseling in het bloed afgeeft. Deze stoffen worden endotoxinen genoemd. Ze dringen de lever binnen en veroorzaken daar pathologische veranderingen, waaronder necrose en vervetting van de lever. Virale hepatitis wordt bevestigd door virologisch onderzoek. Soms is de ziekte latent, daarom is het belangrijk om preventief onderzoek te doen en tests te ondergaan. Dit maakt het mogelijk om pathologie tijdig op te sporen en de nodige maatregelen te nemen.
De behandeling hangt af van welke virusvorm de veranderingen heeft veroorzaakt. Dit is niet mogelijk zonder laboratoriumtests. Virale hepatitis B, C en D worden overgedragen via seksueel contact en drugsverslaving. Infectie kan ook optreden tijdens chirurgische ingrepen en invasieve procedures als gevolg van het niet naleven van aseptische regels.
De ernstigste vorm is hepatitis C. De ziekte manifesteert zich niet altijd uitwendig. Iemand kan zich redelijk goed voelen, waarna een acute crisis ontstaat. De lever raakt langzaam en asymptomatisch beschadigd. Uiteindelijk manifesteert dit zich als levercirrose, waarna de persoon snel overlijdt. Daarnaast kan het complicaties in andere organen veroorzaken.
Hepatitis B komt veel voor onder de bevolking en wordt vaak overgedragen via bloedtransfusie. De belangrijkste preventieve maatregel is controle van donorbloed en regelmatig preventief onderzoek. Bij tijdige ontdekking kan de ziekte behandeld worden. Bij late ontdekking leidt de ziekte echter vaak tot de dood.
Hepatitis D overlapt vaak met hepatitis B. Samen vormen ze een gevaarlijke ziekte die zich in ernstige vorm manifesteert en ernstige complicaties met zich meebrengt. In de meeste gevallen eindigt de ziekte dodelijk.
Toxische hepatitis na chemotherapie
Een van de belangrijkste oorzaken is de impact van chemotherapie en antivirale therapie, die bijdraagt aan leverschade, zowel in acute als chronische vorm. Dit komt doordat de belangrijkste afbraak van antitumormedicijnen in de lever plaatsvindt. Hierdoor worden alle leverfuncties verstoord, inclusief de ontgifting. Cytostatica stoppen de groei en deling van tumorcellen, maar hebben tegelijkertijd een vergelijkbaar effect op levercellen. Cellen verliezen hun regeneratievermogen. Dit leidt ertoe dat het medicijn zich ophoopt in de lever en een toxisch effect heeft op de lever. Als gevolg van chemotherapie wordt toxische hepatitis gecompliceerd door cholestatische aandoeningen en hepatische encefalopathie. Dit alles gaat gepaard met huiduitslag en pijn. De lichaamstemperatuur stijgt aanzienlijk.
Om de negatieve impact van chemotherapie op de lever te minimaliseren, is constante leverbewaking noodzakelijk. De belangrijkste analyse is een biochemische bloedtest. Volgens moderne eisen moet er vóór de start van de chemotherapie en vervolgens op de 14e dag van de behandeling een bloedonderzoek worden uitgevoerd. De conditie wordt nauwlettend gevolgd van de 14e tot en met de 21e dag. Gedurende deze periode worden er vaak dagelijks tests afgenomen. De bilirubine- en transaminasewaarden worden gecontroleerd, wat een teken is van toxische leverschade. Na afloop van de kankertherapie wordt de leverconditie gedurende 6 maanden maandelijks en vervolgens om de 6 maanden gecontroleerd.
Toxicose tijdens chemotherapie kan worden voorkomen door hepatoprotectie toe te passen. Het herstelt de structuur van beschadigde membranen, vertraagt destructieve processen in hepatocyten en voorkomt fibrose.
Exogene toxische hepatitis
Veroorzaakt door blootstelling aan giftige stoffen in het milieu. Dit zijn elementen van elke aard en oorsprong, waaronder zware metalen, zure dampen, alcohol en medicijnen. Ze kunnen zowel acute als chronische vormen van de ziekte veroorzaken. De pathogenese is voornamelijk gebaseerd op een verstoring van de leverhemostase.
Exogene vergiftiging komt vaak voor in de landbouw bij behandeling met insecticiden en herbiciden. De ernstigste vormen worden waargenomen bij vergiftiging met arseen, koolstof en fosfor. Veel medicijnen, en zelfs hormonale anticonceptiva, beschadigen de lever.
Complicaties en gevolgen
Toxische hepatitis verloopt zelden zonder gevolgen. Een uitzondering hierop zijn gevallen waarin het zich in een milde vorm voordoet en in een vroeg stadium wordt ontdekt. Dan is het mogelijk om tijdig therapie in te stellen en de ziekte te genezen. Anders ontwikkelen zich talrijke pathologieën, waaronder leverfalen en coma. Leverfalen - hepatocyten worden vervangen door vetcellen. Dit manifesteert zich in de vorm van oedeem. De stolling is aanzienlijk verminderd, de eigenschappen ervan veranderen. Een persoon verliest snel gewicht, omdat hij niet genoeg vetten heeft die door de lever worden aangemaakt. Er is ook een gebrek aan energie, wat gepaard gaat met zwakte en verhoogde vermoeidheid. Ook ontwikkelt zich hepatische encefalopathie. Het proces vordert voortdurend en er treden convulsies op. Het kan leiden tot de dood. De laatste fase kan cirrose van de lever zijn. Wanneer de cellen volledig afsterven en worden vervangen, leidt dit tot de dood.
Toxische hepatitis die leidt tot cirrose
De ernstigste complicatie. Er zijn drie ontwikkelingsstadia: compenserend, subcompenserend en decompenserend. Eerst gaat de ziekte over in het compenserende stadium, dat zich manifesteert als een matig ontstekingsproces, waarbij weefsels beschadigd raken en littekenvorming begint. De functionele activiteit neemt sterk af, maar in dit stadium kan het lichaam de verloren functies nog compenseren.
Wanneer men overgaat naar de subcompensatiefase, treden er symptomen van leverschade op en groeit het bindweefsel aanzienlijk.
De derde fase is decompensatie, de gevaarlijkste. Deze leidt vaak tot de dood. In deze fase wordt het grootste deel van de lever ingenomen door littekenweefsel. Er is een groot risico op leverfalen en coma. Deze aandoeningen leiden vaak tot de dood.
 [ 50 ], [ 51 ], [ 52 ], [ 53 ], [ 54 ], [ 55 ]
[ 50 ], [ 51 ], [ 52 ], [ 53 ], [ 54 ], [ 55 ]
Ascites bij toxische hepatitis
Ascites is een pathologische aandoening waarbij vocht zich ophoopt in de buikholte. Dit wordt veroorzaakt door een afwijkende stofwisseling, waardoor de normale vochtafvoer verstoord raakt. Er treedt compressie van inwendige organen op, met bijkomende pathologieën en gastro-enterologische aandoeningen als gevolg.
Ascites kan zich langzaam ontwikkelen. In het ernstigste stadium wordt het middenrif samengedrukt en is de ademhaling belemmerd. Nadat ascites optreedt, bereikt de ziekte het terminale stadium.
Als er ernstige bloedingen en collaps optreden, wijst dit vaak op een ruptuur van de poortader, die de druk niet kon verdragen.
Diagnostics toxische hepatitis
Er worden verschillende methoden gebruikt om een diagnose te stellen. Er wordt een onderzoek uitgevoerd en de levensgeschiedenis van de patiënt wordt verzameld. Op basis van deze gegevens worden de nodige laboratorium- en instrumentele onderzoeken voorgeschreven. Differentiële diagnostiek met andere ziekten met vergelijkbare symptomen wordt uitgevoerd. Daarna wordt een nauwkeurige diagnose gesteld.
Onderbouwing van de diagnose toxische hepatitis
Om de juiste behandeling te kiezen, is het niet alleen voldoende om een diagnose te stellen, maar ook om deze te onderbouwen. Hiervoor is het noodzakelijk om te bevestigen dat de aandoening toxisch is. Meestal wordt een toxicologisch onderzoek uitgevoerd, dat bepaalt welke stof de lever heeft beschadigd. Hierna is de belangrijkste voorwaarde voor een succesvolle behandeling het stoppen van de werking van deze factor op het lichaam. Als de stof een toxisch effect blijft hebben, is herstel onmogelijk, zelfs met complexe therapie.
Laboratoriumbevindingen bij toxische hepatitis
De ontwikkeling van hepatitis wordt aangegeven door een stijging van de bilirubinespiegel tot 800-850 μmol/l. Bij analyse van bilirubine in fracties valt op dat direct bilirubine overheerst; de indicatoren zijn ongeveer 1,5 keer hoger dan indirect bilirubine.
Urineanalyse laat positieve resultaten zien bij een reactie met galpigmenten en urobiline. Er wordt matige proteïnurie opgemerkt. Bilirubine bij toxische hepatitis.
Leverschade van verschillende etiologieën wordt aangegeven door een stijging van bilirubine boven 17,1 μmol/l. Een milde vorm van hepatitis wordt aangegeven door een waarde tot 86 μmol/l en een matige vorm door een waarde tot 159. Een ernstige vorm kan worden aangegeven door een waarde boven 160 μmol/l.
Instrumentele diagnostiek: de lever- en miltgrootte blijven normaal. Indien deze gegevens onvoldoende zijn voor een accurate diagnose, worden computertomografie, magnetische resonantiebeeldvorming (CT en MRI) en leverscintigrafie gebruikt.
Scintigrafie is een nieuwe diagnostische methode waarbij radioactieve isotopen in het menselijk lichaam worden geïnjecteerd. De stoffen worden via een ader ingespoten. Na 15 minuten begint het onderzoek. De resulterende straling maakt het mogelijk om beelden van inwendige organen te visualiseren en op het scherm weer te geven. Deze methode bepaalt de functionele kenmerken van het orgaan en de grootte van de lever. De procedure duurt ongeveer 20 minuten.
Een biopsie of laparoscopie met gerichte biopsie kan nodig zijn.
Wat moeten we onderzoeken?
Differentiële diagnose
De essentie van differentiële diagnostiek is het nauwkeurig onderscheiden van toxische hepatitis van een andere ziekte met vergelijkbare manifestaties. Nadat de diagnose hepatitis is bevestigd, vindt verdere differentiatie plaats om het type te bepalen. In dit geval is het noodzakelijk om te bevestigen dat we te maken hebben met toxische hepatitis, die wordt veroorzaakt door de inwerking van toxische stoffen op het lichaam.
Hiervoor worden verschillende diagnostische methoden gebruikt. Instrumentele diagnostische methoden en laboratoriumtests worden het vaakst gebruikt om hepatitis vast te stellen. Splenomegalie, leukopenie en verhoogde bilirubinewaarden kunnen wijzen op hepatitis. Echografie toont een specifiek klinisch beeld dat kenmerkend is voor hepatitis.
Om de aard van de schadelijke factor vast te stellen, worden serologische tests uitgevoerd. Toxicologische analyse kan wijzen op een verhoogde toxineconcentratie in het bloed. Virologisch en serologisch onderzoek zal de afwezigheid van een viral load in het lichaam aantonen, waardoor hepatitis van virale oorsprong kan worden uitgesloten. Bij verdenking op hepatitis van alcoholische oorsprong kan een consult met een toxicoloog of narcoloog nodig zijn. Er wordt ook een immunologisch onderzoek uitgevoerd om de aanwezigheid van antilichamen in het bloed vast te stellen die kenmerkend zijn voor auto-immuunhepatitis.
 [ 62 ], [ 63 ], [ 64 ], [ 65 ], [ 66 ]
[ 62 ], [ 63 ], [ 64 ], [ 65 ], [ 66 ]
Differentiële diagnostiek van virale hepatitis met toxische hepatitis
Toxische hepatitis kan worden onderscheiden van virale hepatitis op basis van de resultaten van toxicologisch en virologisch (serologisch) onderzoek. Bij virale hepatitis wordt een verhoogde concentratie antistoffen tegen het hepatitisvirus aangetoond, of worden de virussen zelf aangetoond. Alles hangt af van de diagnostische methode. Dit is een directe bevestiging of weerlegging van de diagnose. Toxicologische diagnostiek wordt uitgevoerd om het toxische karakter van hepatitis te bevestigen. Hierbij worden de hoeveelheid toxine en het type toxine vastgesteld.
Met wie kun je contact opnemen?
Behandeling toxische hepatitis
Er bestaan veel verschillende behandelmethoden voor toxische hepatitis. Maar ze zijn gebaseerd op standaardprincipes die gevolgd moeten worden. Elke succesvolle therapie moet uitsluitend op deze principes gebaseerd zijn.
Meer informatie over de behandeling
Het voorkomen
Preventie komt neer op zorgvuldige controle van de geconsumeerde voeding. Als iemand op het werk met schadelijke factoren werkt, is het noodzakelijk om de veiligheidsvoorschriften en persoonlijke hygiëne strikt in acht te nemen. De ruimte moet geventileerd zijn en er moet onder een afzuigkap worden gewerkt. Bij het gebruik van medicijnen is het noodzakelijk om de dosering strikt in acht te nemen en de aanbevelingen van de arts op te volgen. Neem indien nodig ook hepatoprotectieve middelen. Het is noodzakelijk om alcohol te laten staan of alleen alcohol van hoge kwaliteit te gebruiken. Raadpleeg zo snel mogelijk een arts wanneer de eerste tekenen van de ziekte optreden.
Prognose
Alles hangt af van de ernst van de ziekte en hoe snel de juiste behandeling is voorgeschreven. In een mild stadium van de ziekte kan de prognose gunstig zijn. De lever kan volledig herstellen als de ziekte tijdig wordt gediagnosticeerd en de behandeling wordt gestart. Volledig herstel is mogelijk met verdere regelmatige preventieve onderzoeken en onderhoudstherapie.
Als de ziekte chronisch of ernstig wordt, neemt het risico op complicaties toe. De schade aan hepatocyten neemt toe. De cellen sterven geleidelijk af en worden vervangen door bindweefsel. De gevaarlijkste complicaties van ernstige hepatitis zijn leverfalen, coma en levercirrose. De prognose kan zeer ongunstig zijn, zelfs fataal. Als ascites optreedt, moet men rekening houden met een snelle dood. Patiënten met ascites overlijden doorgaans binnen enkele dagen en slechts 10% overleeft een maand met deze aandoening.
Hoe lang leef je met toxische hepatitis?
Bij de diagnose toxische hepatitis hangen de duur en kwaliteit van leven grotendeels af van de patiënt. Het is noodzakelijk om een volledige en tijdige behandeling uit te voeren, de aanbevelingen van de arts volledig op te volgen, evenals een dieet en bedrust te volgen. In dit geval zal de persoon vrij snel herstellen. Maar in de toekomst zal hij of zij regelmatige preventieve onderzoeken en onderhoudstherapie nodig hebben. In dit geval kunt u tientallen jaren leven. Als u de diagnose en behandeling negeert, kan de ziekte zich ontwikkelen tot cirrose en ascites, wat tot de dood leidt. Met dergelijke complicaties leven mensen van enkele maanden tot twee jaar.

