Medisch expert van het artikel
Nieuwe publicaties
Meningioom van de hersenen
Laatst beoordeeld: 29.06.2025

Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
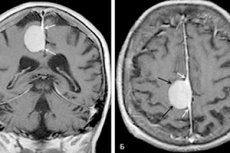
Een goed gedefinieerde, hoefijzervormige of bolvormige tumor die zich ontwikkelt aan de basis van de dura mater is een meningioom van de hersenen. De tumor lijkt op een eigenaardige knobbel, die vaak samensmelt met de dura. Het kan zowel goedaardig als kwaadaardig zijn, met lokalisatie in elk hersengebied. Het wordt meestal aangetroffen in de hemisferen.
De behandeling van de pathologie is complex en gecombineerd: het omvat een combinatie van radiotherapie, stereotactische radiotherapie (chirurgie) en chirurgische resectie. [ 1 ]
Epidemiologie
In bijna negen van de tien gevallen is een meningeoom in de hersenen goedaardig van aard. Toch classificeren veel deskundigen het als een relatief kwaadaardige formatie vanwege het ongunstige beloop en de wijdverspreide tekenen van compressie van hersenstructuren.
Een echt kwaadaardig meningeoom komt minder vaak voor, maar kent een agressief beloop en een grotere kans op terugkeer, zelfs na chirurgische resectie.
Het meest voorkomend is dat een meningeoom van de hersenen het volgende aantast:
- De grote hersenhelften;
- Een grote occipitale opening;
- De piramide van het slaapbeen;
- De vleugels van het spijkerschriftbeen;
- De tentoriale inkeping;
- Parasagittale sinus;
- De pontocerebellaire hoek.
In de overgrote meerderheid van de gevallen hebben meningeomen een kapsel. Cysten worden doorgaans niet gevormd. De gemiddelde diameter van het neoplasma varieert van een paar millimeter tot 150 millimeter of meer.
Wanneer de tumor naar de hersenstructuren groeit, neemt de druk op de hersensubstantie snel toe. Wanneer de pathologische focus naar de schedelbotten groeit, groeit deze door naar de schedel, met verdere verdikking en vervorming van de botstructuren. Soms groeit het neoplasma gelijktijdig in alle richtingen.
Over het algemeen vertegenwoordigen meningeomen ongeveer 20% van alle gevallen van hoofdtumoren. De incidentie van specifiek meningeomen in de hersenen wordt geschat op ongeveer 3 gevallen per honderdduizend inwoners. Met de jaren neemt het risico op het ontwikkelen van pathologie toe: de piek van de ziekte treedt op tussen de 40 en 70 jaar, bij vrouwen iets vaker dan bij mannen. In de kindertijd komt het slechts voor bij 1% van alle tumoren van het centrale zenuwstelsel bij kinderen.
In de meeste gevallen komen meningeomen in de hersenen enkelvoudig voor. Bij ongeveer 10% van de patiënten ontwikkelt zich een meervoudig meningeoom. [ 2 ]
Oorzaken hersenmeningiomen
In veel gevallen schrijven deskundigen de ontwikkeling van een hersenmeningeoom toe aan een genetisch defect op chromosoom 22. Dit defect komt vooral vaak voor bij patiënten met neurofibromatose type II, een autosomaal dominant overervende ziekte.
Er is ook een bevestigde correlatie tussen tumorvorming en actieve hormonale veranderingen bij vrouwen. Abrupte veranderingen in de hormonale achtergrond treden op tijdens de zwangerschap, bij het begin van de menopauze, bij kanker van de borstklieren, enz. Bij vrouwelijke patiënten met gediagnosticeerde meningeomen is de groei ervan versneld bij het begin van de zwangerschap.
Wetenschappers benadrukken onder meer dat:
- Hoofdtraumatisch hersenletsel;
- Blootstelling aan straling (ioniserende straling, röntgenstraling);
- Blootstelling aan giftige stoffen (vergiftiging).
Er is geen enkele reden voor de ontwikkeling van het tumorproces. Specialisten neigen naar de theorie van het multifactoriële ontstaan van pathologie. [ 3 ]
Risicofactoren
Deskundigen hebben een aantal factoren geïdentificeerd die de kans op een hersenmeningeoom kunnen vergroten.
- Erfelijke aanleg. De betrokkenheid van een defect op chromosoom 22 bij de mogelijke ontwikkeling van tumoren is wetenschappelijk bewezen. Een dergelijke afwijking is aanwezig bij de dragers van het gen voor neurofibromatose, wat een hoge kans op meningeomen veroorzaakt bij personen die lijden aan deze erfelijke aandoening. Het gendefect speelt een rol bij de ontwikkeling van meningeomen bij één op de twee patiënten.
- Leeftijdsgebonden aanleg. Een hersenmeningeoom wordt vastgesteld bij 3% van de oudere patiënten (ouder dan 50-60 jaar). De ziekte komt vrijwel niet voor bij kinderen.
- Vrouwelijk geslacht. Hormonale veranderingen - met name tijdens de zwangerschap of tegen de achtergrond van borstkankertherapie - kunnen de ontwikkeling van het tumorproces in de hersenen beïnvloeden.
- Negatieve invloeden van buitenaf, zoals hoofdletsel, stralingseffecten en vergiftiging.
Pathogenese
Meningioom is een neoplasma (meestal goedaardig van aard) dat ontstaat uit het arachno-endotheliale weefsel van de dura mater. De pathologische haard wordt meestal gevormd op het hersenoppervlak, maar soms ook in andere hersengebieden. In veel gevallen is het latent en kan het een toevallige bevinding zijn tijdens een CT-scan of MRI-scan.
Onder invloed van provocerende factoren begint een meningeoom in de hersenen zich snel uit te breiden. Er vormt zich een enkele nodulaire formatie, die geleidelijk groter wordt en op de omliggende structuren drukt en deze verplaatst. Multicentrische ontwikkeling van neoplasma vanuit meerdere haarden is niet uitgesloten.
Volgens macroscopische kenmerken heeft het meningioom een ronde configuratie, soms hoefijzervormig. De pathologische nodulus is overwegend vergroeid met de duraschede, dicht en in veel gevallen is er een kapsel. De grootte van de formatie varieert van een paar millimeter tot 1,5 decimeter of meer. De kleurschakering van het focale gedeelte varieert van grijsachtig tot grijsgeelachtig. Cysteuze insluitsels zijn meestal afwezig.
Een meningeoom in de hersenen is meestal goedaardig van aard en groeit langzaam. Maar zelfs in dit geval kan het nidus niet altijd kwalitatief verwijderd worden. Het is niet uitgesloten dat de tumor recidieven en maligniteit vertoont: in een dergelijke situatie versnelt de tumor zijn groei en zaait uit in de omliggende weefsels, waaronder de hersenen en botstructuren. Tegen de achtergrond van maligniteit verspreiden metastasen zich door het hele lichaam.
Symptomen hersenmeningiomen
Een klein meningeoom bestaat al lange tijd zonder duidelijke manifestaties. Artsen merken echter op dat, zelfs wanneer er symptomen optreden, het vrijwel onmogelijk is om het tumorproces te diagnosticeren op basis van alleen de klachten van de patiënt: het klinische beeld van de pathologie is niet-specifiek. De meest voorkomende manifestaties zijn: aanhoudende hoofdpijn, algemene zwakte, verlamming, visuele beperkingen en spraakstoornissen.
De specificiteit van de symptomen hangt af van de locatie van de tumorhaard.
- Frontale kwabmeningeoom wordt gekenmerkt door terugkerende epileptische aanvallen, pijn in het hoofd, zwakte in de armen en benen, moeite met spreken en een beperkt gezichtsveld.
- Frontale kwabmeningeoom wordt gekenmerkt door frequente epileptische aanvallen, zwakte in armen en benen, pijn in het hoofd, psycho-emotionele stoornissen, achteruitgang van de intellectuele vermogens, ernstige apathie, emotionele instabiliteit, tremor en afgestompt affect.
- Meningiomen van de kam van het wiggebeen uiten zich door een uitpuilend ooglid, gezichtsstoornissen, oculomotorische verlamming, epileptische aanvallen, geheugenstoornissen, psycho-emotionele stoornissen en hoofdpijn.
- Cerebellaire meningiomen uiten zich vaak in onregelmatige en ongecoördineerde bewegingen, verhoogde intracraniale druk en stem- en slikproblemen.
- Bij een meningeoom in de pontocerebellaire hoek worden gehoorverlies, verzwakking van de gezichtsspieren, duizeligheid, ongecoördineerde en discoördineerde bewegingen, verhoogde intracraniële druk en stem- en slikstoornissen opgemerkt.
- Als het Turkse zadel en de reukholte zijn aangetast, treden vaak anosmie, psycho-emotionele stoornissen, geheugen- en visuele functiestoornissen, euforische toestanden, concentratiestoornissen en urine-incontinentie op.
Eerste tekenen
Tegen de achtergrond van de overwegend trage groei van het neoplasma worden de eerste symptomen niet direct opgemerkt, maar pas wanneer de omliggende structuren direct worden samengedrukt door de tumorhaard of zwelling. De eerste symptomen zijn niet-specifiek. Ze kunnen zijn:
- Hoofdpijn (dof, constant, drukkend);
- Psycho-emotionele instabiliteit, plotselinge stemmingswisselingen;
- Gedragsstoornissen;
- Vestibulaire stoornissen, duizeligheid;
- Plotselinge verslechtering van het gezichtsvermogen en het gehoor;
- Regelmatig last van misselijkheid, onafhankelijk van de voedselinname.
Na verloop van tijd breidt het ziektebeeld zich uit. Er zijn:
- Parese en verlamming (unilateraal);
- Spraakstoornissen (problemen met spraakproductie, stotteren, enz.);
- Epileptische aanvallen;
- Verstandelijke beperking;
- Geheugenverlies;
- Coördinatie- en oriëntatiestoornissen.
Stages
Afhankelijk van het histologische beeld kan een meningioom van de hersenen verschillende stadia of gradaties van maligniteit vertonen:
- Graad I omvat goedaardige, zich geleidelijk ontwikkelende tumoren die niet in nabijgelegen weefsels groeien. Dergelijke meningeomen worden gekenmerkt door een relatief gunstig beloop en hebben de neiging niet te recidiveren. Ze komen in 80-90% van de gevallen voor. Goedaardige meningeomen worden verder geclassificeerd op basis van de celstructuur. Zo zijn er neoplasmata: meningotheliaal, fibreus, gemengd, angiomateus, psammomateus, microcystisch, secretoir, luminaal, metaplastisch, chordoïdaal en impoplasmocytair.
- Graad II omvat atypische haarden die gekenmerkt worden door een agressievere ontwikkeling en een neiging tot recidief. In sommige gevallen wordt infiltratieve groei in hersenweefsel waargenomen. Meningeomen van de tweede graad zijn op hun beurt atypisch, chordoïdaal en luminaal. Dergelijke neoplasmata komen in ongeveer 18% van de gevallen voor.
- Graad III omvat maligne meningeomen in drie categorieën: papillair, anaplastisch en rhabdoïd. Ze worden allemaal gekenmerkt door een agressief beloop met infiltratieve groei, metastasering en een hoge incidentie van recidief. Dergelijke foci zijn echter relatief zeldzaam - ongeveer 2% van de gevallen.
Vormen
Afhankelijk van de lokale manifestaties kan een meningeoom van de hersenen worden onderverdeeld in de volgende typen:
- Falx meningeoom is een uitgroeisel van de sikkelvormige uitloper. De kliniek wordt gekenmerkt door convulsieve aanvallen (epileptische aanvallen), mogelijke verlamming van ledematen en disfunctie van de bekkenorganen.
- Atypisch meningeoom, overeenkomend met maligniteit graad 2. Het wordt gekenmerkt door neurologische symptomen en snelle groei.
- Anaplastisch meningeoom is een kwaadaardige pathologische knobbel.
- Versteende tumor - manifesteert zich door een sterk gevoel van vermoeidheid, zwakte in de ledematen, duizeligheid.
- Parasagittale neoplasma - gepaard gaande met toevallen, paresthesieën en intracraniële hypertensie.
- Laesies in de frontale kwab worden gekenmerkt door mentale en emotionele stoornissen, concentratiestoornissen, hallucinaties en depressieve toestanden.
- Convexitale temporale zone tumor - manifesteert zich door gehoor- en spraakstoornissen, tremor.
- Geblokkeerd pariëtaal meningeoom - gepaard gaand met het optreden van problemen met denken en oriëntatie.
- Meningothelioomtumor - gekenmerkt door langzame groei en het optreden van primaire focale symptomen.
- De Turkse zadeltuberkelnodus is een goedaardige nodule die zich manifesteert met een unilaterale visuele functiestoornis en chiasmatisch syndroom (opticusatrofie en bitemporale hemianopsie).
Complicaties en gevolgen
De kans op bijwerkingen en complicaties van hersenmeningeoom hangt van veel factoren af. Bij patiënten bij wie de tumor operatief is verwijderd, is de kans op volledige genezing veel groter. Maar het weigeren van een operatie, indien geïndiceerd, leidt in de meeste gevallen tot een onherstelbare uitkomst: de toestand van de patiënt kan gestaag verslechteren tot aan de dood.
Het succes van de behandeling hangt nauw samen met de kwaliteit van de chirurgische ingreep en de postoperatieve revalidatieperiode. De snelheid waarmee de patiënt terugkeert naar een normaal leven wordt ook beïnvloed door:
- Afwezigheid van pathologieën van het cardiovasculaire systeem;
- Afwezigheid van diabetes mellitus;
- Het afleren van slechte gewoontes;
- Het nauwkeurig opvolgen van de aanbevelingen van de arts.
In sommige gevallen kunnen er na enige tijd recidieven optreden, zelfs na chirurgische verwijdering van de tumorhaard:
- Meningeomen met atypisch beloop keren in 40% van de gevallen terug;
- Kwaadaardige meningeomen keren in bijna 80% van de gevallen terug.
Haarden gelegen in het gebied van het wiggenbeen, het Turkse zadel en de sinus cavernosus zijn gevoeliger voor "terugkeer" van het tumorproces na behandeling. De terugkeer van neoplasmata gevormd in de schedelholte komt veel minder vaak voor. [ 4 ]
Diagnostics hersenmeningiomen
Meningiomen in de hersenen worden hoofdzakelijk opgespoord met behulp van diagnostische stralingstechnieken.
MRI - Magnetic Resonance Imaging - helpt bij het opsporen van tumorprocessen van elke locatie. Tijdens de diagnostiek worden voornamelijk de structuur van de hersensubstantie, de aanwezigheid van pathologische haarden en zones met een abnormale bloedcirculatie, evenals vasculaire neoplasmata, inflammatoire en posttraumatische aandoeningen van de hersenvliezen vastgesteld.
Voor differentiële diagnose en beoordeling van de grootte van de pathologische nodulus wordt MRI met injectie van contrastversterkende middelen gebruikt. Meningeomen hebben vaak een zogenaamde "durale staart", een lineair gebied met contrastversterking dat zich uitstrekt tot voorbij de randen van de tumorbasis. Het ontstaan van een dergelijke "staart" is niet te wijten aan infiltratie, maar aan reactieve veranderingen in de membranen in de buurt van de tumor.
CT ( computertomografie ) helpt om vast te stellen of de schedelbeenderen betrokken zijn bij het pathologische proces, of er verkalkingen of inwendige bloedingen zijn, wat niet altijd zichtbaar is op een MRI. Indien geïndiceerd, is boluscontrast mogelijk - intraveneuze injectie van röntgencontrastversterking met een speciale spuit.
Laboratoriumtesten bestaan voornamelijk uit bloedonderzoeken:
- Algemene analyse - helpt bij het beoordelen van het totale aantal bloedplaatjes, rode bloedcellen, witte bloedcellen en andere bloedcellen, wat helpt bij het identificeren van een ontstekings- of bloedarmoedeproces;
- Biochemische analyse - hiermee kunt u de chemische samenstelling van het bloed bepalen;
- Onderzoek naar kankermarkers.
Indien nodig wordt aanvullende instrumentele diagnostiek voorgeschreven:
- Elektro-encefalografie (registreert hersenactiviteit);
- Angiografie (maakt inzichtelijk hoe sterk de bloedtoevoer naar de tumor is);
- Positronemissietomografie (PET) helpt bij het opsporen van recidieven van neoplasmata.
Differentiële diagnose
Bij de differentiële diagnose van hersentumorprocessen is het noodzakelijk om rekening te houden met verschillende factoren, waaronder algemene diagnostiek en epidemiologie. Magnetische resonantiebeeldvorming (MRI) wordt beschouwd als onderzoek nummer 1. Bij diagnostische metingen is het absoluut noodzakelijk om rekening te houden met:
- Frequentie van pathologieën (1/3 - gliale tumoren, 1/3 - metastatische haarden, 1/3 - andere neoplasmata);
- Leeftijd van de patiënt (kinderen hebben een grotere kans op leukemieën en lymfomen, anaplastische tumoren en teratomen, evenals craniofaryngiomen, medulloblastomen en ependymomen; bij volwassen patiënten worden overwegend glioblastomen en astrocytomen, meningeomen en schwannomen gevonden; bij oudere patiënten worden vaker meningeomen, glioblastomen en metastatische tumoren gediagnosticeerd);
- Lokalisatie (supratentorieel, infratentorieel, intraventriculair, sellair-parasellair, cerebellopontine hoek, enz.);
- Soort verspreiding (langs het ruggenmerg - oligodendroglioom, ependymoom, medulloblastoom, lymfoom; naar de tegenoverliggende hersenhelft - glioblastoom, astrocytoom met lage differentiatie; met betrokkenheid van de cortex - oligodendroglioom, ganglioglioom);
- Kenmerken van de interne structuur (verkalking is kenmerkender voor oligodendroglioom en craniofaryngeoom, maar komt ook voor bij 20% van de meningeomen);
- Diffusie (duidelijke diffusiegewogen foci op MRI zijn typerend voor abcessen, epidermoïde cysteuze massa's, acute beroerte; tumorprocessen hebben een laag signaal op diffusiegewogen MRI van de hersenen).
Met wie kun je contact opnemen?
Behandeling hersenmeningiomen
Het behandelschema voor hersenmeningeoom wordt voorgeschreven volgens een individueel programma, rekening houdend met de grootte en locatie van de tumor, de bestaande symptomen, de intensiteit van de groei en de leeftijd van de patiënt. Meestal kiezen artsen voor een van de drie belangrijkste technieken: observatie, chirurgische resectie en radiotherapie.
Observationele tactieken worden toegepast op meningeomen die langzaam groeien, niet meer dan 1-2 mm per jaar. Patiënten met dergelijke neoplasmata dienen jaarlijks diagnostische MRI (MRI) te ondergaan:
- Als het een klein lymfekliertje betreft, met geen of milde symptomen en met behoud van kwaliteit van leven;
- Als de pathologie bij een oudere persoon wordt vastgesteld tegen een achtergrond van langzaam progressieve symptomen.
Chirurgische behandeling wordt beschouwd als de hoeksteen van de verwijdering van meningiomen. Een operatie is verplicht als het neoplasma zich op een toegankelijke locatie bevindt, ver weg van functioneel relevante hersengebieden. Indien mogelijk zal de chirurg proberen het neoplasma volledig te verwijderen om herhaling in de toekomst te voorkomen en tegelijkertijd de functionaliteit van het zenuwstelsel te herstellen (behouden). Helaas is deze mogelijkheid niet altijd aanwezig. Als de focus zich bijvoorbeeld aan de schedelbasis bevindt of ingroeit in de veneuze sinussen, wordt volledige resectie afgezegd vanwege de grote kans op ernstige complicaties. In een dergelijke situatie voert de chirurg een gedeeltelijke excisie uit om de compressie van hersenstructuren te verminderen. Vervolgens worden patiënten verplicht behandeld met radiochirurgie en radiotherapie.
Gamma Knife-radiochirurgie is geïndiceerd voor alle patiënten met een primair meningioom, ongeacht de locatie van de pathologische lymfeklier, en ook voor patiënten met resttumoren na onvolledige resectie of bestraling (mits de maximale grootte van de focus niet groter is dan 30 mm). Gamma Knife is meer geschikt voor impact op tumoren die zich in diepe hersenstructuren bevinden, die moeilijk toegankelijk zijn voor conventionele chirurgische ingrepen. De methode wordt ook toegepast bij patiënten die conventionele chirurgie niet kunnen verdragen. Radiochirurgie stopt de groei van meningiomen door het DNA te vernietigen en het voedende vaatnetwerk te trombiseren. Deze behandeling is effectief in meer dan 90% van de gevallen.
Voordelen van de Gamma Knife-behandeling:
- De omliggende hersenstructuren worden niet beïnvloed;
- Het is niet nodig dat de patiënt in het ziekenhuis wordt opgenomen;
- De methode is niet-invasief, dus er is geen risico op infectie of bloedverlies;
- Er is geen algehele narcose nodig;
- Er is geen lange herstelperiode nodig.
Conventionele radiotherapie is geïndiceerd voor patiënten met meerdere of grote meningeomen en omvat het gebruik van ioniserende straling. Afhankelijk van de indicatie wordt onderscheid gemaakt tussen röntgentherapie, β-therapie, γ-therapie, en blootstelling aan protonen en neutronen. De therapeutische werkzaamheid is gebaseerd op beschadiging van het tumor-DNA van actief prolifererende cellen, wat leidt tot hun dood.
Chemotherapie voor goedaardige hersenmeningeomen is ongeschikt en wordt praktisch niet toegepast. Deze methode wordt echter wel voorgeschreven bij kwaadaardige tumoren als hulpmiddel om de groei te vertragen en verspreiding van het pathologische proces naar diep hersenweefsel te voorkomen.
Daarnaast worden symptomatische therapieën voorgeschreven om de toestand van de patiënt te verlichten en de bloedcirculatie in de hersenen te verbeteren.
Medicijnen
Als preoperatieve voorbereiding krijgen patiënten met een cerebraal meningeoom medicijnen toegediend om de bloeddruk te stabiliseren. Indien er geen hypothalamus-hypofysaire crises zijn, wordt Proroxan 0,015-0,03 g driemaal daags of Butyroxan 0,01-0,02 g driemaal daags toegediend tegen een achtergrond van bloeddrukmonitoring (het is belangrijk om de toestand van de patiënt te controleren, aangezien een sterke bloeddrukdaling, bradycardie, flauwvallen en hartritmestoornissen mogelijk zijn). Bij aanhoudend verhoogde bloeddruk wordt Prazosine 0,5-1 mg driemaal daags aanbevolen. Het is een synthetisch vaatverwijder en mogelijke bijwerkingen zijn dyspneu, orthostatische bloeddrukverlaging en zwelling van de benen.
Rekening houdend met de mate van bijnierinsufficiëntie, wordt hormoonvervangingstherapie met cortison, hydrocortison of prednisolon toegepast. Vóór de operatie krijgen patiënten 50 mg hydrocortison om de 8 uur (ook direct vóór de ingreep, tijdens de ingreep en gedurende enkele dagen erna, in individuele doses).
Indien geïndiceerd, worden schildklierhormonen en geslachtshormonen gebruikt. Ter preventie wordt een dag vóór de ingreep een behandeling met cefalosporinen gestart. Traditioneel is dit 1-2 g ceftriaxon, tot tweemaal daags intramusculair, met een voortgezette behandeling gedurende vijf dagen na de operatie. Bij het ontwikkelen van ontstekingsprocessen (meningo-encefalitis) wordt antibiotica voorgeschreven, rekening houdend met de geïdentificeerde ziekteverwekker, gedurende twee weken, en bij patiënten met immunodeficiëntie gedurende 3 of meer weken. Parenterale toediening van penicillines, fluorochinolonen, cefalosporinen van de derde generatie en glycopeptiden is mogelijk.
Welke vitamines mogen niet ingenomen worden bij een meningioom van de hersenen?
De dagelijkse inname van vitamines in het lichaam van kankerpatiënten is bijzonder belangrijk. Voor mensen die verzwakt zijn door tumorprocessen zijn nuttige stoffen essentieel en moeten deze niet alleen via de voeding worden toegediend, maar vaak ook in de vorm van speciale medicijnen - tabletten of injecties. De behandelend arts beslist of aanvullende vitamines nodig zijn. In de meeste gevallen is vitaminetherapie geïndiceerd om de afweer van het lichaam te versterken, herstelprocessen te activeren en de immuniteit te versterken bij patiënten die verzwakt zijn door bestraling of een operatie. Bovendien verminderen vitamines vaak de bijwerkingen van medicamenteuze therapie.
De meeste vitaminepreparaten hebben alleen een positief effect op het lichaam, mits de voorgeschreven dosering wordt aangehouden. Sommige vitaminepreparaten worden echter met voorzichtigheid gebruikt en mogen niet zonder voorschrift van een arts worden ingenomen. Het gaat hierbij om de volgende medicijnen:
- Alfa-tocoferol (vitamine E);
- Methylcobalamine (vitamine B12 );
- Thiamine ( B1 );
- Foliumzuur ( B9 ).
Voorzichtigheid is geboden bij het innemen van vitamine A en D3, en van multivitaminepreparaten die ijzer bevatten.
Revalidatie
Chirurgische resectie van een hersentumor is een vrij ingrijpende operatie. Zelfs als de ingreep perfect wordt uitgevoerd, is het van groot belang om de revalidatie correct uit te voeren om volledig herstel te garanderen zonder het risico op terugkeer van de tumor.
Er zijn een aantal verboden waar u na de operatie rekening mee moet houden:
- Je mag geen alcoholische dranken drinken;
- U mag niet per vliegtuig reizen (tenzij uw arts dit goedkeurt);
- Ga niet naar de sauna en gebruik geen zonnebank, maar zonnebaad alleen tijdens de periode van actieve zon;
- U mag de eerste tijd geen actieve sporten beoefenen die een verhoogde belasting met zich meebrengen;
- Vermijd schandalen, ruzies en andere situaties die een negatief effect kunnen hebben op het centrale zenuwstelsel en de bloeddruk.
Het revalidatieprogramma wordt individueel voor elke patiënt ontwikkeld. Tijdens het herstelproces kan het schema worden aangepast, afhankelijk van de bestaande dynamiek. Bij oedeem en restpijn kan fysiotherapie worden ingezet. Bij parese van de ledematen worden massages en manuele therapie voorgeschreven om de bloedcirculatie en lymfestroom te verbeteren, de neuromusculaire geleiding en gevoeligheid te verhogen. Therapeutische oefeningen helpen om verloren functies te herstellen, reflexverbindingen te vormen en de werking van het vestibulaire apparaat te stabiliseren.
Het voorkomen
Volgens experts houden veel kankerpathologieën verband met menselijke voeding. Zo wordt de voorkeur voor rood vlees in verband gebracht met verschillende soorten kanker. Ook alcoholgebruik, roken en de consumptie van inferieure en onnatuurlijke voeding hebben een negatieve invloed.
Artsen adviseren:
- Zorg voor een evenwicht tussen calorie-inname en fysieke activiteit;
- Om een normaal lichaamsgewicht te behouden;
- Fysiek actief zijn;
- Geef in het dieet de voorkeur aan fruit, groenten en bladgroenten, vermijd kant-en-klaarmaaltijden en rood vlees;
- Beperk uw alcoholconsumptie.
Voldoende en adequate nachtrust is ook belangrijk om het lichaam te versterken in zijn vermogen om de ontwikkeling van kanker te weerstaan. Een goede nachtrust draagt bij aan de normalisatie van de hormonale balans en de stabilisatie van de belangrijkste vitale processen. Tegelijkertijd leidt slaapgebrek tot verhoogde stressniveaus en verstoring van gezonde ritmes, wat kan leiden tot de ontwikkeling van hersenmeningeoom.
Om preventieve redenen wordt sterk aangeraden om regelmatig onderzoek te doen en tijdig een arts te bezoeken.
Prognose
Als een goedaardig hersenmeningeoom tijdig wordt ontdekt zonder uitgroei in nabijgelegen weefsels, kan de prognose als gunstig worden beschouwd. De meeste patiënten herstellen volledig. In ongeveer 3% van de gevallen treedt er een recidief op. Atypische tumoren zijn vatbaar voor recidief bij bijna 40% van de patiënten en kwaadaardige tumoren bij 75-80% van de patiënten.
Specialisten hanteren een vijfjaarscriterium voor hergroei van meningeomen, dat afhankelijk is van de lokalisatie van de pathologische focus. De minste neiging tot recidief hebben neoplasmata nabij de schedel. Iets vaker recidiverende tumoren in het gebied van het Turkse zadel, nog vaker laesies nabij het wiggenbeen (binnen vijf jaar groeit 34% van dergelijke meningeomen opnieuw). Haarden nabij de vleugels van het wiggenbeen en de sinus cavernosus zijn het meest vatbaar voor recidief (60-99%).
De prognose van de ziekte hangt direct af van een verantwoordelijke houding ten opzichte van de eigen gezondheid en het tijdig doorverwijzen naar artsen.
Alcohol bij meningeoom van de hersenen
Ongeacht de locatie van het hersenmeningeoom, moeten alle patiënten met deze ziekte alcoholische dranken vermijden. Alcoholische dranken mogen niet worden gecombineerd met kanker, inclusief goedaardige. Alcohol is ook gecontra-indiceerd bij patiënten die chemotherapie ondergaan. Zelfs een kleine hoeveelheid alcoholische drank kan ernstige gevolgen hebben, tot aan de dood van de patiënt toe.
De redenen voor dit verbod zijn als volgt:
- Het immuunsysteem lijdt eronder, er zijn gunstige omstandigheden voor de ontwikkeling van schimmel-, microbiële of virale infecties;
- Het lichaam draagt een extra last en besteedt energie aan het elimineren van alcoholvergiftiging, in plaats van deze energie te gebruiken om het tumorproces te bestrijden;
- De bijwerkingen van de chemotherapie worden versterkt;
- De lever en de nieren worden zwaarder belast en het risico op lever- en nierfalen neemt toe;
- Verhoogd risico op uitzaaiingen;
- Het welzijn van de patiënt neemt aanzienlijk af en de symptomen verergeren.
In sommige gevallen kan alcohol de effecten van chemotherapie tenietdoen. Daarom is het belangrijk dat patiënten met een meningeoom alcohol volledig vermijden.
Onbekwaamheid
Of een arbeidsongeschiktheidsuitkering wordt toegekend, hangt af van een aantal factoren:
- Maligniteit of benigneheid van de neoplasma;
- De mogelijkheid, het feit en de kwaliteit (volledigheid) van de chirurgische ingreep;
- Indien er sprake is van een terugval;
- De aard en mate van functionele stoornissen, de aanwezigheid van een beperking;
- Vanuit sociale criteria zoals leeftijd en beroep.
De eerste groep wordt toegewezen als de patiënt stabiele of toenemende hersenaandoeningen, beperkingen op het gebied van zelfzorg, beweging, etc. heeft.
De tweede groep is bedoeld voor personen die zijn geopereerd aan een goedaardige, kwaadaardige of gemetastaseerde tumor en die een ongunstige revalidatieprognose hebben of die matige, maar blijvende invaliditeit hebben.
De derde groep bestaat uit patiënten met een matige hersenfunctiestoornis, waardoor zij zich niet goed kunnen oriënteren, niet kunnen nadenken, niet kunnen bewegen en niet kunnen werken.
Indien het meningeoom van de hersenen geen uitgesproken symptomen vertoont en de patiënt na de behandeling nog steeds in staat is om te werken, is toekenning van een arbeidsongeschiktheidsgroep niet mogelijk.

