Medisch expert van het artikel
Nieuwe publicaties
HPV type 18: structuur, pathogenese, prognose
Laatst beoordeeld: 23.04.2024

Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
Het verschijnen op het lichaam van wratten en papilloma's is geassocieerd met de penetratie van het papillomateuze virus in het lichaam. Het is waar dat niet iedereen weet dat relatief onschuldige neoplasmata op de huid niet de enige uiting zijn van dit virus van een veilig virus. Immers, wat verenigd is onder de naam humaan papillomavirus (HPV), is een breed scala aan infectietypen die verschillende ziekten veroorzaken, waaronder kanker, met hun kenmerkende symptomen. Vooral gevaarlijk zijn HPV-types 18 en 16. En we kunnen alleen maar wensen dat onze lezers nooit met hen kennis maken.
Structuur HPV type 18
Toen wetenschappers na een lange zoektocht naar de waarheid er nog steeds in slaagden om een dergelijke levensvorm als virussen te identificeren, waren ze niet verbaasd dat deze microdeeltjes zo lang onopgemerkt bleven. Kleine formaten (tot 500 nm) lieten hen door verschillende filters gaan. En zelfs zaaien in een vruchtbare omgeving leverde geen resultaten op, omdat werd vastgesteld dat virussen buiten de levende cel niet kunnen broeden.
Virussen zijn een niet-cellulaire vorm van levende materie. Hoewel hoeveel deze levende materie zeer moeilijk te beoordelen is. Met microscopische grootte en de mogelijkheid om door te dringen in levende cellen, virussen vertonen activiteit alleen binnen het menselijk lichaam of andere levende organismen, zoals bacteriën (bacteriën hebben hun eigen virussen die ziekte en dood van micro-organismen te veroorzaken, ze heten bakteriaofagami en gebruikt voor medicinale doeleinden). In de omgeving om ons heen zijn de virussen inactief en vertonen ze geen tekenen van leven.
Papillomavirus treft vooral zoogdieren, die meer dan andere levende wezens geschikt zijn voor de introductie en het leven van virale deeltjes die virionen worden genoemd. De huid en het malsere slijmvlies van een persoon waren gemakkelijk doorlatend voor HPV-virions, wat de reden is waarom een hoog percentage van virusdragers bij mensen voorkomt. En het is mensen van alle leeftijden, zelfs een pasgeboren baby kan papillomavirus infectie krijgen, terwijl het bevorderen van de moeder seksuele manieren, als het slijmvlies van de baarmoeder of de vagina had genitale wratten.
HPV 18 is een van de 18 soorten papillomavirus met een hoog risico op oncologie. De virionen zijn afgerond en zeer klein (niet meer dan 30 nanometer). Door hun grootte naderen ze grote eiwitmoleculen.
Gewoonlijk hebben levende cellen, inclusief bacteriële cellen, in hun structuur 2 soorten nucleïnezuren (DNA en RNA), die genetische informatie over erfelijke eigenschappen dragen. Virussen bevatten slechts één soort ND. Papillomavirus behoort tot de categorie van DNA-bevattende virussen.
Het HPV-genoom wordt voorgesteld als een circulair DNA-molecuul bestaande uit 2 ketens omgeven door een eiwitlaag (capside). Dit is het eenvoudigste deeltje dat geen eigen energie-uitwisseling heeft en niet in staat is tot eiwitsynthese. Het enige dat het kan, is doordringen in het lichaam van een levend wezen met toevallig contact met de huid en voet aan de grond krijgen in de kooi van de gastheer, zich voeden met zijn energie en het geleidelijk vernietigen.
Het genoom van papillomavirus codeert voor twee soorten eiwitten:
- vroeg (ze worden gekenmerkt door regulerende en reproductieve functies, in HPV 18 dragen dezelfde eiwitten een carcinogeen effect en veroorzaken kwaadaardige degeneratie van de gastheercellen)
- laat (het zijn deze eiwitten die de envelop van het virion vormen).
Het menselijk lichaam is een complexe structuur die bescherming biedt tegen verschillende pathologische processen. Dus de groei en vermenigvuldiging van cellen worden gecontroleerd door bepaalde genen. Vroege eiwitten E6 en E7 virion HPV 18 vernietigen genen die interfereren met de ontwikkeling van het tumorproces in het levende lichaam.
Virions gaan niet ver. Ze parasiteren in de binnenste lagen van de huid en het slijmvlies en beïnvloeden jonge en rijpe keranocyten van de epidermis. Hoewel het virusdeeltje niet in de cel doordringt, kan het zich niet reproduceren, het gedrag is identiek aan dat wat wordt waargenomen terwijl het virion zich buiten het levende organisme bevindt. Maar doordringend in de levende cel, die een bron van voeding en energie voor het virion wordt, reset het zijn eiwitschil en integreert het in het genoom van de cel, waardoor zijn eigenschappen veranderen. Ie Informatie gecodeerd in de NC van het virion wordt zijn eigen genetische informatie van de cel. En deze informatie is zeer destructief bij hoog-kankerachtige typen HPV, stimuleert de constante verdeling van cellen, die het immuunsysteem niet al kan beheersen.
In een cel die is geïnfecteerd met een virus worden nieuwe DNA en capsiden gesynthetiseerd en ze worden gecombineerd tot nieuwe volledig gevormde virionen met dezelfde eigenschappen. Nieuwe virionen vangen andere cellen op en veranderen hun genetische informatie zoals hun voorouders.
Levenscyclus HPV type 18
De levenscyclus van papillomavirus is gekoppeld aan de stadia van ontwikkeling van de belangrijkste cellen van de epidermis - keranocyten. Het is het gemakkelijkst voor het virion om in de jonge cel binnen te dringen tijdens zijn actieve deling. Dergelijke cellen bevinden zich in de buurt van het basismembraan dat zich onder de epidermis bevindt (onder de bovenste lagen). Maar naarmate ze ouder worden, stijgen jonge met virus besmette keratocyten hoger, waarbij nieuwe virionen worden gevormd.
De incubatietijd van HPV 18, dat de verschijning van anogenitale wratten veroorzaakt, kan 1 tot 4 maanden of langer duren. Dit suggereert dat een persoon die is geïnfecteerd met een virus enkele weken en maanden voordat de eerste symptomen van de ziekte verschijnen, niet vermoedt dat ze het virus hebben verdragen. Maar zelfs het verschijnen van genitale wratten duidt niet op kanker. Het duurt nog enkele jaren voordat een goedaardige tumor, veroorzaakt door een virus, kwaadaardig wordt.
Om te voorspellen hoe snel dit zal gebeuren, is heel moeilijk, omdat alles afhangt van het menselijke immuunsysteem en zijn vermogen om celgroei te onderdrukken. Bij sommige patiënten ozlokachestvlivanie cellen kunnen verschijnen na slechts 5 jaar na infectie, zal de ander nodig 25-30 jaar, en het derde lichaam tijdens deze periode in staat zal zijn om te gaan met het virus en verwijder het weg, zoals het geval is met nizkoonkogennymi virussen (meestal binnen een jaar is er een natuurlijke dood bijna al dergelijke virions).
Pathogenese
Tegenwoordig zijn meer dan honderd soorten papillomavirus-infectie bekend. Ongeveer 80 van hen veroorzaken een persoon verschillende ziekten. Maar niet alle zijn even gevaarlijk, daarom is er in de virologie een scheiding van HPV-typen in typen met een hoog en een laag oncogeen. Voorafgaand aan HPV type 16 was alles min of meer vredig, omdat 1 tot 15 soorten virussen alleen het uiterlijk van wratten op het lichaam veroorzaakten. Het ware, 6, 11 en 13 type zijn ook verantwoordelijk voor de verschijning van genitale wratten op de slijmvlies inwendige geslachtsorganen bij vrouwen, maar zij dragen geen specifiek gevaar op zich.
En al, te beginnen met het 16e type HPV, beginnen problematische virussen met een hoog risico op het ontwikkelen van oncologische pathologieën. Alle volgende virussen brengen een dreiging van oncologie met zich mee. Naast het 16e type zijn 18, 31, 33, 39, 45 en enkele andere types (18 typen in totaal) zeer co-Nederlands.
Zoals je kunt zien, is er een soort humaan papillomavirus dat ons interesseert in deze lijst. Bovendien is het HPV met hoog oncogeen risico 18, samen met HPV 16, dat het vaakst voorkomt in gynaecologische kaarten als veroorzaker van baarmoederhalskanker.
HPV 18 en kanker
Er zijn ongeveer 40 soorten papillomavirusinfecties die de urogenitale organen aantasten, waardoor het slijmvlies van puntige en platte wratten verschijnt. Maar afhankelijk van het type ziekteverwekker kunnen dergelijke neoplasmen een eenvoudig cosmetisch defect of een kankergezwel zijn.
Gewone condylomen zijn convexe uitwassen op de huid in de vorm van papillen, die nauwelijks van kleur kunnen verschillen van de huid of iets helderder zijn dan het. Wanneer het virus is geïnfecteerd met slijmvliezen, kunt u zowel enkele condylomen als meerdere condylomen zien, bestaande uit verschillende dicht op elkaar gelegen uitlopers. Dergelijke neoplasma's kunnen worden gevonden in het gebied van de anus en perineum, evenals op het slijmvlies van interne geslachtsorganen bij vrouwen.
Deze gezwellen zijn zeer besmettelijk. In de aanwezigheid van dergelijke "papillen" is het risico van transmissie van het virus bijna honderd procent. Hoe wordt HPV verzonden? Het humaan papillomavirus wordt beschouwd als een van de meest populaire urogenitale infecties. Meestal vindt infectie plaats tijdens geslachtsgemeenschap, maar een contacttransmissiepad is ook mogelijk tijdens contact met het getroffen gebied.
De aanwezigheid van genitale wratten betekent niet dat een persoon kanker kan ontwikkelen. Dit zijn neoplasmen van gemiddelde mate van oncogeniteit, die niet vaak tot oncologie leiden. Maar het verschijnen van platte wratten, die gelijk zijn met het omliggende oppervlak van het slijmvlies, vertegenwoordigt al een reëel risico op een dodelijke ziekte.
Platte wratten zijn een zeldzamer verschijnsel, dat vooral wordt aangetroffen bij vrouwen in de vagina en de baarmoederhals. Bij het verschijnen van dergelijke neoplasma's verwijten artsen precies de sterk oncogene soorten van het virus, waaronder HPV 18.
Het uiterlijk van genitale wratten bij vrouwen en mannen spreekt nog steeds niet over kanker. En zelfs de aanleg voor oncologie wordt onthuld door het laboratoriumpad, wanneer het type virus wordt bepaald. Detectie van HPV type 6, 43 of 11 zal de arts bijvoorbeeld niet speciaal zorgen baren over de gezondheid van de patiënt, hoewel hij zal voorstellen om de gezwellen op het slijmvlies te verwijderen voor het geval dat. Een ander ding als de analyse de aanwezigheid van HPV type 18 aantoont.
Wat is er zo gevaarlijk voor HPV 18? We hebben al gezegd dat dit type humaan papillomavirus tot de categorie van hoogst oncogeen behoort. Bovendien is het een vrij veel voorkomende infectie die zich lange tijd in het lichaam kan verbergen, gezonde cellen kan vernietigen, hun genetische informatie kan veranderen en deze naar ongecontroleerde reproductie kan duwen.
Volgens verschillende gegevens zijn 70 tot 90% van de wereldbevolking drager van verschillende soorten papillomavirusinfecties. Bij de vrouwen die werden gediagnosticeerd met baarmoederkanker, was 2/3 drager van virussen van de types 18 en 16, wat aangeeft dat dit soort HPV het gevaarlijkst is.
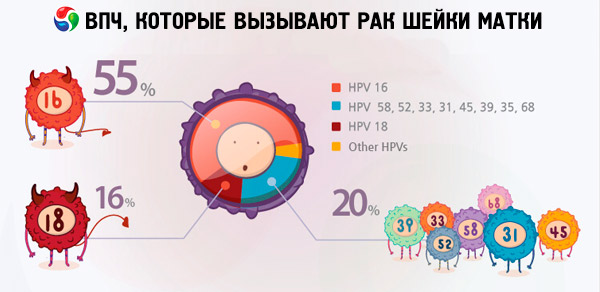
Het zijn HPV-types 18 en 16 die vaak leiden tot de ontwikkeling van kankertumoren tegen een achtergrond van dergelijke ziekten dat mensen zonder een virus dergelijke complicaties niet veroorzaken. Erosie of dysplasie van de baarmoederhals is bijvoorbeeld te wijten aan de types HPV 16 en 18 die plotseling naar baarmoederhalskanker kunnen gaan. Vrouwen met hoog-cancereuze papillomavirussen zijn niet geïdentificeerd, kunnen vele jaren met deze pathologieën leven zonder veel levensgevaar.
Maar wat voor soort parasieten zijn diegene die niet alleen ten koste van een persoon leven, maar ook geleidelijk aan het doden? Laten we eens kijken naar het virus van de papilloma vanuit het oogpunt van de biologie.
Complicaties en gevolgen
Het humaan papillomavirus is een van de meest voorkomende urogenitale infecties. Maar hoewel de ziekte geen uiterlijke symptomen heeft, is het onmogelijk om het te detecteren zonder speciale studies. Om te zeggen dat dit slecht is, is het onmogelijk, omdat er nog geen manifestaties zijn, het te vroeg is om conclusies te trekken over mogelijke gevolgen. Er is een mogelijkheid dat de ziekte helemaal niet manifesteert, wat betekent dat de behandeling zinloos is, omdat zelfs papilloma's die op het lichaam en het slijm zijn verschenen, na een tijdje kunnen verdwijnen.
Lees ook:
Diagnostics
Wanneer de symptomen al zijn verschenen, en de patiënt gaat naar een arts over hen of in verband met een ander probleem, gynaecoloog of uroloog tijdens een lichamelijk onderzoek nodig is om aandacht te besteden aan het uiterlijk van gezwellen in dergelijke ongebruikelijke plaatsen zoals de geslachtsdelen en de anus. Als dergelijke neoplasmata in de mond verschijnen (strottenhoofd en stembanden), kan hun optreden van belang zijn voor zowel de therapeut als de KNO.
Het onderzoek vrouwen verdachte papilloma virus identificeren cervicale erosie (met name wanneer de langdurige afwezigheid van behandeling), hyperplastische processen die het cervixkanaal, cystische formaties, de activiteit toeneemt in afmeting afnemen. Bij mannen zal de uroloog of androloog aandacht besteden aan het verschijnen van vlekken en plaques in het gebied van het hoofd en het lichaam van de penis van de patiënt.
Lichamelijk onderzoek van de plaats van de laesie maakt het mogelijk (met voldoende nauwkeurigheid) de papillomavirus-infectie te vermoeden. Maar de arts kan niet met het oog vaststellen welke stam van het virus de verschijning veroorzaakte van specifieke uiterlijke symptomen. Gewoonlijk, wanneer de HPV 18 of 16 type slijmvlies verschijnen vlakke wratten, maar in feite in de meeste gevallen één patiënt bleek meerdere stammen van het virus, en daardoor kan op de slijmvliezen en genitale condylomata (één of meerdere) en anogenitale wratten.
In dergelijke omstandigheden is het erg moeilijk om te bepalen welke soorten virussen de individuele patiënt heeft. Maar dit moet worden gedaan, want naast veilige laag-kanker stammen, kunnen types met gemiddelde of hoge oncogeniteit worden gedetecteerd, die een onschadelijke tumor in een kankertumor kunnen veranderen.
De diagnose van HPV is niet alleen een extern onderzoek. Om het virus in het lichaam te identificeren en het type te bepalen, oefent u:
- Studie van mucosale weefsels van inwendige geslachtsorganen door middel van een speciale microscoop (colposcopie). Met deze methode kunt u zorgvuldig laesies overwegen en niet alleen genitale wratten identificeren (ze worden meestal met het blote oog gezien), maar ook plat. Door colposcopie kunnen artsen de weefsels zorgvuldig onderzoeken met dysplastische processen en hun reactie op speciale reagentia (Schiller-test): Lugol-oplossing of azijn (3% waterige oplossing). Als er kwaadaardige cellen zijn, krijgt het getroffen gebied een witachtige tint.
- Smear-microscopie (een cytologische studie van een biomateriaal dat wordt genomen van het oppervlak van de vaginale mucosa, het cervicale kanaal of de urethra). Cytologie in het geval van papillomavirus-infectie speelt geen beslissende rol bij de diagnose van de ziekte. Desondanks kunnen we de gemodificeerde cellen (koylocyten en diskuratsity) en hun aantal identificeren om de mate van ontwikkeling van het kwaadaardige proces te beoordelen.
- Histologisch onderzoek - het is ook een microscopie van weefsels, maar heeft biomateriaal wordt niet slijm, en een klein stukje van de getroffen opperhuid en de diepere weefsels genomen tijdens een gynaecologisch en urologisch onderzoek (biopsie). Een dergelijke analyse wordt uitgevoerd als de cytologie een twijfelachtig of positief resultaat vertoont. Dit is de meest nauwkeurige methode voor het detecteren van kanker.
- Bloedonderzoek voor antilichamen. Deze studie is indicatief zelfs in het geval dat er nog geen externe manifestaties van de virale infectie zijn, maar het virus is het menselijke lichaam al binnengegaan en kan circuleren op hematogene wijze (door bloed). Het onderzoek stelt u in staat om het humaan papillomavirus te identificeren, maar het kan de mate van infectie (kwantitatieve indicatoren van virionen) en het type virus zelf niet met absolute nauwkeurigheid bepalen.
- PAP-test. Deze studie is niet alleen relevant voor vrouwen met verdenking op baarmoederhalskanker, maar ook voor de detectie van HPV 18 bij mannen. Net als laesies van dysplasie worden neoplasma's op de penis gesmeerd met 3% r-rumazijnzuur. Een positieve test met HPV 18 zal het juiste vasculaire reticulum in het reagensaanbrenggebied tonen.
- HPV Digene test of hybride capture-methode. Een innovatieve techniek die het mogelijk maakt om hoog-gecoaguleerde stammen van het papilloma-virus te onderscheiden van laag-ionogene stammen. Er zijn 2 tests. Eén (395) identificeert typen HPV met lage oncogeniteit en de andere (394) - met hoge oncogeniteit, waaronder HPV 18 en 16.
Meestal wordt dit onderzoek uitgevoerd in combinatie met een cytologische analyse van het uitstrijkje.
- PCR (polymerase chain reaction, PCR-test) - dit is niet nieuw, vele malen bewezen werkwijze voor het identificeren High soorten risico humaan papillomavirus HPV 18, 16, 31, 33, 56, enzovoort, waardoor gevaarlijke ziekten reeds identificeren vroege stadia. Gebruik als biologisch materiaal een uitstrijkje met slijm, minder vaak bloed of urine.
Tot op heden is PCR-testen de meest populaire en nauwkeurige analyse waarmee het DNA van een virus kan worden geïsoleerd. Het bepaalt niet alleen het type en type virus, maar ook de hoeveelheid.
De structuur van de PCR-test onderscheidt:
- PCR van HPV 16 en 18 kwalitatief (definitie van sterk-oncogene stammen van het virus)
- PCR van HPV met genotypering (bepaling van het genotype van het virus, noodzakelijk voor een effectieve behandeling, rekening houdend met de resistentie van de gedetecteerde stam voor geneesmiddelen),
- PCR van HPV 18 is kwantitatief (het bepalen van de mate van infectie of het aantal virions) en enkele andere varianten van het onderzoek, inclusief gecombineerde varianten.
Het kwalitatieve type onderzoek stelt ons in staat om alleen de aanwezigheid van een specifieke stam van het virus in het lichaam te bepalen. De decoderingsresultaten voor HPV 18 of een ander type virus bevatten een van de woorden: "positief" of "negatief". Bijvoorbeeld, HPV 16 18 positief (+) als de DNA-fragmenten van het virus werden gedetecteerd in het biomateriaal of HPV 16 18 negatief (-), als er geen werden gevonden.
Om erachter te komen hoe ernstig de situatie is bij de detectie van co-genetische stammen van het virus, is aanvullende kwantitatieve analyse nodig. Hier hangt alles af van de menselijke immuniteit (zowel algemeen als lokaal). Hoe zwakker het immuunsysteem, des te meer virionen in het biomateriaal zullen worden gedetecteerd.
Met de PCR-testanalysator kunnen meer dan 0,3 kopieën van HPV-DNA per ml worden gedetecteerd, wat als de norm voor HPV 18 wordt beschouwd, omdat minder kopieën niet langer klinisch belangrijk zijn en geen ernstige pathologie kunnen veroorzaken.
Op zichzelf wijst de detectie van een minimaal aantal DNA uit het papillomavirus op goede immuniteit. Maar we kunnen niet uitsluiten dat de infectie vrij recentelijk had kunnen plaatsvinden (in dit geval zal het resultaat van de PCR twijfelachtig worden verklaard), daarom moet na verloop van tijd, op aanbeveling van een arts, een tweede analyse worden doorgegeven.
Als het gaat om baarmoederhalskanker, komen 16 en 18 soorten papillomavirusinfecties het vaakst voor in de onderzoeksresultaten. Wat is het verschil tussen HPV 16 en HPV 18, omdat beide typen virussen als zeer coenotisch worden beschouwd en worden beschuldigd van het ontwikkelen van baarmoederkanker? Het moet gezegd worden dat de graad van oncogeniciteit in deze stammen van het virus niet hetzelfde is. Volgens sommige internetbronnen is HPV 16 het gevaarlijkst, niet verantwoordelijk voor 50% van de oncologische detectiegevallen, terwijl HPV 18 in slechts 10% van de gevallen de boosdoener wordt van deze gevaarlijke ziekte.
Echter, buitenlandse wetenschappers, een aantal studies hebben geconcludeerd dat de dader van invasieve adenocarcinomen (namelijk deze vorm van baarmoederhalskanker te identificeren artsen de meeste patiënten), in de meeste gevallen, wordt steeds hetzelfde HPV-18, en in die gevallen, wanneer gedetecteerd beide stammen virus, het 18e type draagt bij aan de snelle progressie van de ziekte. In het geval van niet-invasieve soorten klier kanker beïnvloedt niet alleen het voortplantingssysteem, maar ook andere organen, leidende rol van HPV-16.
De opkomst van vroege dysplastische processen in de baarmoeder tijdens onderzoek in sommige gevallen waargenomen voor de introductie van het genoom van HPV-16 in de cel en dit suggereert dat de integratie van dit type virus in de cellen van een levend organisme is niet een vereiste voor de ontwikkeling van de ziekte. Het pathologische proces begint al voordat de eerste tekenen verschijnen.
Maar de ontwikkeling van ernstige graad 3 cervicale dysplasie, vaak overgaat in invasief adenocarcinoom, meestal betekende de integratie van HPV 18 en andere humane papillomavirus infectie veroorzaken pathologische processen in de uterus (hoog risico HPV 31, 33, 52b, 58 en nizkoonkogennye HPV 6 en 11 ), in de cel. Dit is nodig om haar genetische informatie over te dragen, de informatie die later haar eigenschappen zal veranderen en zal veranderen in een kankergezwel.
Maar zelfs de introductie van zeer ionogene virussen in de cel veroorzaakt niet altijd kanker. Slechts 1 op de 100 vrouwen met dysplasie werd vervolgens gediagnosticeerd met baarmoederhalskanker. Alles hangt af van de duur van het verblijf van het virus in het lichaam en het vermogen ervan de expressie van E6 kankerverwekkende gen en E7 uitvoeren (introductie in het gastheercelgenoom en overbrengen van informatie veroorzakende mutaties) activatiemechanismen transformatie geslachtshormoon vrouwelijke estradiol 16α OH steron, de aanwezigheid of afwezigheid van meervoudige mutatie schade aan de chromosomen van een levende cel. Aldus kankerziekte tegen papillomavirus infectie alleen interactie van verschillende factoren gelijktijdig creëren voedingsbodem voor het starten van het proces van kwaadaardige transformatie van cellen.
Het voorkomen HPV type 18
Palillovirus-infectie is een probleem dat dicht bij veel mensen ligt. En om te zeggen dat de relevante internetbronnen, waar zij die onthullen High- types van het virus het delen van hun ongeluk en vraag om advies over hoe om meer te worden, hoe om te gaan met deze kleine parasieten die vreselijke ziekte kan veroorzaken.
Niet minder bezorgd zijn die mensen in het gezin of tussen goede vrienden van wie de dragers van het virus zijn geïdentificeerd. In hun functie is er bezorgdheid om de levens van familieleden en vrienden, maar tegelijkertijd maken ze zich zorgen over hun gezondheid, in de wetenschap dat het virus behoorlijk besmettelijk is. Hoewel de belangrijkste wijze van overdracht wordt beschouwd seksuele worden (naast de aanwezigheid van externe manifestaties), en dus bestaat het risico hoofdzakelijk voor seksuele partners, mensen begrijpen dat HPV virions kunnen worden gedetecteerd in het bloed of andere lichaamsvloeistoffen van de patiënt los. Dit is wat velen bang maakt, waardoor ze gedwongen worden de communicatie met de virusdrager te beperken.
In feite is het risico van overdracht van infectie door contact minimaal. Er is geen exact bewijs dat de contact-huishoudelijke manier in dit geval over het algemeen relevant is, daarom houden artsen er doorgaans geen rekening mee. Bij kussen kan het virus alleen worden overgedragen op voorwaarde dat een van de partners papolomavirusneoplasmata in de keel heeft, maar ook daar gebeurt het meestal als gevolg van orale seks. Dat wil zeggen, alles wordt weer teruggebracht tot seksuele contacten: oraal, vaginaal en rectaal, wat het virus in het rectum kan regelen.
En nogmaals, de aanwezigheid van een virus in het lichaam is geen indicatie dat een persoon later een cliënt van een oncologische kliniek zal worden. Je hoeft je alleen maar te herinneren aan het feit dat bij vrouwen met HPV 16 of 18 slechts 1% kanker van de baarmoederhals ontwikkelt, dus niet in het bijzonder wordt gedood door besmetting met het virus en van tevoren een kruis op je leven te zetten. Depressie en onnodige zorgen kunnen de situatie alleen maar verergeren.
Het is veel logischer om regelmatig naar een gynaecoloog of dermatoveneroloog te gaan, de voorgeschreven behandelingskuur te ondergaan en selectiever te zijn in het kiezen van een seksuele partner.
Welke preventieve maatregelen kunnen worden geadviseerd aan degenen die geen papillomavirusinfectie hebben, zodat het niet in de toekomst wordt gevonden:
- Een keer per jaar, of beter in een half jaar, moet u een onderzoek ondergaan bij een gynaecoloog (vrouw) of een uroloog / androloog (mannen), zelfs als er geen symptomen van de ziekte zijn. Vooral belangrijk is een onderzoek van degenen die al gevallen van kanker in de familie hebben gehad, wat duidt op een aanleg voor hen.
- We raden aan om voorzichtiger te zijn met het kiezen van een seksuele partner. Laat het een zijn, maar een betrouwbare partner die niet aan de kant zal lopen, dan veel twijfelachtig. Men moet niet vergeten dat een persoon zelfs geen vermoedens heeft over zijn ziekte, maar al een bron van gevaar is omdat hij een virusdrager is. Vrouwen kunnen bijvoorbeeld de toestand van het slijmvlies van de interne geslachtsorganen niet visualiseren, wat betekent dat zelfs het uiterlijk van interne condylomen lange tijd onopgemerkt kan blijven. Een man moet, zelfs bij afwezigheid van externe manifestaties, begrijpen dat hij voor een partner met verzwakte immuniteit nog steeds een risicofactor is voor infectie, omdat zelfs 1 virion in staat is om vervolgens een enorm aantal klonen te reproduceren.
- Als bij een van de seksuele partners de diagnose HPV 18 of 16 is gesteld, maar tijdens een exacerbatie van de infectie, moet hij het seksuele contact beperken totdat de symptomen verdwijnen. In de toekomst wordt het aangeraden om een dergelijke betrouwbare bescherming te gebruiken tegen verschillende infecties, zoals een condoom. Het blijft een vraag of een condoom de verspreiding van de infectie volledig kan vertragen, maar het risico op infectie is veel kleiner, wat ook belangrijk is.
- Intieme hygiëne voor en na het vrijen wordt ook beschouwd als een preventieve maatregel van infectie. En dit geldt niet alleen voor virussen, maar ook voor niet minder gevaarlijke infecties die seksueel overdraagbare aandoeningen veroorzaken.
- Sterke immuniteit is de belangrijkste voorwaarde voor de gezondheid van het lichaam, omdat ons immuunsysteem, mits adequaat bediend, ons tegen verschillende tegenslagen kan beschermen. En zelfs als de hoog-coagulante soorten papillomavirus kunnen doordringen in de weefsels van het lichaam, zal het immuunsysteem niet toestaan dat ze zich vermenigvuldigen en pathologische processen uitlokken. Elke infectie kan alleen actieve activiteit in het lichaam vertonen tegen een achtergrond met verminderde immuniteit. We moeten dus eerst zorgen voor de gezondheid van het immuunsysteem.
Goede voeding, een gezonde en actieve levensstijl, het vermijden van schadelijke gewoonten, temperen procedures, snelle behandeling van een ziekte, om hun overgang naar een chronische handicap uithalen van het immuunsysteem te voorkomen - is een garantie voor een sterk immuunsysteem en het voorkomen van virale ziekten van elke etiologie.
- Omdat stress wordt beschouwd als een sterke factor die de afweer van het lichaam verzwakt, is het noodzakelijk om te leren correct te reageren op stressvolle situaties. Als een persoon zijn gevoelens en emoties niet alleen aankan, is het nooit een schande om hulp in te roepen bij een gespecialiseerde psycholoog, die al lang in het buitenland wordt toegepast, maar nog steeds niet in zwang raakt in ons thuisland.
- Vaccinatie is een van de meest betrouwbare manieren om een verscheidenheid aan infecties te voorkomen. Tegenwoordig zijn veel vaccins uitgevonden door verschillende ziekten, en papillomavirusinfectie is geen uitzondering. En als het vaccin voorheen vooral reageerde op HPV-typen 6 en 11, zijn er vandaag al verschillende vaccins die infecties met sterk gelijktijdige HPV-typen 16 en 18 kunnen voorkomen.
Laten we het meer hebben over vaccinatie, die niet als een curatieve maatregel moet worden opgevat, maar als een preventieve maatregel voor een virale infectie. In het buitenland is deze praktijk al op grote schaal vastgesteld. In Finland wordt het vaccin tegen HPV bijvoorbeeld verplicht geacht voor alle meisjes die 10 jaar oud zijn.
Vaccinatie is vrijwillig in ons land. Artsen kunnen alleen een dergelijke mate van preventie bieden en de persoon bekijkt nu al of hij het zich kan veroorloven om een vaccin te kopen, waarvan de kosten 750 hryvnia en hoger zijn.
Tot op heden, onze landgenoten artsen bieden 2 soorten vaccin om besmetting papiloomavirusa hoofdtypen dat tumoren veroorzaken in de slijmvliezen van de geslachtsorganen (6,11, 16 en 18) te voorkomen. Dit vaccin is "Gardasil" en het goedkopere analoge "Cervarix".
De preventieve cursus bestaat uit 3 injecties. Het interval tussen de eerste en tweede vaccinatie is 1 maand. De derde injectie is zes maanden na de eerste. De duur van de procedure is ongeveer een uur, gedurende welke de artsen een injectie maken en de reactie van het lichaam van de patiënt waarnemen. Vaccinatie van kinderen jonger dan 18 jaar vindt alleen plaats in aanwezigheid van de ouders. Na de volledige vaccinatie blijft de patiënt beschermd gedurende 3-6 jaar, ongeacht de leeftijd.
Vaccinfabrikanten adviseren dat de vaccinatie begint op de leeftijd van 9-10 jaar, zoals beschreven in de instructies voor de geneesmiddelen. Maar artsen zijn van mening dat een dergelijke maatregel relevant zal zijn voor alle meisjes, meisjes en jonge vrouwen van 9 tot 26 jaar, evenals voor jongens van 9 tot 15-17 jaar. Indien gewenst kunnen mannen die om hun gezondheid geven ook op jonge leeftijd vaccinatie aanvragen (vaccin "Gardasil"). De effectiviteit van beide vaccins is ongeveer 99%.
Het moet gezegd dat als de infectie al in het lichaam aanwezig is, vaccinatie niet zinvol is, omdat deze het verloop van de ziekte niet beïnvloedt. Voor dit doel moet al een behandeling met een virale infectie worden uitgevoerd met andere geneesmiddelen. En vaccinatie is een effectieve preventieve maatregel.
Maar deze maatregel heeft zijn nadelen. Tieners die vaccinatie hebben doorgegeven beginnen te onkwetsbaar, verwaarloosde basismaatregelen van anticonceptie (condooms, zijn we over praten), niet echt na te denken over de gezondheid van hun seksuele partners, "verzamelen" seksuele partners, etc. Voelen, in de overtuiging dat ze niet in gevaar. In de loop van de tijd kan dit gedrag een gewoonte worden, maar het vaccin heeft een beperkte duur en artsen geven gewoonlijk een garantie van 99% voor 3 jaar. Verder kan dergelijk willekeurig seksueel gedrag leiden tot infectie met papillomavirus.
Prognose
De prognose van ziekten veroorzaakt door papillomavirusinfectie hangt van veel factoren af, waarvan de belangrijkste erfelijke aanleg en hormonale achtergrond zijn. Dit geldt vooral voor vrouwen die de synthese van het vrouwelijke hormoon oestrogeen en zijn metabolisme hebben verloren. Hoe vroeger de infectie wordt gedetecteerd, hoe gemakkelijker het is om de onaangename en gevaarlijke gevolgen van de voortplanting te voorkomen.
Maar zelfs als de patiënt al uiterlijke symptomen van de ziekte heeft, is dit geen reden tot paniek. Ten eerste, in de afwezigheid van HIV-infectie, neemt de ziekte zelfs af van het gebruik van immunomodulatoren, in het bijzonder indien vooraf geconditioneerd met de gevormde condylomen en anogenitale wratten. Het ergste is de prognose bij mensen met immunodeficiëntie, omdat hun lichaam simpelweg niet in staat is om infecties te bestrijden, dus alle infectieziekten bij dergelijke patiënten gaan door met complicaties.
Ten tweede spreekt het verschijnen van genitale wratten of de ontwikkeling van dysplastische processen in de baarmoeder nog niet over oncologie. Meestal duurt het minstens 5 jaar voordat het goedaardige neoplasma kwaadaardig wordt. Gedurende deze tijd kunt u met succes meer dan één behandelingskuur afleggen, waardoor dergelijke gevaarlijke gevolgen kunnen worden voorkomen.
Het is een andere zaak als een vrouw na infectie met een papillomavirusinfectie niet aan de dokter wordt blootgesteld gedurende deze 5-10 jaar, en de ziekte zal zich verder ontwikkelen. Maar zelfs hier is er één punt, het gevaar van baarmoederhalskanker is vaak te overdreven. Als de ziekte in de eerste fase wordt gedetecteerd, is de overlevingskans in dit geval 90-92%, wat aanzienlijk hoger is dan bij veel andere kankers. In de derde fase is de kans op een succesvolle behandeling echter al drievoudig verminderd.
Het moet gezegd worden dat vrouwen (om nog te zwijgen over mannen) tijd hebben om mogelijke complicaties van HPV 18 te voorkomen. Het proces ontwikkelt zich niet snel, wat betekent dat er altijd een kans is om het te stoppen voordat er verdrietige gevolgen optreden. En hoewel het verwijderen van het virus uit het lichaam zeer problematisch is, is er altijd de mogelijkheid om de negatieve impact ervan te minimaliseren.
Een beetje geschiedenis
Tot het einde van de negentiende eeuw was de mensheid verloren. Mensen waren ziek en stervende, maar de dokters konden niet begrijpen wat de oorzaak was van steeds meer nieuwe ziektes, die op dat moment niet reageerden op de behandeling met medicijnen. Sommige mensen stierven aan griep, vreemde vreemde nieuwe gezwellen verschenen op het lichaam van anderen. En artsen konden geen antwoord geven, wat deze pathologieën veroorzaakte, omdat laboratoriumonderzoeken van die tijd de ziekteverwekker niet konden identificeren.
En zo'n ongrijpbaar ziekteverwekker waren de virussen. Dit woord werd microscopische deeltjes genoemd, waarvan de grootte honderd keer kleiner was dan de grootte van de bacteriecel. De Russische wetenschapper Dmitry Iosifovich Ivanovsky ontdekte ze in 1892, hoewel de naam van de nieuwe levensvorm iets later werd gegeven.
Sindsdien begon de ontwikkeling in de wetenschap, die in de twintigste eeuw virologie werd genoemd, actief te verschijnen. Het was tijdens deze eeuw dat er veel virussen werden ontdekt die de veroorzakers waren van gele koorts, pokken, poliomyelitis, ARVI en influenza, HIV-infectie, kanker, enz.
Het moet gezegd dat de mensheid niet over de papillomavirusinfectie in de negentiende eeuw heeft gehoord. Vermelding van condylomas en wratten is te vinden in de geschriften van artsen van het oude Griekenland (de eerste eeuw voor Christus). Er werd ook opgemerkt dat de ziekte een seksuele manier heeft om infectie over te dragen. Maar de agent zelf heeft nog geen twee dozijn eeuwen lang condylomen ontdekt.
Het feit dat de oorzaak van de wratten op de huid en slijmvliezen is een virus, werd bekend alleen in het midden van de twintigste eeuw, toen de microscopisch kleine deeltjes van wratten, papilloma konden worden geïsoleerd en later gevormd op het slijmvlies van de geslachtsorganen. Maar voor het eerst werd het virus van papilloma geïsoleerd in 1933 vanwege de Amerikaanse viroloog Richard Schoup.
De verdere ontwikkeling van virologie als wetenschap heeft aangetoond dat er niet één, maar verschillende typen HPV zijn. Ze heten HRC 6, HPV 18, HPV 35, HPV 69, etc. Sommige types, die het menselijk lichaam raken, schieten wortel, maar laten zich niet zien. Ze zijn bijna allemaal van ons, maar we vermoeden niet dat het virus aanwezig is. Andere soorten kunnen niet alleen parasieten worden genoemd, maar menselijke vijanden, omdat ze gevaarlijke ziekten kunnen veroorzaken.


 [
[