Medisch expert van het artikel
Nieuwe publicaties
Achondroplasie
Laatst beoordeeld: 12.07.2025

Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
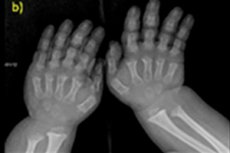
Er bestaan veel zeldzame aangeboren afwijkingen, en één daarvan is een verstoring van de botgroei – achondroplasie – wat leidt tot een ernstige onevenredige kleine lichaamslengte.
In de sectie over ontwikkelingsafwijkingen van ICD-10 is de code voor dit type erfelijke osteochondrale dysplasie met groeistoornissen van de buisvormige botten en de wervelkolom Q77.4 [ 1 ]
Epidemiologie
Wat betreft de prevalentie van achondroplasie zijn de statistische gegevens uit diverse onderzoeken dubbelzinnig. Sommigen beweren dat deze afwijking voorkomt bij één op de 10.000 pasgeborenen, anderen bij één op de 26-28.000, en weer anderen bij 4-15 op de 100.000 gevallen. [ 2 ]
Er is ook informatie waaruit blijkt dat wanneer de vader ouder is dan 50 jaar, de incidentie van achondroplasie bij kinderen één geval per 1875 pasgeborenen bedraagt.
Oorzaken achondroplasie
De oorzaak van achondroplasie is een verstoring van de osteogenese, met name een van de vormen van intra-uteriene ossificatie van de diafysen van de buisvormige botten van het skelet - endochondrale ossificatie, waarbij kraakbeen verandert in botweefsel. Zie voor meer informatie - Botontwikkeling en -groei
Verstoring van de ossificatie van lange botten, oftewel foetale achondroplasie, treedt op als gevolg van mutaties in het membraantyrosinekinasegen - fibroblastgroeifactorreceptor 3 (FGFR3 op chromosoom 4p16.3), die de celgroei en -differentiatie beïnvloeden. De aanwezigheid van FGFR3-mutaties gaat gepaard met genetische instabiliteit en veranderingen in het aantal chromosomen (aneuploïdie).
Achondroplasie wordt op een kind overgedragen via een autosomaal dominante eigenschap, dat wil zeggen dat het één kopie van het gemuteerde gen (dat dominant is) en één normaal gen ontvangt op een paar niet-geslachtsgebonden (autosomale) chromosomen. De overerving van dit defect is dus autosomaal dominant en de afwijking kan zich bij 50% van de nakomelingen manifesteren wanneer een combinatie van allelen van dit gen (genotype) wordt gekruist.
Mutaties kunnen bovendien sporadisch voorkomen en, zoals de praktijk laat zien, worden kinderen met achondroplasie in 80% van de gevallen geboren uit ouders met een normale lengte.
Risicofactoren
De belangrijkste risicofactoren voor de geboorte van kinderen met achondroplasie zijn erfelijk. Als één van de ouders deze afwijking heeft, wordt de kans op een ziek kind geschat op 50%; als beide ouders deze afwijking hebben, is deze ook 50%, maar met een risico van 25% op homozygote achondroplasie, wat leidt tot overlijden vóór de geboorte of in de vroege zuigelingentijd.
Naarmate de leeftijd van de vader toeneemt (dichter bij 40 jaar en ouder), neemt het risico op een nieuwe mutatie (de novo mutatie) van het FGFR3-gen toe.
Pathogenese
Bij het uitleggen van de pathogenese van achondroplasie benadrukken deskundigen het belang van het transmembraaneiwit tyrosine-proteïnekinase (gecodeerd door het FGFR3-gen) bij het reguleren van de deling, differentiatie en apoptose van cellen van het kraakbeenweefsel van de groeischijven - chondrocyten - evenals de normale ontwikkeling van het skelet - osteogenese en mineralisatie van botweefsel.
Tijdens de embryonale ontwikkeling worden de receptoren van fibroblastgroeifactor 3, bij een genmutatie, actiever. De toename van hun functies verstoort de overdracht van cellulaire signalen en de interactie van het extracellulaire deel van dit eiwit met polypeptide fibroblastgroeifactoren (FGF). Als gevolg hiervan treedt er een storing op: de proliferatiefase van kraakbeencellen wordt korter en hun differentiatie begint eerder dan verwacht. Dit alles leidt tot een onjuiste vorming en fusie van de schedelbeenderen en skeletdysplasie - een afname van de lange botten, wat gepaard gaat met een uitgesproken kleine gestalte of dwerggroei.
En tweederde van de gevallen van dwerggroei gaat gepaard met achondroplasie.
Symptomen achondroplasie
Abnormale botgroei veroorzaakt klinische symptomen van achondroplasie, zoals:
- uitgesproken kleine gestalte (disproportionele dwerggroei) met een gemiddelde volwassen lengte van 123-134 cm;
- verkorting van de proximale delen van de onderste en bovenste ledematen bij een relatief normale rompomvang;
- verkorte vingers en tenen;
- vergroot hoofd (macro- of megalocefalie); [ 3 ]
- Specifieke gelaatstrekken in de vorm van een vooruitstekend voorhoofd en hypoplasie van het middelste gedeelte van het gezicht - een ingevallen neusbrug.
- Nauwe craniocervicale verbinding. Sommige zuigelingen met achondroplasie overlijden in het eerste levensjaar aan complicaties gerelateerd aan de craniocervicale verbinding; populatiestudies suggereren dat dit extra risico op overlijden zonder evaluatie en interventie wel 7,5% kan bedragen.[ 4 ]
- Middenoordisfunctie is vaak een probleem [ 5 ], en als het niet goed behandeld wordt, kan het leiden tot geleidingsverlies dat ernstig genoeg is om de spraakontwikkeling te verstoren. Meer dan de helft van de kinderen zal een drukvereffeningsbuis nodig hebben. [ 6 ] Over het algemeen heeft ongeveer 40% van de mensen met achondroplasie functioneel significant gehoorverlies. De ontwikkeling van expressieve taal is ook vaak vertraagd, hoewel de sterkte van de relatie tussen gehoorverlies en expressieve taalproblemen twijfelachtig is.
- Verkromming van het scheenbeen komt veel voor bij mensen met achondroplasie. Meer dan 90% van de onbehandelde volwassenen heeft in enige mate last van verkromming.[ 7 ] "Verkromming" is in feite een complexe misvorming die voortkomt uit een combinatie van laterale kanteling, interne torsie van het scheenbeen en dynamische instabiliteit van de knie.[ 8 ]
Zuigelingen met achondroplasie worden gekenmerkt door spierhypotonie, waardoor ze pas later beginnen met het leren van bewegingsvaardigheden en lopen. Intelligentie en cognitieve vermogens worden niet beïnvloed door dit ontwikkelingsdefect. [ 9 ], [ 10 ]
Gevolgen en complicaties
Deze vorm van erfelijke osteochondrale dysplasie wordt gekenmerkt door de volgende complicaties en gevolgen:
- terugkerende oorontstekingen;
- obstructief slaapapneu;
- waterhoofd;
- verkeerde stand van de tanden en scheve tanden:
- misvorming van de benen (varus of valgus) met verandering in het looppatroon;
- gehypertrofieerde lordose van de lumbale wervelkolom of de kromming ervan (thoracolumbale kyfose of lumbale scoliose) - met rugpijn bij het lopen;
- gewrichtspijn (als gevolg van een verkeerde plaatsing van de botten of compressie van zenuwwortels);
- Spinale stenose en compressie van het ruggenmerg; De meest voorkomende medische klacht bij volwassenen is symptomatische spinale stenose waarbij L1-L4 betrokken is. De symptomen variëren van intermitterende, reversibele claudicatio intermittens, veroorzaakt door inspanning, tot ernstige, irreversibele beendisfunctie en urineretentie.[ 11 ] Claudicatio intermittens en stenose kunnen zowel sensorische (gevoelloosheid, pijn, zwaarte) als motorische symptomen (zwakte, struikelen, beperkt loopvermogen) veroorzaken. Vasculaire claudicatio intermittens is het gevolg van zwelling van de bloedvaten na staan en lopen en is volledig reversibel met rust. Spinale stenose is de daadwerkelijke laesie van het ruggenmerg of de zenuwwortel door het stenotische bot van het wervelkanaal, en de symptomen zijn irreversibel. Symptomen die gelokaliseerd zijn in een bepaald dermatoom kunnen het gevolg zijn van stenose van specifieke zenuwwortelforamina.
- een verkleining van de borstwand met beperkte longgroei en verminderde longfunctie (ernstige kortademigheid). In de kindertijd heeft een kleine groep mensen met achondroplasie restrictieve longproblemen. Kleine borsten en een verhoogde compliantie van de borstkas resulteren in een verminderde longcapaciteit en restrictieve longziekte [ 12 ]
Andere orthopedische problemen
- Zwakke gewrichten. De meeste gewrichten zijn hypermobiel in de kindertijd. Over het algemeen heeft dit weinig effect, behalve knie-instabiliteit bij sommige mensen.
- Discoïde laterale meniscus: Deze onlangs geïdentificeerde structurele afwijking kan bij sommige mensen leiden tot chronische kniepijn.[ 13 ]
- Artritis: constitutieve activering van FGFR-3, zoals bij achondroplasie, kan beschermen tegen de ontwikkeling van artritis.[ 14 ]
- Acanthosis nigricans wordt gezien bij ongeveer 10% van de mensen met achondroplasie.[ 15 ] Bij deze populatie duidt het niet op hyperinsulinemie of maligniteit.
Homozygote achondroplasie veroorzaakt door biallelische pathogene varianten op nucleotide 1138 van FGFR3 is een ernstige aandoening met radiologische bevindingen die kwalitatief verschillen van die bij achondroplasie. Vroegtijdige dood is het gevolg van ademhalingsfalen als gevolg van een kleine borstwand en neurologische uitval als gevolg van cervicomedullaire stenose [Hall 1988].
Diagnostics achondroplasie
Bij de meeste patiënten wordt de diagnose achondroplasie gesteld op basis van karakteristieke klinische verschijnselen en radiologische bevindingen. Bij zuigelingen of bij afwezigheid van bepaalde symptomen wordt genetisch onderzoek, zoals karyotypering, gebruikt om een definitieve diagnose te stellen. [ 16 ]
Bij prenatale diagnostiek met behulp van de moleculaire genetica kan onderzoek worden gedaan in het vruchtwater of een vlokkentest.
Tekenen van achondroplasie op een echo van de foetus - verkorting van de ledematen en typische gelaatstrekken - worden zichtbaar na 22 weken zwangerschap.
Instrumentele diagnostiek omvat ook röntgenfoto's van het skelet of echografie van de botten. Een röntgenfoto bevestigt de diagnose op basis van gegevens zoals een grote schedel met een nauw achterhoofdsgat en een relatief smalle basis; korte buisvormige botten en verkorte ribben; korte en afgeplatte wervellichamen; een vernauwd wervelkanaal en verkleinde darmbeenderen.
Differentiële diagnose
Differentiële diagnostiek bij hypofysaire dwerggroei, congenitale spondylo-epifysaire en diastrofische dysplasie, hypochondroplasie, het Shereshevsky-Turner- en Noonan-syndroom en pseudoachondroplasie is noodzakelijk. Het verschil tussen pseudoachondroplasie en achondroplasie is dat bij patiënten met dwerggroei bij pseudoachondroplasie de hoofdomvang en gelaatstrekken normaal zijn.
Met wie kun je contact opnemen?
Behandeling achondroplasie
Aanbevelingen voor de zorg voor kinderen met achondroplasie zijn opgesteld door het Committee on Genetics van de American Academy of Pediatrics. Deze aanbevelingen zijn bedoeld als leidraad en niet ter vervanging van individuele besluitvorming. Een recent overzicht [Pauli & Botto 2020] bevat ook richtlijnen. Er zijn gespecialiseerde klinieken die gespecialiseerd zijn in de behandeling van skeletdysplasie; hun aanbevelingen kunnen enigszins afwijken van deze algemene aanbevelingen.
De aanbevelingen omvatten (maar zijn niet beperkt tot) het volgende.
Hydrocefalie. Indien er tekenen of symptomen van verhoogde intracraniële druk optreden (bijv. versnelde groei van het hoofd, aanhoudend uitpuilende fontanel, opvallende vergroting van oppervlakkige aderen in het gezicht, prikkelbaarheid, braken, veranderingen in het gezichtsvermogen, hoofdpijn), is verwijzing naar een neurochirurg noodzakelijk.
De veronderstelde oorzaak van hydrocefalie bij achondroplasie is verhoogde intracraniale veneuze druk als gevolg van stenose van de jugularis foramina. Daarom is ventriculoperitoneale shunting de standaardbehandeling. Een endoscopische derde ventriculostomie kan echter bij sommige personen nuttig zijn,[ 17 ] wat impliceert dat andere mechanismen, zoals obstructie van de vierde ventrikeluitgang als gevolg van craniocervicale stenose, hierbij betrokken kunnen zijn.[ 18 ]
Craniocervicale junctiestenose. Beste voorspellers van de noodzaak van suboccipitale decompressie:
- Hyperreflexie of clonus van de onderste ledematen
- Centrale hypopneu op polysomnografie
- Vermindering van de grootte van het foramen magnum, zoals bepaald door middel van computertomografie van de craniocervicale verbinding en vergeleken met de normen voor kinderen met achondroplasie.[ 19 ]
- Onlangs zijn aanwijzingen voor compressie van het ruggenmerg en/of afwijkingen in het T2-gewogen signaal aangedragen als een andere factor om te overwegen bij de beslissing om te opereren.
Als er duidelijke tekenen zijn van symptomatische compressie, moet er met spoed een verwijzing naar een kinderneurochirurg plaatsvinden voor een decompressieoperatie. [ 20 ]
De behandeling van obstructief slaapapneu kan bestaan uit:
- Adenotonsillectomie
- Positieve luchtwegdruk
- Tracheostomie in extreme gevallen
- Gewichtsverlies
Deze interventies kunnen leiden tot verbetering van de slaapstoornissen en enige verbetering van de neurologische functie.[ 21 ]
In zeldzame gevallen waarin de obstructie ernstig genoeg is om een tracheostomie te vereisen, is een operatie waarbij het middengezicht naar voren wordt gebracht gebruikt om de obstructie van de bovenste luchtwegen te verlichten.[ 22 ]
Middenoordisfunctie. Frequente middenoorontstekingen, aanhoudende middenoorvocht en daaropvolgend gehoorverlies moeten indien nodig agressief behandeld worden. Langdurige buisjes worden aanbevolen omdat ze vaak nodig zijn tot de leeftijd van zeven of acht jaar. [ 23 ]
Wanneer er op welke leeftijd dan ook problemen ontstaan, is het raadzaam om passende behandelmethoden te gebruiken.
Kleine gestalte. Verschillende onderzoeken hebben groeihormoontherapie (GH) geëvalueerd als mogelijke behandeling voor achondroplasie bij een kleine gestalte.[ 24 ]
Over het algemeen laten deze en andere series aanvankelijk een versnelling van de groei zien, maar het effect neemt in de loop van de tijd af.
Gemiddeld kun je bij volwassenen een toename van de lengte verwachten van slechts ongeveer 3 cm.
Voor sommigen blijft het verlengen van ledematen met behulp van verschillende technieken een optie. Er kan een lengtewinst van wel 30-35 cm worden bereikt. [ 25 ] Complicaties komen vaak voor en kunnen ernstig zijn.
Hoewel sommigen ervoor pleiten om deze ingrepen al op zes- tot achtjarige leeftijd uit te voeren, zijn er veel kinderartsen, klinisch genetici en ethici die ervoor pleiten om dergelijke operaties uit te stellen totdat een jongere zelf in staat is om een weloverwogen beslissing te nemen.
In Noord-Amerika kiest slechts een klein deel van de getroffen personen ervoor om een geavanceerde verlenging van de ledematen te ondergaan. De medische adviesraad van Little People of America heeft een verklaring uitgegeven over het gebruik van geavanceerde verlenging van de ledematen.
Obesitas: Maatregelen ter voorkoming van obesitas moeten al in de vroege kinderjaren beginnen. Standaardbehandelingen voor obesitas zouden effectief moeten zijn bij mensen met achondroplasie, hoewel de caloriebehoefte lager is. [ 26 ]
Standaard gewichts- en gewicht-lengtegrafieken specifiek voor achondroplasie dienen te worden gebruikt om de voortgang bij te houden. Het is belangrijk om te weten dat deze curven geen perfecte gewicht-lengtegrafieken zijn; ze zijn afgeleid van duizenden datapunten van mensen met achondroplasie.
Er zijn normen voor de Body Mass Index (BMI) ontwikkeld voor kinderen van 16 jaar en jonger. [ 27 ] De BMI is niet gestandaardiseerd voor volwassenen met achondroplasie; vergelijkingen met BMI-curven voor gemiddelde lengte zullen misleidende resultaten opleveren. [ 28 ]
Varusdeformiteit. Jaarlijkse orthopedische controle door een zorgverlener die bekend is met achondroplasie of een orthopedisch chirurg wordt aanbevolen. Criteria voor chirurgische interventie zijn gepubliceerd.[ 29 ]
De aanwezigheid van een progressieve symptomatische kromming vereist verwijzing naar een orthopeed. Asymptomatische varusdeformiteit zelf vereist meestal geen chirurgische correctie. Verschillende interventies kunnen worden gekozen (bijv. geleide groei met behulp van achtplaten, valgusosteotomie en derotatieosteotomie). Er zijn geen gecontroleerde studies die de resultaten van behandelingsopties vergelijken.
Kyfose. Baby's met achondroplasie ontwikkelen vaak een flexibele kyfose. Er is een protocol beschikbaar om de ontwikkeling van een gefixeerde hoekkyfose te voorkomen, waaronder het vermijden van flexibele kinderwagens, schommels en draagzakken. Advies tegen ongesteund zitten; oefen altijd tegendruk uit op de rug wanneer u de baby vasthoudt.
- De kyfose verbetert aanzienlijk of verdwijnt bij de meeste kinderen nadat ze een orthograde houding hebben aangenomen en zijn begonnen met lopen. [ 30 ]
- Bij kinderen bij wie de klachten niet spontaan verdwijnen na het vergroten van de rompkracht en het beginnen met lopen, is een brace meestal voldoende om aanhouden van de thoracolumbale kyfose te voorkomen.[ 31 ]
- Als de ernstige kyfose aanhoudt, kan een rugoperatie nodig zijn om neurologische complicaties te voorkomen.[ 32 ]
Spinale stenose: Indien er ernstige tekenen en/of symptomen van spinale stenose optreden, is een spoedverwijzing naar een chirurgisch specialist noodzakelijk.
Een uitgebreide en brede laminectomie wordt meestal aanbevolen. De relevantie van de procedure hangt af van het niveau (bijvoorbeeld thoracaal of lumbaal) en de mate van stenose. Patiënten hadden betere resultaten en een verbeterde functie naarmate ze eerder na het begin van de symptomen werden geopereerd [ 33 ]
Vaccinaties: Niets aan achondroplasie sluit alle routinematige vaccinaties uit. Gezien het verhoogde risico op ademhalingsmoeilijkheden zijn DTaP-, pneumokokken- en griepvaccins extra belangrijk.
Adaptieve behoeften: Vanwege hun kleine gestalte kunnen aanpassingen aan de omgeving nodig zijn. Op school kunnen dit onder meer krukjes, verlaagde lichtschakelaars, toiletten op passende hoogte of andere toegankelijkheidsvoorzieningen, lagere tafels en voetensteunen voor stoelen zijn. Alle kinderen moeten in geval van nood zelfstandig het gebouw kunnen verlaten. Kleine handen en zwakke pezen kunnen de fijne motoriek bemoeilijken. Passende aanpassingen zijn onder andere het gebruik van een kleiner toetsenbord, verzwaarde pennen en gladdere schrijfoppervlakken. De meeste kinderen zouden een IEP of 504-plan moeten hebben.
Verlengde pedalen zijn bijna altijd nodig om te kunnen fietsen. Aanpassingen aan de werkplek, zoals lagere tafels, kleinere toetsenborden, opstapjes en toegang tot het toilet, kunnen ook nodig zijn.
Socialisatie: Vanwege de opvallende kleine gestalte die gepaard gaat met achondroplasie, kunnen getroffen personen en hun families moeite hebben met het socialiseren en aanpassen op school.
Ondersteuningsgroepen zoals Little People of America, Inc (LPA) kunnen gezinnen helpen bij het aanpakken van deze problemen door middel van lotgenotenondersteuning, persoonlijk voorbeeld en programma's voor sociaal bewustzijn.
Informatie over werkgelegenheid, onderwijs, rechten van gehandicapten, adoptie van kleine kinderen, medische problemen, geschikte kleding, aangepaste hulpmiddelen en ouderschap is beschikbaar via een landelijke nieuwsbrief, seminars en workshops.
Er bestaat geen medicijn of niet-medicamenteuze behandeling die deze aangeboren afwijking kan genezen.
Fysiotherapie wordt het meest toegepast; behandeling kan ook nodig zijn bij hydrocefalie (door middel van een shunt of endoscopische ventriculostomie), obesitas, [ 34 ] apneu, [ 35 ] middenoorontsteking of spinale stenose.
In sommige klinieken wordt een kind na vijf tot zeven jaar geopereerd: verlenging van de botten van de scheenbenen, dijen en zelfs schouderbladen of correctie van de misvorming - met behulp van operaties en speciale orthopedische apparaten - in drie tot vier fasen, die elk 6 tot 12 maanden duren.
Therapie in onderzoek
De toediening van een analoog van een C-type natriuretisch peptide wordt momenteel klinisch onderzocht. Uit de eerste resultaten blijkt dat het goed wordt verdragen en resulteert in een toename van de groeisnelheid ten opzichte van de uitgangswaarde bij kinderen met achondroplasie ( onderzoekslocatie ). [ 36 ] Geconjugeerd C-type natriuretisch peptide wordt momenteel ook klinisch onderzocht. [ 37 ] Andere overwegingen zijn onder meer de remming van tyrosinekinase [ 38 ], meclizine [ 39 ] en een oplosbaar recombinant humaan FGFR3-decoy. [ 40 ]
Zoek in de VS op clinicaltrials.gov en in Europa op het EU Clinical Trials Registry voor informatie over klinische onderzoeken voor een breed scala aan ziekten en aandoeningen.
Het voorkomen
De enige preventieve maatregel is prenatale diagnose van aangeboren aandoeningen. [ 41 ], [ 42 ]
Prognose
Hoe lang leven mensen met achondroplasie? Ongeveer 10 jaar korter dan de gemiddelde levensverwachting.
Omdat pathologische veranderingen in botweefsel en gewrichten leiden tot beperkingen in zelfzorg en mobiliteit, krijgen kinderen met deze diagnose de status van gehandicapt. Op de lange termijn hebben de meeste patiënten een normale prognose, maar met de leeftijd is er een verhoogd risico op hartziekten. [ 43 ]

