Medisch expert van het artikel
Nieuwe publicaties
Habituele miskraam
Laatst beoordeeld: 04.07.2025

Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
Een miskraam is een spontane zwangerschapsafbreking tussen de conceptie en 37 weken, gerekend vanaf de eerste dag van de laatste menstruatie. Een zwangerschapsafbreking tussen de conceptie en 22 weken wordt een spontane abortus (miskraam) genoemd. Een zwangerschapsafbreking tussen 28 en 37 weken wordt een vroeggeboorte genoemd. Volgens de WHO-nomenclatuur wordt de zwangerschapsduur van 22 tot 28 weken beschouwd als een zeer vroege vroeggeboorte, en in de meeste ontwikkelde landen wordt de perinatale sterfte berekend op basis van deze zwangerschapsduur. In ons land wordt deze zwangerschapsduur niet beschouwd als vroeggeboorte of perinatale sterfte, maar tegelijkertijd wordt de zorg verleend in een kraamkliniek, niet in een gynaecologisch ziekenhuis, en worden er maatregelen genomen om een ernstig premature pasgeborene te verzorgen. In geval van overlijden wordt een pathologisch onderzoek uitgevoerd en als het kind 7 dagen na de geboorte overleeft, wordt dit overlijden beschouwd als perinatale sterfte.
Spontane abortus wordt beschouwd als een van de belangrijkste vormen van obstetrische pathologie. De frequentie van spontane miskramen ligt tussen de 15 en 20% van alle gewenste zwangerschappen. Aangenomen wordt dat de statistieken een groot aantal zeer vroege en subklinische miskramen niet meerekenen.
Volgens de in ons land geldende definitie is een miskraam de onderbreking vanaf het moment van de conceptie tot 37 volledige weken (259 dagen na de laatste menstruatie). Dit lange tijdsinterval wordt onderverdeeld in perioden van vroege miskramen (tot 12 weken zwangerschap), late miskramen (van 12 tot 22 weken); de periode van zwangerschapsafbreking in de periode van 22 tot 27 weken, vanaf 28 weken - de periode van vroeggeboorte. De WHO-classificatie maakt onderscheid tussen spontane miskramen - zwangerschapsverlies vóór 22 weken - en vroeggeboorte van 22 tot 37 volledige weken zwangerschap met een foetaal gewicht van 500 g (22-27 weken - zeer vroeg, 28-33 weken - vroeggeboorte, 34-37 weken - vroeggeboorte). In ons land wordt een spontane zwangerschapsafbreking tussen 22 en 27 weken niet als vroeggeboorte beschouwd. De pasgeborene wordt niet geregistreerd in geval van overlijden en gegevens over hem worden niet opgenomen in de perinatale sterftecijfers als hij minder dan 7 dagen na de geboorte in leven is. Bij dergelijke spontane zwangerschapsafbrekingen nemen verloskundige ziekenhuizen maatregelen om de extreem premature baby te verzorgen.
Volgens de definitie van de WHO wordt onder een gebruikelijke miskraam verstaan een geschiedenis van 3 of meer opeenvolgende spontane abortussen bij een vrouw vóór 22 weken zwangerschap.
Epidemiologie
Spontaan zwangerschapsverlies komt verrassend vaak voor. Hoewel ongeveer 15% van alle klinisch gediagnosticeerde zwangerschappen eindigt in spontaan verlies, mislukken veel meer zwangerschappen voordat ze klinisch worden herkend. Slechts 30% van alle concepties resulteert in een levendgeborene.[ 4 ],[ 5 ]
Bij een sporadische miskraam is de werking van schadelijke factoren van voorbijgaande aard en verstoort deze de voortplantingsfunctie van de vrouw in de toekomst niet. Een fout in de gametenvorming leidt bijvoorbeeld tot de vorming van een abnormale eicel en/of spermacel en, als gevolg daarvan, tot de vorming van een genetisch defect, niet-levensvatbaar embryo, wat de oorzaak kan zijn van een spontane miskraam. In de meeste gevallen is een dergelijk fenomeen episodisch en leidt het niet tot herhaalde miskramen.
Tegelijkertijd is er in de groep vrouwen die hun eerste zwangerschap hebben verloren een categorie patiënten (1–2%) die endogene factoren hebben die de normale ontwikkeling van het embryo/de foetus verhinderen, wat vervolgens leidt tot herhaaldelijke zwangerschapsafbrekingen, d.w.z. tot het symptomencomplex van een gebruikelijke miskraam. [ 6 ] De gebruikelijke miskraam is goed voor 5 tot 20% van de miskramen.
Het is vastgesteld dat het risico op zwangerschapsverlies na de eerste miskraam 13-17% bedraagt, wat overeenkomt met de frequentie van sporadische miskramen in de bevolking, terwijl na twee eerdere spontane abortussen het risico op het verliezen van een gewenste zwangerschap meer dan verdubbelt en 36-38% bedraagt.
Volgens B. Poland et al. bedraagt de kans op een derde spontane miskraam bij vrouwen die een primaire, gebruikelijke miskraam hebben gehad 40–45%.
Gezien het toenemende risico op het mislukken van een gewenste zwangerschap bij een toename van het aantal miskramen, zijn de meeste specialisten die zich bezighouden met de problematiek van miskramen van mening dat twee opeenvolgende miskramen voldoende zijn om bij een getrouwd stel te spreken van een gewoontemiskraam. Vervolgens is er verplicht onderzoek nodig en moeten er maatregelen worden genomen om de zwangerschap voor te bereiden.
De invloed van de leeftijd van de moeder op het risico op vroege spontane miskramen is vastgesteld. Zo bedraagt het risico op een spontane miskraam in de leeftijdsgroep van 20-29 jaar 10%, terwijl dit bij kinderen van 45 jaar en ouder 50% is. Waarschijnlijk is de leeftijd van de moeder een factor die bijdraagt aan de toename van de frequentie van chromosomale afwijkingen bij de foetus.
Oorzaken gewone miskraam
Veel onderzoekers geloven dat spontane miskramen in het eerste trimester het gevolg zijn van natuurlijke selectie. Bij onderzoek naar abortussen worden namelijk 60 tot 80% van de embryo's met chromosomale afwijkingen aangetroffen.
De oorzaken van sporadische spontane abortussen zijn zeer divers en niet altijd even duidelijk gedefinieerd. Ze omvatten een aantal sociale factoren: slechte gewoonten, schadelijke productiefactoren, een onrustig gezinsleven, zware fysieke arbeid, stressvolle situaties, enz. Medische factoren: genetische afwijkingen van het karyotype van de ouders, het embryo, endocriene aandoeningen, misvormingen van de baarmoeder, infectieziekten, eerdere abortussen, enz.
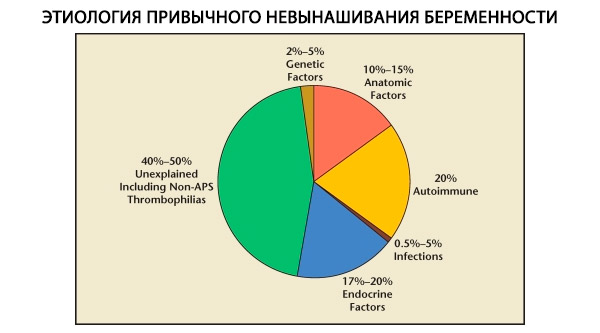
Een habituele miskraam is een polyetiologische complicatie van de zwangerschap, die voortkomt uit een disfunctie van het voortplantingssysteem. De meest voorkomende oorzaken van een habituele miskraam zijn endocriene aandoeningen van het voortplantingssysteem, latente vormen van bijnierdisfunctie, beschadiging van het receptorapparaat van het endometrium, klinisch gemanifesteerd als een incomplete luteale fase (ILP); chronische endometritis met persistente opportunistische micro-organismen en/of virussen; isthmisch-cervicale insufficiëntie, misvormingen van de baarmoeder, intra-uteriene verklevingen, lupus anticoagulans en andere auto-immuunziekten. Chromosomale pathologie bij patiënten met een habituele miskraam is minder significant dan bij sporadische abortussen, maar bij vrouwen met een habituele miskraam komen structurele karyotype-afwijkingen 10 keer vaker voor dan in de bevolking en bedragen ze 2,4%.
De oorzaken van een sporadische miskraam en een habituele miskraam kunnen identiek zijn, maar een echtpaar met een habituele miskraam heeft altijd een meer uitgesproken pathologie van het voortplantingsstelsel dan een echtpaar met een sporadische miskraam. Bij de behandeling van patiënten met een habituele miskraam is het noodzakelijk om de toestand van het voortplantingsstelsel van het echtpaar buiten de zwangerschap te onderzoeken.
Lees ook: Gewoonlijke miskraam - Oorzaken
Diagnostics gewone miskraam
Diagnostische evaluatie moet het karyotype van moeder en vader, beoordeling van de anatomie van de baarmoeder en evaluatie van schildklierdisfunctie, APS en bepaalde vormen van trombofilie omvatten. Bij sommige vrouwen kan het nodig zijn om te testen op insulineresistentie, ovariële reserve, antithyroid antistoffen en prolactineafwijkingen.
Wat moeten we onderzoeken?
Welke tests zijn nodig?
Met wie kun je contact opnemen?
Behandeling gewone miskraam
Behandeling van een dreigende miskraam bij patiënten met een habituele miskraam (symptomatische therapie)
In de vroege stadia van de zwangerschap, wanneer er bij vrouwen met een herhaalde miskraam trekkerige, zeurende pijn in de onderbuik en onderrug optreedt, dient naast pathogenetische therapie een behandeling te worden uitgevoerd die gericht is op het normaliseren van de baarmoedertonus. Tot 12 weken zwangerschap omvat de therapie:
- halfbedrust;
- fysieke en seksuele vrede;
- krampstillende medicijnen:
- drotaverinehydrochloride in een dosering van 40 mg 2-3 maal daags intramusculair of 40 mg 3 maal daags oraal;
- papaverinehydrochloride in een dosering van 20–40 mg 2 maal daags rectaal of 40 mg 2–3 maal daags oraal;
- Magnesiumpreparaat - 1 tablet bevat 500 mg magnesiumlactaat (waarvan 48 mg magnesium) in combinatie met 125 mg pyridoxine; de gemiddelde dagdosering is 4 tabletten - 1 tablet 's ochtends en 's middags en 2 tabletten 's avonds. De behandelingsduur wordt individueel bepaald, afhankelijk van de symptomen van een dreigende miskraam.
Bij een gedeeltelijke loslating van het chorion of de placenta (tot 20 weken zwangerschap) wordt, samen met de krampstillende therapie, een hemostatische therapie uitgevoerd met calciumpreparaten in een dosis van 1000 mg/dag, natriumethamsylaat in een dosis van 250 mg 3 maal daags oraal of, bij ernstige bloedingen, 250 mg 3 maal daags intramusculair.
Bij hevige bloedingen wordt tranexaminezuur intraveneus toegediend via een infuus met 5–10 ml/dag in 200 ml van een 0,9% natriumchloride-oplossing voor hemostatische doeleinden. Vervolgens wordt overgegaan op tabletten met een dosering van 250 mg 3 maal daags totdat de bloeding stopt.
Bij retrochoriële en retroplacentaire hematomen in het organisatiestadium wordt een complex preparaat gebruikt, bevattende bromelaïne 45 mg, papaïne 60 mg, pantheatine 100 mg, chymotrypsine 1 mg, trypsine 24 mg, alfa-amylase 10 mg, lipase 10 mg, ascorbinezuur + rutoside 50 mg, 3 tabletten 3 maal daags 30 minuten voor de maaltijd, een kuur van 14 dagen.
Indien er bij 16–20 weken zwangerschap sprake is van uitgesproken tonische samentrekkingen van de baarmoeder, en krampstillende middelen niet effectief zijn, wordt indomethacine rectaal of oraal toegediend in een dosering van maximaal 200 mg/dag, gedurende een kuur van maximaal 1000 mg: 1e dag - 200 mg (50 mg 4 maal per dag in tabletten of 1 zetpil 2 maal per dag), 2–3e dag 50 mg 3 maal per dag, 4–6e dag 50 mg 2 maal per dag, 7–8e dag - 50 mg 's avonds.
Het voorkomen
Vrouwen met een voorgeschiedenis van twee of meer miskramen of vroeggeboortes wordt geadviseerd zich vóór de volgende zwangerschap te laten onderzoeken om de oorzaken te achterhalen, de aandoeningen te corrigeren en verdere complicaties te voorkomen. Preventiemethoden zijn afhankelijk van de oorzaken die ten grondslag liggen aan de miskraam.
Prognose
De prognose hangt af van de onderliggende oorzaak van het zwangerschapsverlies en het aantal eerdere miskramen. Met identificatie van de oorzaak, correctie van afwijkingen buiten de zwangerschap en monitoring tijdens de zwangerschap, bereikt de geboorte van levensvatbare kinderen bij paren met een herhaalde miskraam 95-97%. Patiënten en artsen kunnen zich bemoedigd voelen door de over het algemeen goede prognose, aangezien de kans dat de patiënt de volgende zwangerschap uitdraagt, zelfs na vier opeenvolgende miskramen, meer dan 60-65% bedraagt.


 [
[