Medisch expert van het artikel
Nieuwe publicaties
Osteoporose na de overgang
Laatst beoordeeld: 04.07.2025

Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
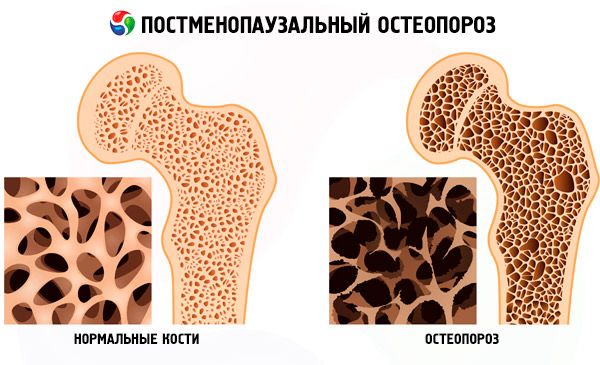
Postmenopauzale osteoporose is een multifactoriële systemische skeletziekte die wordt gekenmerkt door een afname van de botmassa en verstoring van de microarchitectuur van botweefsel, wat leidt tot verhoogde botfragiliteit en die ontstaat na een natuurlijke of chirurgische menopauze.
Epidemiologie
Osteoporose staat op de vierde plaats, na cardiovasculaire, oncologische en respiratoire aandoeningen. De incidentie van postmenopauzale osteoporose in ontwikkelde landen bedraagt 25-40%, met een overwicht onder blanke vrouwen. De incidentie van osteoporose bij vrouwen ouder dan 50 is 23,6%.
Risicofactoren
Patiënten met een medische voorgeschiedenis die risicofactoren voor osteoporose aan het licht brengt, dienen onderzocht te worden op postmenopauzale osteoporose:
- geschiedenis van botbreuken;
- aanwezigheid van osteoporose bij naaste familieleden;
- ouderdom;
- laag lichaamsgewicht (body mass index minder dan 20);
- late menarche (na 15 jaar);
- vroege menopauze (vóór 45 jaar);
- bilaterale ovariëctomie (vooral op jonge leeftijd);
- langdurige (meer dan 1 jaar) amenorroe of periodes van amenorroe en/of oligomenorroe;
- meer dan 3 geboorten tijdens de vruchtbare leeftijd;
- langdurige lactatie (langer dan 6 maanden);
- vitamine D-tekort;
- verminderde calciuminname;
- misbruik van alcohol, koffie, roken;
- overmatige fysieke activiteit;
- sedentaire levensstijl.
Symptomen postmenopauzale osteoporose
De symptomen van osteoporose zijn vrij beperkt. De ziekte wordt gekenmerkt door pijn in de wervelkolom, het bekkengebied en het scheenbeen, fracturen van de sponsachtige botten (compressiefracturen van de wervels, fracturen van het distale spaakbeen, enkels en femurhals). Naarmate osteoporose vordert, treedt vervorming van de wervellichamen op, neemt de spierzwakte toe, veranderen de houding (er ontstaat kyfose in de thoracale wervelkolom), wordt de beweging in de lumbale wervelkolom beperkt en neemt de lichaamslengte af.
Vormen
Er wordt onderscheid gemaakt tussen primaire en secundaire osteoporose. Primaire osteoporose ontstaat tijdens de menopauze. Secundaire osteoporose treedt op tegen de achtergrond van de volgende aandoeningen:
- endocriene ziekten (hyperthyreoïdie, hypoparathyreoïdie, hypercorticisme, diabetes, hypogonadisme);
- chronisch nierfalen;
- ziekten van het maag-darmkanaal, waarbij de opname van calcium in de darm verminderd is;
- langdurige immobilisatie;
- voedingstekorten (vitamine D-tekort, verminderde calciuminname);
- overmatig alcoholgebruik, koffiegebruik, roken;
- langdurig gebruik van corticosteroïden, heparine, anti-epileptica.
 [ 20 ]
[ 20 ]
Diagnostics postmenopauzale osteoporose
- Om de diagnose osteoporose of osteopenie te bevestigen, moet de botmineraaldichtheid (BMD) worden bepaald met behulp van botdensitometrie. De gouden standaard onder botdensitometriemethoden is dual-energy röntgendensitometrie.
- Er bestaan ook enkelfotonendensitometers voor het meten van de BMD van de hand, het distale deel van de onderarm en het scheenbeen. Er moet echter rekening mee worden gehouden dat de BMD-indicatoren van de distale botdelen bij de meeste vrouwen in de overgangsfase weinig afwijken van die in de norm en niet altijd leeftijdsgebonden metabolische veranderingen weerspiegelen.
- Ook echografie van het calcaneus wordt gebruikt om osteoporose te diagnosticeren.
- Röntgendiagnostiek heeft alleen zin als er sprake is van een verlies van meer dan 30% botmassa.
- Biochemische markers van botresorptie in urine:
- ioniserend calcium/creatinine;
- hydroxyproline/creatinine;
- structurele componenten van collageen type I (pyridoline en deoxypyrininoline);
- alkalische fosfatase in het bot.
- Serum osteocalcine.
Wat moeten we onderzoeken?
Hoe te onderzoeken?
Differentiële diagnose
Differentiële diagnostiek wordt uitgevoerd bij aanwezigheid van:
- endocriene ziekten (hyperthyreoïdie, hypoparathyreoïdie, hypercorticisme, diabetes, hypogonadisme);
- chronisch nierfalen;
- ziekten van het maag-darmkanaal, waarbij de opname van calcium in de darm verminderd is;
- langdurige immobilisatie;
- voedingstekorten (vitamine D-tekort, verminderde calciuminname);
- overmatig alcoholgebruik, koffiegebruik, roken;
- langdurig gebruik van corticosteroïden, heparine, anti-epileptica.
Met wie kun je contact opnemen?
Behandeling postmenopauzale osteoporose
Het doel van de behandeling van postmenopauzale osteoporose is om de botafbraakprocessen te blokkeren en de botremodelleringsprocessen (botvorming) te activeren.
Niet-medicamenteuze behandeling van postmenopauzale osteoporose
Bij osteoporose is een actieve, gezonde levensstijl met matige lichaamsbeweging aan te raden. Vermijd vooral plotselinge bewegingen, vallen en het tillen van zware voorwerpen.
Het dieet moet voedingsmiddelen bevatten die rijk zijn aan calcium (vis, zeevruchten, melk). Ook alcohol en koffie moeten worden vermeden. Ook moet worden gestopt met roken.
Medicamenteuze therapie voor postmenopauzale osteoporose
Bij postmenopauzale osteoporose wordt pathogene systemische hormoonvervangingstherapie toegepast. Ook geneesmiddelen uit andere groepen worden gebruikt.
- Calcitonine 50 IE subcutaan of intramusculair om de dag of 50 IE intranasaal 2 keer per dag, kuur van 3 weken tot 3 maanden bij minimale osteoporosesymptomen of als onderhoudstherapie. Bij ernstige osteoporose en wervelfracturen wordt aanbevolen de dosering te verhogen tot 100 IE per dag subcutaan of intramusculair 1 keer per dag gedurende 1 week, daarna 50 IE dagelijks of om de dag gedurende 2-3 weken.
- Bisfosfonaten (etidroninezuur) 5–7 mg/kg lichaamsgewicht gedurende 2 weken, elke 3 maanden.
- Alendroninezuur 1 capsule eenmaal per week.
- Calciumcarbonaat (1000 mg) in combinatie met cholecalciferol (800 IE). Het geneesmiddel is geïndiceerd voor zowel de preventie van osteoporose en fracturen als voor de complexe behandeling van osteoporose in combinatie met calcitonine of bisfosfonaat. Het gebruik van calciumcarbonaat met cholecalciferol is levenslang geïndiceerd.
- Tamoxifen of raloxifene, 1 tablet eenmaal daags gedurende maximaal 5 jaar, wordt meestal voorgeschreven bij borstkanker en osteoporose. De medicijnen hebben geen anti-oestrogene werking, maar hebben een oestrogeenachtig effect op botweefsel, wat resulteert in een toename van de botdichtheid (BMD).
 [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ]
[ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ]
Chirurgische behandeling van postmenopauzale osteoporose
Niet gebruiken bij deze ziekte.
Patiënteneducatie
Het is noodzakelijk om de patiënt uit te leggen dat het moeilijker is om botweefsel te herstellen dan te behouden. De maximale botmassa wordt bereikt op de leeftijd van 20-30 jaar, en drie belangrijke beschermende factoren - fysieke activiteit, voldoende voeding en normale geslachtshormoonspiegels - zijn noodzakelijke voorwaarden voor het behoud ervan.
Verdere behandeling van de patiënt
De behandeling van postmenopauzale osteoporose is langdurig. Het is noodzakelijk om de botdichtheid eenmaal per jaar te controleren met behulp van botdensitometrie.
Voor een dynamische beoordeling van de effectiviteit van de behandeling wordt aanbevolen om markers voor de vorming van botweefsel te bepalen:
- serum osteocalcine;
- alkalische fosfatase iso-enzym;
- procollageenpeptiden.
Het voorkomen
Om osteoporose te voorkomen, is het raadzaam om een evenwichtige voeding met voldoende calcium te eten en slechte gewoonten af te leren. Indien de calciuminname via de voeding onvoldoende is, wordt aanvullende inname van calciumpreparaten in combinatie met vitamine D3 aanbevolen.
Vroegtijdige toediening van hormoonvervangingstherapie in de perimenopauze of na een totale ovariëctomie voorkomt postmenopauzale osteoporose, omdat de botremodellering afhankelijk is van de spiegel van geslachtshormonen (oestrogenen, progesteron, testosteron, androsteendion, dehydroepiandrosteronsulfaat) in het vrouwelijk lichaam.
 [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ], [ 40 ], [ 41 ]
[ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ], [ 40 ], [ 41 ]
Prognose
Twijfelachtig, aangezien het moeilijker is om botweefsel te herstellen dan te behouden. Het handhaven van voldoende geslachtshormoonspiegels bij vrouwen tijdens de menopauze en adequate therapie verminderen het risico op progressie van postmenopauzale osteoporose aanzienlijk.

