Medisch expert van het artikel
Nieuwe publicaties
Atherosclerose van de halsslagaders
Laatst beoordeeld: 04.07.2025

Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
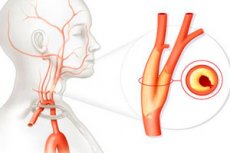
Van de vele vaatziekten komt atherosclerose van de halsslagaders veel voor. Dit is een chronische aandoening die gepaard gaat met een verstoring van de cholesterolstofwisseling en die levensbedreigende complicaties met zich mee kan brengen. De ziekte ontwikkelt zich langzaam, progressief en is vaak asymptomatisch. De meest voorkomende complicatie is een ischemische beroerte.
Epidemiologie
Zonder de mogelijke oorzaken van carotis-atherosclerose te beïnvloeden, vindt er bij een aanleg voor de ziekte een geleidelijke afzetting van cholesterol plaats op de interne vaatwanden. Klinische tekenen van schade verschijnen wanneer het arteriële bloedvat met meer dan 50% vernauwd is: dit is het moment waarop patiënten medische hulp moeten zoeken.
Atherosclerotische afzettingen vullen meestal het cervicale deel van de halsslagader en zijn van geringe lengte. De ernst van het pathologische proces wordt beoordeeld aan de hand van de mate van vernauwing van het vaatlumen ten opzichte van het normale deel van het vat achter het aangetaste gebied.
Talrijke studies door wetenschappers hebben aangetoond dat bij stenose van de inwendige halsslagader die 70% van het lumen overschrijdt, het risico op ischemische beroerte 5 keer toeneemt. De bloedtoevoer naar de hersenen vindt voornamelijk plaats via een paar inwendige halsslagaders en een paar wervelslagaders. Bij arteriële stenose die 70% van het lumen overschrijdt, worden de basisparameters van de bloedstroom verstoord, wat leidt tot de vorming van microtrombi, schade aan de inwendige vaatwand, instabiliteit van atherosclerotische afzettingen en hun loslating. Door langs het vat te bewegen, komen pathologische elementen erin vast te zitten, wat leidt tot ischemie van het overeenkomstige gebied van de hersenen en tot onherstelbare schade. [ 1 ]
Atherosclerose van de halsslagaders is een van de aandoeningen die deel uitmaken van de structuur van cerebrovasculaire aandoeningen, die in veel gevallen tot de dood leiden. De aandoening komt voor bij 6.000 gevallen per honderdduizend inwoners. De overgrote meerderheid van de patiënten is ouder dan 55 jaar.
Meestal treft de ziekte:
- de bifurcatiezone waar de halsslagader zich vertakt in de interne en externe halsslagader;
- de opening van de inwendige halsslagader (het deel dat het dichtst bij het vertakkingspunt ligt);
- opening van de wervelslagaders;
- sifon van de inwendige halsslagader (het bochtige gebied bij de ingang van de schedel).
Deze lokalisatie komt doordat er op deze plekken sprake is van stromingsturbulentie, waardoor de kans op schade aan de binnenwand van de vaten toeneemt.
Oorzaken atherosclerose van de halsslagader
Atherosclerose van de halsslagaders kan zich onder invloed van vele oorzaken ontwikkelen, bijvoorbeeld:
- verstoring van het vetmetabolisme, verhoogde niveaus van totaal cholesterol en low-density lipoproteïnen, verlaagde niveaus van high-density lipoproteïnen;
- systematische verhoging van de bloeddruk, hypertensie;
- diabetes mellitus, langdurig hoge bloedglucosewaarden;
- overgewicht, lichamelijke inactiviteit;
- roken, andere slechte gewoonten;
- slechte voeding, overmatige consumptie van dierlijke vetten tegen de achtergrond van een tekort aan plantaardige producten, misbruik van fastfood en halffabricaten van lage kwaliteit;
- regelmatige stress, enz.
Het is belangrijk om op te merken dat alle oorzaken van atherosclerose van de halsslagader nog onbekend zijn en nog steeds worden onderzocht. Wetenschappers noemen langdurige hyperlipidemie als de onderliggende oorzaak, die leidt tot de ophoping van cholesterolplaques op de wanden van de slagaders. Daarnaast is er pariëtale afzetting van bindweefseldraden en calciumzouten. De plaques nemen geleidelijk toe, veranderen van vorm en blokkeren het bloedlumen.
Genetische aanleg speelt een belangrijke rol bij de aanvankelijke toename van het gehalte aan ‘slechte’ cholesterol en triglyceriden, en over het algemeen verergert de situatie met het optreden van chronische ziekten die stoornissen in de mineraal-vetstofwisseling verergeren. [ 2 ] Tot dergelijke chronische pathologieën behoren:
- Hypertensie, langdurig gebruik van medicijnen die de bloeddruk verlagen (antihypertensiva hebben een negatieve invloed op het verloop van lipidenprocessen).
- Diabetes mellitus (met name de insuline-afhankelijke vorm) leidt tot de vroegtijdige ontwikkeling van atherosclerose, wat wordt veroorzaakt door verstoringen in de vetstofwisseling, een toename van het gehalte aan atherogene lipoproteïnen in het bloed en een verhoogde productie van collageen met daaropvolgende afzetting op de vaatwanden.
- Schildklieraandoeningen en hypothyreoïdie gaan gepaard met ernstige cholesterolemie tegen een achtergrond van normale niveaus van β-lipoproteïnen.
- Jichtartritis gaat bijna altijd gepaard met hyperlipidemie, een stoornis in de mineraal-vetstofwisseling.
- Infectieuze en ontstekingsprocessen, zoals het herpes simplex-virus en het cytomegalovirus, veroorzaken vaak achtergrondstoornissen in de lipidenstofwisseling (in ongeveer 65% van de gevallen).
Risicofactoren
Factoren die een indirecte invloed hebben op de ontwikkeling van carotisarterie-atherosclerose kunnen worden onderverdeeld in de volgende categorieën:
- Blijvende factoren die niet geëlimineerd kunnen worden.
- Tijdelijke factoren die geëlimineerd kunnen worden.
- Mogelijk voorbijgaande factoren die gedeeltelijk kunnen worden geëlimineerd.
De eerste categorie constante factoren omvat het volgende:
- Leeftijd, omdat het risico op atherosclerotische veranderingen aanzienlijk toeneemt met de leeftijd. Atherosclerose van de halsslagaders komt vooral vaak voor bij patiënten ouder dan 45 jaar.
- Mannelijk geslacht, aangezien mannen vatbaar zijn voor een eerder begin van atherosclerose. Bovendien komt de ziekte veel vaker voor bij mannen, wat mogelijk te wijten is aan een hoger percentage schadelijke mannelijke gewoonten, zoals een grotere neiging tot het eten van vet voedsel.
- Ongunstige erfelijkheid, omdat atherosclerose vaak via familielijnen wordt doorgegeven. Als bij ouders carotisarterie-atherosclerose is vastgesteld, hebben kinderen een verhoogd risico om de ziekte al vroeg te ontwikkelen (vóór hun 50e). [ 3 ], [ 4 ]
De tweede categorie van voorbijgaande factoren omvat de factoren die ieder mens zelfstandig kan elimineren door zijn/haar levensstijl te veranderen:
- Roken, dat gepaard gaat met een zeer negatief effect van teer en nicotine op de vaatwanden. Dit geldt zowel voor zware rokers als voor passieve rokers die jarenlang sigarettenrook inhaleren en zelf niet roken.
- Slechte voeding, in verband met de overmatige consumptie van dierlijke vetten en voedingsmiddelen met een hoog cholesterolgehalte.
- Een sedentaire levensstijl, die bijdraagt aan de verstoring van het lipidenmetabolisme en het ontstaan van andere oorzakelijke pathologieën (obesitas, diabetes, enz.).
De derde categorie omvat factoren die gedeeltelijk kunnen worden geëlimineerd – bijvoorbeeld door bestaande ziekten te behandelen en ze onder controle te krijgen om terugval te voorkomen. Uitlokkende ziekten kunnen zijn:
- Hypertensie, wat leidt tot verhoogde permeabiliteit van de vaatwand, vorming van een afsluitende plaque en verslechtering van de elasticiteit van de halsslagaders.
- Een stoornis van de lipidenstofwisseling, gekenmerkt door hoge niveaus cholesterol en triglyceriden.
- Diabetes en obesitas, gepaard gaande met dezelfde stoornis in de vetstofwisseling.
- Giftige en infectieuze effecten die de binnenwanden van de bloedvaten beschadigen, wat bijdraagt aan de afzetting van atherosclerotische plaques op de bloedvaten.
Het is van groot belang om de belangrijkste factoren te kennen die kunnen bijdragen aan de ontwikkeling van atherosclerose van de halsslagaders. Dit is allereerst noodzakelijk om de basisprincipes van ziektepreventie te begrijpen, namelijk het vertragen en verlichten van het verloop ervan. [ 5 ], [ 6 ]
Pathogenese
De term "atherosclerose" is een combinatie van twee woorden: athero (pap) en sclerose (hard). Naarmate de pathologie zich ontwikkelt, zetten cholesterol, celafbraakproducten, calciumzouten en andere componenten zich af in de bloedvaten. De ziekte ontwikkelt zich langzaam, maar vordert gestaag, wat vooral merkbaar is bij patiënten met een hoog cholesterolgehalte in het bloed, hoge bloeddruk, diabetes, enz. De impact van elke schadelijke factor op de vaatwand brengt een lokale ontstekingsreactie met zich mee. Lymfocyten dringen het beschadigde gebied binnen via de bloedsomloop, waar de ontsteking begint. Zo probeert het lichaam de schade te verwerken. Geleidelijk aan wordt in dit gebied nieuw weefsel gevormd, dat cholesterol uit de bloedbaan kan aantrekken. Wanneer cholesterol zich op de vaatwand nestelt, oxideert het. Lymfocyten vangen geoxideerd cholesterol op en sterven af, waarbij stoffen vrijkomen die bijdragen aan een nieuwe cyclus van ontsteking. Wisselende pathologische processen veroorzaken de vorming en groei van atherosclerotische gezwellen, waardoor het vaatlumen geleidelijk wordt geblokkeerd. [ 7 ]
Triglyceriden, cholesterol en lipoproteïnen spelen een rol bij de pathogenese van coronaire hartziekten, met name atherosclerose. [ 8 ], [ 9 ] Er is aangetoond dat verlaagde concentraties van lipoproteïnen met hoge dichtheid (HDL) en verhoogde triglyceriden verantwoordelijk zijn voor het ontstaan van atherosclerotische laesies. [ 10 ] In de aanbevelingen van het National Cholesterol Education Program wordt een HDL-niveau onder 1 mmol/L beschouwd als de drempelwaarde waaronder patiënten worden beschouwd als risicovol voor het ontwikkelen van coronaire hartziekten.
De halsslagaders zijn de belangrijkste bloedvaten in het menselijk lichaam. Alle structuren in het hoofd worden door deze slagaders van bloed voorzien, inclusief de hersenen, die minstens 1/5 van de totale hoeveelheid zuurstof in de bloedbaan verbruiken. Vernauwing van het lumen van de halsslagaders is onvermijdelijk en heeft een zeer negatieve invloed op de hersenfunctie.
Normaal gesproken heeft een gezond bloedvat een gladde binnenwand, zonder beschadigingen of extra insluitsels. Wanneer cholesterolplaques zich afzetten, wijzen ze op de ontwikkeling van atherosclerose: de samenstelling van plaques bestaat meestal uit calcium-vetafzettingen. Naarmate de pathologische formaties groter worden, wordt de bloedstroom in de halsslagaders verstoord.
Atherosclerotische veranderingen in de halsslagaders zijn doorgaans niet primair en treden op na beschadiging van andere arteriële vaten. De vroege stadia van de ziekte zijn niet stenoseachtig van aard en leiden niet tot vernauwing van het vaatlumen. Naarmate de ziekte echter vordert, verergert de situatie en raakt de cerebrale trofie verstoord, wat verder kan worden gecompliceerd door een ischemische of hersenbloeding.
De halsslagaders moeten constant werken, omdat de hersenen altijd zuurstof en voedingsstoffen nodig hebben. Onder invloed van vele factoren ontstaat echter atherosclerose, verslechtert de bloedstroom en ontstaat er een voedingstekort in de hersenen. [ 11 ]
Symptomen atherosclerose van de halsslagader
De aanwezigheid van atherosclerose van de halsslagaders wordt niet altijd vermoed, omdat de pathologie vaak vrijwel asymptomatisch verloopt, of de symptomen gevarieerd en aspecifiek zijn. Bij de meeste patiënten treden de eerste tekenen pas op na een aanzienlijke verstopping van de slagader, d.w.z. in de late ontwikkelingsfase. Rekening houdend hiermee proberen artsen aandacht te besteden aan risicofactoren om atherosclerose snel te kunnen vermoeden en een passende behandeling voor te schrijven. Duidelijke tekenen van de ziekte kunnen zijn: ischemische beroertes van verschillende omvang en algemene cerebrale manifestaties.
- TIA's (Transient Ischaemic Attacks) ontwikkelen zich wanneer kleine deeltjes atherosclerotische afzettingen afbreken en een klein bloedvat in de hersenen blokkeren dat een bepaald hersengebied van bloed voorziet. Dit gebied krijgt geen voeding meer en sterft af. Mogelijke symptomen zijn onder andere tijdelijke verlamming van de ledematen (die enkele minuten tot enkele uren aanhoudt), spraak- en geheugenproblemen, plotselinge tijdelijke verslechtering van het gezichtsvermogen in één oog, plotselinge duizeligheid en flauwvallen. Het optreden van dergelijke aanvallen is een ernstige indicatie voor het risico op een beroerte in de nabije toekomst. Om complicaties te voorkomen, dient de patiënt onmiddellijk een arts te raadplegen.
- Acute ischemische cerebrale circulatiestoornis is een ongunstig gevolg van acute afsluiting van de inwendige halsslagader en leidt tot het afsterven van zenuwcellen met gedeeltelijk verlies van hersenfuncties. Een op de drie patiënten overlijdt en elke tweede raakt ernstig gehandicapt.
- Chronisch cerebraal circulatoir falen wordt veroorzaakt door een tekort aan bloedtoevoer naar hersenstructuren, veroorzaakt door arteriële stenose. Hersencellen raken overbelast, wat de werking van intracellulaire mechanismen en intercellulaire verbindingen beïnvloedt. De symptomen zijn niet specifiek te noemen: patiënten klagen over een ruisend gevoel in het hoofd, frequente duizeligheid, het verschijnen van "vliegjes" in de ogen, een onvaste gang, enz.
Eerste tekenen
De intensiteit en rijkdom van het klinische beeld kunnen variëren, maar de meest voorkomende symptomen zijn:
- Hoofdpijn wordt ervaren door de overgrote meerderheid van de patiënten met atherosclerose van de halsslagader. Het optreden ervan wijst op een voedingstekort in de hersenstructuren, wat gepaard gaat met onvoldoende bloedtoevoer. Aanvankelijk melden patiënten episodisch, voorbijgaand ongemak. Na verloop van tijd neemt de pijn toe, worden de aanvallen langer en frequenter en beginnen ze meerdere keren per dag te irriteren. Na inname van pijnstillers verdwijnt het probleem niet volledig en slechts kortstondig. Pijnkenmerken: stekend, borend, drukkend, met overwegend lokalisatie in het voorhoofd, de slapen en de kruin (soms over het hele hoofd).
- Duizeligheid kan op zichzelf voorkomen of in combinatie met een hoofdpijnaanval. Dit symptoom wijst op een toenemende trofische stoornis in de hersenstructuren, evenals problemen in de frontotemporale kwabben en de kleine hersenen. Bovendien kan de ruimtelijke oriëntatie verstoord zijn en kunnen de prestaties afnemen. In vergevorderde gevallen probeert de patiënt meer te gaan liggen om de aandoening te verlichten. Een aanval van duizeligheid kan 2-3 minuten tot enkele uren duren. De frequentie is individueel. Naarmate de situatie verergert, verergert het symptoom.
- Paroxysmale misselijkheid en braken zonder verlichting zijn ook een teken van een voedingstekort in de hersenen. Braken komt meestal eenmalig voor, minder vaak meervoudig.
- De toestand van asthenie, vermoeidheid en soms slaperigheid manifesteert zich tegen de achtergrond van een daling of stijging van de bloeddruk. Zwakte en uitputting kunnen op elk moment van de dag optreden, zelfs 's ochtends na het ontwaken. De aandoening gaat vaak gepaard met algemene remming, verslechtering van externe reacties en onoplettendheid. Om gevaarlijke situaties te vermijden, wordt dergelijke patiënten afgeraden om auto te rijden, met verschillende machines te werken of simpelweg het huis zonder begeleiding te verlaten.
- Slaapstoornissen uiten zich in frequente ontwakingen, waarna het moeilijk is om in slaap te vallen. 's Ochtends voelt de patiënt zich uitgeput, niet uitgerust, en dit houdt lang aan. Zonder behandeling is er geen sprake van zelfstandig functioneel herstel van het zenuwstelsel.
- Progressieve psychische stoornissen manifesteren zich meestal in neurotische syndromen: obsessief-compulsieve stoornissen, hypochondrische stoornissen en angststoornissen. Patiënten lijden aan diepe en langdurige depressies die niet vatbaar zijn voor psychotherapeutische correctie. Bij organische hersenschade wordt de serotonineproductie onderdrukt, wat een passende behandeling vereist. Zonder directe behandeling van carotisarteriosclerose is functioneel herstel echter niet mogelijk.
- Myasthenie treedt op wanneer er sprake is van verstoringen in de frontale kwab. Patiënten ervaren spierstijfheid (spanning) tegen een achtergrond van verminderde motoriek. Men ervaart moeilijkheden bij het opstaan uit bed, lopen, enz.
- Intellectuele problemen en geheugenverlies worden in de vroege stadia bij ongeveer 4 op de 10 gevallen vastgesteld. En naarmate het pathologische proces vordert, worden bij 98% van de patiënten psychische stoornissen vastgesteld. Symptomatische stoornissen zoals regelmatige vergeetachtigheid, mentale retardatie, verstrooidheid worden opgemerkt. Een persoon kan zich niet lang concentreren, denkt lang na, verliest het vermogen om te multitasken. De ontwikkeling van dementie is onwaarschijnlijk, maar zelfs lichte cognitieve stoornissen hebben een negatieve invloed op de kwaliteit van leven. Dergelijke veranderingen zijn vooral merkbaar bij mensen van wie de professionele activiteiten gepaard gaan met mentale stress. [ 12 ], [ 13 ], [ 14 ]
- Gevoelloosheid in de ledematen, verlamming, onvermogen om motorische activiteiten uit te voeren, verslechtering van de tastgevoeligheid komen zelden voor en treden slechts bij 1,5% van de gevallen op (met ontwikkeling van aandoeningen vóór een beroerte).
- Problemen met zien en horen uiten zich in de vorm van verlies van zichtbare zones (scotoom), een verkeerde kleurwaarneming, verlies van het vermogen om afstanden tot een object in te schatten, bilateraal verlies van het gezichtsvermogen (voorbijgaande blindheid). Bij gehoorstoornissen domineren symptomen zoals verlies van gehoorgevoeligheid en het optreden van oorsuizen.
- Neurologische aandoeningen worden gedetecteerd in de vorm van onvoorspelbare agressiviteit, huilerigheid en hallucinaties. Deze aandoeningen treden op in aanvallen en verdwijnen na korte tijd.
- Problemen met de potentie bij mannen, stoornissen in de menstruatiecyclus bij vrouwen en voortplantingsstoornissen gaan meestal gepaard met een daling van de neurotransmitters en hormonen in het lichaam, en een onvoldoende werking van de hypofyse en hypothalamus. De symptomen verergeren in de loop der jaren aanzienlijk, wat te wijten is aan een toenemend tekort aan oestrogenen en androgenen.
Initiële manifestaties van atherosclerose van de halsslagaders
De klinische symptomen zijn grotendeels afhankelijk van het stadium waarin de ziekte zich bevindt:
- In de beginfase van de ontwikkeling van atherosclerose van de halsslagaders kan het probleem zich pas voordoen na fysieke activiteit of emotionele overbelasting, met het verdwijnen van de symptomen in rust. Patiënten klagen over toegenomen vermoeidheid, lethargie, zwakte en concentratieproblemen. Sommige patiënten hebben slaapstoornissen - voornamelijk slapeloosheid, gevolgd door slaperigheid overdag. Hoofdpijn, lawaai en geheugenproblemen zijn kenmerkend.
- Naarmate het pathologische proces vordert, kunnen het gehoor en het gezichtsvermogen aangetast raken, kunnen er parese en verlammingen optreden, kan er hoofdpijn en duizeligheid optreden, kan de stemming onstabiel worden en kunnen er depressieve toestanden ontstaan.
- In vergevorderde gevallen treedt er een verstoring op van de functies van de ledematen en sommige organen, en ontwikkelen zich ischemische processen. Het vermogen om zich in ruimte en tijd te oriënteren gaat verloren en het geheugen lijdt er vaak onder. Deze aandoeningen worden onomkeerbaar.
Stages
Momenteel onderscheiden specialisten de volgende basisstadia van de ziekte:
- Vorming van lipide-elementen en -banden. De eerste fase bestaat uit beschadiging van de endotheellaag van het arteriële vat, retentie en accumulatie van cholesteroldeeltjes in de beschadigde niches. Een verergerende factor in dit geval is hoge bloeddruk. Lipoproteïnemoleculen worden door macrofagen opgenomen en omgezet in schuimcellen.
- Vorming van een vezelachtig element. Naarmate schuimcellen zich ophopen, komen groeifactoren vrij, wat leidt tot een krachtige deling van gladde spiervezelcellen en de productie van elastine- en collageenvezels. Er vormt zich een stabiele plaque, bedekt met een dichte vezelkapsel met een zachte, vette kern. Geleidelijk neemt de plaque toe en vernauwt het vaatlumen.
- Plaquevergroting. Naarmate het pathologische proces vordert, neemt de vettige kern toe, wordt het vezelkapsel dunner, ontstaan er trombi en raakt het arteriële lumen geblokkeerd.
Als we het over de arteria carotis interna hebben, kan het trombotische element in de wand afbreken, waardoor bloedvaten met een kleinere diameter geblokkeerd raken. Vaak is dit de arteria cerebri media anterior, en ontstaat er een ischemische beroerte.
Vormen
Atherosclerose kan verschillende oorzaken hebben, bijvoorbeeld:
- hemodynamisch - als het optreedt als gevolg van een langdurige verhoging van de bloeddruk;
- metabolisch – als het ontstaat als gevolg van stofwisselingsstoornissen (stoornissen in de koolhydraat- of lipidenstofwisseling, of endocriene ziekten);
- gemengd – in het geval van ontwikkeling als resultaat van de gecombineerde werking van de genoemde factoren.
Bovendien kan de ziekte stenotisch en niet-stenotisch zijn, afhankelijk van het stadium van ontwikkeling van de pathologie. Niet-stenotische atherosclerose van de halsslagaders manifesteert zich praktisch op geen enkele manier: de term betekent dat de verstopping van het lumen door cholesterolafzettingen niet meer dan 50% bedraagt. Deze pathologie kan alleen worden vermoed door een licht systolisch geluid in het gebied van de vaatprojectie. In sommige gevallen is conservatieve behandeling noodzakelijk.
Stenose van de halsslagaders is het volgende stadium van de ziekte, waarbij het arteriële lumen voor meer dan 50% geblokkeerd is. Tekenen van cerebrale "uithongering" treden op met verdere geleidelijke ontwikkeling van chronische ischemie of discirculatoire encefalopathie. Het laatste stadium van stenose is afsluiting van de halsslagader.
De criteria voor classificatie van arteriële stenose zijn als volgt gedefinieerd: normaal (<40%), lichte tot matige stenose (40–70%) en ernstige stenose (>70%).
Atherosclerose is sluipend omdat het aanvankelijk asymptomatisch is: de patiënt vermoedt niets totdat er acute pathologische aandoeningen optreden. [ 15 ], [ 16 ] De cognitieve functie hangt grotendeels af van de mate van carotisarteriestenose. Patiënten met ernstige carotisarteriestenose hadden altijd een lagere minimale mentale statusscore vergeleken met de groep met lichte tot matige carotisarteriestenose (40–70%). [ 17 ] Patiënten met carotisarteriestenose ervoeren vaak lichte cognitieve problemen, maar niet ernstig genoeg om dagelijkse activiteiten te beïnvloeden. [ 18 ]
Afhankelijk van de lokalisatie van de laesie zijn er de volgende typen atherosclerotische laesies van de halsslagaders:
- Atherosclerose van de arteria carotis interna is een beschadiging van de gepaarde grote slagader van de hals en het hoofd, die zich vanaf de vertakkingszone van de arteria carotis communis splitst in een interne en een externe tak. De arteria carotis interna bestaat op zijn beurt uit verschillende segmenten: het cervicale segment, het rotssegment, het segment van de opengesneden opening, en het caverneuze, wigvormige, supracuneuze en communicerende segment.
- Atrosclerose van de arteria carotis externa is een beschadiging van het gedeelte vanaf de arteria carotis communis ter hoogte van de bovenrand van het schildkraakbeen naar boven, achter de musculus digastricus en musculus stylohyoideus. Ter hoogte van de hals van de processus mandibulare splitst de arteria carotis externa zich in de arteria temporalis superficialis en de arteria maxillaris superior. De arteria carotis externa heeft op zijn beurt een voorste, achterste, mediale en terminale tak.
- Atherosclerose van de arteria carotis communis is een beschadiging van een gepaard bloedvat dat begint in de borstkas, verticaal oploopt en uitmondt in de cervicale regio. De arterie is vervolgens gelokaliseerd in het gebied van het voorste deel van de dwarsuitsteeksels van de halswervels, aan de zijkant van de slokdarm en de luchtpijp, achter de musculus sternocleidomastoideus en de pretracheale plaat van de cervicale fascia. De arteria carotis communis heeft geen vertakkingen en is alleen aan de bovenrand van het schildkraakbeen gesplitst in de arteria carotis externa en de arteria carotis interna.
- Bij atherosclerose van de rechter halsslagader is er sprake van schade aan het deel van het bloedvat dat zich uitstrekt van de truncus brachiocephalicus tot aan de bifurcatiezone.
- Atherosclerose van de linker halsslagader begint vanaf de aortaboog langs het bloedvat tot aan de bifurcatiezone. De linker halsslagader is iets langer dan de rechter.
- Atherosclerose van de halsslagader en de wervelslagader is een veelvoorkomende combinatie die zich ontwikkelt bij ouderen. Een kenmerkend kenmerk van dit pathologische syndroom zijn valaanvallen – plotselinge valpartijen die niet gepaard gaan met bewusteloosheid en die direct na een scherpe draai van het hoofd optreden. De wervelslagaders zijn vertakkingen van de arteria subclavia die het wervelbasilaire bekken vormen en de achterste hersengebieden van bloed voorzien. Ze beginnen in de borstkas en gaan naar de hersenen in het kanaal van de dwarsuitsteeksels van de halswervels. Bij hun samensmelting vormen de wervelslagaders de arteria basilaris.
- Atherosclerose van de carotis-bifurcatie is een afwijking van het vertakkende deel van de carotis-slagader, die zich bevindt in het midden van de basis van de carotisdriehoek, langs de voorste rand van de sternocleidomastoideusspieren ter hoogte van de bovenste lijn van het schildkraakbeen. Deze locatie van de pathologie wordt als de meest voorkomende beschouwd.
Complicaties en gevolgen
Als gevolg van carotisstenose verslechtert de bloedtoevoer naar de hersenen geleidelijk, wat kan leiden tot een beroerte – een stoornis in de bloedsomloop in de hersenen. Een beroerte gaat op zijn beurt gepaard met diverse motorische en sensorische stoornissen, tot aan verlammingen en spraakstoornissen.
Vaak breekt een plaque, of een deel ervan, of een trombus af van het oppervlak van de binnenwand van de halsslagader, wat ook leidt tot verstopping van kleinere bloedvaten en ischemie van een deel van de hersenen. In de meeste gevallen ontwikkelt een beroerte zich acuut, zonder eerste symptomen. In ongeveer 40% van de gevallen leidt deze complicatie tot de dood.
Het risico op een beroerte neemt aanzienlijk toe naarmate de pathologie vordert en de omvang van de atherosclerotische afzettingen toeneemt. Complicaties kunnen optreden als gevolg van een verhoogde bloeddruk en overmatige fysieke of emotionele stress.
Een langdurige ischemische toestand van de hersenschors, veroorzaakt door stenotische atherosclerose van de halsslagaders, leidt tot de ontwikkeling van atrofie van deze structuur, met als gevolg het ontstaan van atherosclerotische dementie.
Andere bijwerkingen kunnen de volgende cerebrovasculaire pathologieën omvatten:
- ischemische encefalopathie;
- ischemisch herseninfarct;
- hemorragisch herseninfarct;
- intracraniële bloedingen;
- hypertensieve cerebrale pathologieën.
Ischemische encefalopathie wordt veroorzaakt door een langdurige staat van ischemie als gevolg van stenoserende atherosclerose. Dit leidt doorgaans tot ischemische schade aan zenuwcellen (schade aan piramidale cellen van de cortex en Purkinjecellen van de kleine hersenen), resulterend in stollingsnecrose en apoptose. Dode cellen ondergaan gliose.
Diagnostics atherosclerose van de halsslagader
Als iemand al een klinisch beeld heeft van atherosclerotische veranderingen in de halsslagaders, wordt het veel gemakkelijker om de pathologie te vermoeden. Maar in de beginfase van de ontwikkeling manifesteert de ziekte zich op geen enkele manier en kan deze alleen worden opgespoord na bestudering van de bloedwaarden in het laboratorium.
Diagnostische maatregelen beginnen op elke leeftijd met een eerste onderzoek en een anamnese. Tijdens het onderzoek stelt de arts de aanwezigheid vast van provocerende factoren, chronische aandoeningen en verdachte symptomen. Tijdens het onderzoek let hij op de conditie van de huid en door te luisteren kan hij de hartslag, ademhaling, enz. beoordelen. Naast het eerste onderzoek worden laboratoriumtests voorgeschreven, met name bloedbiochemie en lipidenspectrumanalyse. Veneus bloed wordt nuchter afgenomen: het gehalte aan cholesterol, triglyceriden, LDL- en HDL-lipoproteïnen wordt in het bloedserum gemeten. Het is eveneens belangrijk om het glucosegehalte in het bloed te bepalen.
Uitgebreide laboratoriumtests omvatten de volgende analyses:
- Volledig lipidenprofiel:
- De indicator voor totaal cholesterol is een integrale waarde die de kwaliteit van het cholesterolmetabolisme door bloedlipoproteïnen weergeeft. Wanneer het totale cholesterolgehalte in het bloed boven de 240 mg/dl stijgt, is er een hoog risico op het ontwikkelen van cardiovasculaire aandoeningen.
- Cholesterol/low-density lipoproteïnen is een indicator voor het coronaire risico. Normaal gesproken mag de concentratie niet hoger zijn dan 100 mg/dl.
- Apolipoproteïne B is het basisproteïnebestanddeel van atherogene lipoproteïnen, waarvan de indicator de totale hoeveelheid ervan weergeeft.
- Cholesterol/hogedichtheidslipoproteïnen.
- Apolipoproteïne A1 is het basisproteïnebestanddeel van lipoproteïnen met hoge dichtheid.
- Triglyceriden zijn esters van de organische alcohol glycerol en vetzuren. Een verhoging hiervan verhoogt het risico op cardiovasculaire aandoeningen. De optimale indicator ligt tot 150 mg/dl.
- C-reactief proteïne is een soort marker voor de acute ontstekingsfase. De concentratie ervan weerspiegelt de mate van systemische ontstekingsreactie. Atherosclerose van de halsslagaders is eveneens een ontstekingsproces met lage intensiteit.
Een microscopisch monster van veneus bloed kan worden gebruikt om het polymorfisme van het endotheelsynthasegen te bepalen, een enzym dat de vorming van stikstofmonoxide uit L-arginine katalyseert. Verslechtering van de enzymfunctie leidt tot een verstoring van de processen van vasculaire expansie en kan bijdragen aan de ontwikkeling van atherosclerose. Daarnaast wordt het polymorfisme van de genen van bloedstollingsfactoren V en II bepaald om het individuele risico op cardiovasculaire pathologieën te beoordelen.
Instrumentele diagnostiek wordt meestal uitgevoerd met behulp van de volgende methoden:
- Elektrocardiografie – toont veranderingen in de hartspier en in de werking van het hart in het algemeen.
- Met dagelijkse Holter ECG-bewaking kunt u de functionele capaciteit van het hart volgen en aritmieën en ischemische veranderingen in de hartspier identificeren.
- Inspannings-ECG. [ 19 ], [ 20 ]
- Fietsergometrie – helpt bij het beoordelen van de functie van het cardiovasculaire en ademhalingsstelsel tijdens fysieke activiteit.
- Echocardiografie met behulp van ultrageluidvibraties.
- Invasieve coronaire angiografie. [ 21 ], [ 22 ]
- Coronaire CT-angiografie. [ 23 ], [ 24 ]
- Nucleaire perfusiebeeldvorming. [ 25 ]
- Magnetische resonantiebeeldvorming van het hart. [ 26 ], [ 27 ]
Echografie is een toegankelijke en eenvoudige manier om de conditie van de halsslagaders te beoordelen. Hierbij kan gebruik worden gemaakt van methoden zoals dopplerografie en duplexscanning. Dopplerografie maakt het mogelijk de snelheid van de bloedsomloop te onderzoeken en de stoornissen vast te stellen. Duplexscanning evalueert de vasculaire anatomie, de wanddikte en de grootte van atherosclerotische afzettingen. De tweede optie is uiteraard informatiever. [ 28 ]
Recentelijk wordt driedimensionale (3D) echografie gebruikt om het plaquevolume te meten. Het plaquevolume kan worden gebruikt als een controle-instrument voor de behandeling van atherosclerose. Het is bekend dat het plaquevolume toeneemt zonder behandeling en afneemt met statinetherapie. [ 29 ] 3D-echografie wordt als nuttig beschouwd voor het monitoren van plaque en kan ook nuttig zijn voor het evalueren van nieuwe behandelingen. [ 30 ]
Differentiële diagnose
Gezien het frequente asymptomatische verloop van carotis-atherosclerose, wordt aanbevolen dat artsen aandacht besteden aan bestaande risicofactoren en de aanwezigheid van een erfelijke aanleg: hiervoor moet bij de patiënt informatie worden verzameld over eerdere cerebrovasculaire accidenten en TIA's, pathologieën van andere vasculaire pools, erfelijke hyperlipidemie, diabetes mellitus, hypertensie, slechte gewoonten, enz. Atherosclerose moet ook worden onderscheiden van andere arteriële pathologieën:
- stratificatie;
- niet-specifieke aortoarteriitis;
- pathologische kromming van de inwendige halsslagader.
Tijdens het uitwendig onderzoek moet aandacht worden besteed aan de neurologische status: de aanwezigheid van hemiparese en spraakstoornissen. Ook is het noodzakelijk om naar de carotisbifurcatiezone te luisteren om het karakteristieke systolische geluid te bepalen.
Asymptomatische patiënten bij wie carotisarterosclerose wordt vermoed, dienen een duplex-echografie te ondergaan.
Met wie kun je contact opnemen?
Behandeling atherosclerose van de halsslagader
Bij het voorschrijven van een behandeling voor atherosclerose van de halsslagaders proberen artsen de volgende principes te hanteren:
- het minimaliseren van de hoeveelheid cholesterol die in de bloedbaan terechtkomt en het verminderen van de productie ervan door cellen door de voeding te normaliseren met uitsluiting van cholesterolbevattende voedingsmiddelen;
- versnelling van de verwijdering van cholesterol en zijn stofwisselingsproducten uit de bloedsomloop;
- normalisatie van de hormoonspiegels bij vrouwen tijdens de menopauze;
- behandeling van infectieuze en ontstekingsprocessen.
Voor meer informatie over de behandeling van atherosclerose van de halsslagader, lees dit artikel.
Het voorkomen
Atherosclerose van de halsslagaders kan niet volledig genezen worden, het is alleen mogelijk om de ontwikkeling van de ziekte te stoppen. Daarom is het veel gemakkelijker om vooruit te denken en de ontwikkeling van de pathologie op jonge leeftijd te voorkomen. Dit geldt ook voor mensen die risico lopen - bijvoorbeeld mensen met genetische aandoeningen of ongunstige erfelijkheid. Deskundigen leggen uit: velen van ons denken vaak dat atherosclerose alleen ouderen treft, maar dat is niet waar. De ziekte begint zich te ontwikkelen in de jeugd. En het belangrijkste punt van preventie is een gezonde levensstijl. [ 31 ], [ 32 ]
- Wetenschappers hebben bewezen dat de ongezonde hoeveelheid cholesterol en triglyceriden in het bloed grotendeels afhangt van de aanwezigheid van fysieke activiteit. Een verhoogd lipidengehalte in het bloed is het begin van de ontwikkeling van atherosclerose. Regelmatige fysieke activiteit verbetert de werking van het cardiovasculaire systeem als geheel en voorkomt ischemische processen. Tegelijkertijd is intensieve lichaamsbeweging niet nodig: wandelen, zwemmen, actieve spelletjes spelen of fietsen is voldoende.
- Goede voeding is de belangrijkste preventieve fase. Om gezond te blijven, moet u het bestaan van producten zoals vet vlees, reuzel, orgaanvlees, slagroom, margarine en boter "vergeten". De basis van het dieet moet bestaan uit granen, groenten en bladgroenten, bessen en fruit, magere kwark, plantaardige oliën, vis en zeevruchten, noten en bonen. Het is ook raadzaam om de consumptie van zout, dat een verhoogde bloeddruk veroorzaakt, aanzienlijk te verminderen, evenals suiker en snoep, die de ontwikkeling van diabetes en obesitas kunnen bevorderen.
- Het is belangrijk om een normaal lichaamsgewicht te behouden, niet te veel te eten en de calorie-inname van de voeding in de gaten te houden. Overgewicht is een risicofactor voor de ontwikkeling van atherosclerose van de halsslagaders: om pathologie te voorkomen, is het belangrijk om goed te eten en fysiek actief te zijn.
- Slechte gewoonten, met name roken, hebben een zeer negatief effect op de conditie van hart en bloedvaten: de bloeddruk stijgt door vaatspasmen, de vaatwanden worden brozer en er ontstaan microschades, wat bijdraagt aan het "plakken" van atherosclerotische plaques aan de binnenwanden. Alcoholmisbruik draagt bij aan de verstoring van de lever en alvleesklier, wat leidt tot een verstoring van de vetstofwisseling. Om de ontwikkeling van pathologische processen te voorkomen, is het noodzakelijk om slechte gewoonten zo vroeg mogelijk uit te roeien.
- Vanaf uw dertigste is het belangrijk om uw cholesterol, triglyceriden en bloedglucosewaarden regelmatig te laten controleren. Bezoek ook regelmatig uw arts voor preventief onderzoek en diagnostiek.
Prognose
De hersenen zijn een complexe structuur die verschillende functies van het menselijk lichaam kan aansturen. Als er belemmeringen zijn in de bloedtoevoer naar bepaalde hersengebieden die verantwoordelijk zijn voor bepaalde functies, werken de bijbehorende organen en lichaamsdelen niet meer normaal. In deze situatie hangt de prognose af van de mate van schade aan het vernauwde bloedvat en de grootte van het aangetaste hersengebied. De gevolgen kunnen variëren van tijdelijke, voorbijgaande aandoeningen tot de dood van de patiënt. De meest voorkomende gevolgen zijn motorische stoornissen, spierzwakte of verlamming, problemen met spraak, slikken, urineren en ontlasting, pijn en convulsies, en neurologische aandoeningen.
Mits de therapie tijdig wordt uitgevoerd, wordt de uitkomst als relatief gunstig beschouwd. Als de ziekte in een vergevorderd stadium is, kan slechts in de helft van de gevallen van relatief herstel worden gesproken. [ 33 ]
Atherosclerose van de halsslagaders met een aanzienlijke afsluiting van het vaatlumen kan leiden tot de ontwikkeling van een acute aandoening, in het bijzonder een beroerte, waarbij het risico op overlijden bijzonder hoog is.

