Medisch expert van het artikel
Nieuwe publicaties
Diagnose van gehoorverlies bij kinderen
Laatst beoordeeld: 07.07.2025

Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
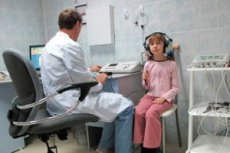
Het is vrij eenvoudig om gehoorverlies en doofheid bij volwassenen vast te stellen. De meeste methoden die hiervoor worden gebruikt, zijn gebaseerd op de reacties van de proefpersoon op geluiden van bepaalde tonen en frequenties, evenals op spraak, via een stemvork of een koptelefoon. De curve die uit deze subjectieve reacties wordt afgeleid, karakteriseert de toestand van de auditieve functie. Deze zogenaamde psychofysische methoden kunnen echter pas bij kinderen van 4-5 jaar worden gebruikt: op jongere leeftijd is een kind doorgaans nog niet in staat een correct antwoord te geven. Tegelijkertijd is het juist op deze en zelfs jongere leeftijden dringend noodzakelijk om gehoorverlies op te sporen, omdat dit nauw samenhangt met de ontwikkeling van de spraakfunctie en intelligentie van het kind.
Het is bekend dat 80% van de gehoorproblemen bij kinderen optreedt op de leeftijd van 1-2 jaar. Het grootste probleem is dat late diagnose van gehoorverlies leidt tot een te late behandeling, en dus tot late revalidatie, en dus tot een vertraagde spraakontwikkeling bij het kind. Moderne concepten van doofpedagogisch werk en hoorhulpmiddelen zijn gebaseerd op een eerdere start van de training. De optimale leeftijd wordt beschouwd als 1-1,5 jaar, maar als deze tijd wordt gemist, wat bij een op de drie kinderen gebeurt, is het veel moeilijker om spraak aan te leren en heeft het kind een grotere kans om doofstom te worden. Bij dit veelzijdige probleem is een van de belangrijkste kwesties de vroege diagnose van gehoorverlies, wat het werkterrein is van een kinderarts en KNO-arts. Tot voor kort was deze taak een vrijwel onoplosbaar probleem. De grootste moeilijkheid ligt in de noodzaak om een objectief onderzoek uit te voeren dat niet gebaseerd is op de antwoorden van het kind, maar op andere criteria die niet afhankelijk zijn van zijn bewustzijn.
Methode van onvoorwaardelijke reacties
De eerste groep van dergelijke methoden is eenvoudig, maar helaas zeer onnauwkeurig. Het gehoor wordt bepaald op basis van het optreden van onvoorwaardelijke reflexen als reactie op geluidsstimulatie. Op basis van diverse reacties (verhoogde hartslag, polsslag, ademhalingsbewegingen, motorische en vegetatieve reacties) wordt indirect beoordeeld of het kind kan horen of niet. Sommige wetenschappelijke studies tonen aan dat zelfs de foetus vanaf ongeveer 20 weken op geluiden reageert door het ritme van de hartcontracties te veranderen. Zeer interessante gegevens suggereren dat het embryo de frequenties van de spraakzone beter hoort. Op basis hiervan wordt een conclusie getrokken over de mogelijke reactie van de foetus op de spraak van de moeder en het begin van de ontwikkeling van de psycho-emotionele toestand van het kind tijdens de zwangerschap.
De belangrijkste bronnen voor het gebruik van de onvoorwaardelijke responsmethode zijn pasgeborenen en baby's. Een horend kind zou direct na de geboorte, al in de eerste minuten van zijn leven, op geluid moeten reageren. Verschillende geluidsbronnen worden gebruikt voor het onderzoek: geluidsspeelgoed dat vooraf is gekalibreerd met een geluidsmeter, rammelaars, muziekinstrumenten, eenvoudige apparaten zoals geluidsreactometers, en soms smalband- en breedbandgeluid. De geluidsintensiteit is verschillend; het algemene principe is dat hoe ouder het kind, hoe lager de geluidsintensiteit die nodig is om een reactie te detecteren. Zo wordt op 3 maanden een reactie veroorzaakt door een intensiteit van 75 dB, op 6 maanden - 60 dB, en op 9 maanden is 40-45 dB voldoende om een reactie te veroorzaken bij een horend kind. Het is erg belangrijk om de resultaten van de methode uit te voeren en correct te interpreteren: het onderzoek moet 1-2 uur vóór de voeding worden uitgevoerd, omdat de reactie op geluiden daarna afneemt. De motorische reactie kan vals zijn, d.w.z. niet op geluiden, maar simpelweg op de benadering van de arts of de bewegingen van zijn handen, dus er moeten telkens enkele pauzes worden ingelast. Om vals-positieve reacties uit te sluiten, kan een twee- of driemaal identieke respons als betrouwbaar worden beschouwd. Het gebruik van een speciaal uitgeruste wieg voor gehoortesten elimineert veel fouten bij het bepalen van de onvoorwaardelijke reactie.
De meest voorkomende en bestudeerde typen onvoorwaardelijke reacties zijn de cochleopalpebrale (knipperen als reactie op geluiden) en cochleopapillaire reflexen (pupilverwijding), motorische oriëntatiereflexen en verstoringen in het inhibitierequitme van de zuigreflex. Sommige reacties kunnen objectief worden vastgelegd, zoals veranderingen in het lumen van bloedvaten (plethysmografie), hartritme (ECG), enz. Wat zijn de positieve aspecten van deze groep methoden? Ze zijn eenvoudig, toegankelijk onder alle omstandigheden en kunnen daarom breed worden gebruikt in de medische praktijk van een neonatoloog en kinderarts. Er moet echter ook rekening worden gehouden met hun nadelen. Ten eerste zijn een hoge geluidsintensiteit en strikte naleving van de onderzoeksregels noodzakelijk om vals-positieve reacties uit te sluiten, met name in geval van unilateraal gehoorverlies. We kunnen dus slechts één vraag verduidelijken: hoort het kind (zonder de mate van gehoorverlies en de aard ervan te karakteriseren). Hoewel dit ook uiterst belangrijk is. Met deze techniek kan worden geprobeerd het vermogen te bepalen om de bron van een geluid te lokaliseren, iets wat kinderen normaal gesproken al vanaf 3-4 maanden oud kunnen.
De groep methoden van ongeconditioneerde reflexen kan breed worden ingezet in de praktijk voor screeningdiagnostiek, met name bij risicogroepen. Indien mogelijk zouden alle pasgeborenen en zuigelingen in de kraamkliniek dergelijke onderzoeken en consulten moeten ondergaan, maar ze zijn alleen verplicht voor de zogenaamde risicogroepen voor gehoorverlies en doofheid. Deze omvatten:
- oorzaken die de gehoorfunctie van de foetus tijdens de zwangerschap beïnvloeden (aangeboren gehoorverlies en doofheid ); toxicose, dreiging van een miskraam en vroeggeboorte, Rh-conflict tussen moeder en foetus, nefropathie, baarmoedertumoren, ziekten van de moeder tijdens de zwangerschap, voornamelijk rodehond, griep, behandeling met ototoxische geneesmiddelen;
- pathologische bevallingen: vroeggeboortes, snelle bevallingen, langdurige bevallingen met gebruik van een tang, keizersnede, gedeeltelijke placenta-abruptie, enz.;
- pathologie van de vroege neonatale periode: hyperbilirubinemie geassocieerd met hemolytische ziekte van de pasgeborene, prematuriteit, aangeboren afwijkingen, enz.;
- Bij zuigelingen en jonge kinderen zijn de risicofactoren onder meer: eerdere sepsis, koorts na de bevalling, virusinfecties (rodehond, waterpokken, mazelen, bof, griep), meningo-encefalitis, complicaties na vaccinaties, ontstekingsziekten van het oor, hersenletsel, behandeling met ototoxische medicijnen, etc.
Moederlijke geschiedenis
De moederlijke anamnese speelt een belangrijke rol bij de eerste beoordeling van de gehoorstatus van een kind met een vermoeden van erfelijk gehoorverlies. Tijdens het interview met de ouders van een kind jonger dan 4 maanden wordt nagegaan of het slapende kind wakker wordt van onverwachte harde geluiden, of het terugdeinst of huilt: de Moro-reflex is kenmerkend voor deze leeftijd. Deze uit zich in het spreiden en samentrekken van de armen (de klemreflex) en het strekken van de benen bij sterke geluidsstimulatie.
Voor de detectie van gehoorproblemen wordt de aangeboren zuigreflex gebruikt, die in een bepaald ritme plaatsvindt (vergelijkbaar met slikken). De verandering in dit ritme bij blootstelling aan geluid wordt meestal door de moeder opgemerkt, wat aangeeft dat het kind gehoor heeft. Natuurlijk kunnen al deze oriëntatiereflexen beter door de ouders worden bepaald. Deze reflexen worden gekenmerkt door een snelle uitdoving, wat betekent dat de reflex bij frequente herhaling mogelijk niet meer wordt gereproduceerd; van 4 tot 7 maanden probeert het kind zich meestal naar de bron van het geluid te draaien, dat wil zeggen, de lokalisatie ervan te bepalen. Op 7 maanden onderscheidt het kind bepaalde geluiden en reageert het, zelfs als het de bron niet ziet. Op 12 maanden beginnen de pogingen tot spraakreacties (kirren).
Risicofactoren spelen een uiterst belangrijke rol bij de vroege diagnose van gehoorverlies en dus ook bij de start van de behandeling of doveneducatie. Gehoorverlies en doofheid bij pasgeborenen komen gemiddeld voor bij 0,3% van de pasgeborenen, en in risicogroepen neemt dit percentage bijna vijf keer toe.
Methode van geconditioneerde reflexreacties
De tweede groep methoden is gebaseerd op het gebruik van geconditioneerde reflexen. Om dit te bereiken, is het noodzakelijk om eerst een oriëntatiereactie te ontwikkelen, niet alleen op het geluid, maar ook op een andere stimulus die het geluid versterkt. Als je voeding combineert met een hard geluid (bijvoorbeeld een belletje), zal de zuigreflex na 10-12 dagen alleen nog maar ontstaan als reactie op het geluid.
Er bestaan talloze methoden die op dit patroon gebaseerd zijn, alleen de aard van de bekrachtiging verandert. Soms worden pijnprikkels als bekrachtiging gebruikt, bijvoorbeeld een geluid gecombineerd met een injectie of een sterke luchtstroom gericht op het gezicht. Dergelijke geluidsversterkende stimuli veroorzaken een defensieve reactie (redelijk stabiel) en worden voornamelijk gebruikt om verergering bij volwassenen te identificeren, maar kunnen om humane redenen niet bij kinderen worden gebruikt. In dit opzicht worden bij kinderen aanpassingen van de geconditioneerde reflexmethode gebruikt, die niet gebaseerd zijn op een defensieve reactie, maar juist op positieve emoties en de natuurlijke interesse van het kind. Soms wordt voedsel (snoep, noten) als dergelijke bekrachtiging gebruikt, maar dit is niet ongevaarlijk, vooral niet bij een groot aantal herhalingen, wanneer het nodig is om reflexen op verschillende frequenties te ontwikkelen. Daarom is deze optie meer toepasbaar bij getrainde dieren in het circus. De belangrijkste methode die momenteel in de kliniek wordt gebruikt, is spelaudiometrie, waarbij de natuurlijke nieuwsgierigheid van het kind als bekrachtiging wordt gebruikt. In deze gevallen wordt geluidsstimulatie gecombineerd met het tonen van afbeeldingen, dia's, video's, bewegend speelgoed (bijvoorbeeld een treinspoor), enz.
Methode: het kind wordt in een geluiddichte en geïsoleerde kamer geplaatst. Een oortelefoon, verbonden met een geluidsbron (audiometer), wordt op het te onderzoeken oor geplaatst. De arts en de opnameapparatuur bevinden zich buiten de kamer. Aan het begin van het onderzoek worden geluiden met een hoge intensiteit in het oor afgespeeld. Het kind moet deze vooraf horen. De hand van het kind wordt op een knop geplaatst, die de moeder of assistent indrukt wanneer het geluidssignaal wordt gegeven. Na een aantal oefeningen leert het kind meestal dat de combinatie van geluid en het indrukken van de knop leidt tot een verandering van beeld of tot het voortzetten van de videofilm, met andere woorden, tot het voortzetten van het spel - en vervolgens drukt het onafhankelijk van elkaar op de knop wanneer het geluid verschijnt.
Geleidelijk neemt de intensiteit van de geproduceerde geluiden af. Zo maken geconditioneerde reflexreacties het mogelijk om het volgende te identificeren:
- eenzijdig gehoorverlies;
- de drempels van de perceptie bepalen;
- een frequentiekarakteristiek van gehoorfunctiestoornissen verschaffen.
Gehooronderzoek met deze methoden vereist een zekere mate van intelligentie en begrip van het kind. Veel hangt ook af van het vermogen om contact te leggen met de ouders, de kwalificaties en de vakkundige benadering van het kind door de arts. Alle inspanningen worden echter gerechtvaardigd door het feit dat het in veel gevallen al vanaf driejarige leeftijd mogelijk is om een gehooronderzoek uit te voeren en een volledig beeld te krijgen van de toestand van het kind.
Objectieve methoden voor het bestuderen van de auditieve functie
Objectieve methoden om de gehoorfunctie te bestuderen omvatten het meten van de akoestische impedantie, d.w.z. de weerstand die het geluidsgeleidende apparaat biedt aan de geluidsgolf. Onder normale omstandigheden is deze minimaal; bij frequenties van 800-1000 Hz bereikt bijna alle geluidsenergie het binnenoor zonder weerstand en is de akoestische impedantie nul (tympanogram A). Bij aandoeningen die echter gepaard gaan met een verslechtering van de beweeglijkheid van het trommelvlies, de gehoorbeentjes, de vensters van het labyrint en andere structuren, wordt een deel van de geluidsenergie gereflecteerd. Dit wordt beschouwd als een criterium voor het veranderen van de grootte van de akoestische impedantie. Een impedantiemetersensor wordt hermetisch in de uitwendige gehoorgang geplaatst en een geluid met een constante frequentie en intensiteit, ook wel probing genoemd, wordt in de gesloten holte gevoerd.
Er worden drie tests gebruikt: tympanometrie, statische compliantie en akoestische reflexdrempel. De eerste test geeft inzicht in de beweeglijkheid van het trommelvlies en de druk in de middenoorholtes, de tweede maakt differentiatie mogelijk van de stijfheid van de gehoorbeentjesketen, en de derde, gebaseerd op de contractie van de middenoorspieren, maakt differentiatie mogelijk tussen schade aan het geluidsgeleidingsapparaat en schade aan het geluidswaarnemende apparaat. De gegevens verkregen tijdens akoestische impedancemetrie worden als verschillende curven vastgelegd op tympanogrammen.
Akoestische impedantiemetrie
Er zijn enkele kenmerken waarmee rekening moet worden gehouden bij het uitvoeren van akoestische impedancemetrie bij kinderen. Bij kinderen in de eerste levensmaand levert het onderzoek geen grote problemen op, omdat het kan worden uitgevoerd tijdens een vrij diepe slaap die optreedt na de volgende voeding. Het belangrijkste kenmerk op deze leeftijd is de frequente afwezigheid van de akoestische reflex. Tympanometrische curven worden vrij duidelijk geregistreerd, hoewel er een grote spreiding van de amplitude van het tympanogram wordt waargenomen, soms met een configuratie met twee pieken. De akoestische reflex kan worden bepaald vanaf ongeveer 1,5 tot 3 maanden. Er moet echter rekening mee worden gehouden dat het kind zelfs in een diepe slaap frequente slikbewegingen maakt en dat de opname kan worden vervormd door artefacten. Daarom moeten de onderzoeken worden herhaald voor voldoende betrouwbaarheid. Er moet ook rekening worden gehouden met de mogelijkheid van fouten in de akoestische impedancemetrie als gevolg van de elasticiteit van de wanden van de uitwendige gehoorgang en veranderingen in de grootte van de gehoorbuis tijdens schreeuwen of huilen. Natuurlijk kan in deze gevallen anesthesie worden gebruikt, maar dit leidt tot een verhoging van de drempelwaarden van de akoestische reflex. Tympanogrammen zijn vanaf de leeftijd van 7 maanden betrouwbaar; ze geven een betrouwbaar beeld van de functie van de gehoorbuis.
Over het algemeen is akoestische impedancemetrie een waardevolle methode om het gehoor bij baby's en jonge kinderen objectief te onderzoeken.
De methode om het potentieel van de retroauriculaire spier vast te leggen heeft ook enkele voordelen: door deze te gebruiken is het mogelijk om het gebruik van kalmeringsmiddelen achterwege te laten en gehoorverlies voornamelijk bij lage frequenties tot 100 Hz te bepalen,
De ontwikkeling en introductie in de klinische praktijk van een methode voor het objectief bepalen van auditief opgewekte potentialen met behulp van computeraudiometrie leidde tot een ware revolutie in de studie van het gehoor bij kinderen. Al aan het begin van de 20e eeuw, met de ontdekking van elektro-encefalografie, werd duidelijk dat er bij geluidsirritatie (stimulatie) elektrische reacties (opgewekte auditieve potentialen) ontstaan in verschillende delen van de geluidsanalysator: de cochlea, het ganglion spiralis, de hersenstamkernen en de hersenschors. Het was echter niet mogelijk om deze te registreren vanwege de zeer kleine amplitude van de responsgolf, die kleiner was dan de amplitude van de constante elektrische activiteit van de hersenen (bèta-, alfa- en gammagolven).
Pas met de introductie van elektronische computertechnologie in de medische praktijk werd het mogelijk om individuele, onbeduidende reacties op een reeks geluidsstimuli in het geheugen van de machine te verzamelen en deze vervolgens op te tellen (totaal potentieel). Een soortgelijk principe wordt gebruikt bij objectieve computeraudiometrie. Meerdere geluidsstimuli in de vorm van klikken worden in het oor gevoerd, de machine onthoudt en telt de reacties op (mits het kind natuurlijk kan horen) en presenteert vervolgens het totale resultaat in de vorm van een curve. Objectieve computeraudiometrie maakt gehoortesten op elke leeftijd mogelijk, zelfs bij een foetus vanaf 20 weken.
Electrocochleografie
Om een idee te krijgen van de locatie van de laesie van de geluidsanalysator, waarvan het gehoorverlies afhangt (topische diagnostiek), worden verschillende methoden gebruikt. Elektrocochleografie wordt gebruikt om de elektrische activiteit van de cochlea en het ganglion spiralis te meten. De elektrode, waarmee de elektrische reacties worden geregistreerd, wordt in de wand van de uitwendige gehoorgang of op het trommelvlies geplaatst. Dit is een eenvoudige en veilige procedure, maar de geregistreerde potentialen zijn zeer zwak, omdat de cochlea zich vrij ver van de elektrode bevindt. Indien nodig wordt het trommelvlies met een elektrode doorboord en direct op de voorste wand van de trommelholte, vlakbij de cochlea, geplaatst, dat wil zeggen op de plaats waar de potentiaal wordt gegenereerd. In dit geval is het veel gemakkelijker om ze te meten, maar een dergelijke transtympanische ECOG wordt niet veel gebruikt in de pediatrische praktijk. De aanwezigheid van spontane perforatie van het trommelvlies vergemakkelijkt de situatie aanzienlijk. ECOG is een vrij nauwkeurige methode en geeft een idee van de gehoordrempels, wat helpt bij de differentiële diagnose van geleidings- en perceptief gehoorverlies. Tot 7-8 jaar gebeurt de ingreep onder algehele narcose, op oudere leeftijd onder plaatselijke verdoving.
ECOG biedt dus de mogelijkheid om een beeld te vormen van de toestand van het haarapparaat van de cochlea en het ganglion spirale. De studie van de toestand van de diepere delen van de geluidsanalysator wordt uitgevoerd door het bepalen van auditief opgewekte potentialen met korte, middellange en lange latentie. Feit is dat de reactie op geluidsstimulatie van elk deel iets later in de tijd plaatsvindt, dat wil zeggen, het heeft zijn eigen min of meer lange latentieperiode. De reactie vanuit de hersenschors vindt uiteraard als laatste plaats en potentialen met lange latentie zijn precies hun kenmerk. Deze potentialen worden gereproduceerd in reactie op geluidssignalen van voldoende duur en verschillen zelfs in tonaliteit.
De latente periode van korte-latentie - stampotentialen duurt van 1,5 tot 50 mg/s, corticaal van 50 tot 300 mg/s. De geluidsbron bestaat uit klikgeluiden of korte tonale pakketjes zonder tonale kleuring, die worden aangestuurd via een koptelefoon of een botvibrator. Het is ook mogelijk om te studeren met behulp van luidsprekers in een vrij geluidsveld. Actieve elektroden worden op het mastoïd geplaatst, bevestigd aan de hersenkwab of op een willekeurig punt op de schedel bevestigd. Het onderzoek wordt uitgevoerd in een geluiddichte en elektrisch afgeschermde kamer, bij kinderen jonger dan 3 jaar - in een toestand van medicamenteuze slaap na toediening van diazepam (Relanium) of een 2% chloraalhydraatoplossing rectaal in een dosis die overeenkomt met het lichaamsgewicht van het kind. Het onderzoek duurt gemiddeld 30-60 minuten in liggende positie.
Het onderzoek resulteerde in een curve met maximaal 7 positieve en negatieve pieken. Aangenomen wordt dat elk van deze pieken de toestand van een bepaald deel van de geluidsanalysator weerspiegelt: I - de gehoorzenuw, II-III - de cochleakernen, het trapeziumvormige lichaam, de bovenste olijven, IV-V - de laterale lussen en de colliculus superior, VI-VII - het geniculate lichaam internus.
Natuurlijk is er een grote variatie in de respons op de gehooruitstraling met korte latentie, niet alleen in gehooronderzoeken bij volwassenen, maar ook binnen elke leeftijdsgroep. Hetzelfde geldt voor de respons op de gehooruitstraling met lange latentie: er moeten veel factoren in acht worden genomen om een nauwkeurig beeld te krijgen van de gehoorstatus van het kind en de locatie van de laesie.
Elektrofysiologische methoden voor het bepalen van de gehoorfunctie zijn nog steeds de belangrijkste en soms de enige optie voor een dergelijk onderzoek naar het gehoor bij pasgeborenen, zuigelingen en jonge kinderen. Deze methoden worden momenteel steeds vaker gebruikt in medische instellingen.
 [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ]
[ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ]
Akoestische emissie
Recentelijk is er een nieuwe methode geïntroduceerd in de praktijk van het gehooronderzoek bij kinderen: registratie van vertraagde, opgewekte akoestische emissie van de cochlea. Het gaat hier om extreem zwakke geluidstrillingen die door de cochlea worden gegenereerd. Deze kunnen in de uitwendige gehoorgang worden geregistreerd met behulp van een zeer gevoelige en ruisarme microfoon. In wezen is dit een "echo" van het geluid dat aan het oor wordt toegevoerd. Akoestische emissie weerspiegelt de functionele capaciteit van de uitwendige haarcellen van het orgaan van Corti. De methode is zeer eenvoudig en kan worden gebruikt voor massaal gehooronderzoek, vanaf de derde tot vierde dag van het leven van een kind. Het onderzoek duurt enkele minuten en de gevoeligheid is vrij hoog.
 [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ]
[ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ]
Studie van het gehoor in gefluisterde en gesproken taal
Bij oudere kinderen, vanaf 4-5 jaar, worden dezelfde methoden gebruikt om het gehoor te onderzoeken als bij volwassenen. Toch is het ook in dit geval noodzakelijk om rekening te houden met enkele bijzonderheden van de kindertijd.
Het onderzoeken van het gehoor in gefluisterde en gesproken taal is dus heel eenvoudig, maar het is noodzakelijk om de exacte regels voor de uitvoering ervan te volgen om een correct oordeel te kunnen vellen over de toestand van het gehoor van het kind. Kennis van deze methode is vooral belangrijk voor een kinderarts, omdat deze zelfstandig kan worden uitgevoerd en het vaststellen van eventueel gehoorverlies al een basis vormt voor verwijzing naar een specialist. Daarnaast moet bij onderzoek met deze methode rekening worden gehouden met enkele psychologische kenmerken van kinderen.
Allereerst is het erg belangrijk dat de arts en het kind vertrouwen opbouwen, anders zal het kind geen vragen beantwoorden. Het is beter om van de dialoog een spel te maken met de betrokkenheid van een van de ouders. Ten eerste kun je het kind aanspreken en hem of haar enigszins interesseren, bijvoorbeeld met de vraag: "Ik vraag me af of je hoort wat ik ga zeggen, maar dan met een heel zachte stem." Meestal zijn kinderen oprecht blij als ze een woord kunnen herhalen en gewillig meedoen aan het onderzoek. En juist andersom raken ze van streek of trekken ze zich terug als ze de woorden niet meteen horen. Daarom is het belangrijk om kinderen eerst van dichtbij te onderzoeken en pas daarna de toonhoogte te verhogen. Het tweede oor wordt meestal gedempt om overluisteren te voorkomen. Bij volwassenen is alles eenvoudig: er wordt een speciale ratel gebruikt. Bij kinderen veroorzaakt het gebruik ervan meestal angst, dus demping ontstaat door op de tragus te drukken en deze te aaien; het is beter dat de ouders dit doen. De woorden die ter herhaling worden aangeboden, zijn niet willekeurig. Als hoge fonemen de boventoon voeren, worden ze doorgaans beter en vanaf een grotere afstand gehoord. Vanuit dit oogpunt is het beter om speciale tabellen te gebruiken met woorden die gegroepeerd zijn op basis van tonaliteit en geselecteerd op basis van de interesses en intelligentie van het kind.
De gehoorscherpte wordt bepaald door de afstand waarop deze woorden met zekerheid worden waargenomen (hoge tonen tot 20 m bij gefluisterde spraak, lage tonen vanaf 6 m). Woorden worden uitgesproken dankzij de reservelucht (die na een normale uitademing in de longen achterblijft), waardoor ze vaak ongeveer dezelfde geluidsintensiteit hebben, tot ze volledig worden herhaald.
Gehooronderzoek met behulp van gefluisterde en gesproken spraak, met behulp van tabellen die bestaan uit woorden met overwegend lage en hoge tonen, biedt de arts al mogelijkheden voor differentiële diagnostiek van schade aan het geluidsgeleidende en -waarnemende apparaat. Grote mogelijkheden worden geboden door gehooronderzoek met stemvorken, dat zeer toegankelijk is voor de kinderarts. Stemvorken werden in het begin van de 18e eeuw uitgevonden als muziekinstrumenten. Ze zijn bronnen van zuivere lage of hoge tonen. De klassieke set stemvorken maakt het mogelijk om het gehoor te onderzoeken over het gehele hoorbare toonbereik van 16 tot 20.000 Hz. In de praktijk is het echter voldoende om twee stemvorken te gebruiken: laagfrequente en hoogfrequente. Een laagfrequente stemvork wordt gebruikt om het gehoor door de lucht (luchtdoorlaatbaarheid) en door bot te onderzoeken, waarbij deze op het mastoïd (beengeleiding) wordt geplaatst. Een hoogfrequente stemvork wordt alleen gebruikt om het gehoor door de lucht te bepalen. Dit komt doordat de luchtgeleiding normaal gesproken twee keer zo lang duurt als de botgeleiding, en hoogfrequente geluiden met een lage amplitude gemakkelijk langs het hoofd van het kind gaan tijdens het onderzoek en in het andere oor terechtkomen (herbeluisteren met het tweede oor). Daarom kan onderzoek van het gehoor via het bot met een hoogfrequente stemvork een vals-positieve uitslag opleveren. Vanaf de leeftijd van 4-5 jaar begrijpt een kind goed wat er van hem verwacht wordt en geeft het meestal betrouwbare antwoorden. De stemvork wordt in beweging gebracht door in de takken te knijpen of er lichtjes op te slaan; de duur van het geluid wordt bepaald aan de hand van de gegevens in het stemvorkpaspoort. Tijdens het onderzoek worden beide takken van de stemvork in het vlak van de oorschelp geplaatst; om aanpassing uit te sluiten, wordt de stemvork van tijd tot tijd weggehaald en teruggebracht naar het oor. Een afname van de duur van het waarnemen van een stemvork met lage tonen duidt op een beschadiging van de geluidsgeleiding met hoge tonen - welluidendheid. Dit is een belangrijke conclusie die een arts kan trekken. Wanneer we echter een stemvork (T) gebruiken om dit via de lucht en het bot waar te nemen, worden onze mogelijkheden op dit gebied aanzienlijk uitgebreid.
Om de complexe relatie tussen lucht- en botgeleiding beter te begrijpen, is het belangrijk om het volgende te onthouden: als een kind moeite heeft met het horen van geluid tijdens luchtgeleiding, kan dit te wijten zijn aan twee opties. Ten eerste: als er ziekten zijn die de geluidsgeleiding verstoren (cerumenprop, perforatie van het trommelvlies, breuk van de gehoorbeentjes, enz.). Als het geluidsgeleidingsapparaat echter intact is en geluid goed geleidt, en alleen de receptorcellen beschadigd zijn (de tweede optie), zal het resultaat hetzelfde zijn: het kind zal slecht horen en de luchtgeleiding zal verkort zijn.
Een afname van de luchtgeleiding kan dus duiden op schade aan het geluidgeleidende of geluidwaarnemende apparaat.
De situatie is anders bij botgeleiding. Er zijn praktisch geen ziekten die gepaard gaan met een afname van de botgeleiding, daarom kan een verkorting van de botgeleiding alleen worden geassocieerd met schade aan het apparaat dat geluid waarneemt. De waarde van de botgeleiding is dus een kenmerk van de toestand van de receptorfunctie. Op basis van deze concepten is het Rinne-experiment, waarin lucht- en botgeleiding worden vergeleken, gemakkelijk te begrijpen. Normaal gesproken hoort een kind door lucht ongeveer twee keer zo goed als door bot, bijvoorbeeld door lucht - 40 sec en door bot - 20 sec; dit wordt een positieve Rinne genoemd. Een verkorting van de waarneming door lucht (bijvoorbeeld met 30 sec) terwijl de waarneming door bot behouden blijft (of zelfs enige verlenging) duidt op schade aan het apparaat dat geluid waarneemt (Rinne wordt negatief). Gelijktijdige verkorting van bot- en luchtgeleiding duidt op een ziekte van het apparaat dat geluid waarneemt (Rinne blijft positief). Nu is ook het Schwabach-experiment begrijpelijk, waarin de botgeleiding van een kind en een arts worden vergeleken (uiteraard als laatstgenoemde een normaal gehoor heeft). De "verkorte" Schwabach wijst op schade aan het geluidwaarnemende apparaat. Deze experimenten zijn gemakkelijk uit te voeren door een kinderarts en kunnen fundamenteel belangrijke informatie opleveren over de toestand van het gehoor van het kind voor de toekomst.
Zuivere toondrempelaudiometrie
Toondrempelaudiometrie is de belangrijkste methode voor gehooronderzoek bij volwassenen. Bij kinderen kan het vanaf ongeveer 5 jaar worden gebruikt. Het doel van audiometrie is het bepalen van drempelwaarden, d.w.z. de minimale geluidsintensiteit die de patiënt waarneemt. Deze onderzoeken kunnen worden uitgevoerd over het gehele hoorbare frequentiebereik (meestal van 125 tot 8000 Hz) en zo, op basis van de antwoorden van de proefpersoon, een volledige kwantitatieve (in dB) en kwalitatieve (in Hz) karakteristiek van het gehoorverlies voor elk oor afzonderlijk verkrijgen. Deze gegevens worden grafisch vastgelegd in de vorm van curven (audiogrammen). Het onderzoek kan het beste worden uitgevoerd in een geluiddichte kamer of een stille ruimte met behulp van speciale apparaten - audiometers. Afhankelijk van het doel (praktisch, onderzoek) kunnen ze een verschillende mate van complexiteit hebben. Voor praktische taken is een onderzoek met screening-, poliklinische en klinische audiometers voldoende. Deze worden gebruikt om de bot- en luchtgeleiding te bepalen.
Natuurlijk is het fijn als een kind in een geluiddichte kamer (een ongelukkige, maar helaas algemeen aanvaarde term) zich kalm gedraagt. Dit is echter lang niet altijd het geval en gaat vaak gepaard met angst. Daarom is het beter om hem daar samen met een van de ouders of een begeleider te plaatsen. De kamer voor de gehoortest moet een huiselijke uitstraling hebben, met afbeeldingen en speelgoed. Soms is het aan te raden om gehoortesten bij meerdere kinderen tegelijk uit te voeren, dit kalmeert hen.
Het is beter om audiometrie 's ochtends uit te voeren, kort na het ontbijt; het onderzoek begint meestal met het bepalen van het gehoor in het beter horende oor. Bij grillige kinderen met ernstig gehoorverlies is het echter soms nodig om eerst het slechter horende oor te onderzoeken. Bij volwassenen begint de bepaling van de gehoorfunctie met kleine subdrempelgeluiden. Het is beter voor kinderen om eerst een intense toon te geven en deze vervolgens geleidelijk te verlagen tot de drempel, zodat ze de taak van het onderzoek beter begrijpen.
Luchtgeleidingsdrempels worden bepaald door geluid via een koptelefoon te sturen. Bij het onderzoeken van botgeleiding wordt een speciale vibrator op het mastoïd geplaatst. Nauwkeurige bepaling van botgeleiding wordt bemoeilijkt door het feit dat het geluid beide labyrinten bereikt via de schedelbeenderen, en sommige geluiden komen ook de uitwendige gehoorgang binnen. Bij een groot verschil in gehoor kan er sprake zijn van kruisbeluistering met het beter horende oor, waardoor de arts onjuiste gegevens ontvangt. Om dit te voorkomen, wordt het beter horende oor gedempt, alsof het wordt gemaskeerd met een speciaal toegevoerd intens geluid. Dit is nodig om ernstige diagnostische fouten uit te sluiten die het algehele beeld van het gehoor van het kind verstoren. De gegevens die tijdens tonaal audiometrie worden verkregen, worden op het audiogram vastgelegd met behulp van algemeen aanvaarde symbolen: rechteroor (ooo), linkeroor (xxx), luchtgeleiding door een ononderbroken lijn en botgeleiding door een stippellijn.
Naast tonaudiometrie kunnen, indien nodig, bij kinderen ook onderzoeken zoals supradrempel-, spraak- en echo-audiometrie worden toegepast.
Toonaudiometrie bepaalt het zwakste geluid dat een slechthorende persoon begint te horen. Als het geluid geleidelijk en verder toeneemt, zullen de meeste patiënten eenzelfde geleidelijke toename in de waarneming waarnemen. Sommige patiënten ervaren echter plotseling een sterke toename in volume op een bepaald niveau. Zo vraagt een slechthorende persoon, wanneer hij met hem praat, vaak om herhaling van zinnen, maar plotseling, met een lichte toename in stem, zegt hij: "Je hoeft niet zo te schreeuwen, ik kan toch alles horen." Met andere woorden, deze patiënten ervaren een versnelde toename in volume, en dit fenomeen wordt het fenomeen van versnelde volumetoename genoemd. Dit fenomeen treedt op bij patiënten met lokale schade aan het haarapparaat van de cochlea. Het is van groot diagnostisch belang en moet met name in acht worden genomen bij de keuze van hoortoestellen. Moderne audiometers zijn meestal uitgerust voor bovendrempeltests.
Spraakaudiometrie
Spraakaudiometrie is een geavanceerde onderzoeksmethode die gebruikmaakt van fluisteren en gesproken taal. Het bijzondere voordeel ervan is de aard van het onderzoek. Spraakperceptie is immers een van de belangrijkste factoren voor de intellectuele ontwikkeling van een kind. Daarom wordt spraakaudiometrie breed toegepast als prognosemethode in het werk van een leerkracht voor doven, bij gehoorverbeteringsoperaties, de selectie van hoortoestellen, heropvoeding, enzovoort.
Individuele woorden of zinnen worden via een bandrecorder via een hoofdtelefoon of luidsprekers in de kamer (vrij geluidsveld) doorgegeven. Het kind herhaalt de tekst die hem wordt toegestuurd in de microfoon en de arts neemt de antwoorden op. Meestal worden de volgende parameters bepaald: de drempelwaarde voor geluidsdetectie (in dB), de drempelwaarde voor initiële spraakverstaanbaarheid (20% van de woorden is normaal bij een intensiteit van 25 dB); 100% van de woorden wordt doorgaans verstaan bij 45 dB. Zoals reeds vermeld, worden spraaktabellen opgenomen op de bandrecorder, inclusief enkele woorden of zinnen die geselecteerd zijn uit akoestisch homogene geluiden.
Deze tabellen zijn niet altijd toepasbaar voor het onderzoeken van het gehoor bij slechthorende en dove kinderen, aangezien de woordenschat van deze kinderen aanzienlijk beperkter is. Voor hen is er een speciaal geselecteerd woordenboek en woordgroepenmateriaal beschikbaar, dat toegankelijk is voor een slechthorend kind.
Spraakaudiometrie heeft daarom de volgende voordelen ten opzichte van conventioneel onderzoek naar gefluisterde en gesproken spraak: de tekst en het dictie van de onderzoeker zijn constant, het volume van de spraak kan worden aangepast en het gehoorverlies kan niet in meters, maar in decibel worden vastgesteld.
In sommige gevallen kan echo-audiometrie worden toegepast na de leeftijd van 6-7 jaar. Onderzoek door Russische wetenschappers heeft aangetoond dat het oor niet alleen geluid waarneemt in het bereik van het hoorbare spectrum tot 20.000 Hz, maar ook veel hoger, maar alleen via het bot. Het behoud van een dergelijke reserve in de cochlea, die niet wordt gedetecteerd op een regulier audiogram, biedt enige perspectieven voor hoortoestellen en gehoorverbeterende operaties (otosclerose). Voor de meeste kinderen ligt de bovengrens van het gehoor niet bij 200 kHz, maar slechts bij 150 kHz.
Moderne elektrofysiologische methoden voor gehooronderzoek, vergelijkbaar met echografie, worden niet alleen gebruikt in de keel-neus-oorheelkunde, maar ook in ruime mate door neurologen, neurochirurgen en andere specialisten. Ze spelen een belangrijke rol bij de topische diagnostiek van intracraniële pathologie: bij tumoren van de hersenstam en temporaalkwab, hersenstamencefalitis, temporale epilepsie, enz.
Met wie kun je contact opnemen?

