Medisch expert van het artikel
Nieuwe publicaties
Kanker van het baarmoederlichaam
Last reviewed: 04.07.2025

Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
Kwaadaardige tumoren van het baarmoederlichaam omvatten: kanker, sarcoom, mesodermale tumoren en choriocarcinoom. Met baarmoederlichaamkanker wordt kanker van het endometrium (het baarmoederslijmvlies) bedoeld. Endometriumkanker is een hormoonafhankelijke tumor, d.w.z. het wordt veroorzaakt door endocriene-stofwisselingsstoornissen, en gaat vaak gepaard met baarmoedermyomen, endometrioïde ziekte en hyperplasie van het ovariumweefsel.
Epidemiologie
Baarmoederkanker is een wijdverspreide kwaadaardige neoplasie. Het staat op de tweede plaats in de lijst van oncologische aandoeningen bij vrouwen. Het is de vierde meest voorkomende vorm van kanker, na borst-, long- en darmkanker. Baarmoederkanker wordt voornamelijk aangetroffen bij postmenopauzale patiënten met bloedingen; het wordt in 10% van de gevallen in deze levensfase ontdekt. Diagnosefouten bij vrouwen op deze leeftijd worden veroorzaakt door een onjuiste beoordeling van de bloederige afscheiding, wat vaak wordt verklaard door een disfunctie van de overgang.
Oorzaken baarmoederkanker
Een bijzondere plaats in de ontwikkeling van baarmoederkanker wordt ingenomen door voorstadia (klierhyperplasie, endometriumpoliepen) en voorstadia (atypische hyperplasie en adenomatose) van het baarmoederslijmvlies.
 [ 9 ]
[ 9 ]
Risicofactoren
Tot de risicogroep behoren vrouwen met een hoge kans op het ontwikkelen van een kwaadaardige tumor bij bepaalde ziekten en aandoeningen (risicofactoren). De risicogroep voor het ontwikkelen van baarmoederkanker kan bestaan uit:
- Vrouwen in de periode van de menopauze met bloederige afscheiding uit het geslachtsorgaan.
- Vrouwen met aanhoudende menstruatiefunctie na de leeftijd van 50 jaar, met name bij vrouwen met vleesbomen in de baarmoeder.
- Vrouwen van alle leeftijden die lijden aan hyperplastische processen van het endometrium (recidiverende polyposis, adenomatose, glandulaire-cysteuze hyperplasie van het endometrium).
- Vrouwen met een verstoord vet- en koolhydraatmetabolisme (obesitas, diabetes) en hypertensie.
- Vrouwen met diverse hormonale stoornissen die anovulatie en hyperoestrogenisme veroorzaken (Syndroom van Stein-Leventhal, neuro-endocriene ziekten na de bevalling, myoom, adenomyose, endocriene onvruchtbaarheid).
Andere factoren die bijdragen aan de ontwikkeling van baarmoederkanker:
- Oestrogeenvervangingstherapie.
- Polycysteus-ovariumsyndroom.
- Geen voorgeschiedenis van bevallingen.
- Vroeg begin van de menarche, late menopauze.
- Alcoholmisbruik.
Symptomen baarmoederkanker
- Leukorroe. Dit is het eerste teken van baarmoederkanker. Leukorroe is dun en waterig. Er komt vaak bloed bij, vooral na lichamelijke inspanning.
- Jeuk aan de uitwendige geslachtsorganen. Kan voorkomen bij patiënten met baarmoederkanker als gevolg van irritatie door vaginale afscheiding.
- Bloedingen zijn een laattijdig optredend symptoom dat optreedt als gevolg van tumorverval en kunnen zich manifesteren als afscheiding in de vorm van vleesachtige 'smurrie', vegen of puur bloed.
- Pijn - krampen van aard, uitstralend naar de onderste ledematen, treedt op wanneer de baarmoederhals te langzaam ontlast wordt. Doffe, zeurende pijn, vooral 's nachts, wijst op een uitbreiding van het proces buiten de baarmoeder en wordt verklaard door compressie van de zenuwplexussen in het kleine bekken door het tumorinfiltraat.
- Disfunctie van aangrenzende organen als gevolg van tumorgroei in de blaas of het rectum.
- Deze patiënten worden gekenmerkt door obesitas (zelden gewichtsverlies), diabetes en hypertensie.
Waar doet het pijn?
Wat zit je dwars?
Stages
Momenteel worden er in de klinische praktijk verschillende classificaties van baarmoederkanker gebruikt: de classificatie uit 1985, de internationale FIGO-classificatie en TNM.
 [ 18 ]
[ 18 ]
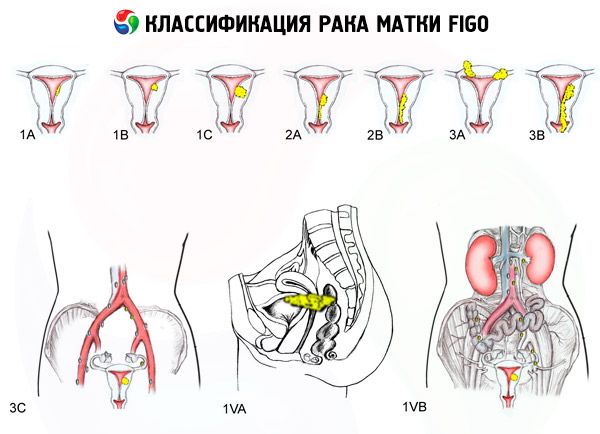
FIGO-classificatie van baarmoederkanker per stadium
De omvang van de laesie
- 0 - Pre-endometriumcarcinoom (atypische glandulaire hyperplasie van het endometrium)
- 1 - De tumor is beperkt tot het baarmoederlichaam, regionale metastasen worden niet gedetecteerd
- 1a - De tumor is beperkt tot het endometrium
- 1b - Invasie in het myometrium tot 1 cm
- 2 - De tumor tast het lichaam en de baarmoederhals van de baarmoeder aan, regionale metastasen worden niet vastgesteld
- 3 - De tumor reikt verder dan de baarmoeder, maar niet verder dan het bekken
- 3a - De tumor infiltreert in de serosa van de baarmoeder en/of er zijn metastasen in de baarmoederaanhangsels en/of in de regionale lymfeklieren van het bekken
- 3b - De tumor infiltreert het bekkenweefsel en/of er zijn uitzaaiingen naar de vagina
- 4 - De tumor strekt zich uit tot voorbij het bekken en/of er is sprake van invasie in de blaas en/of het rectum
- 4a - Tumor dringt door in blaas en/of rectum
- 4b - Tumor met een willekeurige mate van lokale of regionale verspreiding met detecteerbare uitzaaiingen op afstand
Internationale classificatie van baarmoederkanker volgens het TNM-systeem
- T0 - Primaire tumor wordt niet gedetecteerd
- Tis - Pre-invasief carcinoom
- T1 - Tumor is beperkt tot het baarmoederlichaam
- T1a - De baarmoederholte is niet langer dan 8 cm
- T1b - Baarmoederholte langer dan 8 cm
- T2 - De tumor is uitgezaaid naar de baarmoederhals, maar niet verder dan de baarmoeder.
- T3 - De tumor is buiten de baarmoeder uitgezaaid, maar zit nog steeds in het bekken.
- T4 - De tumor strekt zich uit tot in de bekleding van de blaas, het rectum en/of strekt zich uit voorbij het bekken
N - regionale lymfeklieren
- Nx - Onvoldoende gegevens om de status van regionale lymfeklieren te beoordelen
- N0 - Geen bewijs van metastasering naar regionale lymfeklieren
- N1 - Metastasen in regionale lymfeklieren
M - uitzaaiingen op afstand
- Mx - Onvoldoende gegevens om uitzaaiingen op afstand vast te stellen
- M0 - Geen tekenen van metastasen
- M1 - Er zijn uitzaaiingen op afstand
G - histologische differentiatie
- G1 - Hoge mate van differentiatie
- G2 - Gemiddelde mate van differentiatie
- G3-4 - Lage mate van differentiatie
Vormen
Er bestaan beperkte en diffuse vormen van baarmoederkanker. Bij de beperkte vorm groeit de tumor als een poliep, duidelijk afgebakend van het onaangetaste baarmoederslijmvlies; bij de diffuse vorm verspreidt de kanker zich naar het gehele endometrium. De tumor komt het vaakst voor in het gebied van de fundus en de eileiders. Ongeveer 80% van de patiënten heeft een adenocarcinoom met verschillende differentiatiegraden, bij 8-12% een adenoacanthoom (adenocarcinoom met goedaardige plaveiselceldifferentiatie), dat een gunstige prognose heeft.
Minder vaak voorkomende tumoren met een slechtere prognose zijn onder meer glandulaire plaveiselcelcarcinomen, waarbij de plaveiselcelcomponent lijkt op plaveiselcelcarcinoom, maar de prognose is slechter vanwege de aanwezigheid van een ongedifferentieerde glandulaire component.
Plaveiselcelcarcinoom heeft, net als heldercellig carcinoom, veel overeenkomsten met soortgelijke tumoren van de baarmoederhals. Het komt voor bij oudere vrouwen en wordt gekenmerkt door een agressief beloop.
Ongedifferentieerde kanker komt vaker voor bij vrouwen ouder dan 60 jaar en ontstaat tegen de achtergrond van endometriumatrofie. De prognose is ook ongunstig.
Een van de zeldzame morfologische varianten van endometriumkanker is sereus-papillair kanker. Morfologisch gezien heeft het veel overeenkomsten met sereus ovariumcarcinoom: het wordt gekenmerkt door een extreem agressief beloop en een grote kans op metastasering.
Diagnostics baarmoederkanker
Gynaecologisch onderzoek. Tijdens onderzoek met behulp van spiegels worden de toestand van de baarmoederhals en de aard van de afscheiding uit het baarmoederhalskanaal opgehelderd - de afscheiding wordt meegenomen voor cytologisch onderzoek. Bij vaginaal (rectovaginaal) onderzoek wordt gelet op de grootte van de baarmoeder, de toestand van de aanhangsels en het para-uteriene weefsel.
Aspiratiebiopsie (cytologisch onderzoek van aspiratievocht uit de baarmoederholte) en onderzoek van aspiratiespoelingen uit de baarmoederholte en het cervixkanaal. Dit laatste wordt uitgevoerd op postmenopauzale leeftijd indien aspiratiebiopsie en diagnostische curettage niet mogelijk zijn.
Cytologisch onderzoek van vaginale uitstrijkjes van de achterste fornix. Deze methode geeft in 42% van de gevallen een positief resultaat.
Ondanks het kleine percentage positieve resultaten, kan de methode breed worden toegepast in poliklinische settings, voorkomt het trauma en stimuleert het het tumorproces niet.
Afzonderlijke diagnostische curettage van de baarmoederholte en het cervixkanaal, onder hysteroscopiecontrole. Het is raadzaam om schraapsel te nemen van gebieden waar precancereuze processen het vaakst voorkomen: het gebied van de uitwendige en inwendige ossale, evenals de hoeken van de eileiders.
Hysteroscopie. Deze methode helpt bij het identificeren van het kankerproces op moeilijk bereikbare plaatsen voor curettage, en maakt het mogelijk de lokalisatie en prevalentie van het tumorproces te bepalen, wat belangrijk is voor de keuze van de behandelmethode en voor de daaropvolgende monitoring van de effectiviteit van de radiotherapie.
Tumormarkers. Om de proliferatieve activiteit van endometriumcarcinoomcellen te bepalen, kunnen monoklonale antilichamen Ki-S2, Ki-S4 en KJ-S5 worden bepaald.
Om uitzaaiingen op afstand op te sporen, wordt aanbevolen een röntgenfoto van de borstkas, een echografie en een computertomografie van de buikorganen en de retroperitoneale lymfeklieren uit te voeren.
Echografie. De nauwkeurigheid van echografische diagnostiek is ongeveer 70%. In sommige gevallen is de kankerklier qua akoestische eigenschappen vrijwel niet te onderscheiden van de baarmoederspier.
Computertomografie (CT). Deze wordt uitgevoerd om uitzaaiingen in de baarmoederaanhangsels en primaire multipele ovariumtumoren uit te sluiten.
Magnetic resonance imaging (MRI). MRI bij baarmoederkanker maakt het mogelijk om de exacte lokalisatie van het proces te bepalen, stadia I en II te onderscheiden van III en IV, evenals de diepte van de invasie in het myometrium te bepalen en stadium I van de ziekte te onderscheiden van de rest. MRI is een meer informatieve methode om de prevalentie van het proces buiten de baarmoeder te bepalen.
Wat moeten we onderzoeken?
Met wie kun je contact opnemen?
Behandeling baarmoederkanker
Bij de keuze van een behandelmethode voor patiënten met baarmoederkanker moet rekening worden gehouden met drie belangrijke factoren:
- leeftijd, algemene toestand van de patiënt, ernst van de stofwisselings- en endocriene stoornissen;
- de histologische structuur van de tumor, de mate van differentiatie, de grootte, de lokalisatie in de baarmoederholte en de prevalentie van het tumorproces;
- de instelling waar de behandeling zal worden uitgevoerd (niet alleen de oncologische opleiding en chirurgische vaardigheden van de arts zijn belangrijk, maar ook de uitrusting van de instelling).
Alleen als rekening wordt gehouden met bovenstaande factoren, kan het proces op de juiste manier worden gefaseerd en adequaat worden behandeld.
Ongeveer 90% van de patiënten met baarmoederkanker ondergaat een chirurgische behandeling. Meestal wordt de baarmoeder met aanhangsels verwijderd. Na opening van de buikholte, revisie van de bekkenorganen en de buikholte, worden retroperitoneale lymfeklieren onderzocht. Daarnaast worden er swabs uit de Douglas-holte genomen voor cytologisch onderzoek.
Chirurgische behandeling van baarmoederkanker
De omvang van de chirurgische behandeling wordt bepaald door de fase van het proces.
Stadium 1a: indien alleen het endometrium is aangetast, wordt, ongeacht de histologische structuur van de tumor en de mate van differentiatie, een eenvoudige verwijdering van de baarmoeder met aanhangsels uitgevoerd zonder aanvullende therapie. Met de komst van endoscopische chirurgische methoden is ablatie (diathermocoagulatie) van het endometrium in dit stadium van de ziekte mogelijk geworden.
Stadium 1b: bij oppervlakkige invasie, lokalisatie van een kleine tumor, hoge mate van differentiatie in het bovenste-achterste deel van de baarmoeder, wordt een eenvoudige extirpatie van de baarmoeder met aanhangsels uitgevoerd.
Bij invasie tot de helft van het myometrium, G2- en G3-differentiatiegraden, grote tumorgroottes en lokalisatie in de onderste delen van de baarmoeder, zijn extirpatie van de baarmoeder met aanhangsels en lymfeklierdissectie geïndiceerd. Bij afwezigheid van metastasen in de lymfeklieren van het kleine bekken wordt na de operatie endovaginale intracavitaire bestraling uitgevoerd. Indien lymfeklierdissectie na de operatie niet mogelijk is, dient externe bestraling van het kleine bekken te worden uitgevoerd met een totale focale dosis van 45-50 Gy.
In stadium 1b-2a G2-G3; 2b G1 worden extirpatie van de uterus met aanhangsels en lymfeklierdissectie uitgevoerd. Bij afwezigheid van metastasen in de lymfeklieren en kwaadaardige cellen in het peritoneale vocht, met een ondiepe invasie, dient na de operatie endovaginale intracavitaire bestraling te worden uitgevoerd. Bij een diepe invasie en een geringe mate van tumordifferentiatie wordt radiotherapie toegepast.
Stadium 3: het optimale operatievolume is verwijdering van de baarmoeder met aanhangsels en lymfeklierdissectie. Indien metastasen in de eierstokken worden gevonden, is resectie van het omentum majus noodzakelijk. Vervolgens wordt uitwendige bestraling van het kleine bekken uitgevoerd. Indien metastasen in de para-aortale lymfeklieren worden gevonden, is verwijdering hiervan raadzaam. Indien het niet mogelijk is om metastasen in de lymfeklieren te verwijderen, is uitwendige bestraling van dit gebied noodzakelijk. In stadium IV wordt de behandeling volgens een individueel plan uitgevoerd, waarbij, indien mogelijk, chirurgische behandeling, radiotherapie en chemohormonale therapie worden toegepast.
Chemotherapie
Dit type behandeling wordt vooral uitgevoerd bij een wijdverbreid proces, autonome tumoren (hormonaal onafhankelijk), alsook wanneer er een terugval van de ziekte is en er uitzaaiingen zijn vastgesteld.
Momenteel wordt chemotherapie bij baarmoederkanker nog steeds palliatief toegepast, omdat zelfs bij voldoende effectiviteit van sommige medicijnen de werkingsduur doorgaans kort is: maximaal 8-9 maanden.
Er worden combinaties van geneesmiddelen gebruikt, zoals platinaderivaten van de eerste generatie (cisplatine) of tweede generatie (carboplatine), adriamycine, cyclofosfamide, methotrexaat, fluorouracil, fosfamide, enz.
Tot de meest effectieve geneesmiddelen, die in meer dan 20% van de gevallen een volledig en gedeeltelijk effect hebben, behoren doxorubicine (adriamycine, rastocine, enz.), farmarubicine en platinapreparaten van de eerste en tweede generatie (platidiam, cisplatine, platimide, platinol, carboplatine).
Het grootste effect - tot wel 60% - wordt bereikt met een combinatie van adriamycine (50 mg/m2 ) met cisplatine (50-60 mg/m2 ).
Bij wijdverspreide baarmoederkanker, recidieven en uitzaaiingen, zowel bij monochemotherapie als in combinatie met andere geneesmiddelen, kan taxol worden gebruikt. Bij monotherapie wordt taxol gebruikt in een dosering van 175 mg/m² als een 3-uurs infuus, om de 3 weken. Met een combinatie van taxol (175 mg/m² ), cisplatine (50 mg/m² ) en epirubicine (70 mg/m² ) neemt de effectiviteit van de therapie aanzienlijk toe.
Hormoontherapie
Als de tumor zich tegen de tijd van de operatie buiten de baarmoeder heeft verspreid, lost een lokale, regionale chirurgische of radiologische behandeling het hoofdprobleem niet op. Chemo- en hormoontherapie is dan noodzakelijk.
Voor hormonale behandeling worden het vaakst progestagenen gebruikt: 17-OPC, depo-provera, provera, farlugal, depostat, megace in combinatie met of zonder tamoxifen.
Bij een metastatisch proces, bij ineffectiviteit van de progestageentherapie, is het raadzaam om Zoladec voor te schrijven
Orgaansparende behandelingen kunnen alleen worden uitgevoerd in een gespecialiseerde instelling met voorwaarden voor diepgaande diagnostiek, zowel vóór als tijdens de behandeling. Naast diagnostische apparatuur is hooggekwalificeerd personeel, waaronder morfologen, noodzakelijk. Dit alles is noodzakelijk voor het tijdig detecteren van inefficiëntie van de behandeling en de daaropvolgende operatie. Daarnaast is constante dynamische monitoring noodzakelijk. Mogelijkheden van orgaansparende hormonale behandeling van minimaal endometriumcarcinoom bij jonge vrouwen met progestagenen: 17-OPK of depo-provera in combinatie met tamoxifen. Bij een matige differentiatiegraad wordt een combinatie van hormoontherapie en chemotherapie gebruikt (cyclofosfamide, adriamycine, fluorouracil of cyclofosfamide, methotrexaat, fluorouracil).
Hormonale therapie wordt aanbevolen voor patiënten met een hoge of matige tumordifferentiatie. Bij een hoge tumordifferentiatie is er sprake van oppervlakkige tumorinvasie in het myometrium, tumorlokalisatie in de fundus of bovenste 2/3 van de baarmoeder. Patiënten jonger dan 50 jaar, zonder uitzaaiingen: hormoontherapie wordt gedurende 2-3 maanden gegeven. Indien er geen effect is, is overstappen op chemotherapie noodzakelijk.
Meer informatie over de behandeling
Het voorkomen
Preventie van baarmoederkanker bestaat uit het identificeren van risicogroepen. Deze groepen mensen dienen regelmatig gynaecologisch onderzoek te ondergaan met cytologische controle van het endometrium. Als bij een vrouw voorstadia van kanker worden vastgesteld en conservatieve behandeling niet effectief is, dient zij een chirurgische behandeling te ondergaan.

