Medisch expert van het artikel
Nieuwe publicaties
Ziekte van Crohn
Laatst beoordeeld: 12.07.2025

Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
De ziekte van Crohn is een chronische transmurale ontstekingsziekte van het maag-darmkanaal die meestal het distale ileum en de dikke darm aantast, maar zich op elk niveau in het maag-darmkanaal kan ontwikkelen. Symptomen zijn onder andere diarree en buikpijn. Abcessen, interne en externe fistels en darmobstructie kunnen zich ontwikkelen.
Ziekte van Crohn - darmpathologie
Omdat deze ziekte in elk deel van het maag-darmkanaal kan voorkomen, bestaat er een bepaalde classificatie om de verschillende vormen van de ziekte te onderscheiden. Zo worden bij ileocolitis voornamelijk het ileum en de dikke darm aangetast. Bij de gastroduodenale vorm zijn dat de maag en de twaalfvingerige darm. Bij ileitis wordt het ileum aangetast. Bij jejunoileitis raken de dunne darm en het ileum beschadigd. Bij de ziekte van Crohn worden andere delen van het maag-darmkanaal niet aangetast.
Extra-intestinale symptomen, met name artritis, kunnen optreden. De diagnose van de ziekte van Crohn wordt gesteld door middel van coloscopie en bariumcontrastonderzoek. De behandeling bestaat uit 5-ASA, glucocorticoïden, immunomodulatoren, anticytokines, antibiotica en vaak een operatie.
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ]
ICD-10-code
De ICD definieert de ziekte van Crohn als een ontsteking van het maag-darmkanaal van onbekende oorsprong, die wordt gekenmerkt door schade aan individuele segmenten, een recidiverend beloop, het optreden van ulceratieve formaties, die in sommige gevallen gepaard kunnen gaan met complicaties. De ziekte kan de dunne en dikke darm samen of afzonderlijk aantasten. De incidentie van de ziekte is ongeveer vijfentwintig gevallen per honderdduizend mensen. In dit geval komt een gemengde vorm van de ziekte het meest voor, wanneer zowel de dikke als de dunne darm zijn aangetast. Risicofactoren voor het ontwikkelen van de ziekte zijn onder andere genetische aanleg en chronische darmpathologieën. Macroscopisch onderzoek onderscheidt ulcera en granulomateuze gezwellen, terwijl microscopisch onderzoek oedeem in het beschadigde gebied en hyperplasie van de lymfofollikels van het submucosale membraan aantoont. Stadia van ziekteontwikkeling:
- Acuut stadium. Gekenmerkt door acute diarree, uitputting en pijn in de rechterbuik.
- Subacute fase. Gekenmerkt door een toename van het aantal ulceratieve laesies, het verschijnen van granulomen en de ontwikkeling van darmstenose. Het pijnsyndroom is krampachtig.
- Chronisch stadium. Gekenmerkt door verdere ontwikkeling van de ziekte en het optreden van complicaties.
Oorzaken van de ziekte van Crohn
De oorzaken van de ziekte van Crohn zijn momenteel nog niet volledig bekend. Er zijn aanwijzingen dat deze ziekte erfelijk kan zijn en ook kan worden veroorzaakt door infectieuze aandoeningen en immunologische factoren.
 [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ]
[ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ]
Hoe ontstaat de ziekte van Crohn?
De ziekte van Crohn begint met crypte-ontsteking en abcesvorming, die zich ontwikkelen tot kleine focale aftoïde ulcera. Deze mucosale laesies kunnen zich ontwikkelen tot diepe longitudinale en transversale ulcera met voorafgaand mucosaal oedeem, waardoor de karakteristieke "keisteen"-achtige darmveranderingen ontstaan.
De uitbreiding van transmurale ontsteking leidt tot lymfoedeem en verdikking van de darmwand en het mesenterium. Het mesenteriale vetweefsel strekt zich meestal uit tot het sereuze oppervlak van de darm. De mesenteriale lymfeklieren worden vaak groter. Uitgebreide ontsteking kan leiden tot hypertrofie van de spierlaag, fibrose en de vorming van stenose, wat darmobstructie kan veroorzaken. Abcesvorming en fistelvorming met aangrenzende structuren, waaronder andere darmlissen, de blaas of psoas, zijn kenmerkend; ze kunnen zelfs uitmonden in de voorste of laterale buikwand. Ongeacht de intra-abdominale activiteit van het proces, komen perianale fistels en abcessen voor in 1/4-1/3 van de gevallen; deze complicaties zijn vaak de meest ongunstige aspecten.
Niet-caseuze granulomen kunnen zich ontwikkelen in de lymfeklieren, het peritoneum, de lever en alle lagen van de darmwand aantasten. Het pathognomonisch teken is de aanwezigheid van granulomen, maar de ziekte van Crohn wordt bij 50% van de patiënten niet gekenmerkt door de aanwezigheid van granulomen. Hun aanwezigheid is hoogstwaarschijnlijk niet geassocieerd met het klinische beloop.
Het aangetaste deel van de darm is duidelijk afgebakend van de normale darm (de "stille zone"); vandaar de naam - regionale enteritis. De ziekte van Crohn treft in ongeveer 35% van de gevallen alleen het ileum (ileïtis); in 45% zijn het ileum en de dikke darm betrokken (ileocolitis), met voornamelijk schade aan de rechterflank van de dikke darm; in ongeveer 20% van de gevallen is alleen de dikke darm aangetast (granulomateuze colitis) en in de meeste gevallen, in tegenstelling tot colitis ulcerosa (CU), is het rectum niet altijd aangetast. Soms is de gehele dunne darm aangetast (jejunoileïtis). Zeer zelden worden de maag, de twaalfvingerige darm of de slokdarm aangetast. Zonder chirurgische ingreep verspreidt de ziekte zich meestal niet naar delen van de dunne darm die bij de eerste diagnose niet betrokken waren.
Er is een verhoogd risico op kanker in de aangetaste delen van de dunne darm. Patiënten met een darmaandoening lopen op lange termijn een verhoogd risico op colorectale kanker, vergelijkbaar met colitis ulcerosa, afhankelijk van de omvang en duur van de ziekte.
Symptomen van de ziekte van Crohn
De ziekte van Crohn wordt gekenmerkt door de volgende initiële symptomen: chronische diarree met buikpijn, koorts, anorexia en gewichtsverlies. De buik is gevoelig en kan gevoelig zijn bij palpatie, met een zwelling of gevoeligheid. Aanzienlijke rectale bloeding is zeldzaam, behalve bij geïsoleerde colonlaesies, die ook kunnen voorkomen bij colitis ulcerosa. Sommige patiënten ontwikkelen een acute buik, die lijkt op acute appendicitis of darmobstructie. Ongeveer een derde van de patiënten heeft perianale laesies (met name fissuren), die soms de belangrijkste manifestaties of zelfs de oorzaak van klachten zijn. Bij kinderen overheersen extraintestinale manifestaties vaak boven gastro-intestinale symptomen; artritis, koorts met onbekende oorzaak, bloedarmoede of groeiachterstand kunnen de belangrijkste manifestaties zijn, en buikpijn of diarree kan afwezig zijn.
Als de ziekte van Crohn terugkeert, veranderen de symptomen. Pijn is het belangrijkste symptoom en treedt op met een normale terugval. Patiënten met ernstige exacerbaties of abcesvorming ervaren gevoeligheid bij palpatie, beschermende spanning, peritoneale symptomen en tekenen van algemene intoxicatie. Gebieden met darmstenose kunnen darmobstructie veroorzaken met kenmerkende koliekpijn, een opgeblazen gevoel, constipatie en braken. Verklevingen na eerdere operaties kunnen ook darmobstructie veroorzaken, die acuut begint, zonder koorts, pijn en malaise die kenmerkend zijn voor obstructie tijdens exacerbaties. Vorming van een vesico-intestinale fistel kan luchtbellen in de urine veroorzaken (pneumorie). Vrije perforatie in de buikholte komt zelden voor.
De chronische ziekte van Crohn veroorzaakt een verscheidenheid aan systemische symptomen, waaronder koorts, gewichtsverlies, vermagering en extraintestinale manifestaties.
De ziekte van Crohn wordt volgens de classificatie van Wenen onderverdeeld in drie hoofdvormen: (1) primair inflammatoir, dat na enkele jaren van ziekteprogressie meestal (2) stenose of obstructie vertoont, of (3) primair penetrerend of fistelvormig is. Deze verschillende klinische vormen bepalen verschillende behandelmethoden. Sommige genetische studies suggereren een moleculaire basis voor deze classificatie.
De ziekte van Crohn en zwangerschap
De ziekte van Crohn en zwangerschap worden door verschillende specialisten verschillend bekeken. Sommigen beweren dat de ziekte van Crohn geen significante invloed heeft op het verloop van de zwangerschap, het geboorteproces en de foetus, behalve in gevallen van exacerbatie van de ziekte tijdens deze periode. De meeste specialisten zijn echter van mening dat zwangerschap een negatieve invloed kan hebben op de ontwikkeling van de ziekte, omdat de vergrote baarmoeder druk uitoefent op de darmen en de endogeen cortisolspiegel stijgt, die na de bevalling snel daalt. De prognose van de ziekte hangt ook af van het verloop van de zwangerschap, of de zwangerschap nu in remissie of exacerbatie is verlopen. Als de ziekte ongecompliceerd is, heeft dit meestal geen invloed op het verloop van de zwangerschap. In ernstige gevallen kan de ziekte van Crohn het risico op een miskraam verhogen en ook een bedreiging vormen voor het leven van de foetus tijdens de bevalling. Complicaties tijdens de geboorte treden meestal op als de ziekte tijdens de zwangerschap is ontstaan of verergerd. Exacerbatie van de ziekte tijdens de zwangerschap is moeilijk te detecteren, omdat het klinische beeld vrijwel niet verandert. Bij darmobstructie, darmstenose en fistelvorming treedt er zelfs tijdens de periode van remissie van de ziekte een negatieve invloed op het verloop van de zwangerschap op. Bij aanhoudende verzwakking van de symptomen van de ziekte is zwangerschap met de ziekte van Crohn toegestaan, terwijl verergering ervan een contra-indicatie is voor conceptie.
Ziekte van Crohn en colitis ulcerosa
Er wordt aangenomen dat de ziekte van Crohn en colitis ulcerosa verband houden met erfelijke aanleg en met de impact van infectieuze agentia op het maag-darmkanaal. Het belangrijkste verschil tussen deze ziekten is dat bij colitis ulcerosa meestal alleen de dikke darm kwetsbaar is, terwijl bij de ziekte van Crohn verschillende delen van het maag-darmkanaal zijn aangetast. De laesie bij colitis ulcerosa concentreert zich meestal in één segment van de dikke darm. Bij de ziekte van Crohn kan de laesie meerdere delen van het darmkanaal bedekken. De symptomen van de ziekte van Crohn en colitis ulcerosa lijken sterk op elkaar en het is niet altijd mogelijk om ze nauwkeurig te onderscheiden. Een biopsie wordt meestal voorgeschreven om deze twee ziekten te differentiëren. Veelvoorkomende tekenen van deze pathologieën zijn diarree en koorts, buikpijn, verlies of volledig verlies van eetlust, gewichtsverlies en algemene zwakte. Misselijkheid, braken en gewrichtspijn kunnen ook voorkomen. Er dient rekening mee te worden gehouden dat soortgelijke verschijnselen ook bij andere aandoeningen van het maag-darmkanaal kunnen worden waargenomen. Voor het stellen van de juiste diagnose is een goede diagnostiek dan ook van groot belang.
Waarom is de ziekte van Crohn gevaarlijk?
Om de behandeling niet uit te stellen en snel hulp te zoeken bij een specialist, moet de patiënt weten waarom de ziekte van Crohn gevaarlijk is:
- Naarmate de ziekte vordert, neemt het aantal aangetaste darmsegmenten toe.
- Terugkeer van de ziekte als gevolg van een chirurgische ingreep (letsel van het proximale deel van de darm).
- Vorming van fistels in het rectum en andere delen van het spijsverteringskanaal.
- Ontwikkeling van extraintestinale pathologieën (erytheem, pyodermie, episcleritis, uveïtis, ankyloserende spondylitis).
- Darmobstructie.
- Risico op het ontwikkelen van adenocarcinoom.
- Perforatie van de dikke darm, ontwikkeling van darmbloedingen.
- Verwijding van de dikke darm.
- Onvoldoende opname van voedingsstoffen in de dunne darm.
Diagnose van de ziekte van Crohn
De ziekte van Crohn moet worden vermoed bij patiënten met symptomen van ontsteking of obstructie, bij patiënten zonder duidelijke gastro-intestinale symptomen maar met perianale abcessen, en bij patiënten met onverklaarde artritis, erythema nodosum, koorts, bloedarmoede of (bij een kind) groeiachterstand. Een familieanamnese verhoogt ook het vermoeden van de ziekte van Crohn. Vergelijkbare symptomen en tekenen van de ziekte van Crohn (bijv. buikpijn, diarree) kunnen het gevolg zijn van andere gastro-intestinale aandoeningen. De ziekte van Crohn wordt gedifferentieerd van colitis ulcerosa; de diagnose kan lastig zijn in de 20% van de gevallen waarin de ziekte van Crohn beperkt is tot de dikke darm. Omdat de behandeling van deze aandoeningen echter vergelijkbaar is, is dit onderscheid alleen van belang bij het overwegen van indicaties voor chirurgische behandeling of empirische therapie.
Patiënten met acute buikklachten (zowel nieuw als recidiverend) hebben AP, laterale abdominale radiografie en CT-scan van de buik nodig. Deze onderzoeken kunnen obstructies of andere mogelijke oorzaken van acute buikklachten (bijv. appendicitis) identificeren. Echografie kan gynaecologische pathologie beter evalueren bij vrouwen met pijn in de onderbuik en het bekken.
Als de eerste manifestaties van de ziekte niet acuut zijn, verdient een onderzoek van het bovenste deel van het maag-darmkanaal en de dunne darm met gerichte radiografie van het terminale ileum de voorkeur boven CT. Gastro-intestinale onderzoeken zijn diagnostisch als ze een duidelijke vernauwing (met een "string sign") of loslating van de darmlissen laten zien. Als deze bevindingen twijfelachtig zijn, kunnen enteroclymes of capsule-enteroscopie oppervlakkige aften en lineaire ulcera aantonen. Bariumklysma kan worden gebruikt als colonsymptomen overheersen (bijv. diarree), wat kan wijzen op bariumreflux in het terminale ileum met klepinsufficiëntie, nodulariteit, rigiditeit, wandverdikking en luminale vernauwing. Vergelijkbare radiografische bevindingen worden gezien bij blindedarmkanker, ileumcarcinoïd, lymfosarcoom, systemische vasculitis, radiatie-enteritis, ileocecale tuberculose en amoebisch granuloom.
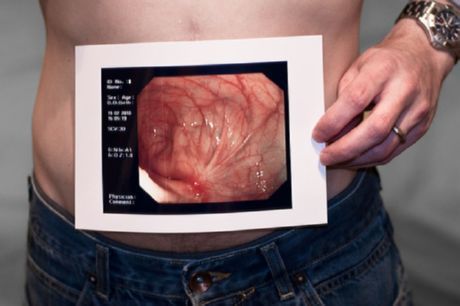
In atypische gevallen (bijv. overwegend diarree met minimale pijn) wordt de ziekte van Crohn op dezelfde manier gediagnosticeerd als bij een vermoeden van colitis ulcerosa, met behulp van een coloscopie (inclusief biopsie, onderzoek naar pathogene darmflora en, indien mogelijk, beeldvorming van het terminale ileum). Een endoscopie van het bovenste deel van het maag-darmkanaal kan betrokkenheid van de maag en twaalfvingerige darm aantonen, zelfs bij afwezigheid van symptomen van het bovenste deel van het maag-darmkanaal.
Laboratoriumonderzoek dient te worden uitgevoerd om bloedarmoede, hypoalbuminemie en elektrolytafwijkingen te diagnosticeren. Leverfunctietests dienen te worden uitgevoerd; verhoogde alkalische fosfatase- en γ-glutamyltranspeptidasewaarden wijzen op mogelijke primaire scleroserende cholangitis. Leukocytose of verhoogde acutefasereactanten (bijv. bezinkingssnelheid, CRP) zijn niet-specifiek, maar periodieke monitoring kan worden gebruikt om de ziekteactiviteit te monitoren.
Perinucleaire antineutrofiele cytoplasmatische antilichamen zijn aanwezig bij 60-70% van de patiënten met colitis ulcerosa en slechts bij 5-20% van de patiënten met de ziekte van Crohn. De ziekte van Crohn wordt gekenmerkt door de aanwezigheid van antineutrofiele Saccharomyces cerevisiae-antilichamen. Deze tests maken echter geen betrouwbaar onderscheid tussen de twee ziekten. Ze zijn wel bruikbaar bij "onbepaalde colitis" en worden niet aanbevolen voor routinematige diagnostiek.
 [ 23 ], [ 24 ], [ 25 ], [ 26 ]
[ 23 ], [ 24 ], [ 25 ], [ 26 ]
Algoritme voor het diagnosticeren van de ziekte van Crohn
De ziekte van Crohn wordt gediagnosticeerd met behulp van röntgenfoto's en endoscopie, waarmee de toestand van het maag-darmkanaal kan worden beoordeeld. Bij analyse van de ontlasting wordt de aanwezigheid van leukocyten vastgesteld. De aanwezigheid van leukocyten in de ontlasting wijst op een ontstekingsproces in de darmwand. Als de ziekte dunne ontlasting veroorzaakt, wordt deze onderzocht op de aanwezigheid van infectieuze agentia, wormeieren en clostridia. Voor de diagnose van de ziekte van Crohn wordt de irrigatiemethode gebruikt: een röntgenfoto van de dikke darm met inbrengen van een contrastmiddel (een waterige oplossing van bariumsulfaat met tannine). Twee tot drie dagen vóór het onderzoek wordt de patiënt een speciaal dieet aanbevolen en de dag ervoor oraal ricinusolie innemen (ongeveer dertig gram). 's Avonds wordt een klysma toegediend en mag er tot het einde van de procedure niet worden gegeten. Röntgenonderzoek van de bariumpassage wordt uitgevoerd om de afvoercapaciteit van de dikke darm en de interactie ervan met andere organen te beoordelen. Met de intubatie-enterografiemethode kan de dunne darm worden onderzocht door barium via een neusmaagsonde in te brengen. Na de röntgenfoto kan scintigrafie worden uitgevoerd om onderscheid te maken tussen inflammatoire en niet-inflammatoire processen. Deze methode maakt het mogelijk de activiteit van het maag-darmkanaal te onderzoeken en is gebaseerd op het feit dat de patiënt voedsel eet dat is gelabeld met een radioactieve isotoop, waarna de verplaatsing ervan door het spijsverteringskanaal wordt gemonitord met speciale apparatuur. Als onderdeel van de uitgebreide diagnostiek worden ook bloed- en ontlastingsonderzoek en een immunogram uitgevoerd.
 [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ]
[ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ]
Tests voor de ziekte van Crohn
Bloedonderzoek bij de ziekte van Crohn toont een verhoogde bezinkingssnelheid van rode bloedcellen, een water-zoutonevenwicht, lage plasma-eiwitwaarden en een tekort aan foliumzuur, vitamine B12 en D. Coproscopisch onderzoek toont verhoogde niveaus van vetzuren en zouten, de aanwezigheid van een grote hoeveelheid onverteerd zetmeel in de ontlasting en verhoogde stikstofgehaltes in de ontlasting. Fibrogastroscopie toont aangetaste gebieden in het bovenste deel van het maag-darmkanaal. Rectosigmoïdoscopie toont pathologische veranderingen in het rectum. Endoscopie in het beginstadium van de ziekte toont aften en erosieve laesies en er is slijm met pus aanwezig op de darmwand.
Röntgenfoto
Bij het diagnosticeren van de ziekte van Crohn zijn röntgenfoto's erg belangrijk, omdat ze kunnen worden gebruikt om de locatie van het ontstekingsproces nauwkeurig te bepalen. Röntgenfoto's zijn vooral belangrijk bij onderzoek van de dunne darm, omdat dit de enige manier is om deze te onderzoeken. Voordat de procedure start, neemt de patiënt oraal een bariumhoudende vloeistof in, die ook via het rectum kan worden toegediend (bariumklysma). Op de röntgenfoto is de vloeistof herkenbaar aan de witte kleur, waardoor zweren, darmstenose, enz. zichtbaar zijn. Als een dergelijk onderzoek niet effectief is, worden andere soorten röntgenfoto's voorgeschreven.
Colonoscopie
Een coloscopie is van groot belang voor de diagnose van de ziekte van Crohn. Een coloscopie bij de ziekte van Crohn geeft een zo compleet mogelijk beeld van de toestand van de dikke darm. Het helpt bij het vaststellen van ulceratieve formaties, ontstekingen en bloedingen. Door de dikke darm te onderzoeken, kan deze volledig worden onderzocht - van de blindedarm tot het rectum. De procedure wordt meestal zonder voorafgaande anesthesie uitgevoerd. Lokale anesthesie wordt toegepast bij ernstige pijn in de anus, evenals bij ernstige processen die de werking van de dunne darm verstoren, zoals de vorming van verklevingen in de buikholte. De procedure wordt liggend uitgevoerd met een speciaal apparaat (colonoscoop) via de anus in het rectum. Twee dagen vóór de coloscopie krijgt de patiënt een vezelarm dieet voorgeschreven; de dag ervoor en op de dag van de procedure mag het dieet uitsluitend uit vloeistoffen bestaan (bouillon, thee). Het is ook aan te raden om de dag vóór het onderzoek ricinusolie in te nemen. Twee eetlepels olie worden opgelost in ongeveer een half glas kefir en oraal ingenomen. Dit helpt de dikke darm volledig te reinigen. 's Ochtends, vóór de behandeling, worden nog een of twee klysma's gegeven, totdat de darmen volledig gereinigd zijn en er geen vocht meer uit is.
Wat moeten we onderzoeken?
Welke tests zijn nodig?
Met wie kun je contact opnemen?
Hoe wordt de ziekte van Crohn behandeld?
Er is momenteel geen duidelijk antwoord op de vraag hoe de ziekte van Crohn behandeld moet worden, aangezien de oorzaken van deze ziekte niet precies zijn vastgesteld. Daarom is de belangrijkste behandeling voor de ontwikkeling van deze pathologie gericht op het verminderen van ontstekingen, het stabiliseren van de toestand van de patiënt en het voorkomen van complicaties. Deze ziekte wordt behandeld door een gastro-enteroloog en een proctoloog. Bij een direct levensbedreigend gevaar voor de patiënt wordt een operatie voorgeschreven, bijvoorbeeld wanneer er een abces ontstaat, en ook wanneer conservatieve behandelmethoden niet effectief zijn. Conservatieve therapie voor de ziekte van Crohn bestaat voornamelijk uit het voorschrijven van een dieet, bijvoorbeeld tabel 4B. Dit helpt irritatie van het maag-darmkanaal en fermentatieprocessen te verminderen, en de maag- en galproductie te verminderen. Verschillende dieetvariaties zijn gericht op het minimaliseren van pijn en het verbeteren van de werking van het spijsverteringsstelsel. Medicamenteuze behandeling is gericht op het verlichten van ontstekingen en symptomen van de ziekte en het versterken van de afweer van het lichaam. Het medicijn sulfasalazine wordt vier keer per dag voor de maaltijd ingenomen, één tot twee gram in de acute fase van de ziekte. Tijdens de verlichtingsperiode wordt de dosering geleidelijk verlaagd tot vijfhonderd milligram. Het medicijn mesalazine wordt oraal ingenomen in een dosis van 400-800 mg driemaal daags gedurende twee tot drie maanden. Tijdens de behandeling is kortdurend gebruik van corticosteroïden, immunosuppressiva en immunosuppressiva die cytokines blokkeren die erosieve en ulceratieve formaties op de darmwand veroorzaken, ook mogelijk. Als antibacteriële therapie voor het optreden van purulente formaties worden metronidazol en ciprofloxacine gebruikt. Afhankelijk van de symptomen van de ziekte kunnen aan de patiënt medicijnen tegen diarree of constipatie worden voorgeschreven, evenals anesthetica en hemostatica, en vitamine- en mineralencomplexen.
Symptomatische behandeling
Krampen en diarree kunnen worden verlicht door loperamide 2-4 mg oraal, tot 4 keer per dag (bij voorkeur vóór de maaltijd). Deze symptomatische behandeling is veilig, behalve in gevallen van ernstige, acute colitis, die kan evolueren tot toxisch megacolon zoals bij colitis ulcerosa. Hydrofiele mucilloids (bijv. methylcellulose- of psylliumpreparaten) kunnen soms rectale en anale irritatie helpen voorkomen door de consistentie van de ontlasting te verbeteren. Ruwe voeding dient te worden vermeden bij stenotische of actief ontstoken colonaandoeningen.
Behandeling voor milde gevallen
Deze categorie omvat poliklinische patiënten die in aanmerking komen voor orale medicatie en die geen tekenen van toxiciteit, gevoeligheid, abdominale massa of obstructie vertonen. 5-Aminosalicylzuur (5-ASA, mesalamine) wordt vaak gebruikt als eerstelijnsbehandeling, hoewel de werkzaamheid ervan bij dunnedarmziekten beperkt is. Pentasa is de meest effectieve formulering voor proximale ileumziekten; asacol is effectief bij distale ileumziekten; alle formuleringen zijn ongeveer gelijkwaardig bij colitis, hoewel geen van de nieuwere middelen qua dosisafhankelijke werkzaamheid sulfasalazine evenaart.
Sommige artsen beschouwen antibiotica als eerstelijnsbehandeling; ze kunnen worden gebruikt bij patiënten bij wie 5-ASA gedurende vier weken niet werkt; het gebruik ervan is strikt empirisch. De behandeling met elk van deze geneesmiddelen kan 8-16 weken worden voortgezet.
Ook al is de behandeling effectief, toch hebben patiënten met de ziekte van Crohn onderhoudstherapie nodig.
Behandeling voor ernstige gevallen
Bij patiënten zonder abcessen, maar met aanhoudende pijn, gevoeligheid bij palpatie, koorts en braken, of bij ineffectieve therapie in milde gevallen, zijn glucocorticoïden geïndiceerd, oraal of parenteraal, afhankelijk van de ernst van de ziekte en de frequentie van braken. Oraal prednisolon werkt sneller en effectiever dan oraal budesonide, maar laatstgenoemde heeft iets minder bijwerkingen. Bij patiënten bij wie glucocorticoïden niet effectief zijn of bij wie de dosering niet kan worden verlaagd, dient azathioprine, 6-mercaptopurine of mogelijk methotrexaat te worden voorgeschreven. Infliximab wordt door sommige auteurs beschouwd als een tweedelijnsmedicijn na glucocorticoïden, maar het gebruik ervan is gecontra-indiceerd bij een actieve infectie.
Obstructie door verklevingen wordt in eerste instantie behandeld met neusgastrische aspiratie, intraveneuze vloeistoffen en soms parenterale voeding. De ongecompliceerde ziekte van Crohn die de obstructie heeft veroorzaakt, verdwijnt binnen enkele dagen; als dit niet direct gebeurt, wijst dit op een complicatie of andere oorzaak van de obstructie en is onmiddellijke chirurgische behandeling vereist.
Fulminant verloop van de ziekte of abcesvorming
Patiënten met tekenen van intoxicatie, hoge koorts, aanhoudend braken, peritoneale symptomen, pijn en een palpabele massa in de buikholte dienen in het ziekenhuis te worden opgenomen met intraveneuze vloeistoffen en antibacteriële therapie. Abcessen dienen te worden gedraineerd door middel van percutane punctie of chirurgie. Intraveneuze glucocorticoïden mogen alleen worden toegediend als een infectie is uitgesloten of onderdrukt. Als glucocorticoïden binnen 5-7 dagen niet effectief zijn, is chirurgische behandeling geïndiceerd.
Fistels
Fistels worden primair behandeld met metronidazol en ciprofloxacine. Als de behandeling binnen 3-4 weken faalt, dienen patiënten immunomodulatoren (immunosuppressiva, zoals azathioprine, 6-mercaptopurine) met of zonder infliximab te krijgen voor een snellere respons. Ciclosporine is een alternatief, maar deze komen vaak terug na de behandeling. Ernstige perianale fistelkanalen die niet goed reageren op behandeling, kunnen een indicatie zijn voor een tijdelijke colostoma, maar deze komen bijna altijd terug nadat de doorgang is hersteld; daarom dient darmdisconnectie te worden beschouwd als een aanvulling op radicale chirurgie in plaats van een primaire behandeling.
 [ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ], [ 45 ], [ 46 ], [ 47 ], [ 48 ]
[ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ], [ 45 ], [ 46 ], [ 47 ], [ 48 ]
Ondersteunende zorg
Patiënten die remissie bereiken met 5-ASA, hebben onderhoudstherapie met dit geneesmiddel nodig. Patiënten die acute behandeling met glucocorticoïden of infliximab nodig hebben, hebben doorgaans onderhoudstherapie met azathioprine, 6-mercaptopurine of methotrexaat nodig. Glucocorticoïden zijn noch veilig noch effectief voor langdurige onderhoudstherapie. Bij patiënten die acuut op infliximab hebben gereageerd, maar bij wie onderhoudstherapie met antimetabolieten faalde, kunnen tijdens perioden van remissie herhaalde doses infliximab van 5-10 mg/kg met tussenpozen van 8 weken worden gegeven. Monitoring tijdens remissie is uitsluitend gebaseerd op symptomen en bloedonderzoek en vereist geen radiografisch of colonoscopisch onderzoek (behalve routinematige jaarlijkse dysplasiemonitoring) na 7 jaar ziekte.
Behandeling met chirurgische methoden
Hoewel ongeveer 70% van de patiënten uiteindelijk een chirurgische behandeling nodig heeft, wordt een operatie altijd met de nodige voorzichtigheid uitgevoerd. Indicaties voor een operatie bij patiënten met de ziekte van Crohn zijn onder meer terugkerende darmobstructie. Resectie van de aangetaste darm kan leiden tot verlichting van de symptomen, maar geneest de ziekte niet, aangezien de ziekte van Crohn waarschijnlijk terugkeert, zelfs na resectie van alle ogenschijnlijk aangetaste darmen. De recidiefpercentages, bepaald door endoscopisch onderzoek van het anastomotische gebied, zijn hoger dan 70% binnen 1 jaar en hoger dan 85% binnen 3 jaar; klinische symptomen ontwikkelen zich bij ongeveer 25-30% van de patiënten na 3 jaar en bij 40-50% binnen 5 jaar. Uiteindelijk is in bijna 50% van de gevallen een herhalingsoperatie nodig. Het recidiefpercentage wordt echter verminderd door vroege postoperatieve profylaxe met 6-mercaptopurine, metronidazol of mogelijk 5-ASA. Als de chirurgische ingreep wordt uitgevoerd zoals geïndiceerd, melden bijna alle patiënten een verbetering van hun kwaliteit van leven.
Voeding voor de ziekte van Crohn
Goede voeding is erg belangrijk bij de ziekte van Crohn. Bij deze ziekte wordt aanbevolen om zuivel- en graanproducten, cafeïne, suiker en alcoholische dranken te vermijden. De dagelijkse waterinname voor deze ziekte moet ongeveer anderhalve liter bedragen. Dieet nr. 4 en de verschillende varianten ervan worden voorgeschreven als therapeutisch dieet voor de ziekte van Crohn. In de acute fase van de ziekte wordt dieettabel nr. 4 voorgeschreven, waarbij u vijf tot zes keer per dag moet eten en vervolgens moet overstappen op dieet nr. 4b. Om de darmfunctie te herstellen, kunt u glutamine voor het slapengaan innemen (vijf tot tien gram van deze stof moet worden verdund in een glas water). Parenterale voeding wordt aanbevolen bij ernstige uitputting en aanhoudende diarree. Een globaal menu voor dieettabel nr. 4 kan er als volgt uitzien:
- Tarwebeschuit.
- Vetarme bouillon.
- Rijst- of gortsoep met water.
- Gezeefde pap, gekookt zonder melk.
- Gestoomde rundvleeslapjes.
- Gekookte magere vis.
- Kissel.
- Sterke thee.
- Kefir.
- Blauwe bessen of kersen.
- Rozenbottelafkooksel.
Dieettabel nr. 4b bevat vetarme soepen, met uitzondering van zuivel- en peulvruchtensoepen, droge biscuits, tarwebrood, rundvlees, kalfsvlees, gestoomde kip, magere gekookte vis, verse kwark, kefir, gekookte eieren, gepureerde pap, gekookte aardappelen en wortelen. Het geschatte menu voor deze tabel is als volgt:
- Eerste ontbijt: gestoomde omelet, griesmeel, thee
- Tweede ontbijt: gebakken appels
- Lunch: magere vleesbouillon, gekookte wortelen, gelei
- Middagsnack: rozenbottelinfusie
- Diner: magere gekookte vis en aardappelpuree, thee of gelei
Meer informatie over de behandeling
Prognose voor de ziekte van Crohn
De ziekte van Crohn is zelden te genezen en wordt gekenmerkt door periodieke aanvallen van recidief en remissie. Sommige patiënten hebben een ernstig beloop met frequente, slopende pijnperioden. Met adequate conservatieve therapie en, indien nodig, chirurgische behandeling bereiken de meeste patiënten echter een goede prognose en aanpassing. De ziektegerelateerde mortaliteit is zeer laag. Maag-darmkanker, waaronder dikkedarm- en dunnedarmkanker, is de belangrijkste doodsoorzaak.

