Medisch expert van het artikel
Nieuwe publicaties
Myofasciaal pijnsyndroom: gezicht, halswervelkolom, borstwervelkolom, lendenwervelkolom
Laatst beoordeeld: 04.07.2025

Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
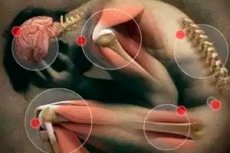
Iedereen die ooit kleine knobbeltjes in de spieren heeft gehad die ondraaglijke pijn veroorzaken bij druk, weet natuurlijk wat een myofasciaal syndroom is en zou niemand aanraden om iets soortgelijks in zijn leven mee te maken. Al klonk de diagnose misschien heel anders. Bijvoorbeeld myofasciitis, myogelosis of myofibrositis, bekkenbodemspiersyndroom of spierreuma, enzovoort, enzovoort.
Toegegeven, de bovengenoemde namen, die aan dezelfde pathologie worden gegeven, geven de essentie van het probleem niet helemaal correct weer. Spanning en pijn in de spieren bij myofasciaal pijnsyndroom hangen immers niet samen met structurele veranderingen in de spieren, maar met hun disfunctie. Het zou daarom juister zijn om deze pathologische aandoening pijnlijke spier-fasciale disfunctie te noemen.
 [ 1 ]
[ 1 ]
Epidemiologie
Statistische studies naar chronische pijn in het menselijk lichaam geven ons een duidelijk beeld van de prevalentie van spierpijn, die ook kenmerkend is voor het myofasciaal syndroom. Volgens verschillende bronnen lijdt 7,5 tot 45% van de wereldbevolking aan chronische pijn op verschillende locaties.
Ongeveer 64-65% van de patiënten klaagt over spierpijn in de rug, nek, armen en benen, wat na hoofdpijn de meest voorkomende klachten zijn. Maar twee derde van dit aantal zijn patiënten met het myofasciaal syndroom.
Spierpijn komt het vaakst voor bij ouderen, maar oudere mensen klagen minder vaak over spierpijn; pijn en beperkte beweeglijkheid in de gewrichten staan dan op de voorgrond.
Bovendien wordt aangenomen dat vrouwen iets gevoeliger zijn voor pijn dan mannen (vooral op jonge en volwassen leeftijd), waardoor ze vaak met dit probleem naar de dokter gaan en een hogere pijnintensiteit constateren dan mannen. Bovendien wordt er geen rekening gehouden met weeën en ongemakken tijdens de menstruatie.
Oorzaken myofasciaal syndroom
Ondanks dat de pijn in de spieren wordt gevoeld, is de pathologie feitelijk neurologisch van aard. De oorzaak van spierkrampen is immers een signaal afkomstig van het centrale zenuwstelsel.
Wanneer het lichaam gezond is, ontvangen de spieren een correcte reeks signalen die de regelmatige aanspanning en ontspanning van de spiervezels bevorderen. Sommige aandoeningen kunnen de normale signaaloverdracht echter verstoren, waardoor de spieren lang in dezelfde positie kunnen blijven.
Een langdurig ontspannen toestand van spieren verhindert dat ze hun motorische functies kunnen uitvoeren. Spierkrampen kunnen echter een ernstig pijnsyndroom veroorzaken, dat myofasciaal (MFPS) wordt genoemd.
De volgende ziekten kunnen de ontwikkeling van het myofasciaal syndroom veroorzaken:
- Osteochondrose van de wervelkolom. De lokalisatie van de pijn hangt af van de locatie van het wervelkolomgedeelte waar degeneratieve-dystrofische veranderingen worden waargenomen. Zo veroorzaakt cervicale osteochondrose pijn in de nek, het achterhoofd, de sleutelbeenderen, de schoudergordel en de armen. Pathologische veranderingen in de wervelkolom in het borstbeen en de lendenstreek veroorzaken echter pijn die vergelijkbaar is met nierkoliek, aanvallen van angina pectoris of pijnlijke manifestaties van de acute fase van pancreatitis.
- Dystrofische of ontstekingsveranderingen in de gewrichten met lokalisatie van spierpijn in hetzelfde gebied als het beschadigde gewricht.
- Aandoeningen van organen in de borst- of buikholte: hart, nieren, lever, eierstokken, enz. In dit geval is er een reflexmechanisme om het aangetaste orgaan te beschermen, waardoor de spieren in de buurt gespannen staan. Bovendien dwingt de pijn die gepaard gaat met de onderliggende aandoening iemand om een geforceerde houding aan te nemen die het iets gemakkelijker maakt. Dit veroorzaakt opnieuw overbelasting van bepaalde spiergroepen.
- Aangeboren en levenslange skeletafwijkingen. Een lengteverschil tussen linker- en rechterbeen van meer dan 1 cm, scoliose, platvoeten, asymmetrie van de bekkenbeenderen en andere aandoeningen van het bewegingsapparaat kunnen ernstige spanning in individuele spieren veroorzaken, vooral tijdens het lopen.
- Verschillende ontstekingsziekten met oedeemsyndroom, waarbij compressie van nabijgelegen zenuwen optreedt, waardoor de geleiding van zenuwimpulsen verslechtert.
- Vergiftiging van het lichaam veroorzaakt door het langdurig innemen van bepaalde groepen geneesmiddelen (hartglycosiden en antiaritmica, calciumantagonisten en β-blokkers die worden gebruikt voor de behandeling van cardiovasculaire pathologieën, anesthetica zoals lidocaïne en novocaïne).
- Pathologieën van het neuromusculaire systeem (myopathie, myotonie, enz.).
- Reumatische aandoeningen die gekenmerkt worden door systemische ontsteking van het bindweefsel (fascia): lupus erythematodes, erythemateuze dermatitis, reumatoïde artritis, polyartritis, enz.
Risicofactoren
Risicofactoren voor de ontwikkeling van MFBS zijn:
- slechte houding,
- Oncomfortabele kleding en accessoires die bijdragen aan de compressie van zenuwen en spierweefsel,
- overgewicht,
- sedentaire levensstijl,
- "sedentair" werk, langdurig verblijf in een statische positie achter de computer,
- zenuwachtige spanning, stressgevoeligheid, gevoeligheid,
- voortdurend zware fysieke arbeid,
- professionele sporten (vooral tijdens het gebruik van medicijnen die de spiergroei stimuleren),
- infectieziekten,
- tumorprocessen,
- dystrofische processen die verband houden met het verouderingsproces van het lichaam,
- verwondingen aan zacht weefsel,
- onderkoeling, frequente blootstelling aan tocht (vooral fysieke arbeid bij ongunstige weersomstandigheden),
- gedwongen langdurige beperking van de motorische activiteit als gevolg van verwondingen of operaties.
Pathogenese
Ons lichaam is een complex mechanisme, waarvan de motoriek wordt verzorgd door het bewegingsapparaat, dat bestaat uit botten, pezen, spieren en bindweefsel (fascia) rondom de spier. Bewegingen van armen, benen, lichaam, gezichtsuitdrukkingen, ademhaling, praten - dit alles is alleen mogelijk dankzij spieren.
Elke beweging is gebaseerd op het vermogen van spieren om samen te trekken. En dit zijn geen chaotische samentrekkingen, maar systematische samentrekkingen met behulp van het centrale zenuwstelsel. De impuls voor de spieren om te werken komt vanuit de hersenen.
Als alles in het lichaam in orde is, functioneert het neuromusculaire systeem feilloos. Maar onder invloed van bovengenoemde factoren kan de overdracht van zenuwimpulsen verstoord raken, met volledige spierontspanning (verlamming) of overbelasting (langdurige spierspasmen) tot gevolg, gepaard gaande met hevige pijn. Tegen de achtergrond van overmatige spierspanning treedt het myofasciaal syndroom op.
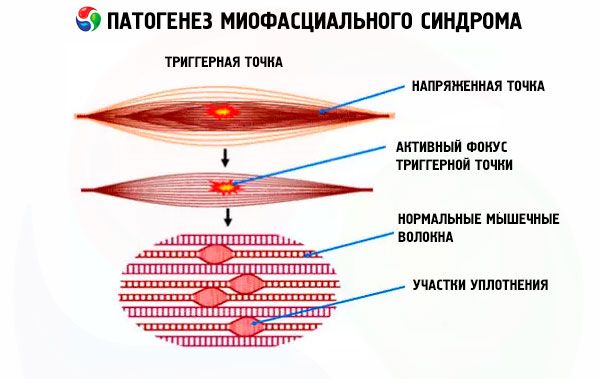
In de dikte van de spier die wordt blootgesteld aan de negatieve invloed van provocerende factoren, vormt zich een kleine afsluiting nabij de motorische zenuw, die wordt gekenmerkt door een verhoogde tonus, zelfs wanneer de andere delen van de spier ontspannen zijn. Er kunnen een of meer van dergelijke afsluitingen aanwezig zijn, gevormd in een bepaald spiergebied of in een specifiek lichaamsdeel. Deze afsluitingen worden triggerpoints genoemd, die bij het myofasciaal syndroom gepaard gaan met pijn.
Het mechanisme achter de vorming van dergelijke verdichtingen van spierweefsel is nog niet grondig onderzocht. Wetenschappers hebben echter duidelijk vastgesteld dat verdichtingen niets meer zijn dan spasmodisch weefsel, structurele veranderingen (zoals ontstekingsprocessen of proliferatie van bindweefsel) die zich alleen in een bepaald stadium van de pathologie kunnen voordoen en niet de werkelijke oorzaak zijn van spierspasmen en pijn.
 [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ]
[ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ]
Kenmerken van triggerpoints bij het myofasciaal syndroom
Het verschijnen van dichte knobbeltjes in spierweefsel is een kenmerkend kenmerk van myogelosis, dat wordt gekenmerkt door de ontwikkeling van een myofasciaal syndroom. Noduli, of triggerpoints, zijn bij uitwendig onderzoek nauwelijks zichtbaar, maar bij palpatie zijn ze duidelijk herkenbaar en steken ze opvallend af tegen de achtergrond van de rest van het spierweefsel, zelfs als dit gespannen is.
Sommige knobbeltjes bevinden zich dichter bij de huid, terwijl andere zich in de diepere spierlagen bevinden (dergelijke triggerpoints kun je alleen voelen als de spier ontspannen is).
Bovendien kunnen triggerpoints bij het myofasciaal syndroom zowel actief zijn, gepaard gaand met hevige pijn, zowel bij druk als in rust, als passief (latent). Latente punten worden gekenmerkt door pijnsensaties van geringe intensiteit, die alleen optreden bij druk op de knobbel of bij sterke spierspanning.
Hoe vreemd het ook klinkt, ondanks de hevige pijn zijn actieve triggerpoints niet altijd gemakkelijk te detecteren. Ze worden gekenmerkt door gereflecteerde pijn, die uitstraalt naar verschillende lichaamsdelen langs de spier waarin het punt zich bevindt, de bron van de pijn. Bij diffuse pijn is het niet mogelijk om de exacte locatie van het triggerpoint te bepalen, waardoor soms de hele spier moet worden gepalpeerd.
Bij het indrukken van een actief punt, krijgen artsen vaak te maken met het zogenaamde "sprongeffect", waarbij de patiënt door hevige pijn opspringt. Soms is de pijn zo hevig dat de persoon het bewustzijn verliest.
Deze punten hebben echter ook voordelen: ze voorkomen overmatige uitrekking van een reeds geblesseerde spier en beperken de contractiele functie totdat de effecten van de negatieve factoren zijn geëlimineerd.
Bij een groter aantal latente punten is zulke intense pijn niet typisch. Passieve punten worden echter onder invloed van ongunstige factoren vaak actief met symptomen die kenmerkend zijn voor deze groep triggers.
Symptomen myofasciaal syndroom
De eerste tekenen van een myofasciaal syndroom, ongeacht de locatie, zijn pijnen van wisselende intensiteit, die toenemen met de spanning van de aangedane spier of druk op het triggerpoint. Waar u pijn kunt verwachten, hangt af van de locatie van de triggerpoints en de grootte van de aangedane spier. De pijn zal immers niet altijd gelokaliseerd zijn; er kan over de gehele lengte van deze spier pijn worden gevoeld.
Myofasciaal pijnsyndroom (MPS) kan worden onderverdeeld in verschillende typen, afhankelijk van de lokalisatie van de spier met motorische disfunctie. Tegelijkertijd kunnen gelokaliseerde en gereflecteerde pijnen, afhankelijk van het type MPS, gepaard gaan met andere onaangename symptomen.
Hoofd en gezicht
Myofasciaal pijnsyndroom in het aangezicht is een aandoening met een vrij breed scala aan symptomen. Naast doffe, diffuse pijn wordt het gekenmerkt door meerdere symptomen die patiënten dwingen om hulp te zoeken bij verschillende artsen: KNO-arts, neuroloog, tandarts.
Patiënten kunnen klagen over moeite met het openen van de mond, klikken in het kaakgewricht, snelle spiervermoeidheid bij het kauwen van voedsel en pijn bij het slikken. De pijn kan zich uitstrekken naar het tandvlees, de tanden, de keelholte, het gehemelte en de oren.
Minder vaak klagen patiënten bij het diagnosticeren van myofasciaal syndroom over symptomen als vaker knipperen met de ogen, zenuwtics in verschillende delen van het gezicht, congestie in één of beide oren, soms gepaard gaand met ruis of oorsuizen.
Soms wordt ook een verhoogde gevoeligheid van de tanden opgemerkt. Dit is het probleem waar het myofasciaal syndroom in de tandheelkunde bekend om staat. De overige symptomen wijzen echter niet alleen op de neurologische aard van de aandoening, maar ook op het feit dat de hoofdoorzaak nog steeds verborgen ligt in spierdisfunctie.
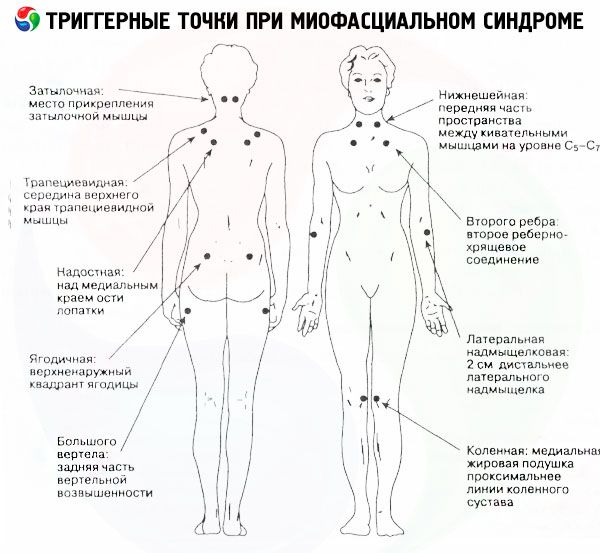
Bij deze pathologie kunnen triggerpoints zich bevinden in het gebied van de kauwspieren, de uitsteeksels van het wiggenbeen aan beide zijden van de neus, in het gebied van het kaakgewricht en ook in het bovenste deel van de trapeziusspier (uitstralende pijn in de slaapstreek).
Nek en schouders
Cervicaal myofasciaal syndroom begint ook met pijn, die gelokaliseerd kan zijn in de nek of het achterhoofd, of kan uitstralen naar het hoofd, gezicht en de onderarmen. In het volgende stadium komen daar vegetatieve-vasculaire aandoeningen bij: duizeligheid, visuele en auditieve beperkingen, oorsuizen en flauwvallen. Ook een "oorzaakloze" loopneus en verhoogde speekselproductie kunnen optreden.
Hoewel triggerpoints voor cervicaal myofasciaal syndroom zich in de meeste gevallen vooral langs de cervicale wervelkolom en de bovenste schoudergordel bevinden, kunnen geïsoleerde spanningshaarden ook worden gevonden in het gebied van:
- scalene spieren,
- schuine en miltspieren van het hoofd (brandende pijn in het achterhoofd en de ogen, autonome stoornissen),
- middelste gedeelte van de sternocleidomastoïde spier (pijn aan één kant van het gezicht, gepaard gaande met tranenvloed, verhoogde speekselvloed, rhinitis),
- in het gebied van de schouderbladen of sleutelbeen,
- bovenste delen van de trapeziusspier (kloppende pijn in de slapen),
- borst- en subclaviaspieren.
Ongeveer de helft van de patiënten met deze aandoening lijdt aan diverse slaapstoornissen, psycho-emotionele stoornissen en rapporteert verminderde prestaties. Ongeveer 30% ontwikkelde paniekaanvallen.
Ribbenkast
Het optreden van hevige pijn op de borst wordt meestal geassocieerd met hartaandoeningen, met name een hartinfarct. Diagnostisch onderzoek bevestigt dit echter niet altijd. De oorzaak van pijn op de borst kan de vorming van afdichtingen in de spieren van de voorste borstkas zijn, en dan hebben we het over een bepaald type myofasciaal syndroom van de thoracale regio, het zogenaamde anterieure borstwandsyndroom. Dit wordt gekenmerkt door een doffe, zeurende pijn, meestal aan de linkerkant van het borstbeen, die verergert bij het draaien van het lichaam, het tillen van gewichten, het spreiden van de armen en hoesten.
Ondanks het feit dat bij een dergelijke lokalisatie van triggerpoints de symptomen zich voornamelijk beperken tot pijn op de borst, kan het optreden van pijnlijke haarden een gevolg zijn van bepaalde ziekten van de borstorganen of zelfs de rug, wat op zichzelf een reden is om een onderzoek bij een medische instelling te ondergaan.
Een ander type thoracaal myofaciaal syndroom is het syndroom van de kleine borstspier met lokalisatie van triggerpoints in de dikte. Het wordt gekenmerkt door pijn in de subclaviaregio, die kan uitstralen naar de schouder of linkerarm. De pijn gaat vaak gepaard met kippenvel en tijdelijk gevoelsverlies in de ledemaat.
Rug
Het myofaciaal syndroom in de rugspieren ontwikkelt zich tegen de achtergrond van pijnlijke knobbeltjes in de spieren langs de thoracale wervelkolom, in de latissimus dorsi, in de rhomboïdeus en infraspinatusmusculus. De pijn wordt in dit geval veroorzaakt door het gebied tussen of onder de schouderbladen, en ook boven de schouders.
In dit geval is de pijn acuut en treedt deze plotseling op, vooral wanneer de spieren overbelast of oververhit raken.
Myofasciaal syndroom van de lumbale wervelkolom wordt gekenmerkt door pijn in de onderrug, die kan uitstralen naar de lies of de ischiaszenuw. Pijn in de onderrug kan worden veroorzaakt door hernia's, osteomyelitis, aandoeningen van het spijsverteringsstelsel en zelfs kanker die naar dit gebied is uitgezaaid. Maar meestal is het te wijten aan spierverrekking tijdens zware fysieke inspanning (bijvoorbeeld gewichtheffen) of aan een verplaatsing van de wervels in de lumbale wervelkolom.
Als er niet op tijd maatregelen worden genomen om de onderliggende ziekte te behandelen, ontstaan er triggerpoints in de lumbale regio, die een hevig pijnsyndroom veroorzaken.
Bekkengebied en dijbeen
De symptomen van het myofasciaal bekkensyndroom lijken meer op die van darm- of urogenitale aandoeningen. Soms komen de klachten neer op het gevoel dat er een vreemd voorwerp in de darmen zit. Pijn ontstaat bij het lopen of wanneer iemand langdurig niet van zithouding verandert. De onprettige gevoelens zijn vooral gelokaliseerd in de lumbale regio of onderbuik.
Veel patiënten melden vaker plassen. Vrouwen kunnen ook ongemak melden in de buurt van de inwendige geslachtsorganen en de anus.
Al deze symptomen zorgen ervoor dat mensen zich wenden tot een gynaecoloog, uroloog, androloog, die de juiste diagnoses stellen: blaasontsteking, prostaatontsteking, urethritis, adnexitis, enz. Langdurige onderzoeken en behandelingen op basis van bovenstaande diagnoses blijven zonder resultaat totdat artsen erin slagen de werkelijke oorzaak van het ongemak en de pijn in het bekkengebied te achterhalen.
Maar alles blijkt veel eenvoudiger te zijn, en pijn in het bekkengebied wordt veroorzaakt door een spasme van de spieren die organen zoals de blaas, endeldarm, baarmoeder en, bij vrouwen, in het kleine bekken vasthouden. Afhankelijk van welke spier is aangedaan (musculus piriformis, musculus levator ani, musculus obturatorius int of oppervlakkige spieren), kan de pijn zich in verschillende delen van het bekken bevinden en uitstralen naar het bovenbeen.
Bij het piriformissyndroom is er sprake van pijn in de bil en de achterkant van de dij, ongemak bij het lopen en vrijen, pijn bij de stoelgang en een onaangename, zeurende pijn in de endeldarm en het perineum, die optreedt bij de geringste spanning van de perineale spieren.
Het syndroom van de interne obturatorspier en de anale spier, soms ook wel urethraal myofasciaal syndroom genoemd, wordt gekenmerkt door pijn in de vagina, anus of urethra, frequente pijn bij het urineren, moeite met het passeren van ontlasting en ongemak in de onderbuik, vooral bij het zitten.
Myofasciaal syndroom bij kinderen
Ernstige spierpijn bij kinderen lijkt iets ongewoons, maar dit probleem is veel urgenter dan het op het eerste gezicht lijkt. Chronische pathologieën bij kinderen met het myofasciaal syndroom worden waarschijnlijk niet opgemerkt. Maar in dit geval ligt de nadruk niet op deze pathologieën, maar op geboorteletsels aan de wervelkolom en met name de cervicale regio.
Iets minder dan een derde van de pasgeboren kinderen heeft ruggenmergletsel dat verband houdt met de geboorteperiode, d.w.z. de passage van de foetus door het geboortekanaal. Meer dan 85% van deze kinderen loopt diverse verwondingen op aan de nekwervelkolom. Ongeveer 70% van de baby's met diverse ruggenmergletsels krijgt de diagnose myofasciaal syndroom.
Bij oudere kinderen en adolescenten treedt myofasciale pijn meestal op als gevolg van spierhypothermie met daaropvolgende spasmen en de vorming van triggerpoints, of als gevolg van een slechte houding (scoliose en andere vergelijkbare aandoeningen). Spierpijn wordt vaak veroorzaakt door de mobiliteit die kenmerkend is voor kinderen en onvoldoende zorg voor hun gezondheid. Als gevolg hiervan hebben we een pijnsyndroom dat gepaard gaat met letsel aan de nek, wervelkolom en heupgewrichten of spierhypothermie, wanneer een kind, na actieve spelletjes met overmatig zweten, enige tijd op de tocht of in een onvoldoende verwarmde kamer verblijft.
Cervicaal myofaciaal syndroom bij kinderen manifesteert zich meestal als hoofdpijn, pijn rond de ogen, duizeligheid en evenwichtsverlies. Letsels aan de schoudergordel en wervelkolom uiten zich in pijn in de rug en bovenste ledematen, en letsels aan de heup- en kniegewrichten - pijn onder de knie, in het scheenbeen, aan de voor- en buitenkant van de dij, en in de lies.
Complicaties en gevolgen
Spierpijn lijkt, ondanks alle onaangename sensaties, voor veel patiënten geen gevaarlijke aandoening te zijn. De opvatting dat je door de oorzaak aan te pakken alle problemen in één keer kunt oplossen, wint steeds meer aan populariteit, en mensen geven er de voorkeur aan de behandeling niet af te maken of er helemaal niet aan te beginnen.
Soms levert deze aanpak van het probleem, vooral in het beginstadium van de ziekte, goede resultaten op. Geen oorzaak – geen pijn. Maar in gevorderde gevallen, wanneer er al sprake is van een uitgesproken myofasciaal syndroom met de karakteristieke puntverdichting van de spieren en vezelachtige veranderingen daarin, zijn de gevolgen nauwelijks veilig te noemen.
Complicaties van het myofasciaal syndroom kunnen niet alleen worden toegeschreven aan structurele veranderingen in spieren, die bijdragen aan het chronische karakter van het proces. Het feit dat spierspanning gedurende een lange periode leidt tot de ophoping van melkzuur in de spieren, wat een normale stofwisseling in de lichaamsweefsels verhindert en leidt tot zuurstofgebrek, kan niet anders dan alarmerend zijn.
Ernstige gevallen van myofasciaal syndroom met de geleidelijke vorming van meerdere triggerpoints kunnen uiteindelijk niet alleen leiden tot psycho-emotionele afwijkingen die gepaard gaan met slaapstoornissen en aanhoudende pijn, of een verminderd werkvermogen. Er zijn ook vaak gevallen van compressie van zenuwen en bloedvaten door de aangedane spieren, wat het pijnsyndroom verergert en leidt tot circulatiestoornissen met de daaruit voortvloeiende gevolgen.
Diagnostics myofasciaal syndroom
Spierpijnklachten kunnen verschillende oorzaken hebben. Alleen door de oorzaak te begrijpen, kunt u de juiste behandeling voorschrijven. En aangezien myofasciaal pijnsyndroom een symptoom is van veel ernstige ziekten, is het diagnosticeren van deze ziekten een erezaak voor een arts.
Diagnostiek begint, zoals gebruikelijk, met het onderzoeken van de patiënt en het verzamelen van een anamnese. Misschien wist de patiënt, tegen de tijd dat de pijn zich manifesteerde, al dat er bepaalde ziekten aanwezig waren, die hij aan de arts kon melden. Met informatie over chronische aandoeningen in het lichaam van de patiënt kan de arts de mogelijke oorzaak van de pijn alvast vaststellen en op basis daarvan verder onderzoek doen.
Bij het onderzoek van een patiënt besteedt de arts speciale aandacht aan palpatie van de pijnlijke plek. Om triggerpoints te bepalen, wordt de spier in het pijngebied in de lengte uitgerekt en gepalpeerd. Een koordachtige streng wordt onder de vingers gevoeld. Triggerpoints of zegels moeten precies langs deze "streng" worden gezocht. Druk op de spiernodus tijdens palpatie veroorzaakt hevige pijn, waardoor patiënten opspringen of schreeuwen. Dit geeft aan dat het triggerpoint correct is gevonden.
Bij het zoeken naar koorden en triggerpoints kan de arts diep in de spier graven door de vingertoppen over de vezels te bewegen of door de spier tussen de vingers te rollen. Let tijdens palpatie en communicatie met de patiënt op het volgende:
- Bestaat er een verband tussen het ontstaan van de pijn en lichamelijke inspanning of spierhypothermie?
- Is er sprake van atrofie of andere veranderingen in de spieren, die bijvoorbeeld kunnen wijzen op een ontstekingsreactie van de pathologie?
- Zijn er nodulaire knobbels in de spieren of is er gewoon sprake van algemene spierspanning?
- Is de pijn lokaal of straalt deze uit naar andere plekken?
- Draagt druk op of het prikken van spierknobbeltjes bij aan doorverwezen pijn?
- Is er sprake van een springsymptoom?
- Vermindert massage of warmte de intensiteit van de pijn?
- Verdwijnen de symptomen na een spierblokkade?
De arts let onder andere op hoe de patiënt pijn verdraagt, hoe hij of zij over de aandoening denkt, of er sprake is van slaapproblemen en of er tekenen zijn van depressie.
Om de ontstekingsfactor uit te sluiten, worden bloed- en urineonderzoeken uitgevoerd. Deze helpen ook bij het voorschrijven van een veilige behandeling. Urineonderzoek maakt het mogelijk om myofasciale pijn in de onderrug te onderscheiden van nierkoliek.
Artsen maken gebruik van instrumentele diagnostiek bij vermoedens van hartaandoeningen, waarbij sprake is van pijn vergelijkbaar met myofasciale pijn. De arts kan elektrocardiografie, echocardiografie, coronaire hartziekte of histografie, ECG-monitoring overdag volgens Holter en andere methoden voorschrijven.
Zoals reeds vermeld, kan pijn bij het myofasciaal syndroom van twee soorten zijn: gelokaliseerd en gereflecteerd. De aanwezigheid van deze laatste vorm van pijn maakt het moeilijk om de pathologie te diagnosticeren.
Indicatief hiervoor is het rechtszijdige myofasciale syndroom met pijn onder het schouderblad. Ernstige pijn in dit gebied kan om verschillende redenen voorkomen. Denk bijvoorbeeld aan beknelde zenuwwortels, een aanval van acute pancreatitis of cholecystitis, galstenen of galwegdyskinesie, nierkoliek, pyelonefritis, kwaadaardige processen in de lever, pancreas en nieren aan de rechterkant.
 [ 24 ]
[ 24 ]
Wat moeten we onderzoeken?
Welke tests zijn nodig?
Differentiële diagnose
Differentiële diagnostiek heeft als doel de relatie tussen pathologieën die mogelijk de oorzaak zijn van pijn in een bepaald gebied en myofasciale pijn op te sporen of uit te sluiten. Het is van groot belang om de werkelijke oorzaak van dergelijke pijn te achterhalen om zowel de oorzaak als het gevolg gelijktijdig te kunnen behandelen. Alleen op deze manier zal de behandeling het verwachte resultaat opleveren.
Nadat de patiënt door een lokale therapeut is onderzocht, kan hij of zij worden doorverwezen voor consultatie naar een neuroloog, cardioloog, gastro-enteroloog of traumatoloog. De definitieve diagnose wordt gesteld op basis van de resultaten van het onderzoek door deze specialisten. Tegelijkertijd wordt een effectieve behandeling voorgeschreven voor het pijnsyndroom zelf en voor pathologieën die tijdens de diagnostiek worden ontdekt en die spierpijn kunnen veroorzaken.
Met wie kun je contact opnemen?
Behandeling myofasciaal syndroom
Het myofasciaal syndroom wordt vaak veroorzaakt door een uniek duo: de oorzaak van de spierpijn (meestal een gezondheidsprobleem) en de uitlokkende factor (emotionele stress, onderkoeling, enz.). Beide moeten worden bestreden, wat betekent dat de behandeling van het myofasciaal pijnsyndroom een alomvattende aanpak vereist.
Soms is het mogelijk om de situatie te corrigeren zonder medicijnen. Dit is mogelijk als de oorzaak van de spierpijn een slechte houding, zware lichamelijke arbeid, sport, computerwerk, enz. is. De arts geeft zo'n patiënt advies over werkschema's, houdingscorrectie, het versterken van de rugspieren, enz.
Indien de oorzaak van MFBS een ernstige ziekte is, wordt parallel aan de pijnbestrijding een complexe therapie voor de bestaande gezondheidspathologie uitgevoerd.
Pijnverlichting wordt bereikt door middel van medicamenteuze therapie en alternatieve behandelmethoden. De volgende soorten medicijnen worden gebruikt als medicamenteuze behandeling:
- voor pijnverlichting: medicijnen met ontstekingsremmende en pijnstillende werking, zoals Diclofenac, Nimesil, Ibuprofen, Voltaren Emulgel, enz., zowel in orale als topische vorm,
- ter verlichting van spierspanning en pijn: geneesmiddelen uit de groep van centraal werkende spierverslappers (Belofen, Tizanidine, Mydocalm, Sirdalud, Flexin),
- om de psycho-emotionele toestand van patiënten te stabiliseren: nootropische en gamkerge geneesmiddelen (Picamilon, Pyriditol, Noofen, enz. 1-2 tabletten 3 keer per dag), kalmerende en vegetotropische geneesmiddelen, antidepressiva,
- algemene tonica en producten voor het verbeteren van de trofie van spierweefsel: vitaminen en vitamine-mineralencomplexen met de nadruk op preparaten die B-vitaminen en magnesium bevatten,
- om een blokkade uit te voeren: meestal budgetanesthetica "Novocaine" of "Lidocaine".
Naast medicamenteuze therapie voor het myofasciaal syndroom worden diverse alternatieve methoden en fysiotherapie ingezet. Deze laatste is vooral relevant voor het myofasciaal syndroom van het gezicht. In dit geval geven elektrische stimulatie en thermomagnetische therapie, evenals cryoanalgesie, goede resultaten.
Massage speelt een belangrijke rol bij de behandeling van myofasciale pijn. Het kan spierspanning verlichten en de bloedcirculatie in het getroffen gebied verbeteren, waardoor medicijnen ongehinderd de gewenste werkingsplek kunnen bereiken. Manuele therapie is in dit opzicht een bijzonder goede indicatie, omdat het zowel een diagnostische als therapeutische functie heeft. Het is alleen belangrijk dat het wordt uitgevoerd door een professional die zijn vak verstaat.
Reflexologiemethoden zoals puntmassage en acupunctuur helpen ook bij het verlichten van spierhypertonie en de bijbehorende pijn. Het injecteren van medicijnen in een spierknobbeltje om de activiteit ervan te verminderen (farmacopunctuur) en het rekken van de aangedane spier voor hetzelfde doel (osteopathie) geven ook goede resultaten bij MFBS.
Wanneer de acute pijn afneemt, kunt u cuppingmassage toepassen, eens in de drie dagen (ongeveer 6-8 behandelingen). Na de massage wordt een verwarmende zalf of pijn- en ontstekingsverlichtende zalf (bijvoorbeeld butadion of indomethacine) op het getroffen gebied aangebracht. De huid wordt bedekt met speciaal komprespapier en een doek.
In sommige medische instellingen kunnen patiënten een behandeling met bloedzuigers krijgen aangeboden. En als myofasciale pijn gepaard gaat met fysieke inspanning, een verkeerde houding, spierverrekkingen door langdurige statische houding, en ook als veranderingen in de aangetaste spier andere spiergroepen negatief beïnvloeden en deze aan overmatige belasting blootstellen, kan een reeks oefeningen voor verschillende spiergroepen worden voorgeschreven die effectief zijn voor dit type myofasciaal syndroom.
In vergevorderde gevallen, wanneer myofasciale pijn niet met één van de genoemde methoden kan worden verlicht, kunnen artsen overgaan tot een chirurgische behandeling. Hierbij wordt de zenuwwortel losgemaakt van de beknelling door de gespannen spier (microvasculaire decompressie).
Volksremedies
Bij de behandeling van het myofasciaal syndroom is het belangrijk om te begrijpen dat dit slechts tijdelijk helpt om pijnlijke symptomen te verlichten: spasmen en spierpijn, maar het probleem niet radicaal oplost. Zonder het gebruik van spierverslappers en verschillende methoden voor fysieke impact op triggerpoints is het onmogelijk om een blijvend resultaat te bereiken.
Maar als medicamenteuze therapie niet mogelijk is of als aanvulling daarop, zullen de volgende recepten gebaseerd op de positieve effecten van warmte helpen bij het verlichten van de pijn:
- Paraffineverbanden. Op de pijnlijke plek wordt vloeibare paraffine aangebracht. Daaroverheen wordt nog een laag paraffine aangebracht, waarna de pijnlijke plek wordt afgedekt met folie en een half uur warm wordt ingepakt.
- 3-in-1-therapie:
- Droge hitte. We brengen grof gemalen zout, verhit tot een hete toestand (zodat de persoon het gemakkelijk kan verdragen), aan op de pijnlijke plek en bedekken deze met een deken. Verwijder deze zodra deze is afgekoeld.
- Jodiumrooster. Nadat u het zout hebt verwijderd, tekent u een rooster met jodium op de huid.
- Medicinale pleister. We plakken een peperpleister over het jodiumgaas. Na de behandeling sturen we de patiënt naar bed tot de volgende ochtend.
- Epsomzout (ook bekend als magnesiumsulfaat of magnesia). Het is verkrijgbaar bij de apotheek en kan spierspasmen en pijn verlichten door het op te lossen in badwater. Warm water verlicht op zichzelf al pijn, maar magnesia helpt ook om gespannen spieren te ontspannen dankzij het magnesiumgehalte, een natuurlijke spierverslapper. Je hebt 1 of 2 glazen Epsomzout nodig om een bad te nemen. De behandeling duurt slechts 15 minuten.
Maar niet alleen warmte helpt bij myofasciale pijn. Massage met etherische oliën, die thuis kan worden gedaan, heeft ook een therapeutisch effect. Regelmatig een ontspannende massage met munt-, citroengras- en marjoleinolie, in gelijke verhoudingen ingenomen, helpt spierkrampen te verlichten. Essentiële oliën van planten zoals kamille, basilicum, immortelle en lavendel zijn ook goed tegen pijn. Het is beter om mengsels van verschillende oliën te gebruiken en deze toe te voegen aan een basisolie (bij voorkeur kokos).
De kruidenbehandeling tegen myofasciale pijn wordt uitgevoerd met paardenstaart. Hiervan wordt een helende zalf gemaakt door het gemalen kruid en boter in een verhouding van 1:2 te mengen, of een infusie van klaverbloemen.
 [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ]
[ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ]
Homeopathie
Omdat de belangrijkste symptomen van het myofasciaal syndroom spierspasmen zijn, die leiden tot het ontstaan van triggerpoints, en de pijn die daarmee gepaard gaat, richt de homeopathische behandeling zich juist op het wegnemen van de spasmen en het verlichten van de myofasciale pijn.
Het meest populaire krampstillend middel in de homeopathie is het medicijn "Spascuprel". Het moet driemaal daags worden ingenomen, 1 tablet, die in de mond moet worden opgelost. Om pijn bij spierkrampen te verlichten, kunt u het medicijn vier keer per uur innemen totdat de pijn afneemt.
Bij spierverhardingen en pijn die verdwijnt onder invloed van warmte, is het ook zinvol om het homeopathische preparaat “Rus toxicodendron” in een verdunning van 12 g te nemen.
Het medicijn "Brionia" in een verdunning van 12 helpt goed tegen pijn in de onderrug. Bij pijn in de nek en tussen de schouderbladen kan een homeopathisch arts "Chelidonium" druppels voorschrijven.
De medicijnen "Brionia" en "Belladonna" zijn ook effectief bij spanningshoofdpijn, die ook tot de categorie gereflecteerde myofasciale pijn behoort.
Indicatief voor de verlichting van de symptomen van het myofasciaal pijnsyndroom is behandeling met homeopathische subcutane of intramusculaire Guna-injecties. Bij spierpijn worden GUNA®-MUSCLE-preparaten gebruikt voor injecties in combinatie met GUNA®-NECK, GUNA®-LUMBAR, GUNA®-HIP, enz.
Meer informatie over de behandeling
Medicijnen
Het voorkomen
De effectiviteit en duur van de behandeling van het myofasciaal syndroom hangt niet alleen af van de ernst van het proces, maar ook van de wens van de patiënt om zo snel mogelijk van de pijn af te komen. Medicatie, fysiotherapie, massage en manuele oefeningen zullen een tastbaar en duurzaam resultaat opleveren als de patiënt zich houdt aan de vaardigheden die hem tijdens de revalidatielessen worden bijgebracht. Dit zijn nieuwe motorische stereotypen, en het vermogen om je lichaam te beheersen met controle over de toestand van het spierstelsel, en het vermogen om het spierkorset te versterken en een correcte houding te bereiken.
En voor degenen die niet met zo'n onaangename ziekte geconfronteerd willen worden, raden wij u aan de volgende preventieve maatregelen te nemen:
- vermijd spieronderkoeling en blootstelling van hete spieren aan tocht,
- Beperk fysieke activiteit en vermijd spierspanningen,
- zorgen voor omstandigheden voor een goede rust,
- bij het uitvoeren van werkzaamheden waarbij een statische positie gedurende lange tijd vereist is, neem korte pauzes met oefeningen voor vermoeide spieren,
- Behandel ziekten tijdig en voorkom dat ze chronisch worden.
Als u deze adviezen opvolgt, zult u wellicht nooit meer weten wat het myofasciaal syndroom met de bijbehorende hevige pijn inhoudt.

