Medisch expert van het artikel
Nieuwe publicaties
Subduraal hematoom
Laatst beoordeeld: 04.07.2025

Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
Een subduraal hematoom is een grote ophoping van bloed tussen het harde hersenvlies (dura mater) en het spinnenwebvlies (arachnoïdale mater), waardoor de hersenen worden afgekneld.
Geïsoleerde subdurale hematomen vertegenwoordigen ongeveer 2/5 van het totale aantal intracraniële bloedingen en staan op de eerste plaats van de verschillende typen hematomen. Bij slachtoffers met traumatisch hersenletsel vertegenwoordigt een acuut subduraal hematoom 1-5%, en bij ernstig traumatisch hersenletsel zelfs 9-22%. Subdurale hematomen komen het meest voor bij mannen (3:1) in vergelijking met vrouwen en worden in alle leeftijdscategorieën aangetroffen, maar vaker bij mensen ouder dan 40 jaar.
Epidemiologie
De overgrote meerderheid van de subdurale hematomen ontstaat als gevolg van traumatisch hersenletsel. Veel minder vaak komen ze voor bij vasculaire pathologie van de hersenen (bijvoorbeeld hypertensie, arteriële aneurysma's, arterioveneuze malformaties, enz.), en in sommige gevallen zijn ze een gevolg van het gebruik van anticoagulantia. Geïsoleerde subdurale hematomen vertegenwoordigen ongeveer 2/5 van het totale aantal intracraniële bloedingen en staan op de eerste plaats van de verschillende soorten hematomen. Bij slachtoffers met traumatisch hersenletsel vertegenwoordigt een acuut subduraal hematoom 1-5%, en bereikt het 9-22% bij ernstig traumatisch hersenletsel. Subdurale hematomen komen het meest voor bij mannen in vergelijking met vrouwen (3:1), ze worden in alle leeftijdscategorieën aangetroffen, maar vaker bij mensen ouder dan 40 jaar.
Oorzaken subduraal hematoom
De overgrote meerderheid van de subdurale hematomen ontstaat als gevolg van craniocerebraal trauma. Veel minder vaak komen ze voor bij vasculaire pathologie van de hersenen (bijvoorbeeld hypertensie, arteriële aneurysma's, arterioveneuze malformaties, enz.) en in sommige gevallen zijn ze een gevolg van het gebruik van anticoagulantia.
Pathogenese
Subdurale hematomen ontwikkelen zich bij hoofdtrauma van wisselende ernst. Acute subdurale hematomen worden meestal veroorzaakt door ernstig craniocerebraal trauma, terwijl subacute en (vooral) chronische hematomen meestal worden veroorzaakt door relatief licht trauma. In tegenstelling tot epidurale hematomen komen subdurale hematomen niet alleen voor aan de zijde waar het traumatische middel is aangebracht, maar ook aan de andere zijde (met ongeveer dezelfde frequentie).
De mechanismen voor de vorming van subdurale hematomen zijn verschillend. Bij homolaterale letsels is het enigszins vergelijkbaar met de vorming van epidurale hematomen, d.w.z. een traumatisch middel met een klein toepassingsgebied beïnvloedt een bewegingloos of licht bewegend hoofd, wat leidt tot een lokale hersenkneuzing en ruptuur van de piale of corticale vaten in het letselgebied.
De vorming van subdurale hematomen contralateraal aan de plaats van toediening van het traumatische agens wordt meestal veroorzaakt door verplaatsing van de hersenen. Deze verplaatsing vindt plaats wanneer het hoofd, dat relatief snel beweegt, een zwaar stilstaand of langzaam bewegend object raakt (val van relatief grote hoogte, van een rijdend voertuig op de stoep, botsing met auto's, motoren, achterovervallen, enz.). In dit geval scheuren de zogenaamde brugvenen, die uitmonden in de sinus sagittalis superior.
Het ontstaan van subdurale hematomen is mogelijk, zelfs zonder directe toepassing van een traumatisch middel op het hoofd. Een plotselinge verandering in snelheid of bewegingsrichting (zoals een plotselinge stop van snel transport, een val van grote hoogte op de voeten, billen, enz.) kan ook leiden tot verplaatsing van de hersenhelften en rupturen van de corresponderende aderen.
Bovendien kunnen subdurale hematomen aan de andere zijde ontstaan wanneer een traumatisch agens met een breed toepassingsgebied wordt toegepast op een vast hoofd, waarbij er niet zozeer sprake is van een lokale vervorming van de schedel als wel van een verplaatsing van de hersenen, vaak met een ruptuur van de aderen die in de sagittale sinus uitmonden (een klap met een boomstam, een vallend voorwerp, een sneeuwblok, de zijkant van een auto, enz.). Vaak zijn verschillende mechanismen tegelijkertijd betrokken bij de vorming van subdurale hematomen, wat de aanzienlijke frequentie van hun bilaterale locatie verklaart.
In sommige gevallen ontstaan subdurale hematomen als gevolg van direct letsel aan de veneuze sinussen, wanneer de integriteit van de dura mater wordt aangetast door scheuring van de vaten, en ook wanneer de corticale slagaders worden beschadigd.
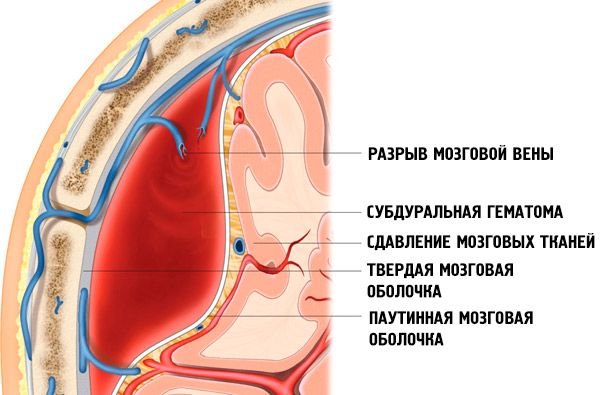
Bij het ontstaan van subacute en (vooral) chronische subdurale hematomen spelen secundaire bloedingen een belangrijke rol. Deze bloedingen ontstaan als gevolg van verstoring van de integriteit van de bloedvaten onder invloed van dystrofische, angio-oedeem- en angio-oedeemfactoren.
Symptomen subduraal hematoom
De symptomen van subdurale hematomen zijn zeer variabel. Naast hun volume, bron van de bloeding, snelheid van ontstaan, lokalisatie, verspreiding en andere factoren, komt dit doordat er vaker ernstige gelijktijdige hersenschade optreedt dan bij epidurale hematomen; vaak (door het contra-impactmechanisme) zijn ze bilateraal.
Het klinische beeld bestaat uit algemene cerebrale, lokale en secundaire hersenstamsymptomen, veroorzaakt door compressie en dislocatie van de hersenen met de ontwikkeling van intracraniële hypertensie. Doorgaans is er een zogenaamd "licht" interval - de tijd na het letsel, waarin de klinische manifestaties van een subduraal hematoom afwezig zijn. De duur van het "lichte" interval (uitgebreid of uitgewist) bij subdurale hematomen varieert sterk - van enkele minuten en uren (bij acute ontwikkeling) tot enkele dagen (bij subacute ontwikkeling). Bij chronisch beloop kan dit interval enkele weken, maanden en zelfs jaren bedragen. In dergelijke gevallen kunnen de klinische manifestaties van een hematoom worden veroorzaakt door diverse factoren: bijkomend trauma, bloeddrukschommelingen, enz. Bij gelijktijdige hersenkneuzingen is het "lichte" interval vaak afwezig. Bij subdurale hematomen zijn de golfachtige en geleidelijke veranderingen in de bewustzijnstoestand meer uitgesproken dan bij epidurale hematomen. Soms raken patiënten echter plotseling in coma, zoals bij epidurale hematomen.
Zo kan het driefasige karakter van bewustzijnsstoornissen (primair bewustzijnsverlies na een verwonding, herstel gedurende enige tijd en daaropvolgend herhaald bewustzijnsverlies), dat vaak wordt beschreven bij de karakterisering van het klinische beloop van een subduraal hematoom, afwezig zijn.
In tegenstelling tot epidurale hematomen, waarbij bewustzijnsstoornissen hoofdzakelijk volgens het hersenstamtype optreden, wordt bij subdurale hematomen, vooral subacute en chronische, vaak desintegratie van bewustzijn volgens het corticale type opgemerkt met de ontwikkeling van amenitieve, oneiroïde, deliriumachtige toestanden, geheugenstoornissen met kenmerken van het syndroom van Korsakov, evenals "frontale psyche" met afname van kritiek op de eigen toestand, aspontaniteit, euforie, belachelijk gedrag en verminderde controle over de functies van de bekkenorganen.
In het klinische beeld van subdurale hematomen wordt vaak psychomotorische agitatie opgemerkt. Bij subdurale hematomen komen epileptische aanvallen iets vaker voor dan bij epidurale hematomen. Gegeneraliseerde convulsieve paroxysmen overheersen.
Hoofdpijn bij contactloze patiënten met een subduraal hematoom is een vrijwel constant symptoom. Naast cefalgie, dat een meningeale tint heeft (uitstraling van de pijn naar de oogbollen, het achterhoofd, pijn bij oogbewegingen, fotofobie, enz.), en geobjectiveerde lokale pijn bij percussie van de schedel, komen diffuse hypertensieve hoofdpijnen met een gevoel van "barsten" van het hoofd veel vaker voor bij subdurale hematomen dan bij epidurale hematomen. De periode van verergering van de hoofdpijn bij subdurale hematomen gaat vaak gepaard met braken.
Bij ongeveer de helft van de observaties met subdurale hematomen wordt bradycardie vastgesteld. Bij subdurale hematomen is, in tegenstelling tot epidurale hematomen, congestie in de fundus een frequenter onderdeel van het compressiesyndroom. Bij patiënten met chronische hematomen kunnen congestieve tussenwervelschijven met verminderde gezichtsscherpte en elementen van atrofie van de oogzenuwschijf worden vastgesteld. Opgemerkt dient te worden dat subdurale hematomen, met name acute, als gevolg van ernstige gelijktijdige hersenkneuzingen vaak gepaard gaan met hersenstamstoornissen in de vorm van ademhalingsstoornissen, arteriële hyper- of hypotensie, vroege hyperthermie, diffuse veranderingen in spierspanning en de reflexsfeer.
Bij subdurale hematomen is, in tegenstelling tot epidurale hematomen, de prevalentie van algemene cerebrale symptomen boven de relatief wijdverspreide focale symptomen kenmerkender. Gelijktijdige kneuzingen en dislocaties kunnen echter soms complexe relaties tussen verschillende groepen symptomen in het klinische beeld van de ziekte veroorzaken.
Van de focale tekenen bij subdurale hematomen speelt unilaterale mydriasis met een afname of verlies van de pupilrespons op licht de belangrijkste rol. Mydriasis, homolateraal aan het subdurale hematoom, wordt gevonden in de helft van de observaties (en in 2/3 van de gevallen met acute subdurale hematomen), wat het aantal vergelijkbare bevindingen bij epidurale hematomen aanzienlijk overtreft. Verwijding van de pupil aan de tegenoverliggende zijde van het hematoom wordt veel minder vaak opgemerkt; dit wordt veroorzaakt door een kneuzing van de tegenoverliggende hemisfeer of een beschadiging van de hersensteel tegenover het hematoom in de opening van het cerebellum. Bij acuut subduraal hematoom overheerst de maximale verwijding van de homolaterale pupil met een verlies van de lichtrespons. Bij subacute en chronische subdurale hematomen is de mydriasis vaak matig en dynamisch, zonder verlies van fotoreacties. Vaak gaat een verandering in de pupildiameter gepaard met ptosis van het bovenste ooglid aan dezelfde kant en een beperkte beweeglijkheid van de oogbol, wat kan duiden op craniobasale radiculaire genese van oculomotorische pathologie.
Piramidaal hemissyndroom bij acuut subduraal hematoom is, in tegenstelling tot epiduraal hematoom, in diagnostische betekenis ondergeschikt aan mydriasis. Bij subacuut en chronisch subduraal hematoom neemt de lateralisatierol van piramidale symptomen toe. Als het piramidaal hemissyndroom het niveau van diepe parese of paralyse bereikt, is dit meestal te wijten aan een gelijktijdige hersenkneuzing. Wanneer subdurale hematomen in hun "zuivere vorm" voorkomen, wordt het piramidaal hemissyndroom meestal gekenmerkt door anisoreflexie, een lichte toename van de tonus en een matige afname van de kracht in de extremiteiten contralateraal aan het hematoom. Insufficiëntie van de VII-hersenzenuw bij subdurale hematomen heeft meestal een mimische tint.
Bij subdurale hematomen komt het piramidale hemisyndroom vaker homolateraal of bilateraal voor dan bij epidurale hematomen als gevolg van gelijktijdige hersenkneuzing of -luxatie. De snelle, significante afname van hemiparese door reflux van de hersenstam en de relatieve stabiliteit van het hemisyndroom door hersenkneuzing helpen bij het differentiëren van de oorzaak. Er dient ook rekening mee te worden gehouden dat de bilateraliteit van piramidale en andere focale symptomen te wijten kan zijn aan de bilaterale locatie van subdurale hematomen.
Bij subdurale hematomen treden irritatieverschijnselen op in de vorm van focale aanvallen, die zich meestal aan de lichaamszijde bevinden die tegenover het hematoom ligt.
Wanneer een subduraal hematoom zich in de dominante hemisfeer bevindt, worden vaak spraakstoornissen vastgesteld, meestal sensorische.
Sensibiliteitsstoornissen komen aanzienlijk minder vaak voor dan piramidale symptomen, maar komen nog steeds vaker voor bij subdurale hematomen dan bij epidurale hematomen, en worden niet alleen gekenmerkt door hypalgesie, maar ook door epicritische sensibiliteitsstoornissen. Het aandeel extrapiramidale symptomen bij subdurale hematomen, met name chronische, is relatief hoog. Ze vertonen plastische veranderingen in de spierspanning, algemene stijfheid en traagheid van bewegingen, reflexen van het mondautomatisme en een grijpreflex.
Waar doet het pijn?
Wat zit je dwars?
Vormen
De mening over de relatief trage ontwikkeling van subdurale hematomen in vergelijking met epidurale hematomen domineert al lange tijd in de literatuur. Tegenwoordig is vastgesteld dat acute subdurale hematomen vaak niet onderdoen voor epidurale hematomen in hun snelle ontwikkeling. Subdurale hematomen worden, afhankelijk van hun beloop, onderverdeeld in acuut, subacuut en chronisch. Acute hematomen omvatten hematomen waarbij hersencompressie zich klinisch manifesteert op de 1e-3e dag na een craniocerebraal letsel, subacute hematomen - op de 4e-10e dag, en chronische subdurale hematomen - hematomen die zich 2 weken of langer na het letsel manifesteren. Niet-invasieve visualisatiemethoden hebben aangetoond dat deze termen zeer conditioneel zijn, maar de indeling in acute, subacute en chronische subdurale hematomen behoudt zijn klinische betekenis.
Acuut subduraal hematoom
Acuut subduraal hematoom manifesteert zich in ongeveer de helft van de gevallen met een beeld van hersencompressie in de eerste 12 uur na het letsel. Er zijn drie hoofdvarianten van het klinische beeld van acute subdurale hematomen te onderscheiden.
 [ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ]
[ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ]
Klassieke versie
De klassieke variant is zeldzaam. Deze wordt gekenmerkt door een driefasige verandering in de bewustzijnstoestand (primair verlies op het moment van het letsel, een verlengde "lichte" periode en een secundaire uitschakeling van het bewustzijn).
Bij een relatief lichte schedel-hersenbeschadiging (lichte of matige hersenkneuzing) treedt er een kortdurend bewustzijnsverlies op, tijdens het herstel waarvan er slechts sprake is van matige bedwelming of elementen daarvan.
Tijdens het lucide interval, dat 10-20 minuten tot enkele uren duurt, soms 1-2 dagen, klagen patiënten over hoofdpijn, misselijkheid, duizeligheid en geheugenverlies. Bij adequaat gedrag en een adequate oriëntatie in de omgeving worden snelle uitputting en vertraging van intellectuele en geheugenprocessen waargenomen. Focale neurologische symptomen tijdens het lucide interval zijn, indien aanwezig, meestal mild en diffuus.
Later verdiept de stupor zich met toenemende slaperigheid of psychomotorische agitatie. Patiënten worden inadequaat, de hoofdpijn neemt sterk toe en braken treedt opnieuw op. Focale symptomen in de vorm van homolaterale mydriasis, contralaterale piramidale insufficiëntie en sensitiviteitsstoornissen, evenals andere disfuncties van een relatief grote corticale zone, manifesteren zich duidelijker. Samen met het bewustzijnsverlies ontwikkelt zich een secundair hersenstamsyndroom met bradycardie, verhoogde bloeddruk, veranderingen in het ademhalingsritme, bilaterale vestibulo-oculomotorische en piramidale stoornissen en tonische convulsies.
Optie met gewiste "lichte" opening
Deze variant komt vaak voor. Een subduraal hematoom gaat meestal gepaard met ernstige hersenkneuzingen. Het primaire bewustzijnsverlies bereikt vaak het niveau van coma. Focale en hersenstamsymptomen, veroorzaakt door primaire schade aan de hersenmassa, komen tot uiting. Later wordt een gedeeltelijk bewustzijnsherstel opgemerkt vóór de verdoving, meestal diep. Gedurende deze periode nemen de stoornissen van de vitale functies enigszins af. Bij een slachtoffer dat uit een coma is ontwaakt, worden soms psychomotorische agitatie en het zoeken naar een antalgische positie opgemerkt. Vaak is hoofdpijn waarneembaar en komen meningeale symptomen tot uiting. Na een bepaalde tijd (van enkele minuten tot 1-2 dagen) wordt het gewiste "lichte" interval vervangen door een herhaalde uitschakeling van het bewustzijn tot aan stupor of coma met toenemende stoornissen van de vitale functies, de ontwikkeling van vestibulo-oculomotorische stoornissen en decerebrate rigiditeit. Naarmate de comateuze toestand zich ontwikkelt, verergeren de focale symptomen die door het hematoom worden veroorzaakt, met name het ontstaan of verergeren van unilaterale mydriasis, het toenemen van de hemiparese en soms kunnen er epileptische aanvallen ontstaan.
Optie zonder "lichte" tussenruimte
De variant zonder "licht" interval komt vaak voor, meestal met meerdere ernstige hersenletsels. Stupor (en vaker coma) vanaf het moment van het letsel tot aan de operatie of het overlijden van de patiënt ondergaat geen significante positieve dynamiek.
Subacuut subduraal hematoom
Subacute subdurale hematomen worden, in tegenstelling tot acute hematomen, gekenmerkt door een relatief langzame ontwikkeling van het compressiesyndroom en een significant langere duur van het "reine" interval. In dit opzicht wordt het vaak beschouwd als een hersenschudding of hersenletsel, en soms als een niet-traumatische aandoening (griep, meningitis, spontane subarachnoïdale ziekte, alcoholvergiftiging, enz.). Ondanks de vaak vroege vorming van subacute subdurale hematomen, manifesteren hun dreigende klinische manifestaties zich meestal 3 dagen na het letsel. De ernst van het letsel is vaak minder ernstig dan die van acute hematomen. In de meeste gevallen gaat het om relatief milde hoofdletsels.
Driefaseveranderingen in bewustzijn zijn veel kenmerkender voor een subacuut subduraal hematoom dan voor een acuut hematoom. De duur van het eerste bewustzijnsverlies varieert bij de meeste slachtoffers van enkele minuten tot een uur. De daaropvolgende "lichte" periode kan tot twee weken duren en zich manifesteren in een meer typisch uitgebreide versie.
Tijdens de "lichte" periode zijn de slachtoffers helder bij bewustzijn of zijn er slechts elementen van verdoving aanwezig. Vitale functies zijn niet aangetast, en als er een verhoogde bloeddruk en bradycardie worden opgemerkt, zijn deze zeer onbeduidend. Neurologische symptomen zijn vaak minimaal, soms manifesteren ze zich door één enkel symptoom.
De dynamiek van secundair bewustzijnsverlies bij slachtoffers is wisselend.
Soms worden golfachtige bewustzijnsschommelingen waargenomen binnen de grenzen van de verdoving in verschillende mate, en soms zelfs in een toestand van verdoving. In andere gevallen ontwikkelt secundair bewustzijnsverlies zich progressief: vaker - geleidelijk over uren en dagen, minder vaak - met een heftige coma. Tegelijkertijd zijn er onder slachtoffers met subdurale hematomen ook mensen die, met de toename van andere symptomen van hersencompressie, een langdurige bewustzijnsvermindering hebben binnen de grenzen van matige verdoving.
Bij subacute subdurale hematomen zijn mentale veranderingen mogelijk in de vorm van een verminderde kritische houding ten opzichte van de eigen aandoening, desoriëntatie in plaats en tijd, euforie, ongepast gedrag en apathisch-abulische verschijnselen.
Een subacuut subduraal hematoom manifesteert zich vaak als psychomotorische agitatie, veroorzaakt door hoofdpijn. Door de beschikbaarheid van contact met patiënten, manifesteert de toenemende hoofdpijn zich duidelijker dan bij acute hematomen en speelt het de rol van hoofdsymptoom. Naast braken, bradycardie en arteriële hypertensie vormt congestie in de fundus een belangrijk onderdeel van de diagnose van compressiesyndroom. Deze ontwikkelen zich meestal eerst aan de zijde van het hematoom.
Stamsymptomen bij subacute subdurale hematomen komen veel minder vaak voor dan bij acute hematomen en zijn bijna altijd secundair bij ontstaan - compressie. Van de lateralisatiesymptomen zijn homolaterale mydriasis en contralaterale piramidale insufficiëntie de meest significante; deze verschijnen of verergeren tijdens observatie. Er moet rekening mee worden gehouden dat in de fase van macroscopische klinische decompensatie pupilverwijding ook kan optreden aan de tegenovergestelde zijde van het hematoom. Piramidaal hemisyndroom bij subacute subdurale hematomen komt meestal matig tot uiting en komt veel minder vaak voor dan bij acute hematomen; het is bilateraal. Door de beschikbaarheid van de patiënt is het bijna altijd mogelijk om focale hemisferische symptomen te detecteren, zelfs als deze mild zijn of selectief worden weergegeven door sensitiviteitsstoornissen, gezichtsveldstoornissen en stoornissen van hogere corticale functies. Bij lokalisatie van hematomen boven de dominante hemisfeer treden afasiestoornissen in de helft van de gevallen op. Sommige patiënten ontwikkelen focale aanvallen aan de tegenovergestelde zijde van het lichaam.
Chronische subdurale hematomen
Subdurale hematomen worden als chronisch beschouwd als ze 14 dagen of langer na een traumatisch hersenletsel worden ontdekt of verwijderd. Hun belangrijkste onderscheidende kenmerk is echter niet de verificatieperiode zelf, maar de vorming van een kapsel dat een zekere autonomie geeft in coëxistentie met de hersenen en alle daaropvolgende klinische en pathofysiologische dynamiek bepaalt.
 [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ], [ 34 ]
[ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ], [ 34 ]
Diagnostics subduraal hematoom
Bij het herkennen van een subduraal hematoom moet men vaak moeilijkheden overwinnen die worden veroorzaakt door de verscheidenheid aan klinische manifestaties en het beloop. In gevallen waarin een subduraal hematoom niet gepaard gaat met ernstig hersenletsel, wordt de diagnose gesteld op basis van een driefasige bewustzijnsverandering: primair verlies op het moment van het letsel, een "lucide" interval en herhaald bewustzijnsverlies veroorzaakt door compressie van de hersenen.
Indien, bij een relatief langzame ontwikkeling van hersencompressie, het klinische beeld, naast andere tekenen, diffuse barstende hoofdpijn, mentale veranderingen van het "frontale" type en psychomotorische agitatie vertoont, is er reden om aan te nemen dat er een subduraal hematoom is ontstaan. Het letselmechanisme kan ook tot deze conclusie leiden: een klap op het hoofd met een stomp voorwerp (meestal in het occipitale, frontale of sagittale gebied), een klap op het hoofd tegen een zwaar voorwerp of een scherpe verandering in de bewegingssnelheid, die niet zozeer leidt tot een lokale indruk als wel tot een verplaatsing van de hersenen in de schedelholte met de mogelijkheid van ruptuur van de overbruggende venen en de vorming van een subduraal hematoom aan de zijde tegenover de plaats van toediening van het traumatische middel.
Bij het herkennen van subdurale hematomen moet rekening worden gehouden met de frequente overheersing van algemene cerebrale symptomen ten opzichte van focale symptomen, hoewel deze verhoudingen variabel zijn. De aard van de focale symptomen bij een geïsoleerd subduraal hematoom (hun relatieve zachtheid, prevalentie en vaak bilateraliteit) kan de diagnose vergemakkelijken. De veronderstelling van een subduraal hematoom kan indirect worden ondersteund door de kenmerken van hemisferische symptomen. Het detecteren van sensitiviteitsstoornissen is kenmerkender voor subdurale hematomen. Craniobasale symptomen (en daaronder, allereerst, homolaterale mydriasis) zijn vaak uitgesprokener dan bij epidurale hematomen.
De diagnose van subdurale hematomen is vooral moeilijk bij slachtoffers met ernstige gelijktijdige hersenschade, wanneer het "lucide" interval afwezig of verdwenen is. Bij slachtoffers in stupor of coma geven bradycardie, verhoogde bloeddruk en epileptische aanvallen aanleiding tot bezorgdheid over de mogelijkheid van hersencompressie. Het optreden of de neiging tot verergering van ademhalingsstoornissen, hyperthermie, reflexparese van de opwaartse blik, decerebrate rigiditeit, bilaterale pathologische verschijnselen en andere hersenstampathologie ondersteunen de veronderstelling van hersencompressie door een hematoom.
Detectie van traumatische sporen in de occipitale, frontale of sagittale regio (vooral als het letselmechanisme bekend is), klinische (bloeding, rhinorroe uit cerebrospinaal vocht uit neus en oren) en radiologische tekenen van een schedelbasisfractuur maken het mogelijk om bij benadering te neigen naar de diagnose van een subduraal hematoom. Voor de lateralisatie ervan moet eerst de zijde met mydriasis in aanmerking worden genomen.
Bij een subduraal hematoom zijn, in tegenstelling tot epiduraal, craniografische bevindingen minder karakteristiek en belangrijk voor lokale diagnostiek. Bij een acuut subduraal hematoom worden vaak fracturen van de schedelbasis vastgesteld, meestal tot in het midden en posterieur, en minder vaak tot in de voorste schedelgroeve. Combinaties van schade aan de botten van de basis en het schedeldak worden vastgesteld. Geïsoleerde fracturen van individuele botten van het schedeldak komen minder vaak voor. Als er bij een acuut subduraal hematoom schade aan de botten van het schedeldak wordt vastgesteld, is deze meestal uitgebreid. Er moet rekening mee worden gehouden dat, in tegenstelling tot epiduraal, botschade bij subdurale hematomen vaak aan de tegenovergestelde zijde van het hematoom wordt aangetroffen. Over het algemeen is botschade afwezig bij een derde van de slachtoffers met een acuut subduraal hematoom en bij 2/3 van de slachtoffers met een subacuut hematoom.
Lineaire echo's kunnen de herkenning van een subduraal hematoom vergemakkelijken door de lateralisatie van het traumatische substraat dat de hersenen samendrukt, te onthullen.
Bij cerebrale angiografie voor subdurale hematomen op directe beelden is het "grens"-symptoom typisch: een sikkelvormige avasculaire zone in de vorm van een strook van variërende breedte. De "grens" verplaatst het vasculaire patroon van de gecomprimeerde hemisfeer min of meer gelijkmatig vanuit de schedelholte over de lengte van de sagittale naad tot de schedelbasis, wat te zien is op beelden in het frontale vlak. Er moet rekening mee worden gehouden dat het "grens"-symptoom vaak duidelijker tot uiting komt in de capillaire of veneuze fase. Verplaatsing van de a. cerebri anterior is ook kenmerkend. Laterale angiogrammen voor convexitale subdurale hematomen zijn minder demonstratief. Bij subdurale hematomen in de interhemisferische fissuur zijn laterale beelden echter ook overtuigend: ze tonen een neerwaartse compressie van de a. pericallus.
CT en MRI spelen een doorslaggevende rol bij het herkennen van een subduraal hematoom en bij het bepalen van de locatie, grootte en impact ervan op de hersenen.
Een acuut subduraal hematoom op een CT-scan wordt meestal gekenmerkt door een halvemaanvormige zone met een homogene verhoogde dichtheid.
In de meeste gevallen strekt het subdurale hematoom zich uit over de gehele hemisfeer of het grootste deel ervan. Subdurale hematomen kunnen vaak bilateraal zijn en zich uitstrekken tot de interhemisferische fissuur en het tentorium cerebelli. De absorptiecoëfficiënten van acute epidurale hematomen zijn hoger dan de dichtheid van subdurale hematomen, omdat deze laatste vermengd zijn met cerebrospinaal vocht en/of detritus. Om deze reden kan de binnenrand van acute en subacute subdurale hematomen, die het oppervlaktereliëf van de onderliggende hersenen herhaalt, een onduidelijke omtrek hebben. Atypische lokalisatie van subdurale hematomen - in de interhemisferische fissuur, boven of onder het tentorium, aan de basis van de middelste schedelgroeve - is een veel zeldzamere bevinding dan convextale hematomen.
Na verloop van tijd neemt de dichtheid van het hematoom geleidelijk af als gevolg van de liquefactie van de inhoud en de desintegratie van bloedpigmenten, waardoor de diagnose moeilijk wordt, vooral in gevallen waarin de absorptiecoëfficiënten van het veranderde bloed en de omliggende hersenmaterie gelijk worden. Subdurale hematomen worden binnen 1-6 weken isodense. De diagnose is dan gebaseerd op secundaire tekenen, zoals compressie of mediale verplaatsing van de convexitale subarachnoïdale groeven, vernauwing van het homolaterale laterale ventrikel en dislocatie van de middellijnstructuren. De isodense fase wordt gevolgd door een fase van verminderde dichtheid, waarin de absorptiecoëfficiënt van het gemorste bloed de dichtheid van het hersenvocht nadert. Bij een subduraal hematoom treedt het fenomeen van sedimentatie op: het onderste deel van het hematoom is hyperdens als gevolg van sedimentatie van bloedelementen met een hoge dichtheid, en het bovenste deel is iso- of hypodens.
Bij subdurale hematomen vertoont het tomogram overwegend tekenen van reductie van de intracraniële reserveruimten: vernauwing van het ventrikelsysteem, compressie van de convexitale subarachnoïdale ruimten, matige of ernstige deformatie van de basale cisternen. Aanzienlijke verplaatsing van de middenlijnstructuren gaat gepaard met de ontwikkeling van dislocatiehydrocefalie, gecombineerd met compressie van de subarachnoïdale ruimten. Wanneer het hematoom zich in de achterste schedelgroeve bevindt, ontwikkelt zich acute occlusieve hydrocefalie.
Na verwijdering van het subdurale hematoom worden de positie en grootte van het ventrikelsysteem, de cisternen van de hersenbasis en de subarachnoïdale ruimten genormaliseerd.
Op MRI-beelden kunnen acute subdurale hematomen een laag beeldcontrast hebben vanwege de afwezigheid van methemoglobine. In 30% van de gevallen lijken chronische subdurale hematomen hypo- of isodense op T1-gewogen tomogrammen, maar bijna allemaal worden ze gekenmerkt door een verhoogde signaalintensiteit in de T2-modus. Bij herhaalde bloedingen in subacute of chronische subdurale hematomen wordt een heterogeniteit in hun structuur opgemerkt. De capsule van chronische hematomen accumuleert doorgaans intensief contrastmiddel, waardoor ze kunnen worden onderscheiden van hygromen en arachnoïdale cysten. MRI maakt het mogelijk om subdurale hematomen die isodense zijn op CT-scans succesvol te detecteren. MRI heeft ook voordelen bij planaire subdurale hematomen, vooral als ze de interhemisferische fissuur binnendringen of zich basaal uitstrekken.
Wat moeten we onderzoeken?
Welke tests zijn nodig?
Met wie kun je contact opnemen?
Behandeling subduraal hematoom
De behandeling van subdurale hematomen kan conservatief en chirurgisch zijn. De keuze van de tactiek hangt af van de omvang van het hematoom, de ontwikkelingsfase en de toestand van de patiënt.
Chirurgische behandeling van subdurale hematomen
Absolute indicaties voor chirurgische behandeling zijn als volgt.
- Acuut subduraal hematoom dat compressie en verplaatsing van de hersenen veroorzaakt. De operatie moet zo snel mogelijk na het letsel worden uitgevoerd. Hoe eerder het subduraal hematoom wordt verwijderd, hoe beter het resultaat.
- Subacuut subduraal hematoom met toenemende focale symptomen en/of tekenen van intracraniële hypertensie.
In andere gevallen wordt de beslissing om te opereren genomen op basis van een combinatie van klinische en radiologische gegevens.
Chirurgische techniek voor acuut subduraal hematoom
Een brede craniotomie is doorgaans geïndiceerd voor volledige verwijdering van een acuut subduraal hematoom en betrouwbare hemostase. De grootte en locatie van de osteoplastische trepanatie zijn afhankelijk van de omvang van het subdurale hematoom en de locatie van de bijbehorende parenchymateuze letsels. Wanneer een subduraal hematoom gepaard gaat met kneuzingen van de pool-basale delen van de frontale en temporale kwabben, dient de onderrand van het trepanatievenster de schedelbasis te bereiken en dienen de andere randen overeen te komen met de grootte en locatie van het subdurale hematoom. Verwijdering van het hematoom helpt het bloeden te stoppen als dit voortduurt vanuit de brandpunten van hersenbeschadiging. Bij snel toenemende hersendislocatie dient de craniotomie te beginnen met het aanbrengen van een boorgat waardoor een deel van het subdurale hematoom snel kan worden geaspireerd en zo de mate van hersencompressie kan worden verminderd. Vervolgens dienen de resterende fasen van de craniotomie snel te worden uitgevoerd. Er werden echter geen significante verschillen gevonden bij vergelijking van de mortaliteit in groepen patiënten waarbij in eerste instantie een ‘snelle’ verwijdering van het subdurale hematoom via een trepanatiegat werd toegepast en in de groep patiënten waarbij onmiddellijk een botplastische trepanatie werd uitgevoerd.
Bij een subduraal hematoom steekt een gespannen, cyanotische, niet-pulserende of zwak pulserende dura mater uit het trepanatievenster.
Bij gelijktijdige polair-basale contusies van de frontale en temporale kwabben aan de zijde van het subdurale hematoom, verdient het de voorkeur om de dura mater boogvormig te openen met de basis naar de basis gericht, aangezien in deze gevallen de bron van de bloeding meestal de corticale vaten in het gebied van de contusiefoci zijn. Bij convextaal-parasagittale lokalisatie van het subdurale hematoom kan de opening van de dura mater worden uitgevoerd met de basis naar de sinus sagittalis superior.
Bij onderliggende intracerebrale hematomen en verbrijzelende haarden worden bloedstolsels en hersendetritus verwijderd door middel van irrigatie en zachte aspiratie. Hemostase wordt bereikt door bipolaire coagulatie, een hemostatische spons of fibrine-trombine hechtmiddelen. Na het hechten van de dura mater of plastische chirurgie kan de botlap worden teruggeplaatst en met hechtingen worden gefixeerd. Indien er prolaps van hersenweefsel in het trepanatiedefect optreedt, wordt de botlap verwijderd en bewaard, d.w.z. de operatie wordt voltooid met decompressieve trepanatie van de schedel.
Fouten in chirurgische tactieken omvatten het verwijderen van een subduraal hematoom via een klein resectievenster zonder hechting van de dura mater. Dit maakt weliswaar een snelle verwijdering van het grootste deel van het subdurale hematoom mogelijk, maar gaat gepaard met prolaps van hersenweefsel in het botvenster met compressie van de convexitale venen, verstoring van de veneuze uitstroom en toename van hersenoedeem. Bovendien is het bij hersenoedeem na verwijdering van een subduraal hematoom via een klein trepanatievenster niet mogelijk om de bron van de bloeding te corrigeren en betrouwbare hemostase uit te voeren.
Medicamenteuze behandeling van subdurale hematomen
Slachtoffers met een subduraal hematoom bij helder bewustzijn, met een hematoomdikte van minder dan 10 mm, verschuiving van de middellijnstructuren van niet meer dan 3 mm, zonder compressie van de basale cisternen, hebben doorgaans geen chirurgische ingreep nodig.
Bij slachtoffers die in een toestand van stupor of coma verkeren, met een stabiele neurologische status, zonder tekenen van hersenstamcompressie, een intracraniële druk van maximaal 25 mm Hg en een subduraal hematoomvolume van maximaal 40 ml, kan conservatieve therapie worden toegediend onder dynamische klinische controle, evenals onder CT- en MRI-controle.
Resorptie van een vlak subduraal hematoom treedt meestal binnen een maand op. In sommige gevallen vormt zich een kapsel rond het hematoom en transformeert het hematoom in een chronisch hematoom. Indien tijdens dynamische observatie de geleidelijke transformatie van een subduraal hematoom naar een chronisch hematoom gepaard gaat met een verslechtering van de toestand van de patiënt of een toename van hoofdpijn, of het optreden van congestie in de fundus, is chirurgische ingreep met gesloten externe drainage noodzakelijk.
Prognose
Een acuut subduraal hematoom heeft vaak een minder gunstige prognose dan een acuut epiduraal hematoom. Dit komt doordat subdurale hematomen meestal optreden bij primair ernstig hersenletsel en gepaard gaan met een snelle hersenverplaatsing en compressie van stamstructuren. Ondanks de introductie van moderne diagnostische methoden hebben acute subdurale hematomen daarom een relatief hoog sterftecijfer en is de ernstige invaliditeit onder de overlevende slachtoffers aanzienlijk.
De snelheid van detectie en verwijdering van het subdurale hematoom is ook van groot belang voor de prognose. De uitkomsten van chirurgische behandeling zijn significant beter bij slachtoffers die in de eerste 4-6 uur na het letsel worden geopereerd, vergeleken met de groep patiënten die later worden geopereerd. De omvang van het subdurale hematoom, evenals de leeftijd van de slachtoffers, spelen een steeds negatievere rol in de uitkomsten naarmate deze toeneemt.
Ongunstige uitkomsten bij subduraal hematoom zijn ook te wijten aan de ontwikkeling van intracraniële hypertensie en cerebrale ischemie. Recente studies hebben aangetoond dat deze ischemische stoornissen reversibel kunnen zijn door snelle verwijdering van cerebrale compressie. Belangrijke prognostische factoren zijn onder meer cerebraal oedeem, dat vaak progressief is na verwijdering van acuut subduraal hematoom.

