Medisch expert van het artikel
Nieuwe publicaties
Hyperplastische processen van het endometrium
Last reviewed: 04.07.2025

Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
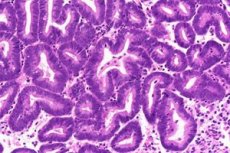
Epidemiologie
Hyperplastische processen van het endometrium zijn op elke leeftijd mogelijk, maar hun frequentie neemt aanzienlijk toe tegen de tijd dat de perimenopauze begint. Volgens de meeste wetenschappers worden hyperplastische processen van het endometrium beschouwd als voorlopers van endometriumkanker zelf. Eenvoudige endometriumhyperplasie zonder atypie ontwikkelt zich in 1% van de gevallen tot kanker, de polypoïde vorm zonder atypie drie keer vaker. Eenvoudige atypische endometriumhyperplasie zonder behandeling ontwikkelt zich bij 8% van de patiënten tot kanker, complexe atypische hyperplasie bij 29% van de patiënten.
Het meest voorkomende type endometriumhyperplasie zijn poliepen, die bij gynaecologische patiënten tot wel 25% voorkomen. Endometriumpoliepen worden het vaakst ontdekt in de pre- en postmenopauze. Endometriumpoliepen worden in 2-3% van de gevallen kwaadaardig.
Oorzaken endometriale hyperplastische processen
Meestal worden hyperplastische processen in het endometrium vastgesteld bij vrouwen met verhoogde oestrogeenconcentraties van welke oorsprong dan ook. Verhoogde oestrogeenspiegels bij vrouwen die hormoonvervangingstherapie (HST) gebruiken, verhogen het risico op endometriumhyperplasie. Tamoxifen wordt als effectief beschouwd bij de behandeling van patiënten met borstkanker, maar het gebruik ervan verhoogt het risico op hyperplastische processen in het endometrium.
Symptomen endometriale hyperplastische processen
De belangrijkste klinische verschijnselen van endometriumhyperplasie zijn uteriene bloedingen, vaak acyclisch in de vorm van metrorragie, minder vaak menorragie. Soms zijn endometriumpoliepen asymptomatisch, vooral na de menopauze.
Aangezien de pathogenetische basis van endometriale hyperplastische processen anovulatie is, is het voornaamste symptoom bij patiënten in de vruchtbare leeftijd onvruchtbaarheid, meestal primair.
Wat zit je dwars?
Vormen
Er zijn drie hoofdtypen endometriumhyperplastische processen: endometriumhyperplasie, endometriumpoliepen en atypische hyperplasie (adenomatose).
In 1994 nam de WHO een classificatie van endometriumhyperplasie aan op basis van aanbevelingen van vooraanstaande gynaecologen en pathologen, waaronder hyperplasie zonder cellulaire atypie en hyperplasie met cellulaire atypie (atypische endometriumhyperplasie of adenomatose). Binnen elke groep wordt onderscheid gemaakt tussen eenvoudige en complexe hyperplasie, afhankelijk van de ernst van de proliferatieve processen in het endometrium.
Een endometriumpoliep is een goedaardige tumorachtige formatie die ontstaat vanuit de basale laag van het endometrium. Het pathognomonische anatomische kenmerk van een endometriumpoliep is de basis, de "steel". Afhankelijk van de histologische structuur zijn er glandulaire (functionele of basale), glandulair-fibreuze, fibreuze en adenomateuze poliepen van het endometrium. Adenomateuze poliepen worden gekenmerkt door een intensieve proliferatie van klieren en hun epitheel met een relatief hoge mitotische activiteit. Adenomateuze poliepen worden beschouwd als precancereuze aandoeningen. Glandulaire poliepen zijn het meest typerend voor de reproductieve periode, glandulair-fibreuze - voor de pre- en perimenopauze, fibreus-glandulair en fibreus - voor de postmenopauze.
In de reproductieve en premenopauzale periode van het leven van een vrouw kunnen endometriumpoliepen als histologisch onafhankelijke vorm worden vastgesteld, zowel tegen de achtergrond van endometriumhyperplasie als bij een normaal slijmvlies in verschillende fasen van de menstruatiecyclus.
Endometriumpoliepen in de postmenopauze zijn meestal solitair en kunnen voorkomen tegen de achtergrond van een atrofisch slijmvlies. In de postmenopauzale periode kunnen endometriumpoliepen groot worden en zich uitstrekken tot voorbij de baarmoederhals, waardoor ze lijken op een cervicale poliep.
Het concept van ‘recidief’ van een endometriumpoliep is onaanvaardbaar als er tijdens de verwijdering van de endometriumpoliep niet eerder hysteroscopische controle is toegepast, aangezien het schrapen van het baarmoederslijmvlies zonder hysteroscopie pathologisch veranderd weefsel kan achterlaten.
Vanuit morfologisch standpunt omvat endometriumprecancer hyperplasie met atypie (atypische hyperplasie) en adenomateuze poliepen.
Diagnostics endometriale hyperplastische processen
Naast de algemeen aanvaarde onderzoeksmethoden is het identificeren van bijkomende ziekten en het beoordelen van de toestand van de lever, het cardiovasculaire stelsel (CVS) en het maag-darmkanaal (GIT) een belangrijk punt, omdat dit van belang is bij de keuze van een behandelmethode, met name het voorschrijven van hormonale therapie.
De belangrijkste methoden voor de diagnose van endometriumhyperplastische processen in het huidige stadium omvatten cytologisch onderzoek van het aspiraat uit de baarmoederholte, transvaginale echografie, hydrosonografie en hysteroscopie. De diagnose kan echter pas definitief worden bevestigd na histologisch onderzoek van het endometrium, verkregen door een afzonderlijke diagnostische curettage van het baarmoederslijmvlies.
Cytologisch onderzoek van aspiraat uit de baarmoederholte wordt aanbevolen als screeningstest voor endometriumpathologie en om de conditie ervan dynamisch te bepalen tegen de achtergrond van hormonale therapie. Deze methode maakt het mogelijk de ernst van proliferatieve veranderingen te bepalen, maar geeft geen duidelijk beeld van de pathomorfologische structuur.
Transvaginale echografie is een waardevolle methode voor de diagnose van hyperplastische processen in het endometrium vanwege de hoge informatiewaarde, niet-invasiviteit en onschadelijkheid voor de patiënt. Echografie maakt het mogelijk om niet alleen de conditie van het endometrium te beoordelen, maar ook die van het myometrium, en om adenomyose en uterusmyomen te identificeren. Echografie dient ook te worden uitgevoerd om de grootte van de eierstokken te bepalen en hun functies te beoordelen.
De diagnose endometriumhyperplasie met behulp van echografie is gebaseerd op de detectie van een vergrote anteroposterieure grootte van de mediane uteriene echo (M-echo) met een verhoogde akoestische dichtheid. Bij menstruerende vrouwen dient de dikte van de M-echo te worden beoordeeld in overeenstemming met de fase van de menstruatiecyclus. Het is het beste om het onderzoek direct na de menstruatie uit te voeren, wanneer een dunne M-echo overeenkomt met volledige afstoting van de functionele laag van het endometrium, en een toename van de anteroposterieure grootte van de M-echo over de gehele lengte, of lokaal, als pathologie wordt beschouwd. Het is onmogelijk om glandulaire hyperplasie van het endometrium met behulp van echografie te onderscheiden van atypische hyperplasie.
Als de postmenopauzale periode niet langer dan 5 jaar duurt, wordt een dikte van de M-echo tot 5 mm als normaal beschouwd; bij een postmenopauze van meer dan 5 jaar mag de dikte van de M-echo niet groter zijn dan 4 mm (met een homogene structuur). De nauwkeurigheid van echografische diagnostiek voor hyperplastische processen in het endometrium bedraagt 60-70%.
Hydrosonografie kan de diagnostische resultaten aanzienlijk verbeteren. Echografie van endometriumpoliepen toont ovale, minder vaak ronde insluitsels in de structuur van de M-echo en de baarmoederholte met een verhoogde echodichtheid. Diagnostische problemen doen zich voor bij glandulaire poliepen van het endometrium, die een bladvormige of afgeplatte configuratie hebben in de vorm van de baarmoederholte en niet kunnen leiden tot verdikking van de M-echo. Qua geluidsgeleiding liggen ze dicht bij het omliggende endometrium. Registratie van kleur-echosignalen tijdens doppleronderzoek in de structuur van de insluitsels maakt het mogelijk om poliepen te onderscheiden van intra-uteriene verklevingen, en bij menstruerende patiënten van bloedstolsels, maar de bloeddoorstroming in poliepen wordt niet altijd bepaald tijdens kleurduplexmapping. Het informatiegehalte van transvaginale echografie voor endometriumpoliepen is 80-90%. Contrast van de baarmoederholte tijdens hydrosonografie kan de diagnostische mogelijkheden van echografie vergroten. Transvaginale hydrosonografie en endometriumbiopsie maken het mogelijk om GPE in 98% van de gevallen te diagnosticeren.
De informatieve waarde van hysteroscopie bij de diagnostiek van endometriumhyperplasie bedraagt 63-97% (afhankelijk van het type endometriumhyperplasie). Hysteroscopie is noodzakelijk vóór curettage van het baarmoederslijmvlies om de aard en lokalisatie van de pathologie te verduidelijken, en erna om de grondigheid van de weefselverwijdering te controleren. Hysteroscopie maakt het mogelijk de toestand van de baarmoederwanden visueel te beoordelen en adenomyose, submukeuze uterusmyomen en andere vormen van pathologie te identificeren. Atypische endometriumhyperplasie heeft geen karakteristieke endoscopische criteria; het hysteroscopische beeld lijkt op dat van gewone glandulaire cysteuze hyperplasie. Bij ernstige atypische hyperplasie kunnen glandulaire polypoïde gezwellen met een doffe gelige of grijze kleur worden waargenomen.
Histologisch onderzoek van uitstrijkjes van het baarmoederslijmvlies is de definitieve methode voor de diagnose van hyperplastische processen in het endometrium.
 [ 26 ]
[ 26 ]
Wat moeten we onderzoeken?
Met wie kun je contact opnemen?
Behandeling endometriale hyperplastische processen
De therapie voor vrouwen van verschillende leeftijden bestaat uit het stoppen van bloedingen, het herstellen van de menstruatiefunctie tijdens de vruchtbare periode of het bereiken van de menopauze op latere leeftijd, evenals het voorkomen van herhaling van het hyperplastische proces.
Behandeling van endometriale hyperplastische processen bij patiënten in de vruchtbare leeftijd
Hormonale therapie wordt beschouwd als een traditionele methode voor de behandeling van endometriumhyperplastische processen.
Recidieven van het endometriumhyperplasieproces wijzen op onvoldoende therapie of hormonaal actieve processen in de eierstokken. Verduidelijking van de toestand ervan is daarom noodzakelijk, inclusief visuele diagnostische methoden (echografie, laparoscopie, ovariumbiopsie). De afwezigheid van morfologische veranderingen in de eierstokken maakt voortzetting van de hormonale therapie met hogere doses mogelijk. Het is noodzakelijk om een infectieuze factor als mogelijke oorzaak van de ziekte en de ineffectiviteit van hormonale therapie uit te sluiten.
Als hormoontherapie niet effectief is, of als er sprake is van een recidief van endometriumhyperplasie zonder atypie, is ablatie (resectie) van het endometrium aan te raden. Endometriumablatie kan op verschillende manieren worden uitgevoerd: met mono- en bipolaire coagulatoren, lasers en ballonkatheters. Voorwaarden voor ablatie: de vrouw wil in de toekomst geen kinderen meer, is ouder dan 35 jaar, wil de baarmoeder behouden en de baarmoeder is niet langer dan 10 weken zwanger. Vleesbomen worden niet beschouwd als een contra-indicatie voor endometriumablatie; als geen van de klieren groter is dan 4-5 cm, verslechtert adenomyose de resultaten van de operatie.
Recidief van atypische endometriumhyperplasie bij patiënten in de vruchtbare leeftijd is een indicatie voor diepgaand onderzoek en uitsluiting van polycysteus ovariumsyndroom.
Behandeling in de pre- en perimenopauze
De eerste fase van de behandeling omvat een hysteroscopie met een aparte diagnostische curettage van het baarmoederslijmvlies. De keuze voor verdere therapie hangt af van de morfologische structuur van het endometrium en de gelijktijdige gynaecologische en extragenitale pathologie. De keuze van het hormonale geneesmiddel, het behandelschema en de duur van de behandeling worden mede bepaald door de noodzaak om een ritmische menstruatieachtige reactie te handhaven (tot de leeftijd van 50 jaar) of een aanhoudend uitblijven van de menstruatie.
Bij recidiverende endometriumhyperplasie zonder atypie, onmogelijkheid van hormoontherapie vanwege bijkomende extragenitale pathologie, is hysteroscopische chirurgie - endometriumablatie geïndiceerd. Recidieven van endometriumhyperplastische processen, evenals de combinatie van deze pathologie met uterusmyomen en/of adenomyose bij patiënten in de pre- en perimenopauze, zijn indicaties voor chirurgische interventie (hysterectomie).
Postmenopauzale behandeling
Aparte diagnostische curettage met hysteroscopie is geïndiceerd bij patiënten met een verdenking op endometriumpathologie die tijdens het screeningsonderzoek wordt vastgesteld. Bij nieuw ontdekte endometriumhyperplasie bij postmenopauzale vrouwen is het raadzaam om hormonale therapie voor te schrijven.
Bij atypische endometriumhyperplasie in de postmenopauze moet onmiddellijk worden besloten tot een radicale operatie - panhysterectomie. Bij ernstige extragenitale pathologie en een verhoogd risico op chirurgische behandeling is langdurige behandeling met hormonale geneesmiddelen zoals aangegeven in tabel 3 toegestaan.
Tegen de achtergrond van hormonale therapie is het raadzaam om leverprotectoren, anticoagulantia en plaatjesaggregatieremmers in normale doseringen voor te schrijven.
Recidief van endometriumhyperplasie in de postmenopauze is een indicatie voor chirurgische interventie: hysteroscopische ablatie van het endometrium of extirpatie van de baarmoeder met aanhangsels. Supravaginale amputatie van de baarmoeder met aanhangsels is acceptabel (bij afwezigheid van cervicale pathologie).
De belangrijkste behandelmethode voor patiënten met endometriumpoliepen in de postmenopauze is gerichte poliepectomie. Radicale verwijdering van een endometriumpoliep (met de basale laag ter plaatse van de polieplokalisatie) is alleen mogelijk met behulp van hysteroscopische apparatuur. Voor poliepectomie kunnen zowel mechanische endoscopische instrumenten als elektrochirurgische technologie, evenals een laser, worden gebruikt. Elektrochirurgische verwijdering van de poliep tijdens hysteroscopie wordt aanbevolen voor fibreuze en pariëtale poliepen van het endometrium, evenals voor recidiverende endometriumpoliepen.
Na verwijdering van glandulaire en glandulair-fibreuze poliepen van het endometrium is het raadzaam om hormonale therapie voor te schrijven. Het type en de duur van de hormonale therapie zijn afhankelijk van de morfologische structuur van de poliep en de bijbehorende pathologie.
Hormonale therapie voor endometriumpoliepen in de postmenopauze
| Voorbereiding | Kliervormige vezelige poliepen | Klierpoliepen |
| Norethisteron | 5 mg/dag gedurende 6 maanden | 10 mg/dag gedurende 6 maanden |
| Hydroxyprogesteroncaproaat | 250 mg eenmaal per week gedurende 6 maanden | 250 mg 2 keer per week gedurende 6 maanden |
| Medroxyprogesteron | 10–20 mg/dag gedurende 6 maanden | 20–30 mg/dag gedurende 6 maanden |
Verder beheer
Patiënten met endometriumhyperplasie dienen ten minste 2 jaar na stopzetting van de hormonale therapie onder observatie van de apotheek te staan; in geval van atypische hyperplasie (indien hormonale therapie is toegepast) dient de observatieperiode van de apotheek ten minste 5 jaar te bedragen. Echografie van de bekkenorganen en cytologisch onderzoek van het aspiraat om de 6 maanden zijn verplicht. De sensitiviteit van een endometriumbiopsie met Pipelle is 99% voor het vaststellen van endometriumkanker en 75% voor endometriumhyperplasie bij postmenopauzale vrouwen. Indien pathologie wordt vastgesteld met behulp van echografie en cytologisch onderzoek, zijn hysteroscopie en afzonderlijke diagnostische curettage van het baarmoederslijmvlies met histologisch onderzoek van afkrabsels geïndiceerd. Recidief van endometriumhyperplastische processen dient als basis voor herziening van de behandelstrategie. Indien de patiënte volledig hormonale therapie heeft ontvangen, dient ablatie (bij afwezigheid van pathologie in de eierstokken) of hysterectomie te worden overwogen.
Moeilijkheden in de behandeling van de patiënt doen zich voor bij patiënten die een ablatie of endometriumresectie hebben ondergaan, waarna synechieën in de baarmoederholte kunnen ontstaan. Echografie van deze patiënten dient te worden uitgevoerd door een specialist die bekwaam is in het interpreteren van de echografische tekenen van synechieën. De aanwezigheid van bloederige afscheiding bij deze patiënten is echter een indicatie voor hysteroscopie en een aparte diagnostische curettage van het baarmoederslijmvlies in een gespecialiseerde gynaecologische instelling.
Meer informatie over de behandeling
Prognose

