Medisch expert van het artikel
Nieuwe publicaties
Acute flegmoneuze appendicitis: purulent, ulceratief, gangreneus
Laatst beoordeeld: 04.07.2025

Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
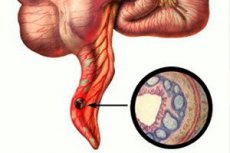
Epidemiologie
- Vrouwen hebben meer kans om aan de ziekte te lijden tussen de 15 en 40 jaar, mannen tussen de 12 en 20 jaar;
- Mannen hebben veel minder vaak last van de ziekte, maar vrouwen hebben een veel betere prognose en een lager risico op complicaties.
- Phlegmonale appendicitis wordt het minst vaak vastgesteld bij kinderen jonger dan één jaar en bij ouderen.
- Na het vijftigste levensjaar daalt het risico op het ontwikkelen van appendicitis tot 2 procent;
- Van alle eenvoudige operaties die worden uitgevoerd, bestaat 80% uit het verwijderen van de blinde darm.
Oorzaken flegmonale blindedarmontsteking
De oorzaak van de ziekte is nog niet definitief vastgesteld.
Er zijn een paar redenen waarom flegmonale appendicitis kan optreden:
- Trombose van de bloedvaten van de blindedarm, en als gevolg daarvan ischemie van de weefsels. Hierdoor wordt de beschermende functie van het lymfeweefsel verminderd, treedt er ontsteking op en neemt de activiteit van opportunistische darmflora toe.
- Ook complicaties van de catarrale vorm van de ziekte kunnen de oorzaak zijn van flegmonale appendicitis.
- Mechanische afsluiting van de appendix.
Risicofactoren
Het grootste risico op het ontwikkelen van phlegmonale appendicitis is de leeftijd van twintig tot dertig jaar, hoewel de ziekte op vrijwel elke leeftijd kan voorkomen.
De meest voorkomende risicofactoren zijn:
- endocrien - de aanwezigheid van veel cellen in de blindedarm (het slijmvlies van de blindedarm) die het hormoon serotonine produceren.
- casuïstisch – de aanwezigheid van vreemde voorwerpen (bijvoorbeeld druivenpitten, zaadschillen, visschubben) in de menselijke darm.
- voeding - wanneer een persoon hoofdzakelijk vleesproducten of voeding eet die rijk is aan dierlijke eiwitten.
Pathogenese
De enterogene infectieroute is meestal de oorzaak van de ziekte. Tegelijkertijd spelen de hematogene en lymfogene routes praktisch geen doorslaggevende rol in de pathogenese van de ziekte.
Verschillende micro-organismen in de blinde darm (protozoa, virussen en bacteriën) zijn de oorzaak van ontstekingen. In principe is dit de anaërobe vorm van flora (anaërobe kokken), minder vaak de aerobe vorm (enterokokken, E. coli).
Symptomen flegmonale blindedarmontsteking
De manifestatie van flegmonale appendicitis is vrij uitgesproken:
- Het eerste teken is een scherpe pijn, waarschijnlijk met een onduidelijke lokalisatie, die toeneemt bij beweging. Daarna neemt de pijn toe en neemt de lokalisatie nauwkeuriger toe.
Andere symptomen kunnen zijn:
- algemene vergiftiging van het lichaam en lethargie,
- grijsachtige of witte aanslag op de tong,
- gebrek aan eetlust,
- misselijkheid, mogelijk braken,
- een opgeblazen gevoel, diarree of juist constipatie,
- hoofdpijn en lichte koorts.
Bij het onderzoeken van een patiënt zal een gezondheidszorgprofessional de volgende signalen vaststellen:
- op de plaats van de pijn zal spanning in het buikspierweefsel worden opgemerkt;
- bevestigende symptomen van "glijden" en irritatie van het buikvlies.
Waar doet het pijn?
Vormen
Er bestaan verschillende varianten van flegmonale appendicitis:
- Acute phlegmonale appendicitis – treedt op in een zeer korte tijd (enkele uren). Gekenmerkt door een acuut begin van de ontsteking, met veranderingen die eerder purulent dan destructief van aard zijn.
- Phlegmonale-ulceratieve appendicitis - tegen de achtergrond van de ontwikkeling van beschadiging van het slijmvlies van de appendix door ulceratieve processen, treedt purulente ontsteking op.
- De purulente fase van phlegmonale appendicitis wordt gekenmerkt door een "stijging" van de lichaamstemperatuur, verdere ontwikkeling van intoxicatieprocessen en een verhoogde pijnintensiteit - dit alles wijst op het optreden van gelokaliseerde purulente haarden op de wanden van de appendix. De reden hiervoor zal de voortdurende ontwikkeling van micro-organismen zijn.
- Phlegmonale appendicitis bij een kind manifesteert zich door een purulente ontsteking van de gehele appendix. Macroscopisch onderzoek toont aan dat de appendix verdikt is, volledig bedekt met fibrine en intens rood van kleur is. Microscopisch is infiltratie van alle lagen van de appendix zichtbaar, er zijn tekenen van ettervorming en lichte afstoting in het slijmvlies.
Complicaties en gevolgen
Phlegmonale appendicitis kan zeer nadelige gevolgen hebben als u niet tijdig medische hulp zoekt. Dit zijn:
- darmobstructie;
- het verschijnen van een appendiculaire massa of abces;
- ontsteking van de veneuze wand van de iliacale of bekkenaderen;
- trombose;
- peritonitis, als gevolg van een gescheurde appendix;
- etterende ontsteking van de aderen van de lever;
- bloedvergiftiging;
- meervoudig orgaanfalen;
- fatale afloop.
Diagnostics flegmonale blindedarmontsteking
Onderzoek van de buikorganen en röntgenfoto's kunnen geen ontsteking in de blindedarm aantonen.
Röntgenonderzoek kan alleen helpen bij het onderscheiden van appendicitis en een geperforeerde zweer in de maag of twaalfvingerige darm.
In dit geval kan met behulp van echografie van het maag-darmkanaal onderscheid worden gemaakt tussen een flegmonale appendicitis en een ontsteking in de galblaas of urineblaas.
Wat moeten we onderzoeken?
Hoe te onderzoeken?
Differentiële diagnose
Dit soort onderzoek wordt uitgevoerd om een hele groep ziekten correct te diagnosticeren.
Cholecystitis. Een gespannen hypochondrium aan de rechterkant, pijn die uitstraalt naar het schouderblad of de schouder, eerdere tekenen van galstenen bij de patiënt, evenals de resultaten van een echo, wijzen op een acute galblaasontsteking en helpen bij het correct differentiëren van appendicitis. Vaak zakt de galblaas, die in omvang toeneemt, zeer laag (soms zelfs tot onder de navel) en wordt er pijn gevoeld in de rechterhelft van de buik. Of de appendix, die ontstoken raakt en zich onder de lever bevindt, kan de ontwikkeling van acute cholecystitis stimuleren. Het kan daarom zeer moeilijk zijn om een diagnose te stellen zonder aanvullend onderzoek.
Pleuropneumonie of ontsteking van de rechteronderkwab van de longen. Om deze aandoening te onderscheiden van appendicitis, moet u naar de longen luisteren. In dit geval hoort u een zwakke ademhaling en een piepende ademhaling. Bij pleuropneumonie hoort u ook hoe het borstvlies wrijft tijdens het ademhalen. Als er zich vocht ophoopt uit de bloedvaten in de rechterholte, hoort u een doffe percussietoon en een afname van het ademhalingsgeluid. Ook bij deze ziekte kunnen hoest, koorts en uitstralende pijn naar de rechterbuik optreden.
Mesadenitis. Door de lokalisatie van de pijn aan de rechterzijde van het darmbeen kan de medisch specialist gedesoriënteerd raken. De aanwezigheid van een recente aandoening van de bovenste luchtwegen in de anamnese, en een combinatie met vergrote lymfeklieren, en bij zes procent ook met yersiniose, laat echter geen twijfel bestaan over de diagnose.
Ontsteking van het divertikel van Meckel ( diverticulitis ). Net als phlegmonale appendicitis vereist dit een spoedopname in het ziekenhuis en een chirurgische ingreep. De ziekte wordt zelden vastgesteld vóór een operatie en laparoscopie, die worden uitgevoerd om de diagnose te stellen. Om de diagnose te stellen, is een intraoperatieve revisie van 100 cm van de ileale regio van de darm noodzakelijk.
Acute pancreatitis. Vergelijkbaar met appendicitis door het Shchetkin-Blumberg-symptoom. Zeer vaak is er sprake van herhaaldelijk braken. De buik is licht gezwollen in de bovenste delen. De patiënt voelt zich niet lekker, maar de temperatuur is vrijwel niet verhoogd. De tests tonen een verhoogd gehalte aan spijsverteringsenzymen in de urine.
Acute darmobstructie. De diagnose kan lastig zijn, vooral bij een neoplasma in de dikke darm. De aanwezigheid van krampende pijn, toegenomen peristaltisch geluid, constipatie en winderigheid kunnen hierbij helpen. De "bekers" van Kloiber zijn duidelijk zichtbaar op de röntgenfoto.
De ziekte van Crohn. Deze aandoening wordt gekenmerkt door hevige pijn in de onderbuik. In zeldzame gevallen kunnen diarree en leukocytose optreden. Aan de rechterkant is een pijnlijke formatie duidelijk voelbaar. De diagnose wordt in principe gesteld tijdens een appendectomie, vanwege de onterechte aanname dat de ziekte acute appendicitis is. Om de diagnose correct te stellen, kan laparoscopie medisch personeel helpen. Vóór revisie van de buikholte is het ook noodzakelijk om te letten op veranderingen in de appendix. Als deze niet hetzelfde is als vóór de operatie, moet er aandacht worden besteed aan het ileum (het ileum) van de darm.
Acute gastro-enterocolitis. Gekenmerkt door spastische, diffuse pijn. De patiënt klaagt over misselijkheid, braken, diarree en een valse aandrang tot ontlasting. Een opgeblazen gevoel en rommelend gevoel in de buik worden vaak opgemerkt. Appendiculaire symptomen zullen hier niet kenmerkend zijn.
Nierkoliek aan de rechterkant. Frequent urineren is kenmerkend. Bij het afnemen van urinemonsters wordt macro- of microhematurie vastgesteld. Er kan ook een opgezette buik optreden. Het belangrijkste symptoom is het symptoom van Pasternatsky, aangezien dit niet verplicht is bij appendicitis (behalve in gevallen van retrocecale ligging van de appendix). Bij twijfel over de diagnose dient een röntgenfoto van de urinewegen te worden gemaakt. Hoogstwaarschijnlijk worden de aanwezigheid van "stenen" in de rechter urineleider en tekenen van pyelo-excretie vastgesteld. En "tikken" in de lumbale regio zal helpen om een absoluut nauwkeurige diagnose te stellen. U kunt ook een novocaïneblokkade uitvoeren in de rechter zaadstreng of baarmoeder. Bij nierkoliek zal de pijn snel afnemen, en bij appendicitis zal deze aanhouden.
Behandeling flegmonale blindedarmontsteking
Als de diagnose flegmonale appendicitis wordt gesteld, moet onmiddellijk een chirurgische behandeling worden uitgevoerd.
De ingreep wordt uitgevoerd onder algehele anesthesie. Indien er geen contra-indicaties zijn, wordt endotracheale anesthesie toegepast. Deze vorm van anesthesie beperkt de bewegingsvrijheid van de chirurg niet en maakt het mogelijk om, indien nodig, een brede resectie van de buikholte uit te voeren. Bij individuele intoleranties kan lokale anesthesie worden toegepast.
Meestal wordt een traditionele appendectomie of laparoscopie toegepast.
Laparoscopie
Wordt gebruikt als:
- er is geen ontstekingsproces in het caecum;
- er zijn geen verklevingen in de darmen;
- geen complicaties in de vorm van peritonitis, ontstekingsinfiltraat of retroperitoneaal flegmon.
Contra-indicaties voor de uitvoering ervan zijn: zwangerschap in het derde trimester, obesitas, toegenomen bloedingen en ook als de appendix atypisch is gelokaliseerd.
Een appendectomie wordt onder algehele narcose uitgevoerd.
Fasen van de operatie:
- Het is noodzakelijk om drie gaatjes in de buikwand te maken (5 tot 10 cm lang), waarvan één op de navel zit.
- Gebruik een videocamera en speciale instrumenten om de blindedarm te verwijderen.
- Een interventie uitvoeren.
Met dit type operatie kan de ziekenhuisopname van de patiënt worden verkort, is de pijn na de operatie minder heftig, herstelt de darm sneller en heeft het litteken een cosmetisch aanzien.
Appendectomie routine
Fasen van interventie:
- Het operatiegebied wordt behandeld en bedekt met steriele gaasjes.
- De chirurg maakt een schuine incisie in de huid (10-12 cm lang) in de rechter iliacale regio.
- Nadat het onderhuidse vet is weggesneden, snijdt de arts met een scalpel en een speciale chirurgische schaar de pees van de schuine buikspier door. Vervolgens wordt de spier in de bovenste hoek van het wondoppervlak doorgesneden en wordt het buikvlies geopend met stompe haken.
- De wond wordt met een servet afgedroogd. Om de bacteriële flora te identificeren, is een analyse nodig.
- Vervolgens zoekt de arts het blindedarmkanaal en verwijdert het in de wondholte. Eventuele verklevingen worden doorgesneden. Om het laterale kanaal en de fossa iliaca zorgvuldig te kunnen onderzoeken, moeten de lissen van de dunne darm worden verwijderd als ze interfereren. Dit is eenvoudig te doen, aangezien de appendix zich waarschijnlijk op de koepel van het blindedarmkanaal bevindt. De chirurg, die rekening houdt met het feit dat hij het distale deel van de appendix moet fixeren, brengt een ligatuur eronder aan en laat de bovenkant in de buikholte zakken.
- Er wordt een ligatuur aangebracht aan het mesenterium van de appendix, zodat de slagader van het wormvormig aanhangsel wordt afgebonden. Om te voorkomen dat de draad wegglijdt, wordt de ligatuur gehecht als het mesenterium los zit.
- Vervolgens wordt de peritoneale plooi noodzakelijkerwijs doorgesneden. De appendix wordt aan de basis vastgeklemd en dichtgebonden.
- Met behulp van een atraumatische naald brengt de arts, nadat hij eerst 1,5 cm is teruggetrokken, een cirkelvormige hechting aan.
- Op 0,5 cm van de hechting wordt de klem weer aangebracht en de blinde darm wordt doorgeknipt.
- De assistent van de operatiekamer behandelt de stomp met jodiumoplossing en plaatst deze, nadat hij deze met een speciaal pincet heeft vastgepakt, in een cirkelvormige hechting. De chirurg trekt deze strak.
- Voordat de koepel wordt teruggeplaatst, moet er opnieuw een Z-hechting worden gemaakt en moet de punt van het blindedarmkanaal worden teruggeplaatst in de buikholte.
- De chirurg moet het bloeden stoppen door de holte met een servet te drogen om het gevormde exsudaat te verwijderen.
- De wond wordt gespoeld met een zoutoplossing om de kans op complicaties door weefselresten, bloed of geïnfecteerde effusie uit te sluiten.
- De arts hecht de spieren met 2-3 hechtingen. Vervolgens hecht hij met synthetische draden de externe aponeurose van de schuine spier.
Dit type operatie gaat gepaard met een lange postoperatieve revalidatieperiode.
Retrograde appendectomie
Deze operatie wordt uitgevoerd in gevallen waarin het niet mogelijk is de appendix in de wondholte te isoleren. Het verschil met een reguliere appendectomie is dat in dit geval het mesenterium niet direct wordt verwijderd, maar de stomp wordt behandeld terwijl de bloedtoevoer behouden blijft, en daarna de appendix wordt verwijderd.
Kenmerken van een operatie voor phlegmonale appendicitis:
- Door de ontsteking van het slijmvlies van de blindedarm kan er vocht in de rechter luchtkamer ontstaan. Daarom moet de arts de holte, het rechter laterale kanaal en de bekkenholte droogmaken en exsudaat afnemen voor analyse. Als het troebel is, moeten er tegelijkertijd antibiotica worden toegediend.
- Als de chirurg twijfelt over het volledig verwijderen van de ontstoken, flegmonale blindedarm, is het verplicht om gedurende drie tot vier dagen drainage aan te leggen.
- Bij complicaties in de vorm van perforatie wordt een appendectomie uitgevoerd met volledige toegang, waardoor de hygiëne en verwijdering van pathologisch weefsel wordt vergemakkelijkt.
Postoperatieve periode
Om het risico op postoperatieve complicaties te verminderen, dient de patiënt een mild regime te volgen. Het is daarom niet mogelijk om na de operatie eerder dan zes tot acht uur uit bed te komen, maar alleen als het bewustzijn en de ademhaling volledig hersteld zijn.
Patiënten die risico lopen op het ontwikkelen van een postoperatieve hernia, moeten mogelijk een speciaal postoperatief verband dragen.
De patiënt moet dagelijks verbanden laten leggen, waarbij de wondgenezing moet worden beoordeeld en antiseptica moeten worden gebruikt. Afhankelijk van de intensiteit van de pijn worden pijnstillers gebruikt.
In gevallen waarbij drainage noodzakelijk is om etterende complicaties te voorkomen, is in de postoperatieve periode toediening van antibacteriële geneesmiddelen uit de klasse van cefalosporinen of macroliden vereist.
Als de wondgenezing niet gecompliceerd verloopt, worden de hechtingen zeven tot acht dagen na de operatie verwijderd.
Na een operatie voor een phlegmonale appendicitis wordt zware fysieke activiteit gedurende ongeveer drie maanden afgeraden. De arts kan alleen oefentherapie of ademhalingsoefeningen voorschrijven.
Dieet na een operatie voor phlegmonale appendicitis
Om constipatie te voorkomen, moet u gedurende twee tot vier weken na de operatie en het ontslag uit het ziekenhuis een dieet volgen. U mag alleen eten wat de arts u aanbeveelt.
De eerste twee dagen mag u alleen vloeibare pap en groentepuree eten. Voeg ook gelei of magere kefir toe aan uw dieet. Introduceer vervolgens geleidelijk zwart brood met een kleine hoeveelheid boter. De overgang naar gewoon, vertrouwd voedsel voor de patiënt kan alleen plaatsvinden als u zich goed voelt en een normale stoelgang heeft. Vergeet echter niet dat het voedsel niet pittig, ingemaakt, gerookt, vet, gebakken of hard mag zijn. Ook koffie en sterke thee, frisdrank en gebak uit rijk deeg moeten uit uw dieet worden geschrapt. Al het voedsel wordt bereid door te bakken of te koken.
Je moet kleine porties eten, ongeveer vijf tot zes keer per dag.
Meer informatie over de behandeling
Medicijnen
Prognose
Als de behandeling snel wordt gestart, is de prognose gunstig. De mortaliteit bedraagt maximaal 0,03% en het risico op complicaties, meestal peritonitis bij verzwakte mensen, is maximaal 9%. Er treedt vaak een ontsteking van het buikvlies op, maar deze beperkt zich snel tot het omentum of de wanden van aangrenzende inwendige organen.
In zeldzame gevallen kan er een infiltraat ontstaan, waarna na verloop van tijd verklevingen ontstaan.


 [
[